Ингалятор для детей от кашля и насморка: эффективная помощь ребенку
Небулайзер для детей от кашля и насморка – медицинский прибор для выполнения ингаляций, незаменимый в лечении простудных заболеваний и помогающий избежать серьезной медикаментозной терапии.
Что такое ингаляция?
Под ингаляцией понимают способ лечения, основанный на вдыхании лекарственных препаратов с помощью небулайзера. Плюсы процедуры – быстрая и безопасная доставка лекарства прямо к воспалительному очагу.
Ингаляции помогают справляться с проявлениями заболеваний органов дыхания (сухой и влажный кашель, спазмы бронхов, насморк), ускоряют выведение мокроты, предупреждают осложнения. Могут проводиться при наличии нескольких симптомов одновременно (кашель, насморк).
Основным противопоказанием к ингаляциям в детском возрасте является повышенная температура тела.
Виды ингаляторов, особенности выбора и использования
По механизму действия ингаляторы для детей от насморка и кашля бывают следующих видов: ультразвуковые, электронные, паровые, компрессионные.
-
Паровые приборы не рекомендованы для детей: малышам тяжело вдыхать нагретый пар.
-
Остальные виды можно применять детям с рождения.
-
По особенностям использования выпускают портативные и стационарные модели.
-
Портативные небулайзеры от кашля и насморка AGU Tomchi и Minimill — современные приборы электронно-сетчатого типа. Они незаменимы для детей при простуде или насморке, прибор может использоваться где угодно: в дороге, путешествии и дома.
-
Стационарный компрессорный небулайзер AGU N5 Balloon – универсальный прибор, выполняющий дисперсное распыление лекарства и доставляющий его в бронхи в аэрозольной форме. Применяется в комплексной терапии и профилактике респираторных заболеваний.
Перед тем как приготовить и заливать раствор в камеру прибора, изучите инструкцию к лекарственному средству! У детей младшего возраста процедура должна выполняться под контролем родителей!
Ингаляторы (небулайзеры) по низким ценам в Адлер, Екатеринбург, Каменск-Уральский, Нижний Тагил, Первоуральск, Ревда, Заречный, Новоуральск, Полевской| Аптека Радуга.

Использование ингалятора небулайзера становится необходимостью не только в сезон простудных заболеваний, в доме, где ребенок страдает хроническими заболеваниями дыхательных путей или ложным крупом обязательно должен быть небулайзер для детей.
Но ингалятор небулайзер компрессорный не менее часто используют и взрослые пациенты. Процедуры с применением этого устройства чрезвычайно эффективны, они приводят к скорому облегчению дыхания, помогают снять приступ крупа, избавить дыхательные пути от отека.
Мы часто слышим, как устройства, с помощью которых проводят ингаляции, называют ингаляторами, но на самом деле ингалятор — это баллончик, наполненный лекарственным веществом, предназначенный для использования людьми, страдающими бронхиальной астмой. Ингалятор небулайзер компрессорный — это ингалятор, действие которого направлено на лечение самых разных заболеваний дыхательных путей. С его помощью жидкое лекарственное средство преобразовывается в аэрозоль и частички этой аэрозоли проникают к поврежденному заболеванием органу.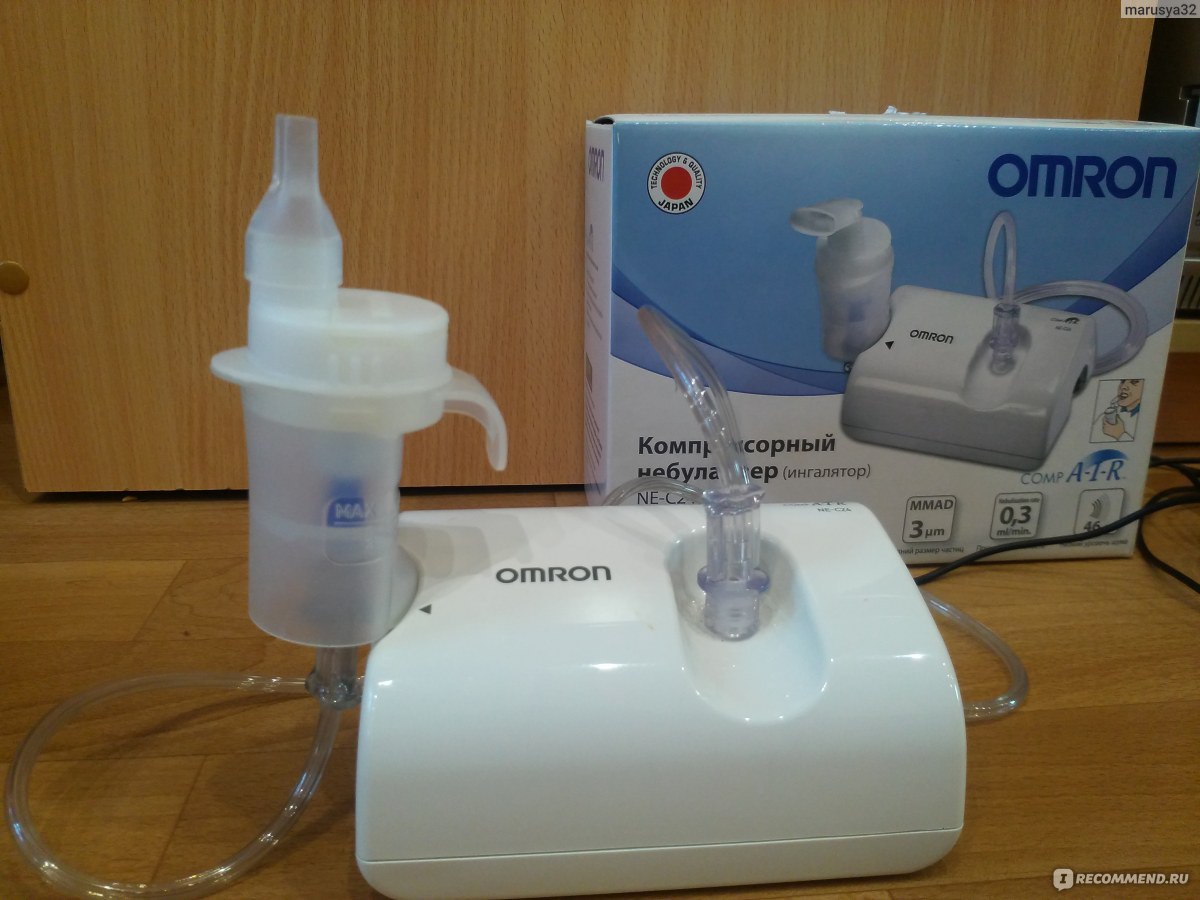
Большой популярность и повышенным спросом пользуются компрессионный ингалятор небулайзер и ингалятор небулайзер для детей. Купить компрессорный небулайзер в Екатеринбурге можно в городской аптеке. Но многие потребители предпочитают не ходить по городу в поисках интересующей модели и купить небулайзер в интернет магазине.
Ингалятор небулайзер от кашля и насморка Omron пользуется заслуженной популярностью. С его помощью процедура походит быстро и эффективно. Небулайзер от кашля для детей купить лучше по совету врача или опытного специалиста, хорошо знающего принцип действия и все технические характеристики компрессорного ингалятора небулайзера от кашля и насморка Omron.
Выбор и приобретение
Интернет аптека «Радуга» предлагает своим посетителям купить компрессорный ингалятор небулайзер в Екатеринбурге по самой выгодной цене. Все модели ингаляторов небулайзеров соответствуют стандартам качества, установленным в Российской Федерации.
Предлагая купить небулайзер в интернете, мы предоставляем на нашем официальном сайте каталог, в котором потенциальные покупатели могут ознакомиться не только с фото, но и с подробной инструкцией по использованию устройства.
Стол заказов принимает заказы в любое удобное для клиента время, а доставка товара осуществляется круглосуточно. Купить небулайзер от кашля и насморка для детей и взрослых в Екатеринбурге, в интернет магазине можно без длительного ожидания и на выгодных условиях.
Как правильно выбрать ингалятор от кашля?
Применения ингалятора от кашля имеет несколько очевидных преимуществ перед использованием обыкновенного сиропа или таблеток из аптеки. Эта форма поступления лекарственного средства в организм обеспечивает его доставку в очаг воспаления – прямо в самые отдаленные бронхи, даже если воспаление развивается в нижних долях легких. По ходу распространения лечебный пар или аэрозоль наполняет бронхиальное дерево и производит отличный терапевтический эффект.
По ходу распространения лечебный пар или аэрозоль наполняет бронхиальное дерево и производит отличный терапевтический эффект.Также разнится и время, через которое начинает действовать препарат – при пероральном использовании надо ждать, пока средство всосется, а при ингаляции частички вещества оседают непосредственно на слизистой, начинают действовать практически сразу.
Но правильному использованию ингалятора тоже нужно учиться, ведь можно нечаянно нанести вред больному, ухудшить состояние, отсрочить излечение, или просто не добиться результатов. Также обязательно проконсультируйтесь с врачом по поводу дозировок, кратности приема и группы препарата, чтобы добиться максимального эффекта без нежелательных последствий.
Виды ингаляций от кашля Существует множество видов ингаляции, так как этот метод применяется уже очень давно. Они отличаются по способу доставки действующего вещества, по составу этого вещества, а также по производимым лекарственным эффектам и цели лечения.

Наиболее распространенные способы ингаляции:
- Паровая ингаляция – эта процедура предполагает вдыхание водяных паров носом или ртом, при этом во вдыхаемой жидкости может содержаться лекарственный препарат, эфирное масло, средство народной медицины. Таким образом пары достигают даже самых глубоких слоев легких, а влага и температура помогают усилить секрецию мокроты, сделать ее продуктивнее, что особенно эффективно в борьбе с сухим кашлем. Но у этого типа ингаляции есть противопоказания и особенные правила применения, которые обязательно надо учитывать перед использованием. В первую очередь этот способ можно применять не при всех патологиях дыхательных путей. Также следует ответственно подойти к выбору действующего средства.
- Аэрозольная ингаляция – этот метод заключается не в испарении лекарственной субстанции, а в ее распыление на мельчайшие частички (аэрозоль) и последующее вдыхание.
 Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера. Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления.
Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера. Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления. - Сухая ингаляция – при таком виде ингаляции пациент вдыхает не пар или мелкие частички лекарства, а воздух с лекарственным компонентом. Одним из наиболее распространенных методов такого лечения является солевая комната в больнице или при санаториях. Также иногда в воздухе распыляются порошкообразные субстанции, которые вдыхаются просто из воздуха в помещении, без влаги.
У каждого из вышеперечисленных методов есть свои преимущества и недостатки, как и особые противопоказания. Следует разобраться – какой же ингалятор от кашля лучший?
Следует разобраться – какой же ингалятор от кашля лучший?
Паровые ингаляторы от кашля и насморка
Такое лечение предполагает использование емкости с водой, в которую добавляются лекарства или целебные составы, после чего исходящий из емкости пар вдыхается больным. Чаще всего для приготовления такого ингалятора понадобится кастрюля с горячей водой и лекарство, либо эфирное масло – рецептов тут множество. Преимущества лечения таким ингалятором очевидны:
- Легко приготовить и применить в домашних условиях. Не надо каких-то особых приборов, лишь емкость и кипяток. Делать такую ингаляцию крайне просто, это занимает немного времени.
- Отхаркивающий эффект – водяной пар, проникающий в нижние отделы дыхательный путей, разжижает мокроту, что способствует уменьшению ее вязкости и лучшему выведению слизи.
- Нет побочных эффектов – так как основным ингредиентом является вода, то паровая ингаляция безвредна, если не наблюдается особенных противопоказаний.
 В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.
В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.
Общие правила проведения процедуры: налить горячую воду в емкость, добавить несколько капель эфирного масла (алоэ, мяты, кипариса, кедра, перца) и перемешать. Теперь можно вдыхать – сделать глубокий вдох носом, а выдохнуть через рот. Таким образом следует вдыхать раствор 1-2 минуты. Дышать лучше глубоко, при этом мокрота может начать отходить, вызвав сильный кашель. Если комплексное лечение будет продолжаться, кашель станет продуктивным и со временем исчезнет.
Аэрозольные ингаляторы от кашля
Этот вид ингаляции более современный, он позволяет напрямую распылить лекарственное средство, что способствует его прекрасному усвоению. Но для этого необходим небулайзер – отлично, что цены на эти устройства с каждым годом все гуманнее, поэтому можно купить небулайзер для аэрозольной ингаляции в каждый дом.Что касается типов распылителя, они бывают:
- Классический небулайзер, который распыляет микрочастицы при помощи механических лопастей – они полностью безопасны и являются лучшим вариантом ингалятора для детей от кашля, поэтому занимают первую строчку в рейтинге пи покупке приборов такого типа;
- Ультразвуковые – под воздействием звука высокой частоты цельная масса жидкости разбивается на микрочастицы.
 Недостатком его является то, что некоторые лекарства разрушаются под действием ультразвука;
Недостатком его является то, что некоторые лекарства разрушаются под действием ультразвука; - Компрессионный – сжимает лекарство и выбрасывает его через узкую трубку тонкой струей, что и обеспечивает эффект распыления.
Чтобы эффект был максимальным, надо следовать указаниям по применению небулайзера. Ведь внутрь устройства можно залить все что угодно. Ниже предоставлен перечень препаратов, которые принято использовать повсеместно:
- Щелочные растворы и минеральная вода – часто в эту категорию попадает также морская вода. Дело в том, что такие растворы даже без действующего вещества отлично увлажняют и снимают отек, поэтому и применяются для оказания помощи больного с насморком.
- Бронходилятаторы – это препараты, которые применятся для расширения просвета бронхиального дерева. Часто их назначают при астме и хронической обструкции бронхов, но этим их применение на оканчивается.
 Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие.
Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие. - Муколитики – эта группа препаратов позволяет увеличить синтез слизи, чтобы перевести сухой кашель во влажный, а также путем расщепления химических связей внутри мокроты сделать ее более жидкой, текучей, легкой для откашливания. Вместе со слизью выводятся все увязшие в ней возбудители, инфекционные агенты и микроорганизмы. К этой группе относят Лазолван, Амброксол. Но есть важное условие – нельзя применять эти отхаркивающие средства одновременно с противокашлевыми, это приведет к затяжному воспалению и длительному безрезультатному лечению.
- Антибактериальные средства – после подтверждения диагноза «острый бронхит» немедленно следует начинать антибактериальную терапию, применяя антибиотики.
 Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
Ингалятор для детей (детский ингалятор)
Ингалятор для детей
Вершину статистики заболеваний детского возраста в настоящее время занимают ОРВИ и простудные заболевания. Не у каждого есть желание и возможность периодически покупать дорогостоящие лекарства для лечения. Тем, кто предпочитает лечение натуральными народными средствами (отвары трав, настои, паровые или солевые ингаляции), или же желает получить скорейший эффект от лекарственного препарата, за счет его проникновения непосредственно в дыхательные пути, необходимо иметь дома аппарат для ингаляций. Сейчас на рынке представлено большое количество ингаляторов для детей разнообразных по цене, функциям, комплектациям. Специалисты практически всем активно назначают ингаляции с помощью небулайзеров от кашля и насморка. Ведь благодаря ему можно целенаправленно лечить очаг воспаления дыхательной системы при помощи, выделяемого им пара или аэрозоля.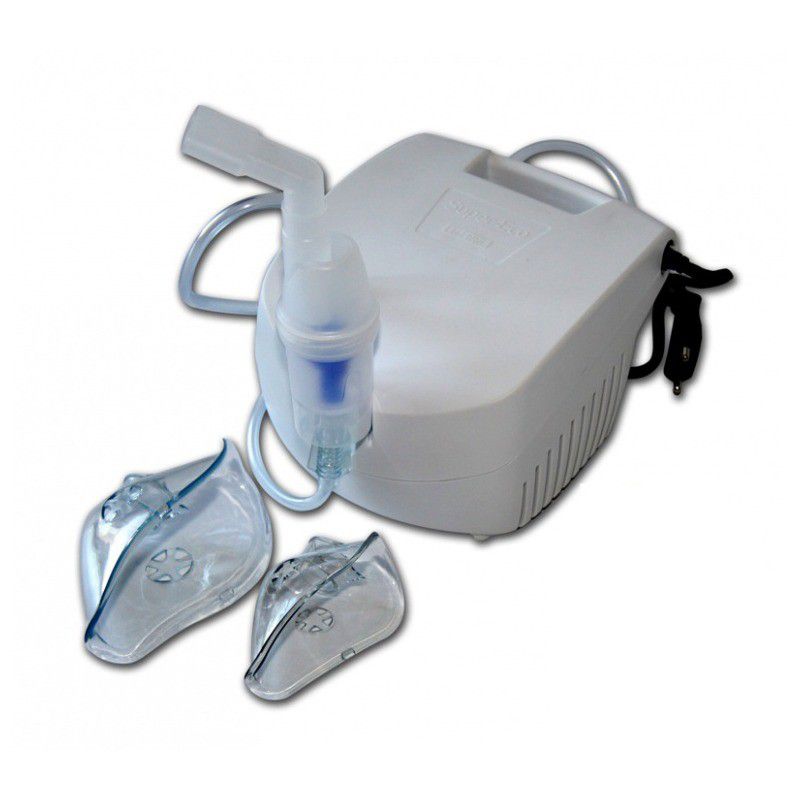 Вдыхание происходит естественным образом, а действующее вещество попадает непосредственно в очаг воспаления. При этом нет неприятных ощущений и дискомфорта, очень мала вероятность проявления побочных реакций, как при приеме лекарств внутрь.
Вдыхание происходит естественным образом, а действующее вещество попадает непосредственно в очаг воспаления. При этом нет неприятных ощущений и дискомфорта, очень мала вероятность проявления побочных реакций, как при приеме лекарств внутрь.
Купить детский ингалятор – значит существенно сократить продолжительность заболевания и значительно сэкономить на покупке большого количества лекарственных препаратов для внутреннего применения.
Виды и описания ингаляторов.
Паровые ингаляторы – самые простые в применении, имеют недорогую цену, часто применяют и в косметических целях (очищает и увлажняет кожу лица и шеи), быстро и эффективно снимают основные симптомы простуды (кашель, насморк, ангина, бронхит и пр.). В паровых типах можно использовать минеральные воды, ароматические масла, отвары трав. Парогенерирующие модели отлично воздействуют на верхние дыхательные пути.
Небулайзеры разбивают ингалируемый раствор на мельчайшие частицы. Существуют несколько типов: ультразвуковой ингалятор – аэрозоль в них образуется путем воздействия на раствор «вибрирующей сетки». Ультразвуковые модели помогают попасть лекарственным средствам в самые труднодоступные участки бронхов и лёгких. Компрессорный небулайзер – способен преобразовывать лекарственное средство, с помощью потока воздуха, в облако. Данный вид аппаратов считается универсальным, так как с помощью большинства таких компрессорных приборов можно вдыхать любые виды лекарственных растворов, отваров, ароматических масел.
Ультразвуковые модели помогают попасть лекарственным средствам в самые труднодоступные участки бронхов и лёгких. Компрессорный небулайзер – способен преобразовывать лекарственное средство, с помощью потока воздуха, в облако. Данный вид аппаратов считается универсальным, так как с помощью большинства таких компрессорных приборов можно вдыхать любые виды лекарственных растворов, отваров, ароматических масел.
Детские ингаляторы — благодаря своему дизайну превращают процесс вдыхания лекарств в игру, не пугая ребёнка лечебной процедурой. Как правило, в комплект подобных устройств для детей входят маски как для ребенка, так и для взрослого.
Какой ингалятор купить для ребенка?
Выбирая небулайзер для детей необходимо знать критерии, по которым следует сделать выбор: цена самого прибора, удобство использования, уровень шума, количество и материал насадок, размер самого аппарата, следует учесть какие растворы можно использовать в выбранной модели, а какие запрещены, размер частиц также имеет большое значение (чем меньше частица, тем глубже она попадет).
Ингалятор от кашля и насморка, при боли в горле: виды, эффективность, как пользоваться
Ингалятор от кашля и насморка, при боли в горле: виды, эффективность, как пользоваться.
Каждому знакомо состояние, когда кашель и насморк не дают покоя. Обычно это симптомы простуды или других заболеваний респираторной системы. Такое состояние мешает привычному образу жизни, и доставляет сильный дискомфорт. Мучаясь этими симптомами и днем и ночью, возникает одно единственное желание – поскорее избавиться от надоедливой болезни.
Наиболее эффективным и безвредным способом наладить нормальную работу дыхательных путей и вылечить болезнь считается ингаляция. Еще в древние времена лекари лечили простудные заболевания при помощи паров заваренных целебных трав. К счастью, сейчас все гораздо проще и для удобства изобрели специальные ингаляторные устройства, которые очень популярны при лечении органов дыхательной системы.
Ингаляция отличное средство, чтобы избавиться от кашля и насморка.
Большинство современных врачей рекомендуют пациентам ингалятор от кашля и насморка. Особенно хорошо эта процедура воздействует на детский организм, так как она безвредна и безболезненна. Ингалятор позволяет доставить лекарственные вещества напрямую к органам дыхания, что способствует скорому выздоровлению. От пациента также требуется минимум усилий, достаточно спокойно, ровно дышать на протяжении всей процедуры. Пожалуй, сочетание простоты и эффективности покорило множество пациентов, которые отдали предпочтение ингаляторным процедурам.
Устройство ингалятора
Прежде чем приобретать аппарат, стоит понимать, как он устроен и какие виды бывают. В общем понимании, ингалятор – это прибор, работающий от электричества. Его применяют при боли в горле, кашле, насморке, иначе говоря, простуде, также ингалятор способен справиться и с более сложными заболеваниями респираторной системы, такими как: бронхит, астма, хронический гайморит и другие. Его эффективность и безопасность доказана не одним десятилетием эксплуатации по всему миру.
Устройство ингалятора.
Сам аппарат устроен довольно просто и состоит из следующих компонентов:
- Компрессор, который превращает лекарственный раствор в пар.
- Трубка, по которой будет идти воздух.
- Маска, конечный пункт лекарственного пара.
На зарубежном рынке, ингаляторы применяются на протяжении уже нескольких десятилетий, у нас же они только набирают популярность, а большинство населения не догадывается о различиях и особенностях видов ингаляторов.
Виды ингаляторов
Выделяют несколько видов ингаляторов, созданных для лечения в домашних условиях:
- Паровые. Устройство, которое действует, испаряя раствор из микстуры и приемлемую стоимость . Процедура очень схожа с той, что проводилась с каждым советским ребенком в детстве, когда приходилось дышать над тазом с кипятком, накрывшись полотенцем. Такой способ хорошо применять при сухом кашле, так как пар позволяет избавиться от першения в горле, сделать кашель мягче, благодаря чему уйдет и мокрота из легких и бронхов.

Простота в пользовании и доступная цена делают этот ингалятор одним из самых популярных на рынке медтехники.
Однако, нельзя применять лечение паром если у человека озноб или жар, иными словами, температура выше 37 градусов, при это явление встречается довольно часто. Кроме того, есть риск получить ожог дыхательных путей. Также может влиять на лечебные свойства раствора, так как многие вещества при нагревании перестают производить лечебный эффект. Еще один недостаток паровой ингаляции в том, что частицы лекарств не могут достигнуть нижних органов дыхательной системы, а часть пара оседает во рту, соответственно медикаментозные вещества могут попасть в желудок, тем самым нарушив работу пищеварительной системы.
Паровой ингалятор можно применять не только для лечебных процедур, но и для чистки пор на лице.
Как правило, для парового прибора применяются растворы на основе трав и эфирных масел, которые имеют свои противопоказания. Например, такие лекарственные средства ни в коем случае нельзя применять при бронхиальной астме или аллергическом .
- Компрессорный или струйный ингалятор. Главное отличие от парового устройства в том, что компрессор не нагревает лекарственное вещество, благодаря чему не теряет свои свойства, и отсутствует риск получить ожог слизистой. Использовать его очень просто – больному нужно только вдыхать лекарство. При компрессорной ингаляции лекарство гораздо лучше усваивается и не возникает побочного действия. Неоспоримым плюсом является еще и то, что можно заливать любое лекарство, которое может быть с маслами, травяными отварами, физиологическим раствором или минеральной водой.
Ингалятор работающий от компрессора вариант, сочетающий в себе цену и качество.
Компрессорный будет лучшим вариантом процедуры , отлично подойдет такой и . Если говорить о недостатках, то за счет компрессора, который превращает раствор в аэрозоль, прибор обладает довольно высоким уровнем шума и немалыми габаритами, что предполагает только домашнее пользование.
- Ультразвуковой ингалятор имеет те же преимущества, что и компрессорный.
 К этим достоинствам можно добавить возможность использовать его не только в сидячем положении, но и лежа, что очень кстати для детей или больных, прикованных к кровати.
К этим достоинствам можно добавить возможность использовать его не только в сидячем положении, но и лежа, что очень кстати для детей или больных, прикованных к кровати.
Ультразвуковой небулайзер удобен тем, что ингаляцию можно проводить в любом положении.
В этом приборе раствор распыляется на мельчайшие части, посредством вибрации. Благодаря такому способу, лекарство попадает в самые отдаленные части дыхательных органов. Лечение получается более и быстрым.
Ультразвуковые ингаляторы работают тихо и имеют небольшие размеры. Поэтому их удобно носить собой при необходимости. Специалисты отмечают этот можно применять для лечения , а также от как взрослым, так и детям.
Ультразвуковые ингаляторы могут быть компактной формы, что позволяет брать их с собой в поездку.
- Мембранные или сетчатые ингаляторы. Эти модели появились на рынке совсем недавно, но уже многие отдают предпочтение именно этим устройствам. Мэш-ингалятор позволяет использовать раствор на основе гормональных и антибактериальных средств.
 Главным преимуществом является способность работать бесшумно, а способность разбивать вещество на мельчайшие частицы, которые попадают глубоко в дыхательные пути. Если говорить о минусах, то к ним можно отнести высокую стоимость прибора.
Главным преимуществом является способность работать бесшумно, а способность разбивать вещество на мельчайшие частицы, которые попадают глубоко в дыхательные пути. Если говорить о минусах, то к ним можно отнести высокую стоимость прибора.
Не смотря на небольшой размер, в комплекте мембранный ингалятор имеет все необходимые насадки.
Паровой ингалятор уступает остальным по существенной разнице в длительности лечения. Более современным моделям требуется всего несколько минут, чтобы в организм поступили необходимые вещества. Если говорить о преимуществах ингаляции перед таблетками, сиропами и уколами, то это более щадящий метод не вызывающий побочного действия или передозировки.
Эффективность ингаляции при простудных заболеваниях
Устройства для ингаляции набирают такую популярность потому, что оказывают сразу двойное влияние на организм:
- Устройство работает так, что микстура делится на мелкие части и распределяется по всей респираторной системе. Эта процедура способствует скорому избавлению от симптомов болезни.

- Ингаляторную терапию применяют при ОРВИ, потому что эта процедура приводит в порядок воспаленную оболочку дыхательных путей, провоцирует отделение слизи, кровообращение и обмен веществ становятся заметно лучше. Эти процессы способствуют повышению иммунитета в противостоянии болезни.
Другими словами, лечение ингалятором позволяет принимать лекарство непосредственно на воспаленные органы, что значительно ускоряет процесс лечения.
Ингаляции полезны как детям, так и взрослым.
Противопоказания к ингаляции
Специалисты крайне не рекомендуют использовать растворы на основе масел. При такой терапии есть риск, что масляные частицы забьют бронхи, что в дальнейшем может перерасти в пневмонию, которую очень сложно вылечить.
Прежде чем приступать к ингаляции, стоит знать, когда этого делать нельзя. Если есть хоть один симптом из перечисленных, применение ингаляторной терапии противопоказанно:
- Повышенная температура тела, жар, озноб.
- Гнойная ангина, заболевания дыхательной системы с гнойными и кровянистыми выделениями.

- Предрасположенность больного к кровотечениям из носа.
- Сердечно-сосудистые заболевания.
- Индивидуальная непереносимость вещества в лечебном растворе.
Как выбрать лучшую модель
Чтобы не потратить деньги впустую, а приобрести действительно качественный и эффективный ингалятор, следует, в первую очередь, обращать внимание на технические показатели, такие как:
- Вид ингалятора. Внимательно изучив каждый тип небулайзера по отдельности, можно прийти к выводу, что оптимальным вариантом станет компрессорное устройство либо мембранное. Если выбор пал на компрессорный, то стоит выбирать с функцией активации на вдохе, особенно, если ингалятор покупается для ребенка.
- Объем емкости. Немаловажный момент, так как от этого зависит объем лекарства, которое можно залить. Это важно, при несоблюдении дозировки, лекарство не будет распыляться, и, соответственно, пациент не получит должного лечения.
- Производительность. Здесь следует остановить свой выбор на более мощном приборе.
 Чем выше его производительность, тем меньше времени займет один сеанс ингаляции. Для детей младшего возраста это особо важно, так как они не способны сидеть долгое время на одном месте.
Чем выше его производительность, тем меньше времени займет один сеанс ингаляции. Для детей младшего возраста это особо важно, так как они не способны сидеть долгое время на одном месте. - Объем остатков. Как правило, ингалятор оставляет часть лекарства в виде осадка. Однако, мэш-ингаляторы такого свойства не имеют, и в этом их большое преимущество. С остаточным объемом можно немного схитрить. По мере испарения раствора, можно подливать физраствор. Это позволит сократить количество остатков, но стоит помнить, что время процедуры увеличится.
Как пользоваться
Чаще всего, процедуры с ингалятором назначают детям. Необходимо учитывать, что дети не очень любят, а иногда и боятся любых лечебных манипуляций. Ингаляция не исключение. Поэтому очень важно подготовить ребенка, чтобы он не пугался и спокойно проходил терапию.
Эксплуатируя ингалятор стоит придерживаться следующих правил:
- Процедура проводится до, либо не менее чем через два часа после еды.
- Не допускаются разговоры.

- Дыхание осуществляется носом при помощи специальной маски, в случае воспаления верхних органов дыхания.
- Если болезнь уже опустилась до горла, то дышать уже следует ртом.
- В случае распространения заболевания дальних органов дыхательной системы, то ингаляция проводится при помощи специальной трубки.
- В качестве раствора не рекомендуется использовать домашние травяные отвары. Они могут засорить и вывести из строя устройство.
- Во время процедуры, больной должен быть в сидячем положении, если речь не о ультразвуковом ингаляторе.
- Лекарство должно быть свежим, раствор стоит готовить непосредственно перед применением.
- Для заправки ингалятора раствором используется шприц и игла.
- Ни в коем случае не разводить лекарство водопроводной водой, даже если она подверглась фильтрации. Можно использовать физраствор или дистиллированную воду.
- Длительность сеанса 5-10минут.
- При завершении ингаляции нужно прополоскать водой рот и нос, умыть лицо.

- Курить не раньше чем через час после процедуры.
В случае, когда пациент находится далеко от дома и еще долго не сможет туда поспасть. Ситуацию с заложенным носом поможет облегчить карандаш-ингалятор специально для носа. Снимает заложенность и головную боль, дает возможность свободно дышать.
Какое лекарство использовать
Обычно, препарат, который следует использовать для ингаляций, назначает лечащий врач. Лекарство смешивается с физраствором в соотношении один к одному. В случае сухого кашля используются препараты, содержащие амброксол. Если необходимо расширить бронхи, то специалист выписывает беродуал. Дозировка определяется исходя из возраста пациента.
Беродуал специалисты назначают даже детям.
Если пациент страдает ларингитом или фарингитом, для лечения используется нафтизин. Он смешивается в равных пропорциях с физиологическим раствором. Поможет избавиться от простуды ингаляции минеральной водой, например Нарзан или Боржоми. Детская доза определяется до 5 миллилитров воды.
Также хорошо помогают при простуде паровые ингаляции на основе трав или эфирных масел. Ромашка поможет избавиться от насморка. Чабрец и шалфей помогут иммунитету справиться с заболеванием. Такие ингаляции противопоказаны детям до трех лет. Важно помнить, что в ультразвуковые ингаляторы нельзя заливать масляный раствор.
Ингаляция против вирусов. Чем народная медицина заинтриговала ученых
https://ria.ru/20200421/1570319588.html
Ингаляция против вирусов. Чем народная медицина заинтриговала ученых
Ингаляция против вирусов. Чем народная медицина заинтриговала ученых
Простуду и грипп вызывают более ста различных вирусов, в том числе и SARS-CoV-2, поражающий легкие. Инфекция проникает в организм, как правило, через верхние… РИА Новости, 21.04.2020
2020-04-21T08:00
2020-04-21T08:00
2020-04-21T14:42
наука
биология
здоровье
открытия — риа наука
новая зеландия
малайзия
япония
грипп
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn23. img.ria.ru/images/07e4/04/14/1570317582_0:160:3072:1888_1920x0_80_0_0_a24b15d70cd2f47f2a3e61d0c68c98c3.jpg
img.ria.ru/images/07e4/04/14/1570317582_0:160:3072:1888_1920x0_80_0_0_a24b15d70cd2f47f2a3e61d0c68c98c3.jpg
МОСКВА, 21 апр — РИА Новости, Татьяна Пичугина. Простуду и грипп вызывают более ста различных вирусов, в том числе и SARS-CoV-2, поражающий легкие. Инфекция проникает в организм, как правило, через верхние дыхательные пути, вызывая боль в горле, кашель, чихание, иногда насморк. Больные прибегают к старинным средствам: делают ингаляции настоями трав, промывают носоглотку солевым раствором, идут в сауну, чтобы подышать горячим паром. Насколько эти методы эффективны — в материале РИА Новости.По маленькойВ разгар пандемии нового коронавируса профессор физики из Японии Цумору Шинтаке предложил оригинальный метод дезинфекции верхних дыхательных путей: парами алкоголя. Дело в том, что генетический материал SARS-COV-2 защищен белковой оболочкой, капсидом, и покрыт двойным слоем липидной мембраны, не растворимой в воде, но отлично деградирующей в спирте, входящем по этой причине в состав антисептиков. Исследования показали, что водный раствор с объемом этанола примерно 30 процентов убивает вирус гриппа типа A за минуту.Расчеты и физический эксперимент привели Шинтаке к выводу, что использовать спрей для дезинфекции поверхностей не очень правильно: спирт быстро испаряется, оставляя просто капли воды. Если увеличивать концентрацию алкоголя, возникнет риск возгорания. Поэтому самое лучшее — ингаляция через нос.Ученый поставил опыт на себе: налил в высокий стакан разбавленный виски, нагретый до 50-60 градусов, и вдыхал пары. Главное тут — не забирать носом лишний воздух, не допускать конденсации смеси и дышать глотками, чтобы пар не осаждался в трахее. Можно прикрыть ноздри марлей примерно на минуту. Пары этанола, оседая на слизистой носоглотки, будут разрушать прикрепляющиеся вирусы.Автор признается: его метод пока гипотетический и требует дальнейших исследований, кроме того, он не рассчитан на широкое применение, а рекомендован только медицинским работникам.Горячий удар по вирусам и бактериямИнгаляции паром популярны во всем мире — кто в детстве не дышал над картошкой, травяным настоем или даже супом.
Исследования показали, что водный раствор с объемом этанола примерно 30 процентов убивает вирус гриппа типа A за минуту.Расчеты и физический эксперимент привели Шинтаке к выводу, что использовать спрей для дезинфекции поверхностей не очень правильно: спирт быстро испаряется, оставляя просто капли воды. Если увеличивать концентрацию алкоголя, возникнет риск возгорания. Поэтому самое лучшее — ингаляция через нос.Ученый поставил опыт на себе: налил в высокий стакан разбавленный виски, нагретый до 50-60 градусов, и вдыхал пары. Главное тут — не забирать носом лишний воздух, не допускать конденсации смеси и дышать глотками, чтобы пар не осаждался в трахее. Можно прикрыть ноздри марлей примерно на минуту. Пары этанола, оседая на слизистой носоглотки, будут разрушать прикрепляющиеся вирусы.Автор признается: его метод пока гипотетический и требует дальнейших исследований, кроме того, он не рассчитан на широкое применение, а рекомендован только медицинским работникам.Горячий удар по вирусам и бактериямИнгаляции паром популярны во всем мире — кто в детстве не дышал над картошкой, травяным настоем или даже супом. Считается, что это облегчает дыхание, смягчает боль в горле, лечит кашель. Медики не исключают эффективности этих народных средств — человеческие риновирусы перестают воспроизводиться при температуре между 33 и 43 градусами, что показано опытами in vitro. Вот почему борьбе с болезнью сопутствует высокая температура тела.Ученые из Высшего института медицинского образования и исследований (Чандигарх, Индия) решили выяснить обоснованность лечения простуды горячим воздухом. Они проанализировали результаты рандомизированных испытаний с контролем, подходившие по критериям достоверности, — всего шесть работ с общим числом участников 387, использовавших для ингаляций коммерческое ринотермическое устройство.Требовалось установить, сколько пациентов чувствуют облегчение и какова доля тех, кому процедура не помогла. Но к определенным выводам авторы обзора не пришли. Чтобы разобраться с проблемой, специалисты из Голландии и Новой Зеландии запланировали новое, более массовое испытание горячих ингаляций.
Считается, что это облегчает дыхание, смягчает боль в горле, лечит кашель. Медики не исключают эффективности этих народных средств — человеческие риновирусы перестают воспроизводиться при температуре между 33 и 43 градусами, что показано опытами in vitro. Вот почему борьбе с болезнью сопутствует высокая температура тела.Ученые из Высшего института медицинского образования и исследований (Чандигарх, Индия) решили выяснить обоснованность лечения простуды горячим воздухом. Они проанализировали результаты рандомизированных испытаний с контролем, подходившие по критериям достоверности, — всего шесть работ с общим числом участников 387, использовавших для ингаляций коммерческое ринотермическое устройство.Требовалось установить, сколько пациентов чувствуют облегчение и какова доля тех, кому процедура не помогла. Но к определенным выводам авторы обзора не пришли. Чтобы разобраться с проблемой, специалисты из Голландии и Новой Зеландии запланировали новое, более массовое испытание горячих ингаляций.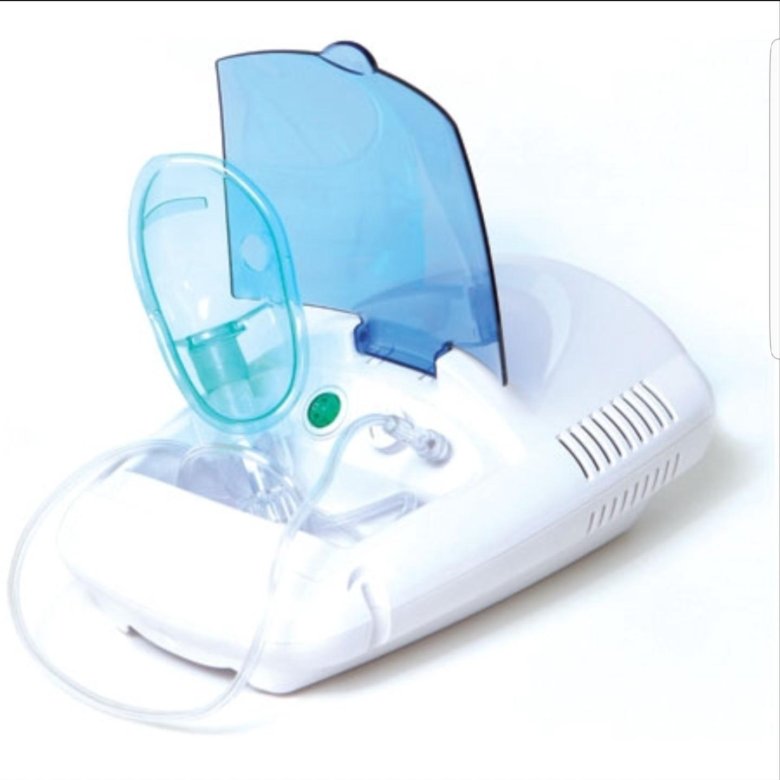 Появилась идея использовать при «паротерапии» растения, содержащие эфирные масла. Об их антимикробной и антивирусной активности накапливается все больше данных.Например, ученые из ОАЭ и Малайзии показали, что масло лаванды убивает Klebsiella pneumoniae — грамм-негативную бактерию, вызывающую внутрибольничные пневмонии. Эта инфекция очень устойчива к антибиотикам, поэтому продолжаются поиски новых способов борьбы с ней. А исследователи из Австралии выяснили, что с вирусом гриппа эффективно справляются масла чайного дерева и эвкалипта, если ими пропитать фильтры кондиционера.
Появилась идея использовать при «паротерапии» растения, содержащие эфирные масла. Об их антимикробной и антивирусной активности накапливается все больше данных.Например, ученые из ОАЭ и Малайзии показали, что масло лаванды убивает Klebsiella pneumoniae — грамм-негативную бактерию, вызывающую внутрибольничные пневмонии. Эта инфекция очень устойчива к антибиотикам, поэтому продолжаются поиски новых способов борьбы с ней. А исследователи из Австралии выяснили, что с вирусом гриппа эффективно справляются масла чайного дерева и эвкалипта, если ими пропитать фильтры кондиционера.
https://ria.ru/20170401/1491264163.html
https://ria.ru/20200401/1569337898.html
новая зеландия
малайзия
япония
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/07e4/04/14/1570317582_171:0:2902:2048_1920x0_80_0_0_0a43e3419dfc752256925e4ce467a656.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
биология, здоровье, открытия — риа наука, новая зеландия, малайзия, япония, грипп
МОСКВА, 21 апр — РИА Новости, Татьяна Пичугина. Простуду и грипп вызывают более ста различных вирусов, в том числе и SARS-CoV-2, поражающий легкие. Инфекция проникает в организм, как правило, через верхние дыхательные пути, вызывая боль в горле, кашель, чихание, иногда насморк. Больные прибегают к старинным средствам: делают ингаляции настоями трав, промывают носоглотку солевым раствором, идут в сауну, чтобы подышать горячим паром. Насколько эти методы эффективны — в материале РИА Новости.
Инфекция проникает в организм, как правило, через верхние дыхательные пути, вызывая боль в горле, кашель, чихание, иногда насморк. Больные прибегают к старинным средствам: делают ингаляции настоями трав, промывают носоглотку солевым раствором, идут в сауну, чтобы подышать горячим паром. Насколько эти методы эффективны — в материале РИА Новости.
По маленькой
В разгар пандемии нового коронавируса профессор физики из Японии Цумору Шинтаке предложил оригинальный метод дезинфекции верхних дыхательных путей: парами алкоголя. Дело в том, что генетический материал SARS-COV-2 защищен белковой оболочкой, капсидом, и покрыт двойным слоем липидной мембраны, не растворимой в воде, но отлично деградирующей в спирте, входящем по этой причине в состав антисептиков.Исследования показали, что водный раствор с объемом этанола примерно 30 процентов убивает вирус гриппа типа A за минуту.
Расчеты и физический эксперимент привели Шинтаке к выводу, что использовать спрей для дезинфекции поверхностей не очень правильно: спирт быстро испаряется, оставляя просто капли воды. Если увеличивать концентрацию алкоголя, возникнет риск возгорания. Поэтому самое лучшее — ингаляция через нос.
Если увеличивать концентрацию алкоголя, возникнет риск возгорания. Поэтому самое лучшее — ингаляция через нос.
Ученый поставил опыт на себе: налил в высокий стакан разбавленный виски, нагретый до 50-60 градусов, и вдыхал пары. Главное тут — не забирать носом лишний воздух, не допускать конденсации смеси и дышать глотками, чтобы пар не осаждался в трахее. Можно прикрыть ноздри марлей примерно на минуту. Пары этанола, оседая на слизистой носоглотки, будут разрушать прикрепляющиеся вирусы.
Автор признается: его метод пока гипотетический и требует дальнейших исследований, кроме того, он не рассчитан на широкое применение, а рекомендован только медицинским работникам.
Горячий удар по вирусам и бактериям
Ингаляции паром популярны во всем мире — кто в детстве не дышал над картошкой, травяным настоем или даже супом. Считается, что это облегчает дыхание, смягчает боль в горле, лечит кашель.
Медики не исключают эффективности этих народных средств — человеческие риновирусы перестают воспроизводиться при температуре между 33 и 43 градусами, что показано опытами in vitro. Вот почему борьбе с болезнью сопутствует высокая температура тела.
Вот почему борьбе с болезнью сопутствует высокая температура тела.
Появилась идея использовать при «паротерапии» растения, содержащие эфирные масла. Об их антимикробной и антивирусной активности накапливается все больше данных.
Как приучить ребенка дышать небулайзером
Как хочется, чтобы дети не болели! Чтобы звонкий детских смех и улыбки всегда радовали родителей! Но дети и простуда – это ежегодный сюжет, особенно в осенне-зимний период. Чтобы лечение малышей проходило быстро и эффективно, родители используют современные приборы — небулайзеры (ингаляторы). А как сделать так, чтобы малыш не боялся лечения и процедуры проходили без слез?
Ингаляции небулайзером для детей – это одно из самых эффективных средств для лечения насморка, кашля, бронхита, астмы, пневмонии. Но, зачастую, детишки делают их без особого удовольствия, тогда родители идут на всякие хитрости. Тут начинать нужно уже с выбора небулайзера:
Но, зачастую, детишки делают их без особого удовольствия, тогда родители идут на всякие хитрости. Тут начинать нужно уже с выбора небулайзера:
Особо популярным является небулайзер OMRON Comp AIR C24 Kids. Так как он легкий, с низким уровнем шума. В комплекте уже есть детская маска, маска для грудничков, а также игрушки, с которыми ребенку интересно и забавно дышать.
Если ингаляции ребенку нужно делать не только дома, то поможет меш небулайзер OMRON U22 — высокоэффективный карманный небулайзер: он бесшумен, а закрытый тип камеры позволяет проводить ингаляции, как в вертикальном, так и в горизонтальном положении. Также, это удобно в том случае, когда малышу необходим постельный режим.
Главный плюс небулайзера (ингалятора) OMRON U22 в том, что процедуры можно проводить даже, когда ребенок спит. Это особо важно при лечении грудничков.
youtube.com/embed/ar85bcHW_-Y?rel=0&controls=0″ frameborder=»0″ allowfullscreen=»»/>
Как делать ингаляции ребенку, чтобы он не боялся:
- Начните знакомить ребенка с небулайзером (ингалятором) с момента покупки, откройте вместе коробку, посмотрите, что входит в комплект, расскажите, зачем он нужен.
- Чтобы ребенок понял необходимость лечения, придумайте или прочитайте ему сказку. Например, вот эту: сказка про то, как пароходик спас зайчонка.
- Чтобы ребенок не боялся шума от небулайзера – предложите ему самостоятельно его включить. Пусть несколько раз сам понажимает кнопку.
- Налейте в небулайзер обычной воды и поиграйте с ним. Т.е предложите ребенку вылечить любимого мишку или другую игрушку.
- Придумайте небулайзеру имя, например, называйте его «Омроша»
- В общении с детьми личный пример – это лучшая мотивация, поэтому покажите, как нужно дышать, улыбайтесь во время процедуры, пусть ребенок несколько минут посмотрит на вас.
 (Используйте для этого физ.раствор).
(Используйте для этого физ.раствор). - Во время самой процедуры включите ребенку его любимые мультфильмы, это поможет ему отвлечься.
- И конечно, нельзя забывать про психологическое состояние малыша, лучше не использовать прибор, когда у ребенка плохое настроение, если он капризничает и плачет. Дождитесь момента, когда настроение улучшится, тогда и процесс выздоровления пойдет быстрее.
Совет родителям:
Перед использованием внимательно прочитайте инструкцию. Обратите внимание на указанные правила очистки и хранения. Используя небулайзер (ингалятор) не забывайте про правила гигиены. Для очистки и дезинфекции небулайзерной камеры, а также комплектующих деталей можно использовать доступные в продаже дезинфицирующие средства. Детали небулайзерной камеры небулайзеров OMRON (за исключением масок из ПВХ) можно кипятить.
Компания OMRON желает вашим малышам скорейшего выздоровления, мы искренне надеемся, что высокоэффективные небулайзеры OMRON помогут вам в лечении!
Будьте здоровы с OMRON!
Медицина для детей и молодежи
Астма — хроническое заболевание, требующее тщательного наблюдения врача, который координирует программу лечения. У каждого ребенка должен быть план действий при астме, чтобы вы, как родитель, знали, какие лекарства и когда использовать. Некоторым детям требуется лекарство от облегчения только тогда, когда они испытывают трудности, но дети, которые часто хрипят, часто нуждаются в профилактическом уходе на ежедневной основе. Если вы сомневаетесь, хрипит ли ваш ребенок, начните прием лекарства.Чем позже начать прием лекарства, тем сложнее остановить хрипы. После того, как лекарство началось, ваш ребенок не должен прекращать его, пока он не перестанет хрипеть или кашлять в течение 48 часов. Каждый ребенок, страдающий астмой, и все члены его семьи должны ежегодно проходить вакцинацию от гриппа в период с октября по ноябрь. Каждый ребенок, страдающий астмой, должен быть полностью защищен от любого вторичного табачного дыма.
У каждого ребенка должен быть план действий при астме, чтобы вы, как родитель, знали, какие лекарства и когда использовать. Некоторым детям требуется лекарство от облегчения только тогда, когда они испытывают трудности, но дети, которые часто хрипят, часто нуждаются в профилактическом уходе на ежедневной основе. Если вы сомневаетесь, хрипит ли ваш ребенок, начните прием лекарства.Чем позже начать прием лекарства, тем сложнее остановить хрипы. После того, как лекарство началось, ваш ребенок не должен прекращать его, пока он не перестанет хрипеть или кашлять в течение 48 часов. Каждый ребенок, страдающий астмой, и все члены его семьи должны ежегодно проходить вакцинацию от гриппа в период с октября по ноябрь. Каждый ребенок, страдающий астмой, должен быть полностью защищен от любого вторичного табачного дыма.
Облегчительное средство: Наиболее часто назначаемым средством от облегчения является альбутерол / Xopenex. Вашему ребенку потребуются подробные инструкции по использованию ингалятора.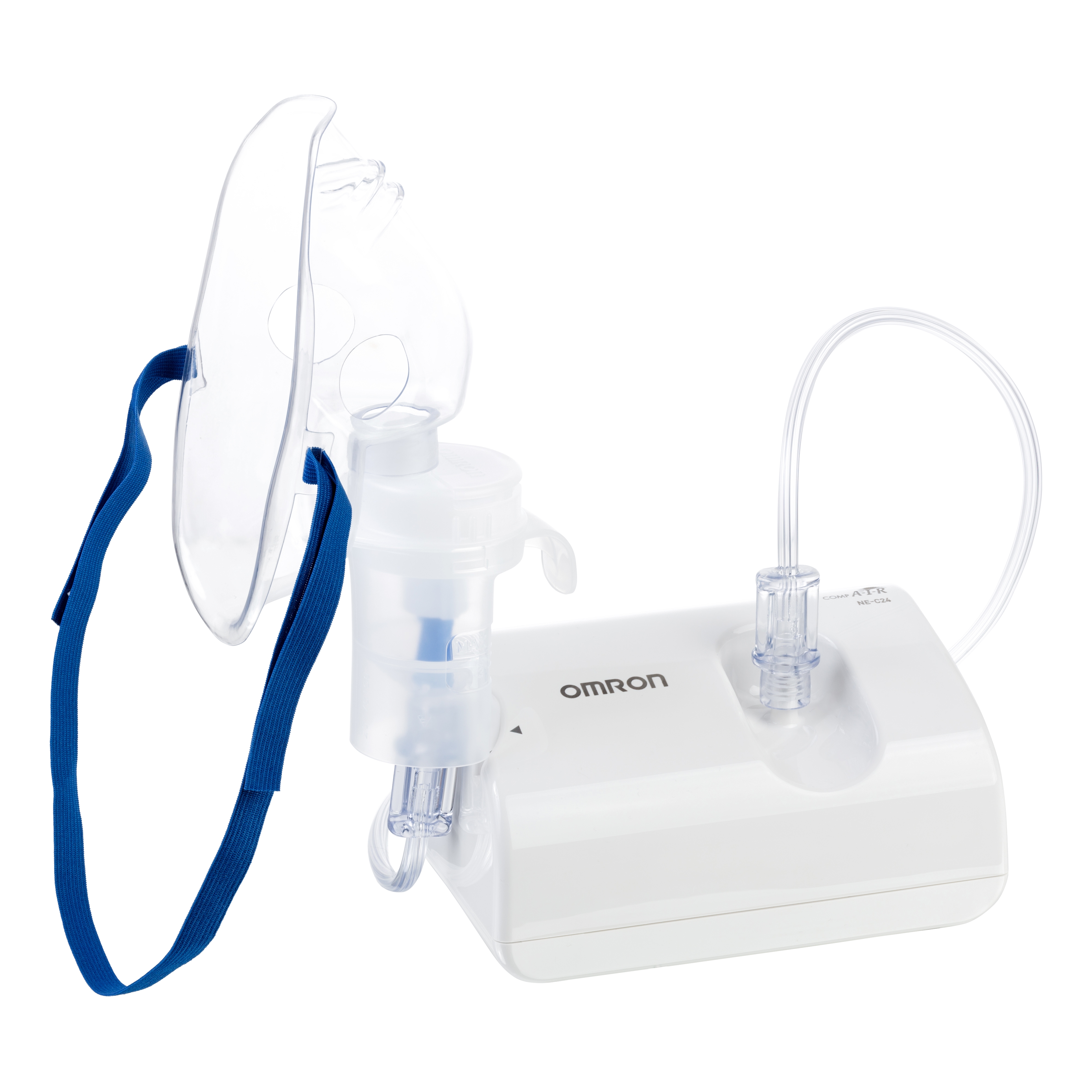
Профилактические препараты: Существует несколько типов профилактических препаратов. У каждого ребенка с астмой разные потребности в зависимости от частоты симптомов и тяжести астмы. Если вашему ребенку необходимо принимать «облегчение» более 3 раз в неделю или он ограничивает свою активность из-за затрудненного дыхания, поговорите со своим врачом.
Прокладки: Маленькие дети обычно не могут использовать ингаляторы, если они также не используют пластиковую прокладку для дыхательных путей.Спейсер захватит лекарство от астмы и даст ребенку время вдохнуть и вдохнуть его правильно.
Лечение астмы небулайзером: Маленьким детям часто требуется лечение аэрозольными препаратами с использованием аппарата. Даже дети старшего возраста, когда они чувствуют себя действительно «зажатыми», сообщают, что им кажется, что они получают больше лекарства, доставляемого в их легкие с помощью небулайзера, а не ингалятора.
Пероральные стероиды или другие лекарства от астмы: Хотя астму обычно очень хорошо контролируют с помощью профилактических и успокаивающих лекарств, предписанных вашим врачом, иногда детям с астмой требуется прием пероральных стероидов, чтобы успокоить легкие.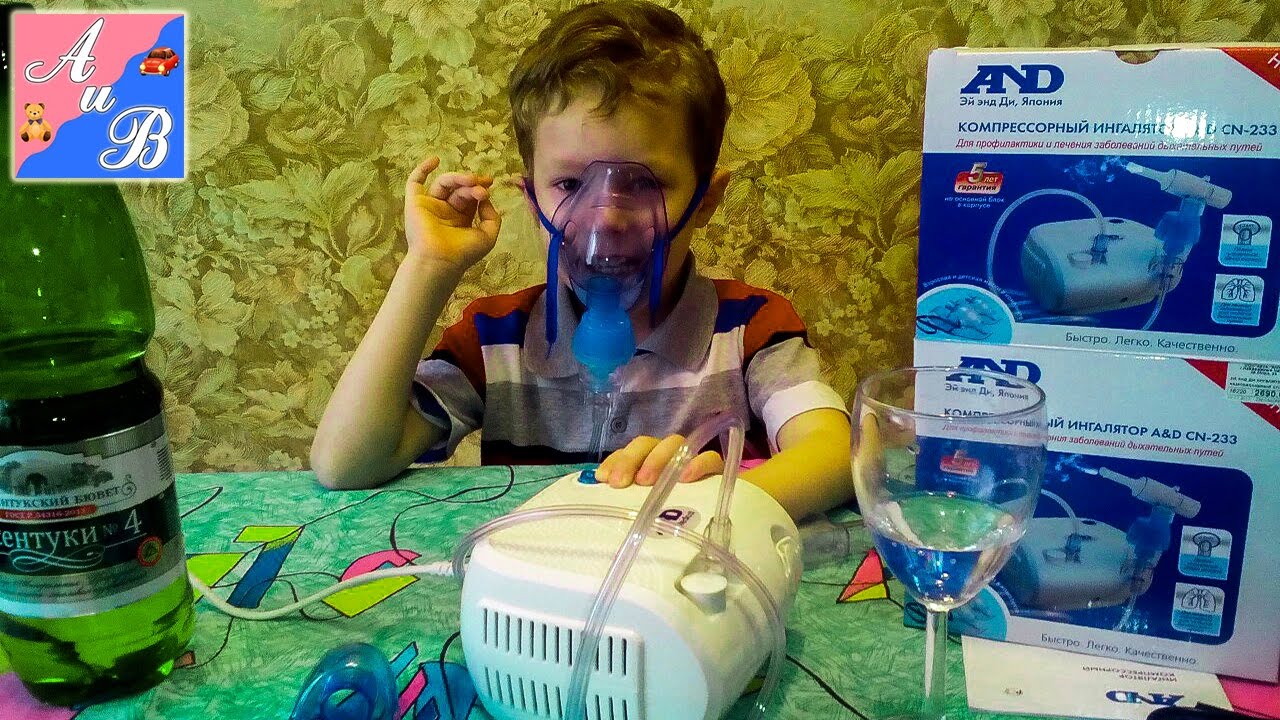 Эти лекарства имеют некоторые побочные эффекты, включая возбуждение, проблемы со сном и некоторое расстройство желудка. Однако польза от их использования при астме очевидна и обычно перевешивает эти риски.
Эти лекарства имеют некоторые побочные эффекты, включая возбуждение, проблемы со сном и некоторое расстройство желудка. Однако польза от их использования при астме очевидна и обычно перевешивает эти риски.
Начать лечение рано . Многие дети хрипят вскоре после кашля и простуды. Рекомендуется начинать прием лекарств от астмы при первых признаках насморка, кашля или стеснения в груди. Всегда держите лекарство под рукой и пополняйте его.
Впуск жидкости .Нормальная гидратация препятствует тому, чтобы обычная легочная слизь стала липкой. Поощряйте ребенка регулярно пить прозрачную жидкость. Потребление теплых жидкостей может улучшить хрипы и уменьшить кашель.
Астма, вызванная физическими упражнениями . У большинства людей с астмой возникают приступы кашля и хрипов от 20 до 30 минут при физических нагрузках. Бег, особенно в холодном или загрязненном воздухе, является основным спусковым крючком. Эта проблема не должна мешать занятиям большинством видов спорта, поскольку симптомы можно предотвратить, используя ингалятор перед тренировкой.
Аллергия. При симптомах аллергии на сено можно давать антигистаминные препараты. Плохой контроль сенной лихорадки может усугубить приступ астмы. Хотя антигистаминные препараты могут сушить дыхательные пути, они не усугубляют астму.
Собираюсь в школу . Астма не заразна. Ваш ребенок должен ходить в школу во время приступов астмы легкой степени, но избегайте тренажерного зала и занятий спортом в эти дни. Сделайте так, чтобы в школе были лекарства от астмы. Большинству детей, страдающих астмой, следует разрешить носить ингалятор с собой.
Распространенные ошибки . Самая распространенная ошибка — откладывать начало приема лекарств от астмы или не заменять их, когда они закончатся. Ингаляторы и лекарства, отпускаемые без рецепта, бесполезны и могут быть опасны. Еще одна распространенная ошибка — это содержание домашних животных, на которых у детей аллергия. Не паникуйте во время приступа. Страх может ухудшить дыхание, поэтому постарайтесь сохранять спокойствие и успокаивать ребенка. Наконец, не позволяйте астме ограничивать занятия вашего ребенка, занятия спортом или общественную жизнь.
Наконец, не позволяйте астме ограничивать занятия вашего ребенка, занятия спортом или общественную жизнь.
Предотвращение путем избегания триггеров: Постарайтесь обнаружить и избежать веществ, вызывающих приступы у вашего ребенка. Пассивное курение — самый серьезный преступник. Если кто-то из вашей семьи курит, у вашего ребенка будут чаще возникать приступы, он будет принимать больше лекарств и ему потребуется больше посещений отделения неотложной помощи. Старайтесь не пускать домашних животных на улицу или в комнату вашего ребенка. Узнайте, как защитить спальню от пыли и не использовать перьевые подушки. Часто меняйте фильтры в системе отопления / кондиционирования и поддерживайте низкий уровень влажности.
НЕМЕДЛЕННО позвоните в наш офис, если. . .
Позвоните в наш офис в рабочее время, если. . .
Лечение детей с аллергической астмой
Дети, страдающие аллергической астмой, кашляют, хрипят и испытывают одышку, когда вдыхают пыльцу, плесень или другие триггеры аллергии. Это состояние важно лечить, чтобы оно не привело к другим серьезным проблемам со здоровьем.
Это состояние важно лечить, чтобы оно не привело к другим серьезным проблемам со здоровьем.
Дети могут избежать их триггеров, но они также могут принимать лекарства для предотвращения симптомов астмы и аллергии.
Лекарства от астмы
Если у вашего ребенка есть симптомы аллергической астмы, обратитесь к педиатру, аллергологу или пульмонологу, врачу, специализирующемуся на лечении астмы. Врач составит план действий при астме. Этот план описывает, какие лекарства следует принимать вашему ребенку, как часто он должен их принимать и что делать во время приступа астмы.
Дети могут принимать большинство тех же лекарств, что и взрослые, хотя иногда они принимают меньшие дозы. Врачи прописывают два типа лекарств для лечения симптомов астмы у детей:
- Лекарства быстрого действия расширяют дыхательные пути, чтобы остановить приступы астмы, когда они случаются.Некоторые дети принимают эти лекарства перед тренировкой. Альбутерол (ProAir HFA, Proventil HFA, Ventolin HFA) является наиболее распространенным быстродействующим лекарством.

- Лекарства длительного действия предотвращают приступы астмы до их начала. Они предназначены для детей, у которых симптомы астмы возникают чаще, чем два раза в неделю, ночные симптомы — более двух раз в месяц, или для тех, кто недавно был в больнице по поводу астмы. Они включают будесонид (Pulmicort), флутиказон (Flovent), монтелукаст (Singulair) и салметерол (Advair).
Продолжение
Многие дети используют оба типа лекарств. Они ежедневно принимают лекарства длительного действия и носят с собой лекарства быстрого действия на случай приступа астмы.
Хотя дети часто принимают те же лекарства, что и взрослые, они могут принимать их по-разному:
- Небулайзер. Машина превращает лекарство в туман, который ребенок вдыхает через маску. Этот подход работает даже для младенцев и детей ясельного возраста.
- Ингалятор. Ваш ребенок нажимает на устройство, делая вдох, чтобы выпустить лекарство в легкие.
 Они могут использовать трубку, называемую спейсером, чтобы облегчить вдыхание лекарства.
Они могут использовать трубку, называемую спейсером, чтобы облегчить вдыхание лекарства. - Таблетки жевательные. Одно лекарство, монтелукаст, доступно в форме, которую ребенок может проглотить.
Лекарства от аллергии
Лекарства от аллергии лечат такие симптомы, как чихание, насморк и слезотечение. Вы можете купить некоторые из этих лекарств без рецепта. Другим нужен рецепт врача.
Продолжение
Антигистаминные препараты блокируют действие гистамина — химического вещества, которое организм выделяет в ответ на триггер аллергии, такой как плесень или пылевые клещи. Ваш ребенок может принимать эти лекарства в виде сиропа, жевательной таблетки или назального спрея. Поскольку некоторые антигистаминные препараты вызывают сонливость, вы можете дать их ребенку прямо перед сном.
Продолжение
А как насчет противозастойных средств от заложенного носа? Врачи говорят, что эти лекарства не подходят для детей.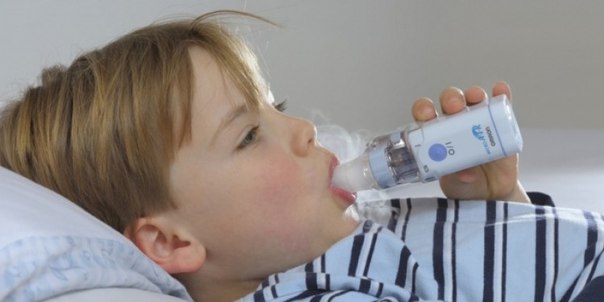 Если вашему ребенку нужно облегчение, спросите его врача о методах лечения, которые помогут.
Если вашему ребенку нужно облегчение, спросите его врача о методах лечения, которые помогут.
Иммунотерапия снижает чувствительность детей к возбудителям аллергии. Это лечение представляет собой серию уколов или таблеток, которые кладут ребенку под язык.
Врачи делают прививки от аллергии сначала один или два раза в неделю, а затем с более длительными интервалами (каждые 2 недели, затем один раз в месяц). В каждом кадре есть доза триггера аллергии вашего ребенка — например, пыльцы или амброзии, — которая увеличивается с каждым выстрелом. После 6–12 месяцев этого лечения дети не должны так сильно реагировать на триггер.
Другие способы предотвращения аллергической астмы
Вы можете попробовать несколько других способов предотвратить симптомы аллергии и астмы у вашего ребенка:
- Часто пылесосите дом, чтобы избавиться от пыли, пыльцы и перхоти домашних животных.
- Стирайте простыни и одеяла вашего ребенка в горячей воде не реже одного раза в неделю.

- Удалите плесень, скопившуюся во влажных помещениях вашего дома, например в ванной комнате.
- Если у вашего ребенка аллергия на пыльцу, держите его в помещении с закрытыми окнами в дни, когда количество пыльцы высокое.
- Сделайте им прививку от гриппа в начале каждой осени.
Понимание основ детской астмы
Астма — серьезное и потенциально опасное для жизни заболевание, которым страдают многие дети. К счастью, существует множество лекарств, которые помогают контролировать и предотвращать приступы астмы.
istockphotoСимптомы астмы у большинства детей включают кашель, хрипы и затрудненное дыхание. Они могут быть вызваны или спровоцированы простудой, переменой погоды, физическими упражнениями или воздействием сигаретного дыма, пыльцы, плесени, животных и загрязнения.Если вы можете узнать, что вызывает у вашего ребенка проблемы с астмой, это поможет избежать их, хотя часто бывает сложно найти триггеры астмы.
Астму обычно легко диагностировать у ребенка, который хрипит и имеет затрудненное дыхание, но становится сложнее, если у ребенка только кашель или кашлевой вариант астмы. Вы должны подозревать, что у вашего ребенка может быть астма, если у него / нее хронический кашель, который усиливается ночью или во время бега и игр, даже без хрипов.
Вы должны подозревать, что у вашего ребенка может быть астма, если у него / нее хронический кашель, который усиливается ночью или во время бега и игр, даже без хрипов.
Лечение
Основное лечение, когда ваш ребенок кашляет, хрипит или страдает астмой, — это использование бронходилататоров, таких как альбутерол, провентил, вентолин или Xopenex. Их также называют лекарствами быстрого облегчения или облегчения. Эти лекарства доступны для использования с небулайзером, дозирующим ингалятором или сиропом (используются редко). Дети младшего возраста могут использовать эти ингаляторы от астмы со спейсером или спейсером и маской.
Эти препараты быстрого действия обычно используются по мере необходимости.Если вы используете их регулярно, еженедельно или ежедневно, то астма у вашего ребенка, вероятно, плохо контролируется, и ему будет полезно принимать профилактические лекарства. (Во время приступа астмы многим детям также необходимо принимать пероральные стероиды, такие как преднизон или преднизолон. )
)
Профилактика
Цель лечения астмы состоит в том, чтобы у вашего ребенка не было симптомов и он мог выполнять обычные действия. Астма обычно не должна ограничивать активность вашего ребенка, за исключением случаев, когда в это время у него наблюдается приступ астмы.
Помимо предотвращения триггеров, астму часто можно предотвратить, принимая ежедневные профилактические лекарства. К ним относятся ингаляционные стероиды, такие как Flovent, Pulmicort, Qvar, Alvesco, Aerospan и Asmanex, которые используются каждый день, даже если у вашего ребенка нет симптомов астмы. Они доступны в виде ингаляторов с отмеренной дозой и более новых ингаляторов для сухого порошка. Пульмикорт также доступен в форме (Pulmicort Respules), которую можно вводить с помощью небулайзера, что удобно для детей младшего возраста.
Другие профилактические препараты сочетают стероиды с бронхолитиками длительного действия. Они используются у детей с астмой средней и тяжелой степени, которая не контролируется ингаляционными стероидами и может включать Advair HFA, Advair Diskus, Dulera и Symbicort. Другой основной тип профилактических препаратов — это модификаторы лейкотриенов, такие как Singulair (Monteleukast), доступные в виде гранул и жевательных таблеток для детей младшего возраста.
Если ваш ребенок уже принимает профилактические лекарства и продолжает регулярно нуждаться в «облегчении», то вашему ребенку, вероятно, потребуется принять другое профилактическое лекарство или более высокую дозировку, чем те, которые есть в настоящее время.Например, если они уже принимают Advair 100/50, то может потребоваться увеличение дозы до более высокой, например, форма препарата Advair 250/50 и / или Singulair может быть добавлена к плану лечения.
Мониторинг
Самый простой способ контролировать, насколько хорошо лечится астма у вашего ребенка, — это увидеть, есть ли у него какие-либо симптомы. Если ваш ребенок не кашляет, не имеет проблем с дыханием и редко принимает лекарства от облегчения, то он, вероятно, находится под очень хорошим контролем.Если они часто кашляют, особенно ночью или во время занятий, или если они принимают облегчение ежедневно или даже еженедельно, то их астма, вероятно, находится под плохим контролем.
Пиковые потоки могут помочь вам контролировать астму вашего ребенка в возрасте от пяти до шести лет. Пикфлоуметр — это небольшое устройство, в которое ваш ребенок дует, и, основываясь на количестве, которое он выдувает, может помочь родителям определить, страдает ли ребенок астмой или находится под контролем.
Легочные функциональные пробы — еще один инструмент, который может помочь определить, насколько хорошо у вашего ребенка находится под контролем астма.Однако обычно это можно сделать только в кабинете аллерголога или пульмонолога. Большинство педиатров не проводят этот тест в своем кабинете.
План лечения или действий — это удобный справочник, который врач должен предоставить вам, чтобы узнать, какие лекарства вам следует принимать в разное время. В плане лечения астмы обычно указывается, какие лекарства ежедневно принимать ваш ребенок, и какие из них следует принимать, когда их пиковые потоки падают или у них развиваются симптомы астмы.
Образование
Если астма у вашего ребенка плохо контролируется или вы все еще не понимаете, как лучше всего с ней справиться, может оказаться полезным направление к детскому пульмонологу.Вы также можете записаться на курсы по обучению астме, если они доступны в вашем районе.
Есть также много полезных книг, в том числе Руководство Американской академии педиатрии по аллергии и астме у вашего ребенка, а также веб-сайты, которые помогут вам узнать больше об астме. К основным сведениям об астме, которые вам следует знать, относятся:
- Какие лекарства следует давать ребенку и когда их использовать. План лечения астмы поможет вам понять, что вам нужно делать.
- Как справиться с приступом астмы.
- Как пользоваться небулайзером (если он у вас есть) и / или дозирующим ингалятором (MDI) со спейсером или без него.
- Как использовать пикфлоуметр и как интерпретировать результаты.
- Как предотвратить приступ астмы у вашего ребенка, включая понимание того, как правильно использовать профилактические лекарства и избегать триггеров.
Неконтролируемая астма
Что делать, если астма у вашего ребенка плохо контролируется? Узнать больше об астме — хорошее начало, но вам, скорее всего, понадобится повторный визит к врачу или направление к специалисту для получения дополнительной помощи.
Одна из главных причин того, что астма у детей находится под плохим контролем, заключается в том, что они не принимают свои лекарства или принимают их неправильно. Если вы принесете все свои лекарства на следующий визит к врачу и продемонстрируете, как ваш ребенок их использует, это поможет педиатру лучше все оценить.
Вы также можете подумать, что у вашего ребенка аллергия, особенно если у него также есть заложенный или насморк при возникновении астмы. Многие дети, страдающие аллергией, также страдают астмой, и неконтролируемая или нелеченная аллергия может затруднить эффективное лечение детской астмы.
Если вы не можете выяснить, что вызывает астму у вашего ребенка, также может оказаться полезным тестирование на аллергию. Гастроэзофагеальный рефлюкс также может вызвать осложнения и спровоцировать астму у некоторых детей, даже если они явно не срыгивают.
Лечение астмы и лекарства для детей
У вашего ребенка астма? Это кажется достаточно простым вопросом, но если у вашего ребенка нет классических симптомов астмы, таких как кашель, хрипы и затрудненное дыхание, вы можете не знать, что у него астма.
Гэри Омблер / Getty ImagesУ многих детей есть более незаметные симптомы, в том числе ночной кашель, кашель, усиливающийся при физической нагрузке или физической активности, или просто хронический кашель, который не проходит. У этих детей, особенно младенцев и детей ясельного возраста, бывает трудно диагностировать астму.
Родители часто спрашивают о «проверке» своих детей на астму. У детей старшего возраста тесты функции легких и / или пиковая скорость потока — это тесты, которые могут помочь диагностировать астму, но их трудно сделать у детей в возрасте до 4-5 лет.
Другие факторы, которые могут снизить вероятность того, что ваш педиатр диагностирует у вашего ребенка астму, включают то, что многие дети младшего возраста, особенно младенцы и дети ясельного возраста, могут хрипеть при вирусной инфекции. Бронхиолит, обычно вызываемый RSV, является частой причиной хрипов у детей. Если это первый эпизод свистящего дыхания у вашего ребенка, и у него также есть кашель, насморк и лихорадка, то, скорее всего, это бронхиолит, а не настоящая астма, особенно во время сезона RSV (поздняя осень / зима / ранняя весна).
Некоторым детям, которые часто хрипят в младенчестве, просто ставят диагноз реактивное заболевание дыхательных путей. Я думаю, что RAD часто диагностируется у младенцев, потому что они могут хрипеть при вирусных инфекциях, и это не означает, что они будут продолжать хрипеть или иметь проблемы по мере взросления. Если у вашего ребенка РРП и было несколько эпизодов хрипов и кашля, то, вероятно, у него действительно астма.
Диагноз астмы также вероятен, если ваш ребенок часто болеет пневмонией, « бронхитом » или бронхиолитом, если он « попадает ему в грудь » каждый раз, когда он простужается, или если у него хронический кашель, особенно если он усиливается во время беременности. ночь.
Процедуры
Лечение приступов астмы обычно включает препараты бронходилатирующего типа, такие как альбутерол, провентил, вентолин или Xopenex, которые можно вводить с помощью небулайзера, дозированного ингалятора или сиропа. При умеренных или тяжелых приступах также часто требуется пероральный стероид, такой как преднизолон (Прелон) или Орапред.
Бронходилатирующие препараты также часто называют «успокаивающими» или «быстродействующими» лекарствами, поскольку они облегчают симптомы астмы у вашего ребенка.Обычно они используются только по мере необходимости, и вашему ребенку не нужно использовать их регулярно, если его астма хорошо контролируется.
Хотя альбутерол доступен в виде сиропа, лекарства быстрого действия обычно вводятся с помощью небулайзера или дозированного ингалятора. Дети младшего возраста могут часто использовать ингалятор, если у них также есть спейсер и детская маска.
Профилактические препараты
Другой тип лекарств, используемых для лечения астмы, — это профилактические препараты, которые помогают предотвратить симптомы астмы.К ним относятся бронходилататоры длительного действия, такие как Serevent и Foradil, и стероиды, такие как Flovent, Qvar, Pulmicort, Asmanex и Azmacort. Пульмикорт — это форма стероидов, которые можно вводить с помощью небулайзера, и они полезны для детей младшего возраста, которые еще не могут использовать ингалятор или которые не переносят использование маски и спейсера. Advair — это новейшее комбинированное лекарство от астмы, которое включает Flovent и Serevent в одном удобном ингаляторе для сухого порошка.
Антагонисты лейкотриенов являются еще одним типом профилактических лекарств и включают Singulair, доступный в виде жевательных таблеток для детей старше 2 лет и принимаемый только один раз в день, и Accolate, который показан детям старше 7 лет.Интал — еще один профилактический препарат, он доступен в виде дозированного ингалятора и раствора небулайзера, но обычно его нужно использовать 3-4 раза в день, чтобы быть эффективным.
У вашего ребенка астма?
Это кажется достаточно простым вопросом, но если у вашего ребенка нет классических симптомов астмы, таких как кашель, хрипы и затрудненное дыхание, вы можете не знать, что у него астма.
У многих детей есть более незаметные симптомы, в том числе ночной кашель, кашель, усиливающийся при физической нагрузке или физической активности, или просто хронический кашель, который не проходит.У этих детей, особенно младенцев и детей ясельного возраста, бывает трудно диагностировать астму.
Родители часто спрашивают о «проверке» своих детей на астму. У детей старшего возраста тесты функции легких и / или пиковая скорость потока — это тесты, которые могут помочь диагностировать астму, но их трудно сделать у детей в возрасте до 4-5 лет.
Реактивное заболевание дыхательных путей
Другие факторы, которые могут снизить вероятность того, что ваш педиатр диагностирует у вашего ребенка астму, включают то, что многие дети младшего возраста, особенно младенцы и малыши, могут хрипеть при вирусной инфекции.Бронхиолит, обычно вызываемый RSV, является частой причиной хрипов у детей. Если это первый эпизод свистящего дыхания у вашего ребенка, и у него также есть кашель, насморк и лихорадка, то, скорее всего, это бронхиолит, а не настоящая астма, особенно во время сезона RSV (поздняя осень / зима / ранняя весна).
Реактивное заболевание дыхательных путей или РАП часто диагностируется у младенцев, потому что они могут хрипеть при вирусных инфекциях, и это не означает, что они будут продолжать хрипеть или иметь проблемы по мере взросления.Если у вашего ребенка РРП и было более нескольких эпизодов хрипов и кашля, то, вероятно, у него астма, независимо от того, официально ли ваш педиатр обозначил это как астму.
Диагноз астмы также вероятен, если ваш ребенок часто болеет пневмонией, « бронхитом » или бронхиолитом, если он « попадает ему в грудь » каждый раз, когда он простужается, или если у него хронический кашель, особенно если он усиливается во время беременности. ночь.
Вариант кашля, астма
Астму становится труднее лечить, если ваш ребенок только кашляет и не хрипит.Многие врачи не решаются агрессивно лечить этих детей и могут подумать, что у вашего ребенка просто простуда или бронхит. Если у вашего ребенка хронический кашель, который длится более нескольких недель, особенно если он усиливается ночью или после физической активности, вам следует спросить своего врача, может ли это быть астма.
Как и другие типы приступов астмы, кашлевую астму обычно нужно лечить агрессивно, часто применяя бронходилататоры, такие как альбутерол или Xopenex, и пероральные стероиды.Просто использовать ингалятор несколько раз в день может быть недостаточно.
Астма, вызванная физическими упражнениями
Физические упражнения также являются частым триггером астмы.
Астму, вызванную физическими упражнениями (EIA), иногда путают с детьми с плохой физической подготовкой.
У вашего ребенка симптомы астмы, которые только ухудшаются, когда он занимается спортом или другими видами упражнений? Вместо того, чтобы избегать физической активности, симптомы астмы, вызванные физическими упражнениями, можно улучшить или предотвратить, если перед этими занятиями принять «облегчающее» лекарство.
Другие типы астмы
Другие типы астмы могут включать:
- Аллергическая астма — астма, вызванная определенными аллергенами, такими как плесень или пыльца деревьев
- Ночная астма — астма, усиливающаяся ночью
- Стероидорезистентная астма — астма, не поддающаяся лечению стероидами
Хотя многие люди думают, что астма — это астма, понимание того, что существуют разные типы астмы, может помочь вашему ребенку поставить правильный диагноз.
Круп попался — ChildrensMD
Я подозреваю диагноз, когда они входят в дверь. Я слышу их в отделении скорой помощи. «Круперы», как мы их называем, имеют очень характерный хриплый кашель и шумное дыхание, называемое стридором. Это очень страшно как для ребенка, так и для родителей, поэтому круп, вероятно, является наиболее частым диагнозом, который я ставлю в отделении неотложной помощи в зимние месяцы. Хорошие новости: круп выглядит устрашающе, но обычно не опасен. Иногда можно лечить дома.
Круп вызывается вирусной инфекцией голосового аппарата или гортани и легких. Воспаление голосового аппарата вызывает характерный стридорный звук. Медицинское название крупа — ларинготрахеобронхиолит, что означает воспаление гортани (голосовой ящик), трахеи (дыхательного горла) и бронхиол (дыхательных путей легких). Существует много различных типов вирусов, вызывающих круп, но наиболее частыми причинами являются парагрипп и грипп.
Но это началось так быстро…
Круп в классическом случае наступает очень быстро и обычно ночью, «как вор в ночи».«Младенцы в течение всего дня кажутся здоровыми, возможно, с небольшим чистым насморком, и ложатся спать нормально. Затем они просыпаются со стридором и лающим кашлем, который, по мнению некоторых, похож на тюленьего.
Круп может возникнуть в любое время дня, но обычно он усиливается ночью, потому что естественный уровень стероидов в организме падает ночью, что усугубляет опухоль голосового аппарата.
Что такое домашнее лечение крупа?
Мы лечим круп, вылечивая воспаление голосового аппарата.Самый простой способ избавиться от опухшего голосового аппарата — использовать прохладный или влажный воздух. Попробуйте приоткрыть окно и включить потолочный вентилятор или вывести ребенка на улицу на прохладном ночном воздухе. Некоторым нравится кататься в машине с опущенными окнами. Также может помочь прохладный увлажнитель воздуха. Многие люди рекомендуют включить душ и закрыть дверь в ванную до тех пор, пока она не станет влажной и насыщенной паром, а затем посидеть в паре с ребенком. Я считаю, что это может немного помочь, но никто не хочет сидеть в ванной всю ночь.
Часто пациенты чувствуют себя лучше, когда попадают в отделение неотложной помощи. Это не случайно — поездка в реанимацию на прохладном ночном воздухе имеет лечебный эффект.
Сохраняйте спокойствие и бодрость. Тревога усугубляет круп. Если вам кажется, что вы напуганы, ваш ребенок испугается.
Ибупрофен полезен, особенно если у вашего ребенка высокая температура. Я рекомендую ибупрофен вместо тайленола при крупе, потому что ибупрофен обладает противовоспалительным действием.
Если у вашего ребенка по-прежнему возникают проблемы с дыханием, возможно, вам придется обратиться в скорую помощь.Если вы не знаете, что делать лучше, подумайте о том, чтобы позвонить своему педиатру.
Что такое ER для лечения крупа?
Дексаметазон — это стероид, принимаемый внутрь, который уменьшает воспаление. Это разовая доза, вводимая в отделении неотложной помощи, которая эффективна в течение примерно четырех дней, поэтому никаких дополнительных доз дома не требуется. Дексаметазон действительно начинает действовать через несколько часов, поэтому мы часто используем другое лекарство в отделении неотложной помощи, называемое рацемическим адреналином. Рацемический адреналин — это вдыхаемое лекарство, вводимое с помощью небулайзера, которое также уменьшает отек голосового аппарата.Это наиболее эффективное лекарство для немедленного облегчения стридора.
Разве это не хрип?
Свистящее дыхание — это звук, отличный от стридора, связанного с крупом. Свистящее дыхание обычно вызывается астмой или реактивным заболеванием дыхательных путей. Свистящее дыхание вызвано сужением дыхательных путей легких.
Мы попробовали дыхательную терапию, но ничего не дало.
Дыхательные процедуры альбутеролом не снимают отек голосового аппарата, вызванного крупом, и, следовательно, не улучшают стридор.Альбутерол эффективен для лечения хрипов, связанных с астмой или реактивным заболеванием дыхательных путей.
Иногда у пациентов с астмой или реактивным заболеванием дыхательных путей в анамнезе появляются как свистящее дыхание, так и стридор, когда они заражаются вирусной инфекцией, и в этом случае альбутерол может помочь при одышке, но не при стридоре. В большинстве случаев круп имеет только стридор.
Когда мой ребенок сможет вернуться в школу / детский сад?
Когда у него или нее нет лихорадки и симптомов в течение 24 часов. Это означает 24 часа без лающего кашля, стридора или лихорадки.
Это заразно? А что насчет нашего ребенка? Могу я это получить?
Круп очень заразен и распространяется воздушно-капельным путем. Попробуйте научить ребенка кашлять в локоть. Сделайте дезинфицирующее средство для рук своим лучшим другом. Младенцы подвергаются особенно высокому риску серьезно заболеть крупом. Если у вашего старшего ребенка круп и вы беспокоитесь о маленьком младенце, держите везде дезинфицирующее средство для рук и подумайте о том, чтобы держать двоих детей в разных комнатах.
Взрослые могут заразиться вирусами, вызывающими круп, но у взрослых обычно не бывает стридора и затрудненного дыхания.У взрослых вирусы крупа обычно вызывают ларингит. Это связано с тем, что у взрослых голосовой аппарат больше, поэтому, когда голосовой аппарат увеличивается на несколько миллиметров, у них просто хриплый голос или ларингит, а не стридор.
Как долго длится круп?
Круп обычно длится от трех до семи дней, иногда дольше. Вторая ночь, как известно, самая худшая.
Можно ли получить круп дважды?
Да, вирусы, вызывающие круп, обычно немного меняются каждый год, поэтому ваш ребенок может снова заболеть крупом каждый год.Вы также можете заразиться более чем одним эпизодом крупа за один календарный год, заразившись разными вирусами, которые вызывают круп.
Не уверен, что это круп?
Вот как выявлять и лечить самые распространенные зимние детские болезни.
Астма у детей: признаки, симптомы и лечение — ACAAI
Очень важно, чтобы дети, страдающие астмой, получали надлежащее лечение. Аллерголог может направить вашего ребенка на правильный путь долгосрочного контроля, помогая вам составить план действий с целями лечения для вашего ребенка.При правильном лечении ваш ребенок может спать всю ночь, не пропускать детский сад или школу и легче дышать. План лечения должен помочь вам определить, когда астма у вашего ребенка находится под контролем, когда вам нужно сменить лекарства и когда необходима экстренная помощь.
Я определенно думаю, что посещение аллерголога освободило Тейлор и изменило ее жизнь к лучшему.
Мама Тейлор
Лечение вашего ребенка будет зависеть от тяжести и частоты его симптомов.Чтобы справиться с детской астмой, ваш аллерголог может прописать два типа лекарств:
- Быстрое облегчение: любому ребенку, страдающему астмой, необходимо лекарство быстрого облегчения для лечения шумной части болезни — кашля, хрипов и одышки приступ астмы. Это лекарство (обычно ингалятор) всегда должно быть с вашим ребенком для использования при первых признаках симптомов.
- Долгосрочный контроль: Этот тип лекарства требуется некоторым детям для лечения тихой и опасной части астмы — воспаления дыхательных путей.Это лекарство принимают ежедневно, чтобы предотвратить симптомы и приступы астмы.
Дети могут принимать оба лекарства с помощью ингалятора со спейсером или устройства, называемого камерой хранения, которое помогает гарантировать, что все лекарства попадают в легкие. Другой вариант — небулайзер — устройство, которое включает в себя компрессорную трубку и маску для доставки лекарства. Ваш аллерголог, медсестра или фармацевт могут научить вас использовать и то, и другое, чтобы вы могли определить, что лучше всего подходит для вашего ребенка.
Лекарства от астмы очень безопасны и эффективны при правильном применении.Некоторые исследования показали, что продолжительное использование лекарственных препаратов длительного действия может немного замедлить рост у детей, но для их здоровья жизненно важно лечить симптомы астмы.
Дети, страдающие астмой, также должны делать прививку от гриппа каждую осень. Несмотря на то, что введенная версия вакцины содержит очень небольшое количество яичного белка, она безопасна для детей, страдающих аллергией на яйца.
Работайте с персоналом школы, где учится ваш ребенок, чтобы убедиться, что они знают план лечения вашего ребенка и знают, что делать, если у вашего ребенка приступ астмы.В вашей школе в кабинете медсестры могут храниться запасы некоторых лекарств от астмы. Вовлекайте в план тренеров и других взрослых, которые заботятся о вас. Обсудите с ребенком план занятий по лечению астмы в школе и других местах, где ребенок проводит время без вас. Научите ребенка, что делать, если у него обострение астмы, если он обнаружит, что у него есть аллергены или другие триггеры, или если он забыл принять лекарство.
Аллергия и астма не должны сдерживать вашего ребенка. Посетите аллерголога, начните лечение и наблюдайте, как симптомы вашего ребенка уходят на второй план.Вы увидите, как ваш ребенок вырастает, становится активным и живет своей лучшей жизнью!
Лечение астмы у детей — детские пульмонологи
Лечение астмы у детей может быть успешным, если вы регулярно отслеживаете симптомы астмы и функцию легких, обучаете детей тому, как избежать триггеров астмы, и учите детей, как и когда использовать лекарства от астмы. У большинства детей лечение астмы позволяет контролировать симптомы, позволяя им заниматься обычной деятельностью, в том числе спортом. ДокторПитер Шохет и доктор Хау Ли — педиатры, занимающиеся астмой, неподалеку в Плано, штат Техас.
Категоризация симптомов астмы позволяет выбрать правильное лечение. Категории включают перемежающуюся астму, стойкую астму и астму, вызванную физической нагрузкой, у детей.
Прерывистая астма у детей определяется как астма с помощью:
- Легкие симптомы, которые легко контролировать и не мешают повседневной деятельности
- Редкие приступы астмы, которые случаются два или реже раза в неделю
- Базовые тесты функции легких (PFT) в норме
- Обычно лечится отдельно с помощью ингаляционных бронходилататоров короткого действия (бета-2-агонист короткого действия, или SABA)
Стойкая астма у детей определяется как астма с помощью:
- Регулярные симптомы, такие как кашель, хрип или одышка
- У ребенка бывают дни, когда нормальная активность ограничена из-за симптомов астмы
- Пробуждение ночью из-за кашля или хрипа
- Функциональные пробы легких обычно в норме между эпизодами, но становятся ненормальными во время приступа астмы
- Требуются лекарства «длительного контроля»
Астма, вызванная физической нагрузкой (бронхоспазм, вызванный физической нагрузкой, или EIB) возникает, когда физическая нагрузка действует как спусковой механизм астмы, приводящий к сужению бронхиальных дыхательных путей.
Лечение астмы
Лекарство — эффективное средство от астмы у детей. Поиск правильных лекарств и дозировок для контроля астмы и предотвращения побочных эффектов — важный процесс. Для борьбы с детской астмой используются два типа лекарств:
- Лекарства долгосрочного контроля
- Лекарства быстрого облегчения при астме
Лекарства для длительного лечения астмы
Лекарства, принимаемые ежедневно для лечения астмы, называются «лекарствами долгосрочного контроля» и действуют для уменьшения воспаления (или отека) мелких дыхательных путей с течением времени.Типы препаратов длительного контроля включают:
- Ингаляционные кортикостероиды (ICS) — противовоспалительные препараты, наиболее часто используемые для долгосрочного контроля.
- Модификаторы лейкотриена , такие как монтелукаст (Сингулаир), добавляются в качестве вторичного лекарства, когда ингаляционных кортикостероидов недостаточно для контроля только астмы
- Бронходилататоры длительного действия (также называемые бета-агонистами длительного действия или LABA )
- Комбинированные ингаляторы объединяют два препарата (ингаляционный кортикостероид и бета-агонист LABA длительного действия) в одном ингаляторе.Комбинированная терапия используется в качестве дополнительной терапии для детей, которые плохо контролируются ингаляционными глюкокортикоидами или одним монтелукастом
- Теофиллин — бронходилататор, открывающий дыхательные пути, но в настоящее время используется не так часто, как в прошлом.
Лекарства быстрого облегчения при астме
- Бронходилататоры короткого действия (также ингаляционные бета-2 агонисты короткого действия или SABA ) очень эффективны для облегчения симптомов астмы за счет быстрого расслабления мышц вокруг суженных дыхательных путей.Однако данных о безопасности лечения астмы только с помощью SABA недостаточно. Этот вариант следует использовать для пациентов с нечастыми симптомами (менее двух раз в месяц), непродолжительными и не имеющими факторов риска обострений. Альбутерол (Ventolin, Proventil, ProAir, Xopenex) является наиболее часто используемым бронходилататором короткого действия.
Другие методы лечения астмы
Обработка изменяемых факторов риска
- Навыки и поддержка для управляемого самоконтроля астмы, например, самоконтроль симптомов, письменный план действий при астме и регулярный медицинский осмотр
- Лекарства, отпускаемые по рецепту, или схемы, которые сводят к минимуму обострения, как при использовании контролирующих препаратов, содержащих ингаляционные кортикостероиды
- Поощрять отказ от табачного дыма, предоставляя советы и ресурсы по отказу от курения при каждом посещении
- Пациенты с подтвержденной пищевой аллергией должны быть проинформированы о том, как избегать пищевых продуктов и о доступности инъекционного адреналина для лечения анафилаксии
Нефармакологические вмешательства
- Избегание попадания табачного дыма в окружающую среду (дом, автомобиль)
- Следует поощрять физическую активность, поскольку она полезна для здоровья в целом
- Консультации по поводу бронхоспазма, вызванного физической нагрузкой, или EIB
- Избегайте лекарств, которые могут усугубить астму, таких как нестероидные противовоспалительные препараты (НПВП) или бета-адреноблокаторы
- Избегание аллергенов не рекомендуется в качестве общей стратегии лечения астмы
Управляемая астма Самоконтроль и обучение навыкам
- Обучение навыкам правильного использования ингаляционных аппаратов
- Поощрение приверженности к лечению, назначения на прием
- Информация об астме
- Самоконтроль симптомов и / или пиковой скорости выдоха (PEFR)
- Письменный план действий при астме
- Регулярный осмотр детского пульмонолога
Устройства для доставки лекарств от астмы для детей
Несколько типов устройств делают доставку лекарств от астмы быстрой и эффективной.Устройство, которое будет использовать ваш ребенок, зависит от типа лекарства и возраста ребенка. Не существует идеального устройства для доставки ингаляционных лекарств педиатрическим пациентам, потому что может быть невозможно обеспечить постоянный поток вдоха, необходимый для этих устройств. Другие соображения — простота использования и портативность. Устройства, доступные для доставки ингаляционных лекарств, включают дозирующие ингаляторы (MDI) со спейсером и без него, ультразвуковые небулайзеры, струйные небулайзеры и ингаляторы сухого порошка (DPI).
Ингаляторы с отмеренной дозой
Лекарства, поставляемые в виде ДИ, включают бета-агонисты длительного действия (LABA), ингаляционные кортикостероиды (ICS) и холинолитики (осушающие агенты). Дозированные ингаляторы выдают жидкие или мелкодисперсные лекарственные препараты, которые смешиваются с вдыхаемым воздухом в легкие.
Следуйте этим инструкциям по использованию дозированного ингалятора:
- Встряхните ингалятор, удерживая его в вертикальном положении
- Поместите ингалятор в рот
- Слегка запрокинуть голову
- Медленно выдохнуть
- Когда вы начнете медленно вдыхать (более 5 секунд), нажмите на ингалятор, чтобы высвободить лекарство.
- Задержите дыхание на 10 секунд, чтобы лекарство глубоко проникло в легкие
Побочные эффекты бронходилататоров у детей со временем уменьшатся.Они включают учащенное сердцебиение, ощущение дрожи и гиперактивность после использования бронходилататора короткого действия.
Струйные небулайзеры
- Требуется минимальное участие пациента
- Для оптимальной доставки требуется медленное и глубокое дыхание.
Ультразвуковые распылители
- В ультразвуковом распылителе сжатый воздух используется для преобразования лекарства из жидкой формы в мелкодисперсный аэрозоль, который можно вдыхать через маску или мундштук, т.е.е. дышащий туман. Небулайзеры доставляют большие дозы лекарств через маску. Часто это лучший вариант для маленьких детей, у которых могут возникнуть проблемы с эффективным использованием ингалятора.
Ингаляторы сухого порошка (DPI)
- Для приема некоторых лекарств требуется ингалятор для сухого порошка. Правильное использование требует, чтобы ваш ребенок сделал быстрый глубокий вдох, чтобы получить точную дозу
Когда астма вызвана аллергией, иммунотерапия может быть эффективным лечением.Аллергические триггеры обычно идентифицируются с помощью кожной пробы на аллергию. Затем делаются инъекции, чтобы постепенно снизить чувствительность ребенка к этим аллергенам.
Таким образом, отслеживание симптомов, приступов астмы и побочных эффектов лекарств у вашего ребенка может помочь определить, является ли текущее лечение вашего ребенка эффективным или необходимо внести изменения и / или модификации. Также важно как можно больше контролировать триггеры астмы у вашего ребенка.
Целью лечения ребенка, страдающего астмой, должен быть контроль над астмой и симптомами, которые она вызывает.Ключевым компонентом лечения должен быть план действий. Детские пульмонологи, доктор Питер Шохет и доктор Хау Ли, помогут вам разработать план для вашего ребенка.

 Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера. Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления.
Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера. Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления. В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.
В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.  Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие.
Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие. Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
 К этим достоинствам можно добавить возможность использовать его не только в сидячем положении, но и лежа, что очень кстати для детей или больных, прикованных к кровати.
К этим достоинствам можно добавить возможность использовать его не только в сидячем положении, но и лежа, что очень кстати для детей или больных, прикованных к кровати. Главным преимуществом является способность работать бесшумно, а способность разбивать вещество на мельчайшие частицы, которые попадают глубоко в дыхательные пути. Если говорить о минусах, то к ним можно отнести высокую стоимость прибора.
Главным преимуществом является способность работать бесшумно, а способность разбивать вещество на мельчайшие частицы, которые попадают глубоко в дыхательные пути. Если говорить о минусах, то к ним можно отнести высокую стоимость прибора.

 Чем выше его производительность, тем меньше времени займет один сеанс ингаляции. Для детей младшего возраста это особо важно, так как они не способны сидеть долгое время на одном месте.
Чем выше его производительность, тем меньше времени займет один сеанс ингаляции. Для детей младшего возраста это особо важно, так как они не способны сидеть долгое время на одном месте.

 (Используйте для этого физ.раствор).
(Используйте для этого физ.раствор).
 Они могут использовать трубку, называемую спейсером, чтобы облегчить вдыхание лекарства.
Они могут использовать трубку, называемую спейсером, чтобы облегчить вдыхание лекарства.