Ни сына, ни могилы – Леонид Лихтерман – Блог – Сноб
О судьбе больных в длительном бессознательном состоянии
Заголовок статьи не придуман — это крик матери, увидевшей сына-солдата в посттравматическом вегетативном статусе. Трагедия порождена, как это ни покажется парадоксальным, достижениями современной медицины, позволившими выживать больным с ранее несовместимыми с жизнью поражениями головного мозга. Увы, порой восстановление жизни ограничивается лишь вегетативными функциями.
Психика отсутствует, человек не осознает ни себя, ни окружающий мир, произвольных движений глаз и конечностей нет. Между тем работает ствол мозга, больной свободно дышит, нормально функционируют сердце, кишечник, другие внутренние органы— наступает так называемое вегетативное состояние, или апаллический синдром, личность превращается в «овощ», образное, хотя и несправедливое сравнение.
Из вегетативного состояния, которое может длиться годами, при должном уходе и лечении нередко есть выход: восстановление психической деятельности — от минимального состояния сознания до его более высоких ступенек.
Возникновение вегетативного статуса — обратная сторона успешной нейрореанимации при тяжелой черепно-мозговой травме, инсультах, иной патологии, когда с помощью адекватной искусственной вентиляции легких, поддержания сердечно-сосудистой деятельности, работы кишечника, почек, кормления через назогастральный зонд или гастростому и т. д. удается сохранить жизнь больному. Вместе с тем не происходит восстановление нарушенных травмой или сосудистой катастрофой связей между корой головного мозга и подкорково-стволовыми образованиями. Наступает их разобщение, которое клинически и выражается вегетативным статусом.
Трагедия больных в хроническом вегетативном статусе усугубляется трагедией их семей и близких («ни сына, ни могилы»), а также трагедией невнимания и неготовности общества и нашего здравоохранения к оказанию им необходимой помощи, лечения, реабилитации.
Статистика
Как много больных находится в длительном бессознательном состоянии? Их количество в нашей стране неизвестно. Так же точно неизвестно, сколько таких пациентов в мире. Это связано с отсутствием в имеющихся классификациях такой нозологической единицы; учет строится лишь на сведениях отдельных исследовательских центров. По данным литературы, в США насчитывается 40–168 случаев вегетативного статуса на 1 млн взрослого населения и 16–40 — на 1 млн детского; в Северной Ирландии 23 — на 1 млн взрослого населения; в Австрии — 19; в Израиле — 4–5; в Дании — 1,3. А сколько это в абсолютных цифрах? В США имеется 35 тысяч пациентов в хроническом вегетативном состоянии и еще 280 тысяч в состоянии минимального сознания. В одной из своих статей профессор Михаил Пирадов сообщил, что в реанимационных отделениях крупных клиник России до 25–30% коек может быть занято такими больными. А сколько их находится дома? По своей встречаемости вегетативный статус сравним с инфекционным эндокардитом (16–23 случаев на 1 млн населения), болезнью Аддисона (10 случаев), миастенией (60–120). Конечно, вегетативный статус по частоте — это не инфаркт миокарда и не инсульт.
Так же точно неизвестно, сколько таких пациентов в мире. Это связано с отсутствием в имеющихся классификациях такой нозологической единицы; учет строится лишь на сведениях отдельных исследовательских центров. По данным литературы, в США насчитывается 40–168 случаев вегетативного статуса на 1 млн взрослого населения и 16–40 — на 1 млн детского; в Северной Ирландии 23 — на 1 млн взрослого населения; в Австрии — 19; в Израиле — 4–5; в Дании — 1,3. А сколько это в абсолютных цифрах? В США имеется 35 тысяч пациентов в хроническом вегетативном состоянии и еще 280 тысяч в состоянии минимального сознания. В одной из своих статей профессор Михаил Пирадов сообщил, что в реанимационных отделениях крупных клиник России до 25–30% коек может быть занято такими больными. А сколько их находится дома? По своей встречаемости вегетативный статус сравним с инфекционным эндокардитом (16–23 случаев на 1 млн населения), болезнью Аддисона (10 случаев), миастенией (60–120). Конечно, вегетативный статус по частоте — это не инфаркт миокарда и не инсульт. Но уместно вспомнить распространенность в России главных его «доноров» — черепно-мозговую травму (700 000 случаев в год) и инсульт (около 500 000 в год). Поэтому количество пациентов с длительными бессознательными состояниями будет расти.
Но уместно вспомнить распространенность в России главных его «доноров» — черепно-мозговую травму (700 000 случаев в год) и инсульт (около 500 000 в год). Поэтому количество пациентов с длительными бессознательными состояниями будет расти.
Нам это надо?!
Назрела необходимость обратить внимание на категорию тяжелейших больных. Ведь это тысячи людей. И не только сами пациенты, но их близкие, которые вынуждены бросать работу, менять свою жизнь для того, чтобы ухаживать за ними. Может быть, в нашей стране подобные больные никому не нужны? На одном медицинском интернет-форуме врачи жаловались: «В нашем отделении одну больную тянем почти семь месяцев. А смысл? Натуральный овощ. На ее месте могли бы оказаться люди, которым действительно нужна помощь. Зачем тратить время и силы медперсонала, огромные деньги на то, чтобы поддерживать растительное существование?»
Любопытен ответ председателя Совета Федерации Федерального Собрания РФ Сергея Миронова на вопрос, заданный ему на интернет-пресс-конференции 5 февраля 2008 года о том, надо ли и где лечить больных в вегетативном состоянии:
«В июне прошлого года я написал тогда еще министру господину Зурабову письмо с предложением Министерству здравоохранения и соцразвития разработать специальную программу, которую потом сделать государственной, по паллиативной медицине. Я получил ответ от первого заместителя министра, пересказывать его полностью не буду, суть простая: “Нам этого не надо, и делать мы этого не будем”».
Я получил ответ от первого заместителя министра, пересказывать его полностью не буду, суть простая: “Нам этого не надо, и делать мы этого не будем”».
Но, что бы ни говорили чиновники, решать проблему необходимо. Во-первых, потому что мы не всё знаем об этом состоянии. Группа врачей из Медицинского центра в Кембридже (Великобритания) под руководством профессора А. Оуэна показала, что у трех из пяти пациентов в вегетативном состоянии, по данным функциональной магнитно-резонансной томографии, активизировались те же зоны головного мозга, отвечающие за движения, что и у здоровых людей при выполнении устных заданий — представить себя идущим по собственному дому или играющим в теннис. Во-вторых, достаточно сложно составить прогноз о развитии заболевания в острую фазу для каждого конкретного больного. Здесь уместно вспомнить два нашумевших в прессе случая восстановления сознания у пациентов, находившихся 19 лет в вегетативном состоянии. В-третьих, где наша гуманность? Конечно, можно занять позицию, что такие больные лишь занимают чье-то место, то есть более перспективных пациентов. Но есть ли у нас право лишать таких людей медицинской помощи?
Но есть ли у нас право лишать таких людей медицинской помощи?
Полезный чужой опыт
Как же организована помощь пациентам с длительными бессознательными состояниями в развитых странах? Существуют специальные программы реабилитации таких больных в США, Великобритании, Израиле, Германии, Дании, Франции, Австралии, Испании и некоторых других государствах. Я познакомился с ними в Лондоне и Брюсселе.
Реабилитационная клиника для больных с поражением нервной системы в Лондоне имеет специальное отделение для лечения пациентов в вегетативном состоянии. Здесь они проходят обследование и лечение в течение нескольких месяцев с последующим применением разработанной программы реабилитации в домашних условиях. Специалисты нейрореабилитологи, логопеды, психологи и психотерапевты, диетологи, врачи лечебной физкультуры, физиотерапевты, массажисты, кинезотерапевты, инженеры — это единая команда, все усилия которой направлены на восстановление утраченных функций, на реинтеграцию больного с выраженным повреждением нервной системы в семью и общество. Весь день расписан по минутам. Один специалист сменяет другого. Программа психостимуляции направлена на все возможные у человека сенсорные системы. Вкусовые, обонятельные, зрительные, слуховые раздражители, от простого к сложному, от одиночных стимулов к полимодальным с привлечением достижений современной техники — вот тот путь, по которому проходит больной. Изготовление индивидуального кресла, в котором пациенту будет удобно заниматься, устранение тризма, патологического напряжения мышц, минимальное время нахождения в положении лежа и занятия, занятия, занятия. И все это по индивидуальной программе, направленной на поиск путей коммуникации с больным, на улучшение его состояния и качества жизни. И надо сказать, что такая система хорошо работает. Около половины больных, поступивших в вегетативном состоянии, через четыре месяца (максимальный срок пребывания в центре) выписываются с улучшением своего психического состояния.
Весь день расписан по минутам. Один специалист сменяет другого. Программа психостимуляции направлена на все возможные у человека сенсорные системы. Вкусовые, обонятельные, зрительные, слуховые раздражители, от простого к сложному, от одиночных стимулов к полимодальным с привлечением достижений современной техники — вот тот путь, по которому проходит больной. Изготовление индивидуального кресла, в котором пациенту будет удобно заниматься, устранение тризма, патологического напряжения мышц, минимальное время нахождения в положении лежа и занятия, занятия, занятия. И все это по индивидуальной программе, направленной на поиск путей коммуникации с больным, на улучшение его состояния и качества жизни. И надо сказать, что такая система хорошо работает. Около половины больных, поступивших в вегетативном состоянии, через четыре месяца (максимальный срок пребывания в центре) выписываются с улучшением своего психического состояния.
В Бельгии построен специальный центр для реабилитации больных, перенесших инсульт и тяжелую черепно-мозговую травму. Его основной контингент — пациенты в хроническом вегетативном статусе и в состоянии минимального сознания. Планировка и оборудование центра чрезвычайно удобны для ухода и лечебных занятий. Просторные палаты, функциональные кровати с подходом с любой стороны, автоматические устройства для подъема и опускания больных в ванну, бассейн. Ежедневное мытье. Весь день пациенты находятся в движении на колясках. Вертикализация, как и водные процедуры, — необходимый элемент нейрореабилитации. Постоянно включаются другие рецепторы: слуховые и световые раздражители — музыка, динамичные цветовые гаммы и т. п. В хорошо оборудованных залах проводится направленная аппаратная и мануальная лечебная физкультура. Я наблюдал, как в специальных комнатах умело используют элементарные, но эффективные игры, едва больной становится способным участвовать в них. Пребывание пациентов длительно и оплачивается государством. Благодаря такой организации нейрореабилитации достигнуты существенные клинические результаты.
Его основной контингент — пациенты в хроническом вегетативном статусе и в состоянии минимального сознания. Планировка и оборудование центра чрезвычайно удобны для ухода и лечебных занятий. Просторные палаты, функциональные кровати с подходом с любой стороны, автоматические устройства для подъема и опускания больных в ванну, бассейн. Ежедневное мытье. Весь день пациенты находятся в движении на колясках. Вертикализация, как и водные процедуры, — необходимый элемент нейрореабилитации. Постоянно включаются другие рецепторы: слуховые и световые раздражители — музыка, динамичные цветовые гаммы и т. п. В хорошо оборудованных залах проводится направленная аппаратная и мануальная лечебная физкультура. Я наблюдал, как в специальных комнатах умело используют элементарные, но эффективные игры, едва больной становится способным участвовать в них. Пребывание пациентов длительно и оплачивается государством. Благодаря такой организации нейрореабилитации достигнуты существенные клинические результаты.
К сожалению, действительно трудно предсказать прогноз у конкретного больного, но каждый из них имеет право на получение адекватной помощи для максимально возможного восстановления и реинтеграции в общество.
Что делать?
Для решения проблемы ухода и лечения больных в вегетативном статусе нужна государственная поддержка. Ведь пациент и его родные очень часто оказываются один на один со своей трагедией. Их голоса не слышит ни общественность, ни власть. Многолетние страдания этих людей кажутся несущественными на фоне решения главных задач здравоохранения.
Вспоминается один из характерных случаев. В Воронежской областной больнице произвели гинекологическую операцию 40-летней женщине. Хирургическое вмешательство осложнилось массивной кровопотерей и наркозными накладками. В итоге вследствие гипоксии мозга развился вегетативный статус. Подержали месяц в стационаре и, несмотря на протесты семьи, принудительно выписали домой — доставили на скорой в деревню к матери. Муж бросил, дочь отказалась, только старушка-мать пожалела доченьку. Освоила кормление через зонд, уход за трахеостомой, за катетерами, за глазами, за полостью рта. Дочка как была без сознания, так и осталась, но вот уже столько лет все жизненно важные функции налажены, нет пролежней, гнилостных процессов, не истощена, цвет лица хороший. Можно восхищаться матерью, которая денно и нощно, забросив все, самоотверженно ухаживает за дочерью. В условиях деревенской избы неграмотная крестьянка получила результат, сравнимый с таковым в лучших клиниках. И цена его — скудные пенсии, а не миллионные расходы (в рублях, разумеется). Неужели мы пойдем по такому пути: «спасение утопающих — дело самих утопающих или, точнее, их родных»?
Можно восхищаться матерью, которая денно и нощно, забросив все, самоотверженно ухаживает за дочерью. В условиях деревенской избы неграмотная крестьянка получила результат, сравнимый с таковым в лучших клиниках. И цена его — скудные пенсии, а не миллионные расходы (в рублях, разумеется). Неужели мы пойдем по такому пути: «спасение утопающих — дело самих утопающих или, точнее, их родных»?
Конечно, в России накапливается собственный опыт лечения больных с длительными бессознательными состояниями. В Институте нейрохирургии им. Н. Н. Бурденко, в Главном военном клиническом госпитале им. Н. Н. Бурденко, в Нейрохирургическом институте имени А. Л. Поленова и в некоторых других учреждениях изучены причины, патофизиология, клиника, диагностика хронического вегетативного статуса, разработана система предупреждения и лечения его осложнений, принципы нейрореабилитации. В Москве, Санкт-Петербурге, Новосибирске, Екатеринбурге в общие реабилитационные центры на коммерческой основе принимают таких больных. Появились частные реабилитационные центры. Но этого, во-первых, мало, во-вторых, материально либо вообще (в большинстве случаев) недоступно, либо разорительно. Оплата ФОМС не предусмотрена. Кончились деньги — всё, забирайте больного. Это естественное правило коммерции особо тяжко бьет по пациентам в вегетативном статусе, реабилитация которых требует многих месяцев и лет. Отметим также, что вокруг родных больных в вегетативном статусе носится рой нейромошенников, спекулирующих и наживающихся на безысходном горе, обещая за большие деньги «излечение».
Появились частные реабилитационные центры. Но этого, во-первых, мало, во-вторых, материально либо вообще (в большинстве случаев) недоступно, либо разорительно. Оплата ФОМС не предусмотрена. Кончились деньги — всё, забирайте больного. Это естественное правило коммерции особо тяжко бьет по пациентам в вегетативном статусе, реабилитация которых требует многих месяцев и лет. Отметим также, что вокруг родных больных в вегетативном статусе носится рой нейромошенников, спекулирующих и наживающихся на безысходном горе, обещая за большие деньги «излечение».
То, что мы предлагаем, — не маниловщина. Во-первых, необходимо создание регистра таких больных. Где бы они ни находились: в больнице, реабилитационном центре, дома. Во-вторых, должна быть создана при Министерстве здравоохранения РФ рабочая группа, которая, обладая экспертно-методическими функциями, могла бы объединить врачей, научных работников, управленцев, родственников больных, координировать усилия в этом направлении. В-третьих, необходима организация специализированных центров по лечению больных с длительными бессознательными состояниями.
Основными направлениями клинической программы восстановлениябольных с длительными бессознательными состояниями, на наш взгляд,являются:
улучшение состояния больного;
профилактика вторичных осложнений;
создание оптимальной окружающей среды для восстановления;
помощь в реинтеграции в общество;
если восстановление маловероятно, обеспечение программой, направленной на поддержание состояния больного.
В острой стадии, когда больному проводится ИВЛ, нахождение его возможно только в отделении реанимации. После стабилизации жизненно важных функций и адекватном спонтанном дыхании больной должен переводиться в отделение для реабилитации, имеющее опыт ведения таких больных. В лечебную команду входят нейрореабилитолог, физиотерапевт, специалист ЛФК, диетолог, логопед, психолог. Так как достоверный диагноз может быть поставлен через недели, а прогноз определится спустя месяцы, то пребывание пациентов на реабилитации должно быть не менее двух-трех месяцев. За этот период можно определиться с прогнозом, разработать индивидуальные программы наблюдения и лечения, решить социальные проблемы, обучить родственников правилам ухода за такими пациентами.
За этот период можно определиться с прогнозом, разработать индивидуальные программы наблюдения и лечения, решить социальные проблемы, обучить родственников правилам ухода за такими пациентами.
Пациенты без признаков восстановления когнитивных функций переводятся домой под наблюдение социальных работников и последующим регулярным ежемесячным визитом невролога или нейрореабилитолога. Пациенты, у которых отмечаются признаки восстановления когнитивных функций, вновь госпитализируются в отделения реабилитации для выработки новой индивидуальной программы реабилитации.
Такая трехуровневая система позволила бы максимально полно использовать медицинские возможности для восстановления таких больных. Но в настоящее время специальных реабилитационных отделений для них практически нет.
С учетом ситуации и зарубежного опыта наиболее продуктивно создание нейрореабилитационных центров для больных с длительными бессознательными состояниями, хотя бы по одному в каждом федеральном округе России.
Средняя стоимость лечения больного в вегетативном состоянии в США — от 120 тысяч долларов до 2 млн в год. У нас, вероятно, будет дешевле, но все равно очень дорого. Но, сколько бы это ни стоило, так или иначе оказывать помощь надо. Пока судьба этих путешественников между мирами не определится, они требуют внимания и лечения.
И все-таки лед тронулся
В Лыткино под Москвой по инициативе Института нейрохирургии им. Н. Н. Бурденко впервые в России построен современный нейрореабилитационный центр для больных с длительными нарушениями дыхания и сознания. В лесу воздвигнуты три солидных здания: два для реабилитации и одно — гостиница для родных хронически больных (как прекрасно, что подумали и об этом важном факторе выздоровления).
Центр насыщен новейшей диагностической и лечебной аппаратурой, обеспечивающей и комплексную реабилитацию, и исследование закономерностей восстановления поврежденной центральной нервной системы. Палаты с функциональными кроватями на одного, троих и шестерых больных и всем необходимым для ухода за тяжелыми пациентами. Огромная терраса. Пандусный въезд на нее прямо из палат на своих кроватях больных в вегетативном состоянии. Пусть психики еще нет, но организм уже благотворно чувствует и свежий воздух, и тепло солнца. Два бассейна с приспособлениями для опускания и подъема обездвиженных пациентов. Их будет в центре 96, а лечить и обслуживать их будут 540 сотрудников. Да, именно так: на одного больного пять-шесть человек персонала. Вместе со специальными условиями, высокими технологиями это обеспечивает оптимальные возможности для восстановления сознания. Государственный нейрореабилитационный центр примет первых больных в мае 2016 года.
Огромная терраса. Пандусный въезд на нее прямо из палат на своих кроватях больных в вегетативном состоянии. Пусть психики еще нет, но организм уже благотворно чувствует и свежий воздух, и тепло солнца. Два бассейна с приспособлениями для опускания и подъема обездвиженных пациентов. Их будет в центре 96, а лечить и обслуживать их будут 540 сотрудников. Да, именно так: на одного больного пять-шесть человек персонала. Вместе со специальными условиями, высокими технологиями это обеспечивает оптимальные возможности для восстановления сознания. Государственный нейрореабилитационный центр примет первых больных в мае 2016 года.
Конечно, это только первая ласточка; для России необходимо, по крайней мере, еще десять подобных учреждений. Но появился маяк, и стало ясно, куда плыть и что делать при катастрофе человеческого мозга.
Леонид Лихтерман,
профессор
Заслуженный деятель науки РФ
лауреат Государственной премии РФ
Институт нейрохирургии им. Н. Н. Бурденко РАМН
Что на самом деле происходит с людьми «в коме» — Wonderzine
фМРТ — функциональная магнитно-резонансная томография — это технология, которая позволяет обнаруживать активность мозга. Когда какая-то область активизируется, в неё тут же начинает поступать больше насыщенной кислородом крови. Специальный сканер помогает определить, где именно происходит активность. В середине 2000-х Адриан Оуэн и его коллеги начали использовать фМРТ, чтобы проверять, есть ли сознание у пациентов в вегетативном состоянии. Они поочерёдно предлагали таким пациентам представить, будто они играют в теннис или ходят по собственному дому. Если пациенты понимали слова врачей и выполняли просьбы, у них активизировались разные участки мозга. Так учёным удавалось наладить контакт с теми, кто оказался заперт в своём теле, но сохранял мыслительные способности.
Когда какая-то область активизируется, в неё тут же начинает поступать больше насыщенной кислородом крови. Специальный сканер помогает определить, где именно происходит активность. В середине 2000-х Адриан Оуэн и его коллеги начали использовать фМРТ, чтобы проверять, есть ли сознание у пациентов в вегетативном состоянии. Они поочерёдно предлагали таким пациентам представить, будто они играют в теннис или ходят по собственному дому. Если пациенты понимали слова врачей и выполняли просьбы, у них активизировались разные участки мозга. Так учёным удавалось наладить контакт с теми, кто оказался заперт в своём теле, но сохранял мыслительные способности.
Далеко не все исследователи одобряют этот метод. По мнению британского нейрофизиолога-клинициста Парашкева Начева, то, что пациент может «мысленно» ответить на вопрос, ещё не значит, что он находится в сознании. Для таких выводов пока недостаточно данных — даже само понятие «сознания» пока недостаточно исследовано. И тем не менее фМРТ — один из немногих способов наладить хотя бы какое-то подобие коммуникации с теми, кто находится в вегетативном состоянии, но, предположительно, может выходить на связь с внешним миром.
До того, как Адриан Оуэн начал проверять Скотта с помощью мФРТ, он сомневался, что эксперимент покажет какие-либо результаты. «Я годами работал с пациентами, находящимися в „серой зоне“ между жизнью и смертью, — объяснял учёный. — И я много раз оказывался в неудобном положении. Мне приходилось разочаровывать родственников, которые были уверены, что пациент подаёт признаки жизни. В случае со Скоттом я был особенно тронут поведением его родителей. Тем, как долго они не теряли надежды и продолжали создавать для своего сына самые комфортные условия, веря, что он всё понимает».
В тот день, когда Оуэн решил проверить, находится ли Скотт в сознании, в больницу приехала съёмочная группа BBC, которая снимала документальный фильм об исследованиях учёного. Видеокамеры задокументировали тот момент, когда Оуэн обратился к пациенту: «Скотт, пожалуйста, представь себе, что ты играешь в теннис».
«Я до сих пор волнуюсь, когда вспоминаю об этом моменте, — говорил Оуэн. — На экране начали загораться цветные пятна.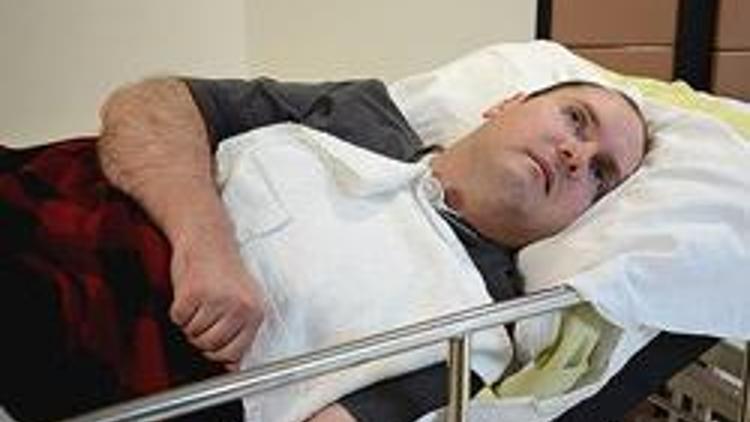 Скотт слышал нас. Его премоторная кора активизировалась — он представлял себе, как он играет в теннис». После этого учёный попросил Скотта представить, будто бы тот ходит по собственному дому. И снова на экране аппарата произошли изменения — активизировалась парагиппокампальная извилина. Та, в которой у человека запечатлена пространственная информация.
Скотт слышал нас. Его премоторная кора активизировалась — он представлял себе, как он играет в теннис». После этого учёный попросил Скотта представить, будто бы тот ходит по собственному дому. И снова на экране аппарата произошли изменения — активизировалась парагиппокампальная извилина. Та, в которой у человека запечатлена пространственная информация.
«Родители Скотта были правы. Он знал, что происходило вокруг него, и мог отвечать на вопросы, — писал об этом Оуэн. — Теперь нужно было задать ему следующий вопрос. Мы с коллегой переглянулись — мы оба понимали, о чём нужно спрашивать. Нам нужно было выяснить, испытывает ли Скотт боль. Но мы боялись ответа. Что если бы оказалось, что он провёл в мучениях двенадцать лет? Что стало бы с его родителями? Ещё страшнее становилось оттого, что за происходящим наблюдала съёмочная группа BBC».
Вегетативное состояние (аппалический синдром) | Клиническая больница №122 имени Л.Г.Соколова Федерального Медико-Биологического Агентства
Обследование и проведение интенсивной терапии у больных в вегетативном состоянии (апаллическом синдроме).
В отделении реанимации и интенсивной терапии № 3 разработан протокол для больных, находящихся в вегетативном состоянии, апаллическом синдроме, малом сознании после повреждения головного мозга различного генеза (инсульт, кома, гипоксия, черепно-мозговая травма и т.д.). Для диагностики вегетативного состояния использованы критерии, предложенные американской ассоциацией врачей неврологов в 1993 году, одобренные съездов реабилитологов в 1995 году.
Основной патофизиологической концепцией протокола обследования и лечения пациентов в вегетативном состоянии является представление о том, что после стабилизации соматических функций организма пострадавшего, завершения некробиотических процессов и выраженных биохимических нарушений в головном мозге, стабилизации ликворообращения и церебральной гемодинамики главной причиной резкого ограничения жизнедеятельности головного мозга является формирование устойчивой патологической системы (доминанты).
Основные этапы реализации протокола исследования и интенсивной терапии больных в вегетативном состоянии:
1.Выявление больных перспективных по выходу из вегетативного состояния при использовании предлагаемой методики интенсивной терапии и методов ранней реабилитации.
2.Определение оптимального варианта фармакологического, электрического и магнитного воздействия на головной мозг с целью разрушения устойчивой патологической системы (доминанты), определяющей ограничение функций головного мозга у больных в вегетативном состоянии.
4.Оценка результатов лечения.
В отделении реанимации и интенсивной терапии № 3 пациентам проводятся все методики полимодальной стимуляции головного мозга, которые введены в клиническую практику российских и ведущих европейских клиник, занимающихся проблемой вегетативного состояния, апаллического синдрома, малого сознания. Часть методик диагностики, лечения и ранней реабилитации тяжелых повреждений головного мозга разработаны и внедрены в клиническую практику нашими специалистами.
Часть методик диагностики, лечения и ранней реабилитации тяжелых повреждений головного мозга разработаны и внедрены в клиническую практику нашими специалистами.
Среди используемых нами методик:
1. Медикаментозная терапия с помощью нейромедиаторов, ноотропов и целого ряда других современных препаратов. Мы вводим препараты для стимуляции головного мозга, как с помощью традиционных путей введения (перорально, внутривенно, внутримышечно), так и внутриартериально, что позволяет достичь оптимальной концентрации медикаментов именно в наиболее пораженных участках головного мозга;
2. Аудиотерапия;
3. Фотостимуляция проводится 2-3 раза в день с помощью приставки для электроэнцефалографа;
4. Транскраниальная микрополяризация головного мозга;
5. Магнитная стимуляция центральной нервной системы;
6. Массаж и лечебная физкультура проводится 1-2 раза в день специалистами и обслуживающим больного медицинским персоналом по рекомендации специалистов;
7. Общение с родственниками пациента — родственники участвуют в уходе за пациентом, разговаривают с ним, осуществляют после инструктажа специалистом элементы массажа и лечебной физкультуры.
Общение с родственниками пациента — родственники участвуют в уходе за пациентом, разговаривают с ним, осуществляют после инструктажа специалистом элементы массажа и лечебной физкультуры.
Так же для постановки диагноза, определения прогноза выхода пациента из комы и вегетативного состояния и начала некоторых лечебных мероприятий, возможен выезд наших специалистов непосредственно к месту пребывания пациента
Основные критерии постановки диагноза «Вегетативное состояние»:
Отсутствие признаков осознания себя или окружающего.
- Отсутствие осознанных, повторяющихся целенаправленных ответов на слуховые, зрительные, тактильные или болевые стимулы.
- Восстановление цикла сон-бодрствование
- Функциональная активность гипоталамуса и ствола головного мозга, достаточная для поддержания спонтанного дыхания и адекватной гемодинамики.
Дополнительные клинические критерии
Отделение реанимации и интенсивной терапии № 3
Больные в коме помогли ученым раскрыть фундаментальную загадку мозга
https://ria. ru/20190917/1558744836.html
ru/20190917/1558744836.html
Больные в коме помогли ученым раскрыть фундаментальную загадку мозга
Больные в коме помогли ученым раскрыть фундаментальную загадку мозга
По оценкам ученых, примерно сорок процентов пребывающих в коме пациентов на самом деле могут быть в сознании. Это показывают новейшие методы диагностики,… РИА Новости, 03.03.2020
2019-09-17T08:00
2019-09-17T08:00
2020-03-03T16:09
россия
льеж
открытия — риа наука
сша
bbc
наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/155867/55/1558675518_0:417:2159:1631_1920x0_80_0_0_c1f85d3b393d633d5c3cdb210cc15580.jpg
МОСКВА, 17 сен — РИА Новости, Татьяна Пичугина. По оценкам ученых, примерно сорок процентов пребывающих в коме пациентов на самом деле могут быть в сознании. Это показывают новейшие методы диагностики, позволяющие оценить активность нейронов в режиме реального времени. Как люди с тяжелейшими повреждениями мозга возвращаются к жизни — в материале РИА Новости.Упорство близких вывело мать из комыМунира Абдула попала в автомобильную аварию в 1991 году. Из-за серьезного повреждения мозга она пребывала в вегетативном состоянии, но семья продолжала ее лечить.В 2017 году больную привезли в специализированную клинику в Германии, и однажды она вдруг издала странный звук, а спустя несколько дней позвала сына по имени. После 27 лет комы пациентка пришла в сознание. Как сообщает BBC, она может общаться с родственниками на элементарном уровне и даже немного говорить.Это редчайший случай. Однако полноценная жизнь, как правило, уже невозможна: слишком сильны повреждения мозга.Треугольник сознанияКома — это полная потеря сознания. Человек не реагирует на внешние стимулы, не может двигаться, заторможена вся активность мозга. Вместе с тем жизнь еще теплится. Обычно такое состояние — результат сильного механического повреждения мозга: из-за аварии, падения с большой высоты или нарушения мозгового кровообращения (инсульта).
Как люди с тяжелейшими повреждениями мозга возвращаются к жизни — в материале РИА Новости.Упорство близких вывело мать из комыМунира Абдула попала в автомобильную аварию в 1991 году. Из-за серьезного повреждения мозга она пребывала в вегетативном состоянии, но семья продолжала ее лечить.В 2017 году больную привезли в специализированную клинику в Германии, и однажды она вдруг издала странный звук, а спустя несколько дней позвала сына по имени. После 27 лет комы пациентка пришла в сознание. Как сообщает BBC, она может общаться с родственниками на элементарном уровне и даже немного говорить.Это редчайший случай. Однако полноценная жизнь, как правило, уже невозможна: слишком сильны повреждения мозга.Треугольник сознанияКома — это полная потеря сознания. Человек не реагирует на внешние стимулы, не может двигаться, заторможена вся активность мозга. Вместе с тем жизнь еще теплится. Обычно такое состояние — результат сильного механического повреждения мозга: из-за аварии, падения с большой высоты или нарушения мозгового кровообращения (инсульта). Еще в середине прошлого века ученые выяснили, что все дело в повреждении ствола мозга — продолговатого отдела в нижней части черепной коробки, связанного со спинным мозгом. Предположили, что в разных частях мозга есть некие центры бодрствования, которые обмениваются сигналами с корой и активируют сознание.В 2016 году ученые Гарвардской медицинской школы обнаружили в стволе мозга крошечный участок объемом два кубических миллиметра, взаимодействующий с нейронами коры. Российский биолог Владимир Ковальзон назвал его «местом локализации души».Авторы работы обследовали 36 пациентов с сильными повреждениями ствола мозга, из которых 12 были в коме. При казалось бы одинаковых масштабах поражения у одних было сознание, а у других — нет. Картирование с помощью фМРТ указало на участок ствола мозга в левой покрышке моста: именно его повреждение ведет к коме.Этот участок взаимодействует с двумя регионами коры головного мозга: передней частью островной доли и прегенуальным отделом передней поясной коры.
Еще в середине прошлого века ученые выяснили, что все дело в повреждении ствола мозга — продолговатого отдела в нижней части черепной коробки, связанного со спинным мозгом. Предположили, что в разных частях мозга есть некие центры бодрствования, которые обмениваются сигналами с корой и активируют сознание.В 2016 году ученые Гарвардской медицинской школы обнаружили в стволе мозга крошечный участок объемом два кубических миллиметра, взаимодействующий с нейронами коры. Российский биолог Владимир Ковальзон назвал его «местом локализации души».Авторы работы обследовали 36 пациентов с сильными повреждениями ствола мозга, из которых 12 были в коме. При казалось бы одинаковых масштабах поражения у одних было сознание, а у других — нет. Картирование с помощью фМРТ указало на участок ствола мозга в левой покрышке моста: именно его повреждение ведет к коме.Этот участок взаимодействует с двумя регионами коры головного мозга: передней частью островной доли и прегенуальным отделом передней поясной коры. Там находятся крупные нейроны, проникающие отростками во все слои коры. Такие есть только у животных с крупным мозгом — человекообразных приматов, слонов, дельфинов.Если «место локализации души» в стволе разрушено, связь между этими участками в коре разрывается, и мозг отключается. Пропадают бодрствование и понимание окружающего — два ключевых состояния, определяющих сознание.Ученые из клиники Университета штата Айова (США) полагают, что сознание опирается также на один из глубоких отделов мозга, например гипоталамус или базальный передний мозг. От их сохранности зависит состояние бодрствования.У 33 пациентов после инсульта был затронут таламус. Четверо впали в кому. Выяснилось, что их мозг разрушен гораздо сильнее, чем у других: помимо таламуса, повреждены гипоталамус и ствол.Реакция на воспоминания из прошлой жизниУченые из России и Казахстана наблюдали 87 больных, находившихся в коме. Со временем почти половина пришла в сознание, некоторые частично восстановили когнитивные функции.В целом это выглядит следующим образом.
Там находятся крупные нейроны, проникающие отростками во все слои коры. Такие есть только у животных с крупным мозгом — человекообразных приматов, слонов, дельфинов.Если «место локализации души» в стволе разрушено, связь между этими участками в коре разрывается, и мозг отключается. Пропадают бодрствование и понимание окружающего — два ключевых состояния, определяющих сознание.Ученые из клиники Университета штата Айова (США) полагают, что сознание опирается также на один из глубоких отделов мозга, например гипоталамус или базальный передний мозг. От их сохранности зависит состояние бодрствования.У 33 пациентов после инсульта был затронут таламус. Четверо впали в кому. Выяснилось, что их мозг разрушен гораздо сильнее, чем у других: помимо таламуса, повреждены гипоталамус и ствол.Реакция на воспоминания из прошлой жизниУченые из России и Казахстана наблюдали 87 больных, находившихся в коме. Со временем почти половина пришла в сознание, некоторые частично восстановили когнитивные функции.В целом это выглядит следующим образом. После комы наступает вегетативное состояние, то есть организм жив, но не реагирует ни на что. Затем возвращается малое сознание, когда человек может, например, фиксировать взгляд или следовать глазами за предметом.И только потом восстанавливаются функции более высокого уровня, скажем, способность двигать рукой по команде, отвечать на элементарные вопросы — хотя бы глазами. Авторы работы отмечают, что больной может не проявлять никакой двигательной активности и тем не менее быть в сознании. Вот почему важно оценивать состояние пациентов в коме с помощью новых методов диагностики.Об этом же говорят ученые из США и Великобритании. Они исследовали 21 человека с сильными повреждениями мозга, в том числе в вегетативном состоянии. Сравнивали с 13-ю здоровыми. Члены семьи читали пациентам истории из их жизни до болезни, а исследователи картировали мозг и снимали электроэнцефалограмму. Оказалось, что у некоторых больных задержка электрической активности мозга в ответ на речь такая же, как у здоровых.
После комы наступает вегетативное состояние, то есть организм жив, но не реагирует ни на что. Затем возвращается малое сознание, когда человек может, например, фиксировать взгляд или следовать глазами за предметом.И только потом восстанавливаются функции более высокого уровня, скажем, способность двигать рукой по команде, отвечать на элементарные вопросы — хотя бы глазами. Авторы работы отмечают, что больной может не проявлять никакой двигательной активности и тем не менее быть в сознании. Вот почему важно оценивать состояние пациентов в коме с помощью новых методов диагностики.Об этом же говорят ученые из США и Великобритании. Они исследовали 21 человека с сильными повреждениями мозга, в том числе в вегетативном состоянии. Сравнивали с 13-ю здоровыми. Члены семьи читали пациентам истории из их жизни до болезни, а исследователи картировали мозг и снимали электроэнцефалограмму. Оказалось, что у некоторых больных задержка электрической активности мозга в ответ на речь такая же, как у здоровых. Причем фМРТ показала активность нейронов в ответ на голосовые команды, хотя внешне пациенты пребывали в вегетативном состоянии.Авторы статьи подчеркивают: необходимо заново изучить коматозных больных, чтобы выявить тех, кто в сознании, но заперт в своем теле и не может сообщить об этом. Таких пациентов нужно лечить совершенно иначе, проводить реабилитацию, которая вернет им какие-либо физические и когнитивные способности.Ранее исследователи из Гарвардской медицинской школы и университетской клиники Льежа (Бельгия) с помощью те же средств показали, что кома и вегетативное состояние пациентов, поступивших в отделение интенсивной терапии после сильного повреждения мозга, не должны служить основой для окончательного диагноза. Больной способен прийти в себя, хотя внешне это никак не определить.Медики из Льежа описали случай пострадавшего в аварии в 1992 году. В реанимации его подключили к аппарату искусственной вентиляции легких. Медсестра сообщила, что пациент двинул рукой по ее команде, но диагноз это не изменило — больного поместили в клинику для коматозных, где он и находился, не получая никакой терапии.
Причем фМРТ показала активность нейронов в ответ на голосовые команды, хотя внешне пациенты пребывали в вегетативном состоянии.Авторы статьи подчеркивают: необходимо заново изучить коматозных больных, чтобы выявить тех, кто в сознании, но заперт в своем теле и не может сообщить об этом. Таких пациентов нужно лечить совершенно иначе, проводить реабилитацию, которая вернет им какие-либо физические и когнитивные способности.Ранее исследователи из Гарвардской медицинской школы и университетской клиники Льежа (Бельгия) с помощью те же средств показали, что кома и вегетативное состояние пациентов, поступивших в отделение интенсивной терапии после сильного повреждения мозга, не должны служить основой для окончательного диагноза. Больной способен прийти в себя, хотя внешне это никак не определить.Медики из Льежа описали случай пострадавшего в аварии в 1992 году. В реанимации его подключили к аппарату искусственной вентиляции легких. Медсестра сообщила, что пациент двинул рукой по ее команде, но диагноз это не изменило — больного поместили в клинику для коматозных, где он и находился, не получая никакой терапии. Спустя двадцать лет родственники больного, находясь с ним в одной комнате, почувствовали, что он в сознании, хотя никаких внешних признаков этого не было. Пациента перевезли в университетскую клинику, провели курс лечения и несколько уровней тестов.Сначала больной спонтанно открывал глаза, жевал ртом, двигал левой рукой и ногой, затем стал фиксировать взгляд на предмете и следить за ним. Через какое-то время уже выполнял простейшие команды: закрывал глаза, мимикой отвечал на вопросы. Так удалось выяснить, что он помнил свое имя и имена родственников.Работы последних лет не только помогли в общих чертах установить, как возникает сознание, но и дали надежду на то, что пациентов, запертых в коме, удастся вернуть к жизни.
Спустя двадцать лет родственники больного, находясь с ним в одной комнате, почувствовали, что он в сознании, хотя никаких внешних признаков этого не было. Пациента перевезли в университетскую клинику, провели курс лечения и несколько уровней тестов.Сначала больной спонтанно открывал глаза, жевал ртом, двигал левой рукой и ногой, затем стал фиксировать взгляд на предмете и следить за ним. Через какое-то время уже выполнял простейшие команды: закрывал глаза, мимикой отвечал на вопросы. Так удалось выяснить, что он помнил свое имя и имена родственников.Работы последних лет не только помогли в общих чертах установить, как возникает сознание, но и дали надежду на то, что пациентов, запертых в коме, удастся вернуть к жизни.
https://ria.ru/20170925/1505529391.html
https://ria.ru/20190906/1558374849.html
https://ria.ru/20190905/1558301122.html
https://ria.ru/20190821/1557672907.html
россия
льеж
сша
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/155867/55/1558675518_0:215:2159:1834_1920x0_80_0_0_8fc57571e591449c26afe55f668ce9a1.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
россия, льеж, открытия — риа наука, сша, bbc
МОСКВА, 17 сен — РИА Новости, Татьяна Пичугина. По оценкам ученых, примерно сорок процентов пребывающих в коме пациентов на самом деле могут быть в сознании. Это показывают новейшие методы диагностики, позволяющие оценить активность нейронов в режиме реального времени. Как люди с тяжелейшими повреждениями мозга возвращаются к жизни — в материале РИА Новости.
По оценкам ученых, примерно сорок процентов пребывающих в коме пациентов на самом деле могут быть в сознании. Это показывают новейшие методы диагностики, позволяющие оценить активность нейронов в режиме реального времени. Как люди с тяжелейшими повреждениями мозга возвращаются к жизни — в материале РИА Новости.
Упорство близких вывело мать из комы
Мунира Абдула попала в автомобильную аварию в 1991 году. Из-за серьезного повреждения мозга она пребывала в вегетативном состоянии, но семья продолжала ее лечить.
В 2017 году больную привезли в специализированную клинику в Германии, и однажды она вдруг издала странный звук, а спустя несколько дней позвала сына по имени. После 27 лет комы пациентка пришла в сознание. Как сообщает BBC, она может общаться с родственниками на элементарном уровне и даже немного говорить.
Это редчайший случай. Однако полноценная жизнь, как правило, уже невозможна: слишком сильны повреждения мозга.
25 сентября 2017, 19:00НаукаУченые вернули к жизни человека, пролежавшего в коме 15 летТреугольник сознания
Кома — это полная потеря сознания. Человек не реагирует на внешние стимулы, не может двигаться, заторможена вся активность мозга. Вместе с тем жизнь еще теплится. Обычно такое состояние — результат сильного механического повреждения мозга: из-за аварии, падения с большой высоты или нарушения мозгового кровообращения (инсульта).
Человек не реагирует на внешние стимулы, не может двигаться, заторможена вся активность мозга. Вместе с тем жизнь еще теплится. Обычно такое состояние — результат сильного механического повреждения мозга: из-за аварии, падения с большой высоты или нарушения мозгового кровообращения (инсульта).
Еще в середине прошлого века ученые выяснили, что все дело в повреждении ствола мозга — продолговатого отдела в нижней части черепной коробки, связанного со спинным мозгом. Предположили, что в разных частях мозга есть некие центры бодрствования, которые обмениваются сигналами с корой и активируют сознание.
В 2016 году ученые Гарвардской медицинской школы обнаружили в стволе мозга крошечный участок объемом два кубических миллиметра, взаимодействующий с нейронами коры. Российский биолог Владимир Ковальзон назвал его «местом локализации души».Авторы работы обследовали 36 пациентов с сильными повреждениями ствола мозга, из которых 12 были в коме. При казалось бы одинаковых масштабах поражения у одних было сознание, а у других — нет. Картирование с помощью фМРТ указало на участок ствола мозга в левой покрышке моста: именно его повреждение ведет к коме.
Картирование с помощью фМРТ указало на участок ствола мозга в левой покрышке моста: именно его повреждение ведет к коме.
Этот участок взаимодействует с двумя регионами коры головного мозга: передней частью островной доли и прегенуальным отделом передней поясной коры. Там находятся крупные нейроны, проникающие отростками во все слои коры. Такие есть только у животных с крупным мозгом — человекообразных приматов, слонов, дельфинов.
Если «место локализации души» в стволе разрушено, связь между этими участками в коре разрывается, и мозг отключается. Пропадают бодрствование и понимание окружающего — два ключевых состояния, определяющих сознание.
Ученые из клиники Университета штата Айова (США) полагают, что сознание опирается также на один из глубоких отделов мозга, например гипоталамус или базальный передний мозг. От их сохранности зависит состояние бодрствования.У 33 пациентов после инсульта был затронут таламус. Четверо впали в кому. Выяснилось, что их мозг разрушен гораздо сильнее, чем у других: помимо таламуса, повреждены гипоталамус и ствол.
6 сентября 2019, 06:52
Австралийка родила ребенка, находясь в комеРеакция на воспоминания из прошлой жизни
Ученые из России и Казахстана наблюдали 87 больных, находившихся в коме. Со временем почти половина пришла в сознание, некоторые частично восстановили когнитивные функции.В целом это выглядит следующим образом. После комы наступает вегетативное состояние, то есть организм жив, но не реагирует ни на что. Затем возвращается малое сознание, когда человек может, например, фиксировать взгляд или следовать глазами за предметом.
И только потом восстанавливаются функции более высокого уровня, скажем, способность двигать рукой по команде, отвечать на элементарные вопросы — хотя бы глазами. Авторы работы отмечают, что больной может не проявлять никакой двигательной активности и тем не менее быть в сознании. Вот почему важно оценивать состояние пациентов в коме с помощью новых методов диагностики.
Об этом же говорят ученые из США и Великобритании. Они исследовали 21 человека с сильными повреждениями мозга, в том числе в вегетативном состоянии. Сравнивали с 13-ю здоровыми. Члены семьи читали пациентам истории из их жизни до болезни, а исследователи картировали мозг и снимали электроэнцефалограмму. Оказалось, что у некоторых больных задержка электрической активности мозга в ответ на речь такая же, как у здоровых. Причем фМРТ показала активность нейронов в ответ на голосовые команды, хотя внешне пациенты пребывали в вегетативном состоянии.5 сентября 2019, 08:00НаукаУченые выяснили, почему в мозгу рождаются мысли и можно ли прожить без них
Они исследовали 21 человека с сильными повреждениями мозга, в том числе в вегетативном состоянии. Сравнивали с 13-ю здоровыми. Члены семьи читали пациентам истории из их жизни до болезни, а исследователи картировали мозг и снимали электроэнцефалограмму. Оказалось, что у некоторых больных задержка электрической активности мозга в ответ на речь такая же, как у здоровых. Причем фМРТ показала активность нейронов в ответ на голосовые команды, хотя внешне пациенты пребывали в вегетативном состоянии.5 сентября 2019, 08:00НаукаУченые выяснили, почему в мозгу рождаются мысли и можно ли прожить без нихАвторы статьи подчеркивают: необходимо заново изучить коматозных больных, чтобы выявить тех, кто в сознании, но заперт в своем теле и не может сообщить об этом. Таких пациентов нужно лечить совершенно иначе, проводить реабилитацию, которая вернет им какие-либо физические и когнитивные способности.
Ранее исследователи из Гарвардской медицинской школы и университетской клиники Льежа (Бельгия) с помощью те же средств показали, что кома и вегетативное состояние пациентов, поступивших в отделение интенсивной терапии после сильного повреждения мозга, не должны служить основой для окончательного диагноза. Больной способен прийти в себя, хотя внешне это никак не определить.Медики из Льежа описали случай пострадавшего в аварии в 1992 году. В реанимации его подключили к аппарату искусственной вентиляции легких. Медсестра сообщила, что пациент двинул рукой по ее команде, но диагноз это не изменило — больного поместили в клинику для коматозных, где он и находился, не получая никакой терапии.
Больной способен прийти в себя, хотя внешне это никак не определить.Медики из Льежа описали случай пострадавшего в аварии в 1992 году. В реанимации его подключили к аппарату искусственной вентиляции легких. Медсестра сообщила, что пациент двинул рукой по ее команде, но диагноз это не изменило — больного поместили в клинику для коматозных, где он и находился, не получая никакой терапии.Спустя двадцать лет родственники больного, находясь с ним в одной комнате, почувствовали, что он в сознании, хотя никаких внешних признаков этого не было. Пациента перевезли в университетскую клинику, провели курс лечения и несколько уровней тестов.
Сначала больной спонтанно открывал глаза, жевал ртом, двигал левой рукой и ногой, затем стал фиксировать взгляд на предмете и следить за ним. Через какое-то время уже выполнял простейшие команды: закрывал глаза, мимикой отвечал на вопросы. Так удалось выяснить, что он помнил свое имя и имена родственников.
Работы последних лет не только помогли в общих чертах установить, как возникает сознание, но и дали надежду на то, что пациентов, запертых в коме, удастся вернуть к жизни.
27 лет в коме: история женщины, отдавшей за сына половину жизни
Автор фото, Science Photo Library
Подпись к фото,Причиной комы обычно становится травма мозга
Мунира Абдула из Объединенных Арабских Эмиратов вышла из 27-летней комы. В 1991 году в автокатастрофе она закрыла телом своего четырехлетнего сына Омара, чтобы он выжил. На этой неделе Омар рассказал журналистам историю матери.
Автокатастрофа произошла, когда Мунире было 32 года. Автомобиль, за рулем которого сидел брат ее мужа, врезался в автобус.
Мунира с сыном Омаром была на заднем сидении. Перед столкновением она успела закрыть его телом, чтобы защитить, рассказал он сам в интервью эмиратской газете The National.
«Когда-нибудь она проснется»
«Я не ставил на ней крест. Я всегда чувствовал, что когда-нибудь она проснется», — говорит Омар в интервью.
Я всегда чувствовал, что когда-нибудь она проснется», — говорит Омар в интервью.
«Я решил рассказать ее историю, чтобы люди не теряли надежды, если их близкие попадают в такую ситуацию. Не приравнивайте их к мертвым, если они оказываются в таком положении», — продолжает он.
«Мама сидела вместе со мной на заднем сидении. Когда она увидела, что произойдет авария, она обняла меня, чтобы защитить от удара», объясняет Омар. В итоге он отделался синяком на голове. А вот его мать получила серьезную черепно-мозговую травму и лишь в прошлом году очнулась в Германии. В коме она провела 27 лет.
Десятилетия без сознания
После катастрофы Муниру положили в больницу, а после перевезли в Лондон. Она оставалась в вегетативном состоянии — не отвечала на стимулы, но чувствовала боль, пишет The National.
Затем Муниру перевезли назад в ОАЭ, в город Эль-Айн, где она жила, и в соответствии с ее страховкой положили в больницу. Там она оставалась в течение нескольких лет. Муниру кормили через трубку и время от времени проводили сеансы физиотерапии, чтобы у нее не атрофировались мышцы.
Там она оставалась в течение нескольких лет. Муниру кормили через трубку и время от времени проводили сеансы физиотерапии, чтобы у нее не атрофировались мышцы.
В 2017 году семье Муниры предложили грант от Двора наследного принца. Администрация предлагала деньги на ее перевод в Германию. Там ей сделали несколько операций, чтобы предотвратить развитие дистрофии, и начали давать препараты для улучшения общего состояния.
Скандал в больнице
С момента перевозки Муниры в Германию прошел год. Как-то раз Омар начал громко спорить с персоналом больницы в палате — и его мать пошевелилась. «В палате было какое-то недопонимание, она подумала, что я в опасности, и это спровоцировало шок, — говорит он. — Она издавала странные звуки, я попросил врачей ее осмотреть. Они сказали, что все показатели в норме».
«Через три дня я проснулся от того, что кто-то звал меня по имени. Это была она! Она произносила мое имя. Я был на небесах от счастья.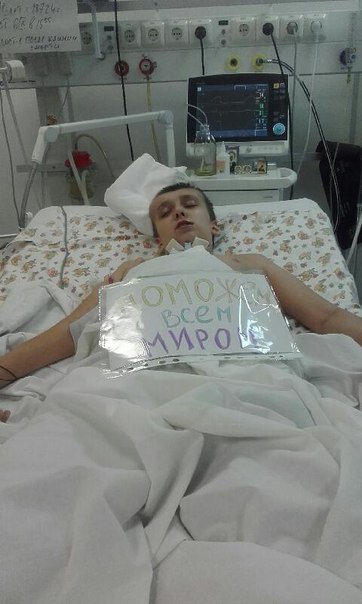 Это был момент, о котором я мечтал годами — и ее первым словом было мое имя», — рассказывает сын.
Это был момент, о котором я мечтал годами — и ее первым словом было мое имя», — рассказывает сын.
Мунира постепенно приходила в сознание. Сегодня она может поддерживать разговор, но по-прежнему чувствует боль. Мунира вернулась в Абу-Даби и сейчас проходит физиотерапию, восстанавливая способность нормально сидеть.
Редкий случай
Случаев, когда к людям возвращается сознание после нескольких лет комы, очень мало. И даже если это происходит, восстановление может быть долгим.
В британской службе здравоохранения утверждают, что вероятность выхода человека из комы оценить невозможно. И даже люди, которые возвращаются в сознание, зачастую остаются инвалидами из-за повреждений мозга.
Один из самых известных случаев возвращения из комы — случай Терри Уоллиса, американца, попавшего в автокатастрофу в 19 лет и пролежавшего в вегетативном состоянии еще 19. Считается, что ему удалось регенерировать ткань мозга.
Автор фото, Getty Images
Подпись к фото,Легенда «Формулы-1» Михаэль Шумахер провел несколько месяцев в искусственой коме после травмы
Легенда «Формулы-1» Михаэль Шумахер провел несколько месяцев в искусственной коме. В сентябре 2016 года его адвокат Феликс Дамм сказал, что автогонщик все еще не может самостоятельно ходить и даже стоять с чужой помощью.
Руки опускать нельзя!
Руки опускать нельзя!
— Татьяна Георгиевна, что в жизни главное?
— Жизнь. И здоровье детей.
(из интервью Альбах Т.Г. корреспонденту газеты)
Говорят, что я человек жесткий. Наверное, это действительно так. А вам когда-нибудь доводилось поднимать, в смысле, лечить безнадежных пациентов? И даже не просто выписывать лекарства, беседовать и наблюдать за развитием болезни, а именно поднимать? Поверьте, это тяжелый и долгий труд. И главное, врач должен быть сам решительно настроен, и окружающим людям в какой-то степени быть примером. Вот отсюда, похоже, и внешняя строгость. Причем, прежде всего, по отношению к самой себе.
И главное, врач должен быть сам решительно настроен, и окружающим людям в какой-то степени быть примером. Вот отсюда, похоже, и внешняя строгость. Причем, прежде всего, по отношению к самой себе.
В жизни случается всякое. В моей практике были ситуации, когда с одинаковым диагнозом пациенты приходили к разным результатам лечения, потому что происходили они с интервалом в 10 лет! Возможности медицины за это время меняются глобально. Приведу случай из нашего времени. Юношу жестоко избили, ограбили и бросили на улице. Время было осеннее, холодное. Когда его с ушибом головного мозга тяжелой степени и целым списком других диагнозов привезли в отделение нейрохирургии, всем было ясно, что парень не жилец. Ему провели две трепанации черепа (вскрытие и хирургическое лечение травм) и по окончанию срока госпитализации выписали доживать. Это можно писать и без кавычек, потому что история нейрохирургии знает не много случаев даже частичного восстановления утраченных функций у таких больных.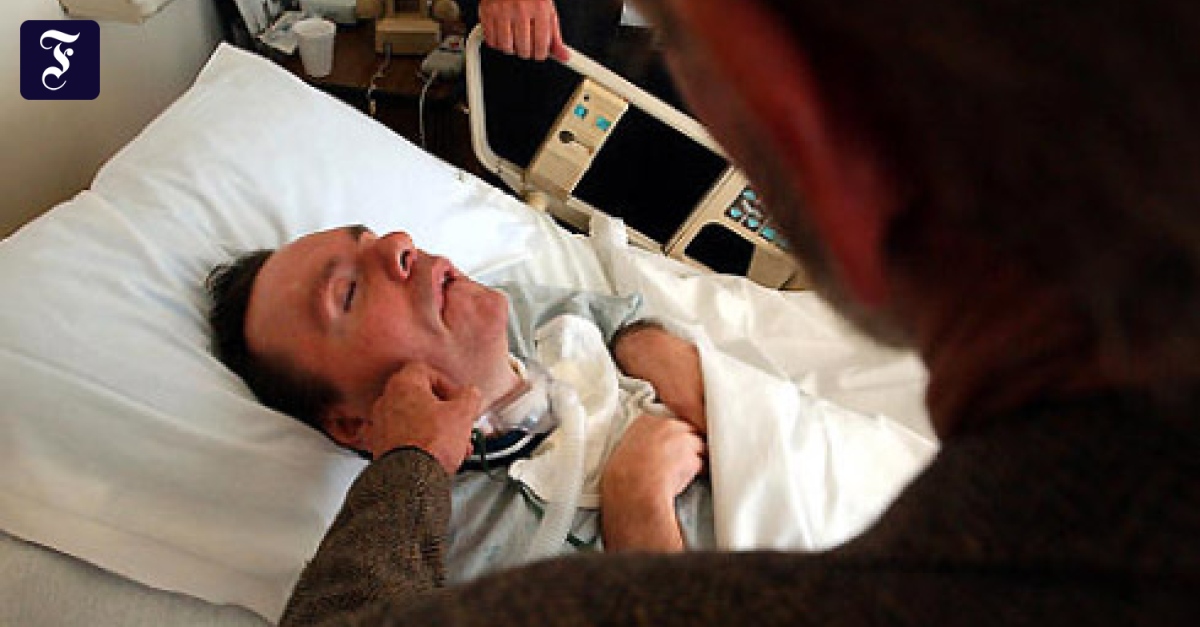
Апаллический синдром — страшный диагноз. Иногда говорят, что человек становится как растение: полностью теряет познавательные функции. Глаза открыты, но взор не фиксируется, человек не говорит и не реагирует на звуки. Установить контакт с таким больным невозможно. Но основные вегетативные функции (дыхание, деятельность сердечно-сосудистой системы, сосание, глотание, выделение) сохраняются. В этой связи появился термин ‘вегетативное состояние хроническое’. Прогноз в большинстве случаев неблагоприятный, однако, возможно и обратное течение вплоть до полного (или почти полного) восстановления утраченных функций.
Мама воспитывала сына одна, или точнее, с бабушкой. Её самоотверженная любовь к сыну была столь сильна, что ни разу не дала усомниться в решении его спасать, во что бы то ни стало. Вдумайтесь в эти слова.
Когда меня привели на консультацию, картина было удручающей и горькой. Я видела состояние юноши и понимала, что при всей нашей решимости поставить его на ноги исход может быть безрадостным. Факторов, влияющих на результат, всегда много. Но бесспорным преимуществом сегодняшнего дня является высокий уровень медицины. Помню случай, произошедший в 80-е годы с мальчиком из Бердского совхоза: он попал под машину, получил тяжелую травму головы. Родители сделали всё, чтобы спасти своего ребенка: вложили много сил и средств, лечили ивыхаживали. Но таких препаратов, как сегодня, тогда и в помине не было. Мальчик выжил, но остался проблемным. Это большое горе для близких.
Факторов, влияющих на результат, всегда много. Но бесспорным преимуществом сегодняшнего дня является высокий уровень медицины. Помню случай, произошедший в 80-е годы с мальчиком из Бердского совхоза: он попал под машину, получил тяжелую травму головы. Родители сделали всё, чтобы спасти своего ребенка: вложили много сил и средств, лечили ивыхаживали. Но таких препаратов, как сегодня, тогда и в помине не было. Мальчик выжил, но остался проблемным. Это большое горе для близких.
Нынешняя клиническая ситуация была схожей, а по некоторым параметрам и гораздо серьезнее. Я предупредила, что лечение будет крайне трудным и долгим, что результат предсказать сложно, но всё, что могу, сделаю. Фельдшер Галина Леонидовна согласилась помогать. Представьте себе: нужно было ежедневно проводить процедуры, делать лечебный массаж и т.д. Досталось всем, и в первую очередь, матери. Она покупала лекарства и медицинские материалы, что могла, делала самостоятельно. А мы приходили и поднимали, перекладывали, вместе выполняли необходимые лечебные манипуляции. Это требовалось делать ежедневно. Накапливалась физическая усталость, и любому человеку, который не видит результатов своего труда, в таком случае становится невыносимо тяжело психологически.
Это требовалось делать ежедневно. Накапливалась физическая усталость, и любому человеку, который не видит результатов своего труда, в таком случае становится невыносимо тяжело психологически.
Однажды мать услышала, как сын внятно произнес: «Хочу курить!» И если прежде она бы удивилась и рассердилась на такое нахальное утверждение, то здесь испытала чувство счастья. Заговорил! Осмысленно. В другой раз он сказал массажистке, присевшей отдохнуть: «Хочу с Вами чаю попить». И дело пошло.
За несколько месяцев молодой человек поднялся и окреп, к нему вернулась память, восстановились утраченные внутренние связи. Когда он приехал в отделение нейрохирургии засвидетельствовать свое состояние, его сразу не признали. И немудрено. То, чего с таким трудом удалось добиться совместными усилиями медицинских работников и родных юноши, можно смело назвать неординарным результатом.
Остались позади страх и неуверенность.
Бандитов задержали при попытке продать сотовый телефон, куртку и личные вещи ограбленного человека.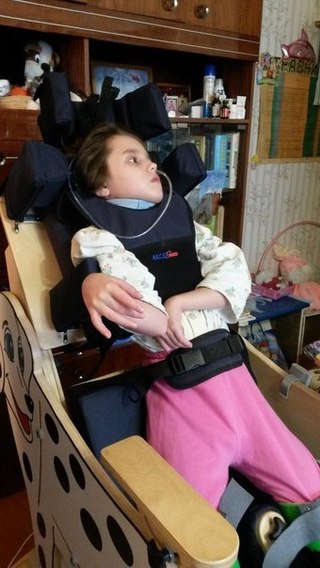 Это естественно. Но каково же было их удивление, когда потерпевший опознал их в суде!
Это естественно. Но каково же было их удивление, когда потерпевший опознал их в суде!
На медикаменты была потрачена сумма, равная половине стоимости квартиры – это для семьи огромная потеря. Но сколько стоит жизнь? С чем можно сравнить радость ощущения жизни, веры в будущее? Подумайте. И никогда не опускайте руки, даже в самых тяжелых ситуациях.
Медицина сегодня сильная научная практика. При её больших возможностях вкупе с опытом и классификацией врачей лечение проходит очень эффективно. И до тех пор, пока человек жив, он должен бороться за себя, и мы должны и будем бороться за него.
Альбах Татьяна Георгиевна,
заведующая Отделением неврологии
© 2008 г.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Пролежавшего девять лет без сознания больного возвратили к жизни при помощи ботулинотерапии
Российские ученые и врачи научились возвращать к полноценной жизни людей, много лет пролежавших после комы в бессознательном состоянии.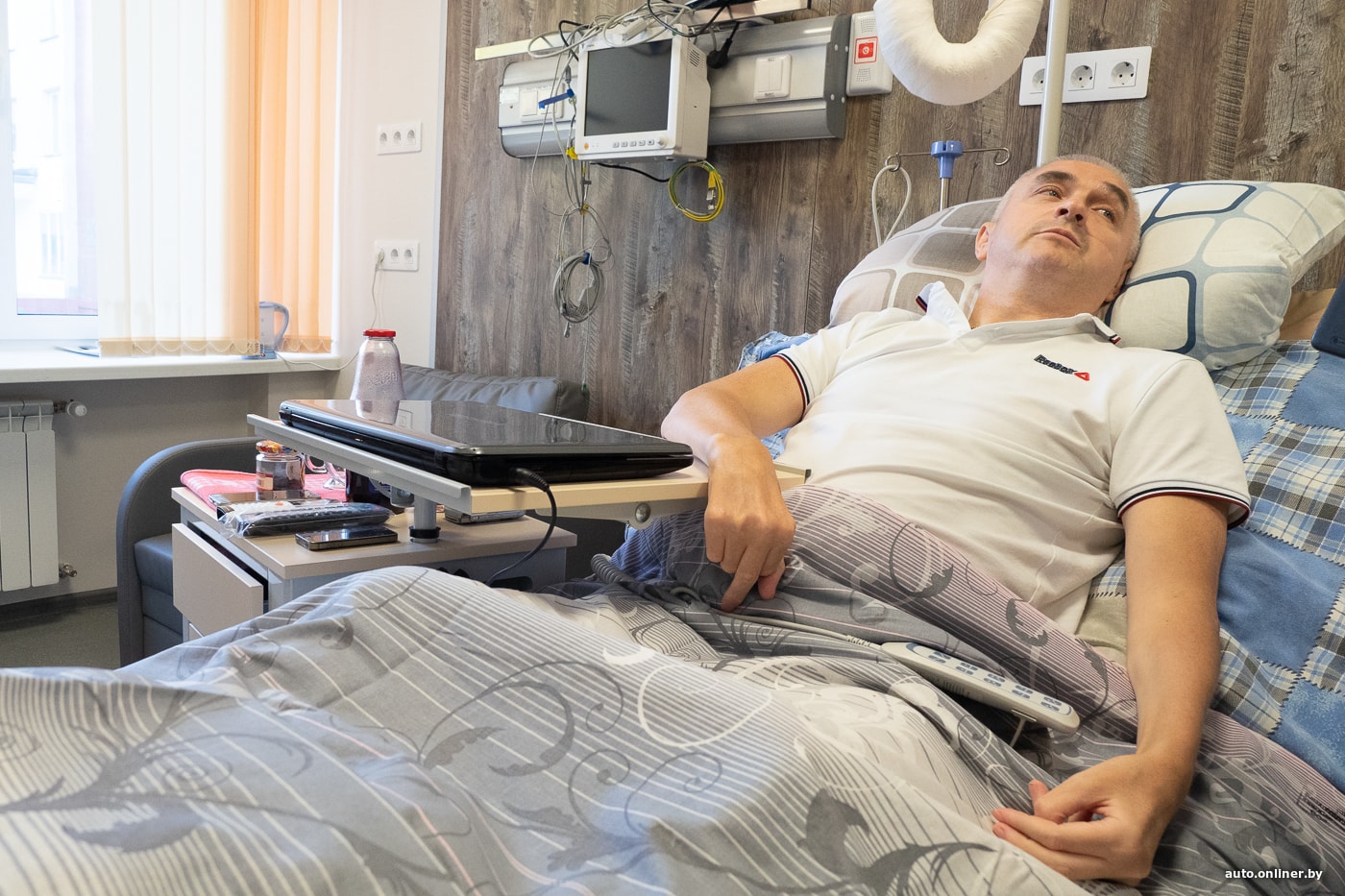
К сожалению, далеко не все люди, перенесшие кому в результате тяжелых черепно-мозговых травм, клинической смерти и т.д. впоследствии возвращаются к полноценной жизни. Многие месяцами и даже годами лежат без движения, не говорят, не узнают близких. Теперь у них появился шанс выйти из вегетативного состояния и начать жизнь заново.
В Институте мозга человека разработали новую методику выведения пациентов из длительных посткоматозных состояний нарушенного сознания — именно так звучит их диагноз на медицинском языке.
«Мы разработали метод, который может многих таких больных вернуть к полноценной жизни. Он позволяет одновременно лечить двигательные расстройства, которые есть практически у всех таких пациентов, и улучшать функциональное состояние их мозга», — рассказала Федеральному агентству новостей невролог отделения реанимации старший научный сотрудник лаборатории нейровизуализации ИМЧ РАН, кандидат медицинских наук Юлия Вайншенкер.
Как пояснила врач, у подавляющего большинства таких лежачих больных есть патологически повышенный мышечный тонус, а иногда и патологические движения — человек бессознательно шевелит руками, принимает несвойственные ему позы, вероятно, испытывая при этом постоянную боль.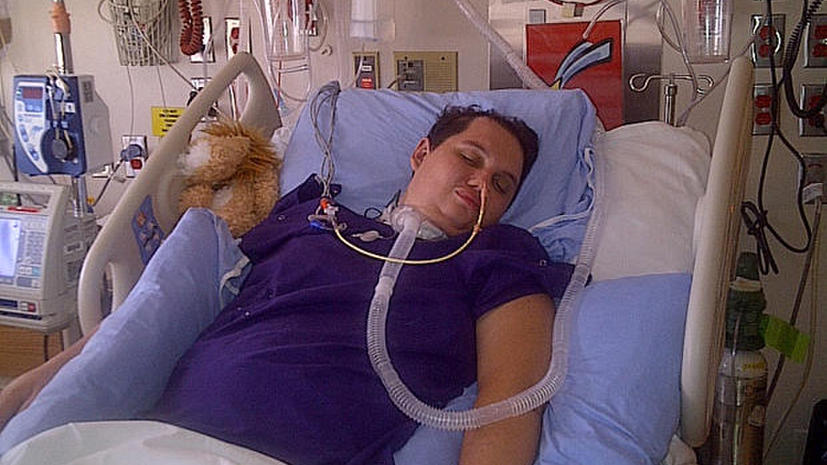 Обычные виды терапии в 80% случаев не могут побороть эти мышечные нарушения и болевой синдром, а подчас и ухудшают состояние пациента. Тем не менее, при хорошем домашнем уходе такие больные могут пребывать в вегетативном состоянии годами, что обуславливает целый ряд проблем для окружающих.
Обычные виды терапии в 80% случаев не могут побороть эти мышечные нарушения и болевой синдром, а подчас и ухудшают состояние пациента. Тем не менее, при хорошем домашнем уходе такие больные могут пребывать в вегетативном состоянии годами, что обуславливает целый ряд проблем для окружающих.
Хроническим вегетативное состояние считается в том случае, если оно продолжается после травмы более года, а в нетравматических случаях, например, после клинической смерти — шесть месяцев и более. Раньше считалось, что у таких людей абсолютно отсутствует перспектива возвращения к нормальной жизни. Теперь она есть, причем положительный эффект начинает развиваться сразу же после начала лечения.
«Наша методика базируется на ботулинотерапии. И ее суть заключается в том, что мы воздействуем на мышцы пациента, а в результате получаем изменение функционального состояния головного мозга, не воздействуя на мозг непосредственно», — рассказала Юлия Вайншенкер.
По словам ученого, объяснение эффекта методики по улучшению сознания базируется на целом ряде нейрофизиологических концепций, и, в частности, на концепции о полифункциональности нейронов (автор — директор ИМЧ РАН, академик РАН Святослав Медведев).
«Мозг такого пациента находится под постоянным воздействием болевой импульсации из мышц, что нарушает функциональную деятельность нейронов. Блокируя эту боль при помощи ботулинотерапии, мы «высвобождаем» нейроны, и они получают возможность обеспечивать разные виды деятельности. Это проявляется в улучшении сознания, появлении речи, произвольных движениях. К сожалению, степень восстановления сознания у всех больных вариабельна. Иногда требуется несколько повторных курсов лечения. Последние разработки в этой области позволили значительно оптимизировать результат лечения, поскольку нами было установлено, что изменения в мозге начинаются немедленно с начала проведения ботулинотерапии. Также мы установили закономерности развития этих изменений. Это позволяет корректировать лечение в зависимости от наблюдаемых нами перестроек активности мозга непосредственно в ходе проведения терапии», — подчеркнула Вайншенкер.
Истории из жизни
Врач рассказала случай, когда больной, находившийся год в посткоматозном бессознательном состоянии, после курса лечения в ИМЧ РАН пришел в себя и научился заново не только говорить и двигаться, но и писать.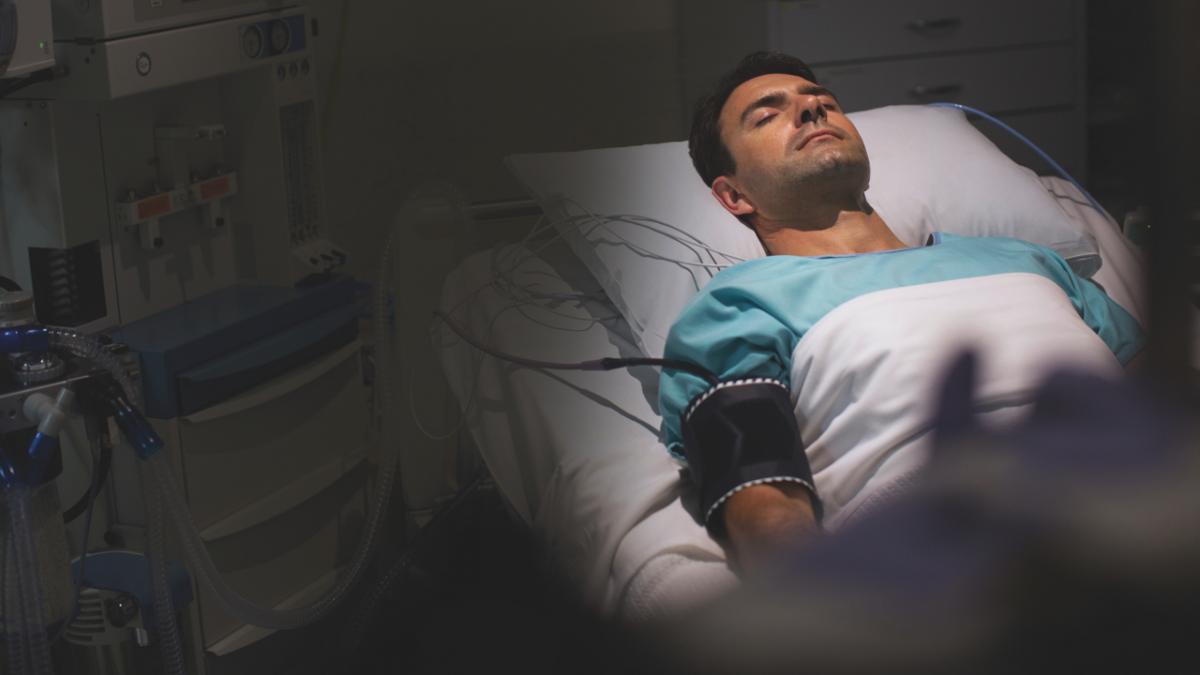 После второго курса лечения он абсолютно перестал нуждаться в уходе.
После второго курса лечения он абсолютно перестал нуждаться в уходе.
Но, к сожалению, далеко не всех пациентов удавалось вернуть к полноценной жизни, отметила собеседница ФАН. На данный момент в клинике ИМЧ РАН прошли лечение по новой методике более 30 человек, более трети из которых находились в хроническом вегетативном состоянии. Даже при хорошем результате такие больные остаются инвалидами.
Юлия Вайншенкер также рассказала о пациенте, который перенес клиническую смерть продолжительностью в девять минут, после чего два года находился в вегетативном состояния с грубейшим двигательным расстройством. Ему провели несколько курсов лечения, и теперь он читает, активно интересуется окружающим, радуется, принимает участие в жизни семьи. К сожалению, он продолжает нуждаться в уходе, поскольку за годы вегетативного состояния его суставы настолько деформировались, что требуется уже хирургическое лечение.
Недавний случай: больной девять лет находился в вегетативном состоянии, но уже после начала лечения начал выполнять команды, узнавать родственников и друзей, пытался говорить. Те изменения, которые удалось выявить при исследовании мозга, дают врачам надежду на дальнейшую положительную динамику.
Те изменения, которые удалось выявить при исследовании мозга, дают врачам надежду на дальнейшую положительную динамику.
Были и такие пациенты, у которых улучшение оставалось минимальным, однако очевидно, что больные переставали испытывать боль и страдания.
К сожалению, опубликовать в СМИ видеозаписи результатов этих исследований, сделанные учеными ИМЧ РАН и демонстрируемые специалистам на научных конференциях, не представляется возможным. Но результаты впечатляют. Ученый мир оценивает результаты предложенной методики как суперположительные.
После шокирующего выздоровления пациента с вегетативным статусом
Хуан Торрес и его семья в Оквилле, Онтарио. (Фото Коула Гарсайда)
«Я действительно не знаю, что случилось», — говорит 21-летний Хуан Торрес из пригорода Торонто Оквилл Maclean’s . «Но однажды я просто проснулся».
То, что Торрес вообще говорит, поразительно. Однажды рано утром в июле 2013 года 19-летнего Торреса мать обнаружила лежащим лицом вниз в бессознательном состоянии на полу своей спальни после того, как задохнулась ночью от рвоты. У него был серьезно поврежден мозг, и врачи диагностировали у него вегетативное состояние: неспособность говорить, есть, сознательно контролировать свои движения, выполнять основные команды. Пациенты с вегетативным статусом сохраняют свои рефлексы и могут скрипеть зубами или гримасничать; их глаза блуждают по комнате, но ни на чем не останавливаются. У них нет проблеска сознания, и они могут жить таким образом годами, проводя дни в больницах, учреждениях длительного ухода или дома, если только семьи не решат прекратить жизнеобеспечение.Врачи, лечившие Торреса, не думали, что он будет чем-то другим; они ожидали, что его статус будет постоянным, говорит его мать.
У него был серьезно поврежден мозг, и врачи диагностировали у него вегетативное состояние: неспособность говорить, есть, сознательно контролировать свои движения, выполнять основные команды. Пациенты с вегетативным статусом сохраняют свои рефлексы и могут скрипеть зубами или гримасничать; их глаза блуждают по комнате, но ни на чем не останавливаются. У них нет проблеска сознания, и они могут жить таким образом годами, проводя дни в больницах, учреждениях длительного ухода или дома, если только семьи не решат прекратить жизнеобеспечение.Врачи, лечившие Торреса, не думали, что он будет чем-то другим; они ожидали, что его статус будет постоянным, говорит его мать.
Сегодня, вопреки ожиданиям, Торрес вернулся домой со своей семьей. Он передвигается в инвалидном кресле; при поддержке родителей он может делать нерешительные шаги вперед. В сентябре он начал обучение по программе общеобразовательных и гуманитарных наук в Шеридан-колледже Оквилла.
Если все это не было достаточно неожиданным, в Хуане Торресе есть еще кое-что, что ошеломило нейробиологов. Он не только выздоровел, но и утверждает, что помнит, что произошло, когда он был клинически вегетативным, и у него есть воспоминания, подтверждающие это. В те туманные месяцы, пока никто не узнал, что он об этом узнал, Торрес вспоминает, как доктор велел ему сжать руку, хотя он не мог. Он вспоминает, как его просили «следить за теннисным мячом» глазами. Ученые проверили его воспоминания, попросив Торреса идентифицировать набор лиц и предметов, с которыми он столкнулся, технически «вегетативно». И он смог это сделать.«Мне было грустно, потому что я не мог общаться со своей семьей, — говорит Торрес. Он чувствовал себя напуганным и «выхолощенным» из-за своей неспособности реагировать на сигналы и команды врача. Для Торреса это был кошмар. «Я чувствовал себя пойманным в ловушку собственного тела», — говорит он. «Я не мог говорить. Я не мог отреагировать ». По его словам, это было похоже на полусонное и застывшее состояние, когда он не мог ответить.
Он не только выздоровел, но и утверждает, что помнит, что произошло, когда он был клинически вегетативным, и у него есть воспоминания, подтверждающие это. В те туманные месяцы, пока никто не узнал, что он об этом узнал, Торрес вспоминает, как доктор велел ему сжать руку, хотя он не мог. Он вспоминает, как его просили «следить за теннисным мячом» глазами. Ученые проверили его воспоминания, попросив Торреса идентифицировать набор лиц и предметов, с которыми он столкнулся, технически «вегетативно». И он смог это сделать.«Мне было грустно, потому что я не мог общаться со своей семьей, — говорит Торрес. Он чувствовал себя напуганным и «выхолощенным» из-за своей неспособности реагировать на сигналы и команды врача. Для Торреса это был кошмар. «Я чувствовал себя пойманным в ловушку собственного тела», — говорит он. «Я не мог говорить. Я не мог отреагировать ». По его словам, это было похоже на полусонное и застывшее состояние, когда он не мог ответить.
«Его случай просто поражает воображение», — говорит Адриан Оуэн, британский нейробиолог из Западного университета, который исследовал одно из самых загадочных и наименее изученных явлений: человеческое сознание. Часто говорят, что мозг — самая сложная структура в известной нам Вселенной. Случай Торреса показывает нам, как много нам еще предстоит понять: тот факт, что он создавал воспоминания, говорит о том, что он вообще не был без сознания, несмотря на лучший диагноз, поставленный его врачами. «Это говорит нам, что там действительно был человек, — говорит Оуэн, — и этот человек познавал мир».
Часто говорят, что мозг — самая сложная структура в известной нам Вселенной. Случай Торреса показывает нам, как много нам еще предстоит понять: тот факт, что он создавал воспоминания, говорит о том, что он вообще не был без сознания, несмотря на лучший диагноз, поставленный его врачами. «Это говорит нам, что там действительно был человек, — говорит Оуэн, — и этот человек познавал мир».
Хуан Торрес в своем доме в Оквилле, Онтарио. (Фотография Коула Гарсайда)
Пациенты с вегетативным статусом не были приоритетом для исследователей, некоторые из которых, несомненно, считают их «безнадежным делом».«Трудно даже сказать, сколько людей живут таким образом, или сравнить их результаты. Вегетативное состояние может возникнуть из-за всевозможных происшествий, которые приводят к черепно-мозговой травме, от автомобильной аварии или инсульта, до утопления, удушья, спортивной или военной аварии. Похоже, нет и единого мнения по поводу их лечения. В связи с растущим вниманием к уходу за пациентами в конце жизни по мере старения нашего населения, некоторые пациенты недавно оказались в центре внимания — например, Хасан Расули, уроженец Ирана из Торонто, который перешел в вегетативное состояние после заражения во время операции на мозге.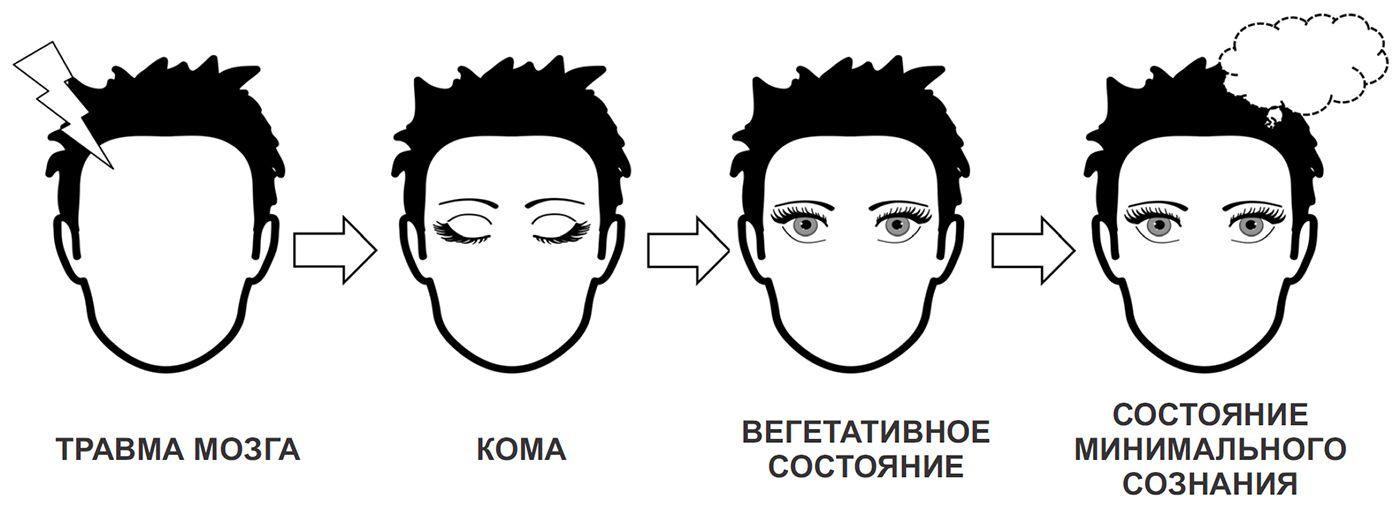 Врачи утверждали, что у Расули, которого поддерживали машины, не было качества жизни. Они хотели отключить систему жизнеобеспечения, но его семья категорически отказалась. В 2013 году Верховный суд Канады, как известно, встал на сторону его семьи, постановив, что врачи не могут в одностороннем порядке прекращать жизнеобеспечение.
Врачи утверждали, что у Расули, которого поддерживали машины, не было качества жизни. Они хотели отключить систему жизнеобеспечения, но его семья категорически отказалась. В 2013 году Верховный суд Канады, как известно, встал на сторону его семьи, постановив, что врачи не могут в одностороннем порядке прекращать жизнеобеспечение.
Все нейробиологи, включая Оуэна, согласны с тем, что многие — возможно, большинство — пациентов, которым поставлен диагноз «вегетативный», действительно таковы, без надежды на выздоровление. Конечно, подавляющее большинство никогда не выздоровеет, как Торрес: нет никаких сомнений в том, что этот молодой человек — исключительный случай.«Я видел сотни пациентов за почти 20 лет, и он совершенно уникален, — говорит Оуэн. Но вопрос в том, ошибочно ли мы диагностируем подгруппу пациентов как «вегетативных» и оставляем этих людей томиться? Это пугающее предложение.
Сегодня Торрес — серьезный молодой человек, который говорит медленно и осознанно, кажется, вычерчивает каждое слово перед тем, как произнести его — возможно, это результат логопедических сеансов, которые помогли ему заново научиться говорить. Если бы он мог выразить одну мысль в больнице, он сказал бы, что это было бы так: «Не исключайте меня из боя только потому, что я лежу в постели.”
Если бы он мог выразить одну мысль в больнице, он сказал бы, что это было бы так: «Не исключайте меня из боя только потому, что я лежу в постели.”
Летом 2013 года Хуан Торрес, эмигрировавший в Канаду из Колумбии со своей семьей, когда ему было девять лет, был на пороге взрослой жизни. Он собирался поступить на программу естественных наук Университета Торонто, планируя в конечном итоге стать врачом.
19 июля, в пятницу, он работал в свою смену в местном продуктовом магазине Sobeys, затем встретился с друзьями. В тот вечер он ненадолго вернулся домой, чтобы погулять с двумя собаками: Йоги, хаски, и Синди, шелти.«Он любил собак и не упускал возможности выгуливать их, несмотря ни на что», — говорит его мать Маргарита Перес. Позже он вернулся к другу.
Торрес пришел домой около полуночи, поболтал с отцом и съел немного салата — отец не заметил ничего необычного в его поведении — перед сном. На следующее утро Перес проснулся от странных звуков, доносящихся из его комнаты. Сначала она подумала, что это собаки. Она обнаружила, что ее сын лежит на полу в луже с остановкой дыхания.Невозможно сказать, как долго он обходился без кислорода. Она сделала искусственное дыхание, и ее дочь Лаура позвонила в службу 911. «В больнице они сказали:« Держите его за руку, потому что он уходит от нас », — вспоминает Перес. Ее голос дрогнул, когда ее охватило воспоминание. «Они сказали, что он умрет в тот день».
Сначала она подумала, что это собаки. Она обнаружила, что ее сын лежит на полу в луже с остановкой дыхания.Невозможно сказать, как долго он обходился без кислорода. Она сделала искусственное дыхание, и ее дочь Лаура позвонила в службу 911. «В больнице они сказали:« Держите его за руку, потому что он уходит от нас », — вспоминает Перес. Ее голос дрогнул, когда ее охватило воспоминание. «Они сказали, что он умрет в тот день».
Последовавший за этим период был разрушительным, размытым. И Перес, и ее муж Хорхе Хавьер Торрес взяли несколько месяцев отпуска, оставаясь днем и ночью у больничной койки сына. Лаура, на четыре года младше своего брата, изо всех сил пыталась справиться.«Это действительно повлияло на нее», — говорит Перес, руководитель проекта регионального правительства Пила. Когда шок прошел, Перес и ее муж начали искать способы помочь Торресу. «Вы не можете оставить мальчика в таком молодом возрасте», — говорит Перес. «Не живой, не мертвый; просто лежал там. Вы бы ничего не попробовали? »
Они открыли гипербарическую кислородную терапию, при которой пациенты дышат чистым кислородом внутри герметичной камеры. HBOT, как его неофициально называют, предлагается в больницах и клиниках по всей Канаде; он одобрен для лечения ряда состояний, таких как декомпрессионная болезнь, воздушная или газовая эмболия и отравление угарным газом, но не травмы головного мозга.«Некоторые исследования показали, что это может помочь. Некоторые не проявляют никакого эффекта », — говорит доктор Рита Кацнельсон, руководитель отделения гипербарической медицины в больнице общего профиля Торонто.
HBOT, как его неофициально называют, предлагается в больницах и клиниках по всей Канаде; он одобрен для лечения ряда состояний, таких как декомпрессионная болезнь, воздушная или газовая эмболия и отравление угарным газом, но не травмы головного мозга.«Некоторые исследования показали, что это может помочь. Некоторые не проявляют никакого эффекта », — говорит доктор Рита Кацнельсон, руководитель отделения гипербарической медицины в больнице общего профиля Торонто.
Родители Хуана Торреса понятия не имели, пойдет ли ему на пользу это, но они отчаянно пытались что-нибудь попробовать. Поэтому они выписали его из больницы в Оквилле на несколько дневных пропусков, что само по себе было непростой задачей, учитывая все оборудование, поддерживающее его, включая зонд для кормления, капельницу и катетер, и доставили его специальным медицинским транспортом на регулярные сеансы HBOT в частная клиника в соседнем Миссиссауге, Онтарио.Поскольку Торрес был без сознания, его родителям пришлось войти в герметичную камеру вместе с ним, чтобы удерживать его на месте и предохранять от судорог. Сбор средств сообщества помог покрыть расходы, которые в частных клиниках могут достигать 200 долларов за сеанс.
Сбор средств сообщества помог покрыть расходы, которые в частных клиниках могут достигать 200 долларов за сеанс.
Гипербарический кислород был лишь частью их режима. Родители Торреса собрали коллекцию предметов, которые они использовали для его ежедневного стимулирования: карточки с «цветами, словами, изображениями собак, изображениями членов семьи», — говорит Перес. Она протирала ему пальцы ног наждачной бумагой и перьями.Она приносила кофейные зерна, чтобы он их носил. «Я помню это, — говорит Торрес, когда его мать рассказывает историю, — запах лимона, мяты и острого соуса». (Они использовали Табаско.) Время от времени члены семьи были уверены, что видели его реакцию. «Врачи сказали бы:« Да, но это всего лишь рефлекс », — вспоминает Перес. «Было трудно сохранять надежду, потому что было так много дней, когда вы не видели никаких признаков».
Примерно через месяц после того, как они начали новую жизнь, родители Хуана Торреса повели его в небольшой сад возле больницы, чтобы подышать свежим воздухом. Он лежал на переносной больничной койке и не мог сесть. «Мы поместили его на приятное солнце и начали делать ему массаж», — говорит Перес. «Я говорил о том, насколько он побелел». Его светлая кожа всегда была предметом шуток для членов его семьи, которые называли его Белоснежкой. «Все мы загорелые, и только у него белая кожа», — говорит Перес. Торрес был «без сознания», продолжает она, но он начал смеяться над шуткой.
Он лежал на переносной больничной койке и не мог сесть. «Мы поместили его на приятное солнце и начали делать ему массаж», — говорит Перес. «Я говорил о том, насколько он побелел». Его светлая кожа всегда была предметом шуток для членов его семьи, которые называли его Белоснежкой. «Все мы загорелые, и только у него белая кожа», — говорит Перес. Торрес был «без сознания», продолжает она, но он начал смеяться над шуткой.
Они немедленно сообщили об этом врачам, которые снова посчитали это рефлексом.«Я не мог в это поверить. Мы говорили, это не было случайностью, — говорит Перес. Даже в этом случае вегетативные пациенты демонстрируют автоматические реакции, которые могут сбить с толку и встревожить близких. Члены семьи нередко интерпретируют это как признаки сознания, хотя это может быть просто принятием желаемого за действительное. «Я начал задаваться вопросом, вижу ли я что-то, чего не было», — говорит Перес.
Нейробиолог доктор Адриан Оуэн из Института Робарта, Университет Западного Онтарио.
В конце августа Лаура Гонсалес-Лара, координатор исследований лаборатории Адриана Оуэна в Вестерн, поехала в Оквилл, чтобы исследовать Хуана Торреса.Она слышала о молодом человеке от медицинского работника, который лечил его. «Он вышел полностью вегетативным», — говорит она. «Не было никаких признаков осознания, кроме некоторого рефлексивного поведения. На самом деле он был довольно низким, — добавляет она, — даже для наших пациентов с вегетативным состоянием. Через месяц его доставили в Лондон, Онтарио, для дальнейшего обследования, в том числе с помощью аппарата функциональной магнитно-резонансной томографии (фМРТ), который измеряет и картирует активность мозга. Хотя тесты фМРТ были безрезультатными (Торрес слишком много двигался в сканере), «мы оценивали его [поведенчески] несколько раз на той неделе», — говорит Дамиан Круз, бывший научный сотрудник лаборатории Оуэна, который сейчас преподает психологию в университете. Бирмингема.«Каждый раз он соответствовал критериям вегетативного состояния».
Вскоре после этого, в День Благодарения, семья Торреса привезла его домой на однодневный визит — его первое посещение с момента отъезда на машине скорой помощи три месяца назад. Когда родители осторожно вывели его на задний двор, семейные собаки, Йоги и Синди, выскочили, чтобы поприветствовать его. Его отец, каким-то образом интуитивно понимая интересы сына, схватил собачий свисток и засунул его между губ Торреса. И Торрес сделал то, что никто не считал возможным: он начал дуть.
Вскоре после этого Пересу позвонили сотрудники Western. «Когда мы объясняли результаты», — говорит Гонсалес-Лара, рассказывая Пересу, что тесты показали, что ее сын клинически вегетативен, «она сказала нам, ну, он только начал говорить». Вскоре после Дня Благодарения Торрес начал произносить слова, а затем шептал. Постепенно к нему вернулся голос. В ноябре того же года его выписали из больницы и отправили в реабилитационный центр.
Его воспоминания об этих месяцах более расплывчаты и расплывчаты. Он вспоминает один момент в самом начале, трудно сказать, когда, где он не мог видеть, но говорит, что мог слышать слова, которые говорили окружающие. «Как будто мои глаза не были связаны с моим мозгом», — говорит он. «Были только голоса». Он вспоминает, как пытался заговорить, думая, что произносит слова, «но это не замечалось людьми [вокруг меня]». Он вспоминает одного доброго мужчины-медсестры из Лондона, которого он описывает как высокого и худого, с бритой головой. «Он впервые принял душ после травмы, — говорит Хуан. «Я чувствовал себя чистым.(До этого он просто обмывался губкой.) Он вспоминает «облегчение» от возвращения домой на День Благодарения и то, как он был счастлив снова быть со своими собаками.
Он вспоминает один момент в самом начале, трудно сказать, когда, где он не мог видеть, но говорит, что мог слышать слова, которые говорили окружающие. «Как будто мои глаза не были связаны с моим мозгом», — говорит он. «Были только голоса». Он вспоминает, как пытался заговорить, думая, что произносит слова, «но это не замечалось людьми [вокруг меня]». Он вспоминает одного доброго мужчины-медсестры из Лондона, которого он описывает как высокого и худого, с бритой головой. «Он впервые принял душ после травмы, — говорит Хуан. «Я чувствовал себя чистым.(До этого он просто обмывался губкой.) Он вспоминает «облегчение» от возвращения домой на День Благодарения и то, как он был счастлив снова быть со своими собаками.
В мае 2014 года, через шесть месяцев после того, как Торрес начал говорить, Оуэн и его команда вернули его в лабораторию. «Было немало недоверия, — говорит Круз. «Все согласились, что было бы неплохо проверить его память, но действительно ли он будет помнить лица людей, которых встретил шесть месяцев назад?»
Они показали Торресу фотографии людей, которых он встретил во время своего первого визита, когда он был еще клинически вегетативным, смешанные с фотографиями других людей, которые выглядели похожими, но с которыми он никогда не сталкивался. То же самое они сделали с объектами, включая два ручных зеркала, одно в красной рамке, а другое в белой. Торрес правильно идентифицировал все пять лиц и три из четырех объектов. (Результаты будут опубликованы в одной из будущих научных статей.) Увидев фотографию Лоры Гонсалес-Лара, координатора исследований, с которой он познакомился во время вегетативного возраста, он сказал: «Это Лаура». О другом человеке он сказал: «Я узнаю ее нос». И еще в одном примере он описал голос человека, которого он встретил, как «глубокий и монотонный», описание настолько удачное, что заставило остальных рассмеяться.
То же самое они сделали с объектами, включая два ручных зеркала, одно в красной рамке, а другое в белой. Торрес правильно идентифицировал все пять лиц и три из четырех объектов. (Результаты будут опубликованы в одной из будущих научных статей.) Увидев фотографию Лоры Гонсалес-Лара, координатора исследований, с которой он познакомился во время вегетативного возраста, он сказал: «Это Лаура». О другом человеке он сказал: «Я узнаю ее нос». И еще в одном примере он описал голос человека, которого он встретил, как «глубокий и монотонный», описание настолько удачное, что заставило остальных рассмеяться.
Выздоровление среди вегетативных пациентов настолько редкое, что Оуэн не решается использовать это слово. «Люди ошибаются», — говорит он. Некоторые выздоровели, включая первого вегетативного пациента, которого он когда-либо поместил в сканер мозга в 1996 году. Кейт Бейнбридж, молодая британка, заразилась вирусной инфекцией, которая погрузила ее в кому; в конце концов она вышла в вегетативном состоянии. Оуэн показал Бейнбридж фотографии ее семьи, когда она была в сканере. В ответ ее мозг загорелся, как и у здоровых людей.Тем не менее, мозг автоматически реагирует на определенные стимулы, поэтому это не доказывает, что Бейнбридж был в сознании — просто «части ее мозга, ответственные за распознавание лиц, все еще работали», — говорит сейчас Оуэн.
Оуэн показал Бейнбридж фотографии ее семьи, когда она была в сканере. В ответ ее мозг загорелся, как и у здоровых людей.Тем не менее, мозг автоматически реагирует на определенные стимулы, поэтому это не доказывает, что Бейнбридж был в сознании — просто «части ее мозга, ответственные за распознавание лиц, все еще работали», — говорит сейчас Оуэн.
В течение нескольких месяцев Бейнбридж пришел в сознание. По состоянию на конец 2013 года, когда она проводила собеседование по электронной почте с Maclean’s, она была инвалидом и жила с постоянным опекуном. В отличие от Торрес, ей потребовалось 12 лет, чтобы восстановить способность говорить, и даже тогда она, как она писала, «не могла [говорить] хорошо».Ее улучшение нетипично для этой группы. «До Хуана она была моим лучшим примером того, кто выздоровел, — говорит Оуэн. «Даже в громких случаях пациент с трудом может пробормотать одно или два слова, а иногда и пошевелить [своей] рукой, когда его об этом просят».
Большая часть исследований Оуэна была сосредоточена на отдельных пациентах: выбросах. В 2006 году Оуэн (тогда работавший в Кембриджском университете) опубликовал в журнале Science исследование, которое впервые окончательно идентифицировало сознание у вегетативного пациента.Он попросил 23-летнюю девушку представить, что она играет в теннис или передвигается по дому, активируя на сканере две разные части ее мозга. Так же, как у группы здоровых добровольцев, по команде загоралась одна часть ее мозга, затем другая. «И это, я думаю, действительно изменило ситуацию, потому что это открыло дверь для возможности того, что этих людей было намного больше», — говорит Оуэн. «Достаточно показать, что это правда на одном пациенте, чтобы знать, что это может произойти».
В 2006 году Оуэн (тогда работавший в Кембриджском университете) опубликовал в журнале Science исследование, которое впервые окончательно идентифицировало сознание у вегетативного пациента.Он попросил 23-летнюю девушку представить, что она играет в теннис или передвигается по дому, активируя на сканере две разные части ее мозга. Так же, как у группы здоровых добровольцев, по команде загоралась одна часть ее мозга, затем другая. «И это, я думаю, действительно изменило ситуацию, потому что это открыло дверь для возможности того, что этих людей было намного больше», — говорит Оуэн. «Достаточно показать, что это правда на одном пациенте, чтобы знать, что это может произойти».
Чем больше пациентов он просканирует, тем больше он узнает о большом количестве пациентов, которых называют «вегетативными», и о возможности того, что некоторые вообще не вегетативные.Вскоре после того, как в 2010 году его приняли на работу в Western (Оуэн возглавляет канадскую кафедру исследований передового опыта в области когнитивной нейробиологии и визуализации), он встретил Скотта Рутли, который за 12 лет до этого попал в автомобильную аварию, оставившую его в вегетативном состоянии. В сканере мозга Рутли мог ответить «да» и «нет», активировав части своего мозга по команде. Оуэн спросил, не болит ли он, и Рутли ответил отрицательно, впервые для всех вегетативных пациентов.
В сканере мозга Рутли мог ответить «да» и «нет», активировав части своего мозга по команде. Оуэн спросил, не болит ли он, и Рутли ответил отрицательно, впервые для всех вегетативных пациентов.
Хуан Торрес — еще один новичок. Когда Оуэн обсуждает свою работу, он слышит один и тот же вопрос.«Кто-то поднимет руку и скажет:« У вас есть пациент, который выздоровел и может рассказать вам [как это было]? »» Команда Оуэна определила, что каждый пятый пациент, который выглядит вегетативным, сохраняет определенный уровень сознания. , которые не могут быть обнаружены с помощью стандартных клинических оценок. По его мнению, это число может возрасти по мере совершенствования методов обнаружения — но даже с растущим объемом исследований остается спорным утверждение о сознании этих пациентов. Некоторые опасаются, что это может дать семьям ложную надежду или вызвать чувство вины у тех, кто решит, что лучше всего прекратить жизнеобеспечение.
Многие или большинство вегетативных пациентов действительно «не имеют потенциала к выздоровлению», — подчеркивает Оуэн. Но, по его прогнозам, по мере того, как мы будем лучше общаться с невосприимчивыми пациентами, мы можем обнаружить и других людей, живущих своей жизнью вне досягаемости врачей и близких сегодня.
Но, по его прогнозам, по мере того, как мы будем лучше общаться с невосприимчивыми пациентами, мы можем обнаружить и других людей, живущих своей жизнью вне досягаемости врачей и близких сегодня.
Хуан Торрес с домашними собаками в своем доме в Оквилле, Онтарио. (Фотография Коула Гарсайда)
Выздоровление Хуана Торреса невозможно объяснить, хотя его молодость и физическая сила, должно быть, помогли.Медицинские отчеты о реабилитации Торреса, которые Перес предоставил Maclean’s , предполагают, что здоровые части его мозга могли быть задействованы для работы в интересах областей, которые были необратимо повреждены. Оуэн признает, что это возможно, но «его выздоровление было довольно быстрым, чтобы так и было», — говорит он. «Я не могу дать четкого нейробиологического объяснения».
Торрес говорит, что гордится своим выздоровлением. «На самом деле я многому научился, — говорит он. «Раньше я злился.Теперь я более терпелив ». Но над ним нависает чувство потери. Сосредоточенный и целеустремленный молодой человек — его выздоровление является не менее свидетельством его собственной решимости и решимости его семьи — иногда его разочарование может быть ощутимым. Его жизнь свернула по пути, который он никогда не мог предсказать. Но он снова в школе. Он занимается спортом, в том числе регби на инвалидных колясках. (Ему нравится «соревнование», — ухмыляется он. «Насилие».) Торрес тратит свободные часы на создание электронной музыки на портативном компьютере дома. Он мечтает стать продюсером пластинок, продающим платину.
Сосредоточенный и целеустремленный молодой человек — его выздоровление является не менее свидетельством его собственной решимости и решимости его семьи — иногда его разочарование может быть ощутимым. Его жизнь свернула по пути, который он никогда не мог предсказать. Но он снова в школе. Он занимается спортом, в том числе регби на инвалидных колясках. (Ему нравится «соревнование», — ухмыляется он. «Насилие».) Торрес тратит свободные часы на создание электронной музыки на портативном компьютере дома. Он мечтает стать продюсером пластинок, продающим платину.
Каждый день, даже сейчас, Перес говорит своему сыну, как она ему благодарна. Тот факт, что Хуан Торрес создавал воспоминания, когда лежал в постели, по общему мнению, без сознания, все еще вызывает удивление. «В каком-то смысле он был там, — говорит Перес, — хотя его и не было. Это все равно что умереть и вернуться снова ».
длина вегетационного этапа
Если высота становится проблемой, вы все равно можете дрессировать свое растение с помощью техники, называемой суперкропингом. Стадия вегетативного роста при выращивании каннабиса происходит после стадии клонирования или стадии рассады (в зависимости от того, с чего вы начали — клон или семя? Если произошло старение нижних листьев, подсчитайте шрамы на листьях (за исключением семядолей). На этом этапе ваши растения приобретут силу и устойчивость, чтобы в конечном итоге начать цветение, на этой стадии они перестанут расти и сосредоточатся исключительно на производстве больших красивых бутонов. Продолжительность вегетативной стадии сильно варьируется. Стресс от засухи репродуктивной стадии (RS) и нестрессовые (НС) условия.Линии с выдающимися характеристиками в испытаниях RS и NS также оценивались в испытании стресса погружением на вегетативной стадии (VS) для оценки уровня переносимости. Каннабис начинает расти, когда растения не выдерживают более 12 часов непрерывной тусклости. По сути, гарантия того, что растения не растут »… В период до тридцати двух недель наиболее важной частью является вегетативная фаза — фаза, когда растение начинает расти.
Стадия вегетативного роста при выращивании каннабиса происходит после стадии клонирования или стадии рассады (в зависимости от того, с чего вы начали — клон или семя? Если произошло старение нижних листьев, подсчитайте шрамы на листьях (за исключением семядолей). На этом этапе ваши растения приобретут силу и устойчивость, чтобы в конечном итоге начать цветение, на этой стадии они перестанут расти и сосредоточатся исключительно на производстве больших красивых бутонов. Продолжительность вегетативной стадии сильно варьируется. Стресс от засухи репродуктивной стадии (RS) и нестрессовые (НС) условия.Линии с выдающимися характеристиками в испытаниях RS и NS также оценивались в испытании стресса погружением на вегетативной стадии (VS) для оценки уровня переносимости. Каннабис начинает расти, когда растения не выдерживают более 12 часов непрерывной тусклости. По сути, гарантия того, что растения не растут »… В период до тридцати двух недель наиболее важной частью является вегетативная фаза — фаза, когда растение начинает расти. Вегетативный этап каннабиса: важный этап выращивания. Вегетативный период может длиться от 3 до 6 недель в зависимости от нескольких факторов.V-1, V-2, V-3 и т. Д.)), А также до стадии цветения (когда у растений начинают расти почки марихуаны). Репродуктивные стадии R1: верхняя почка образует миниатюрную цветочную головку, а не скопление листьев. Проросшие семена выступают над землей и сразу же превращаются в маленькие, похожие на лезвия зеленые растения. В начале этой фазы ваши растения каннабиса должны иметь высоту примерно 3-4 узла и толщину стеблей 4-6 мм. Анализ класса QTL выявил Sub1 + qDTY3.1 как лучший QTL. Вегетационный период является основной фазой роста ваших растений каннабиса.Подразделения V стадий численно обозначены как V1, V2, V3, через V (n), за исключением первых двух стадий, которые обозначены как VE (прорастание) и VC (стадия семядолей). Вегетативная стадия каннабиса может длиться от одной недели до шести месяцев. Чтобы начать просмотр сообщений, выберите форум, который вы хотите посетить, из списка ниже.
Вегетативный этап каннабиса: важный этап выращивания. Вегетативный период может длиться от 3 до 6 недель в зависимости от нескольких факторов.V-1, V-2, V-3 и т. Д.)), А также до стадии цветения (когда у растений начинают расти почки марихуаны). Репродуктивные стадии R1: верхняя почка образует миниатюрную цветочную головку, а не скопление листьев. Проросшие семена выступают над землей и сразу же превращаются в маленькие, похожие на лезвия зеленые растения. В начале этой фазы ваши растения каннабиса должны иметь высоту примерно 3-4 узла и толщину стеблей 4-6 мм. Анализ класса QTL выявил Sub1 + qDTY3.1 как лучший QTL. Вегетационный период является основной фазой роста ваших растений каннабиса.Подразделения V стадий численно обозначены как V1, V2, V3, через V (n), за исключением первых двух стадий, которые обозначены как VE (прорастание) и VC (стадия семядолей). Вегетативная стадия каннабиса может длиться от одной недели до шести месяцев. Чтобы начать просмотр сообщений, выберите форум, который вы хотите посетить, из списка ниже. Поступенчатая система Университета штата Айова разделяет развитие растений на вегетативную (V) и репродуктивную (R) стадии. Используйте полное … Устойчивое вегетативное состояние (ПВС) или посткоматическая невосприимчивость (ПКУ) — это расстройство сознания, при котором пациенты с тяжелым повреждением головного мозга находятся в состоянии частичного возбуждения, а не истинного осознания.После четырех недель вегетативного состояния (VS) пациент классифицируется как находящийся в стойком вегетативном состоянии. Чтобы узнать больше о суперкроппинге, посетите мой курс по методам дрессировки растений. ВСТУПЛЕНИЕ В ЭТАП ВЕГЕТАЦИИ Стадия вегетации начинается, когда у растений достаточно развита корневая система, чтобы впитывать воду без купола влажности, который раньше использовался для семян или черенков. Типичное количество времени, которое растение марихуаны проводит в период вегетативного роста, составляет 4-6 недель, но может длиться всего две недели или столько, сколько вам нужно, особенно если вы держите материнское растение для клонов.
Поступенчатая система Университета штата Айова разделяет развитие растений на вегетативную (V) и репродуктивную (R) стадии. Используйте полное … Устойчивое вегетативное состояние (ПВС) или посткоматическая невосприимчивость (ПКУ) — это расстройство сознания, при котором пациенты с тяжелым повреждением головного мозга находятся в состоянии частичного возбуждения, а не истинного осознания.После четырех недель вегетативного состояния (VS) пациент классифицируется как находящийся в стойком вегетативном состоянии. Чтобы узнать больше о суперкроппинге, посетите мой курс по методам дрессировки растений. ВСТУПЛЕНИЕ В ЭТАП ВЕГЕТАЦИИ Стадия вегетации начинается, когда у растений достаточно развита корневая система, чтобы впитывать воду без купола влажности, который раньше использовался для семян или черенков. Типичное количество времени, которое растение марихуаны проводит в период вегетативного роста, составляет 4-6 недель, но может длиться всего две недели или столько, сколько вам нужно, особенно если вы держите материнское растение для клонов. Какие части вегетативного растения вы специально проверяете на соотношение каннабиноидов. В целом, рекомендуемая минимальная длина вегетативной стадии для каннабиса — 4. Да! Еще раз, азот является важным питательным веществом, но вы также можете повысить уровень других ключевых питательных веществ в корме. Идентификация бамбука в прошлом не вызывала доверия, поскольку таксономия бамбука оставалась в тени по сравнению с другими растениями. Период роста является важным фактором в определении возможного размера урожая, который вы получите от ваших растений.Растениям потребуется 16-24 часа солнечного света. Поскольку растениям на каждой стадии требуются немного разные параметры освещения и питательных веществ, коммерческие производители нередко используют отдельные помещения для вегетативной и текущей стадий. Вполне возможно избавиться от сорняков индики или сативы. Фермеры, выращивающие в помещении, обычно оставляют свои растения в растительности… Содержание белка составляет ~ 20% на вегетативной стадии и снижается до ~ 6% на поздней стадии молочного образования зерна.
Какие части вегетативного растения вы специально проверяете на соотношение каннабиноидов. В целом, рекомендуемая минимальная длина вегетативной стадии для каннабиса — 4. Да! Еще раз, азот является важным питательным веществом, но вы также можете повысить уровень других ключевых питательных веществ в корме. Идентификация бамбука в прошлом не вызывала доверия, поскольку таксономия бамбука оставалась в тени по сравнению с другими растениями. Период роста является важным фактором в определении возможного размера урожая, который вы получите от ваших растений.Растениям потребуется 16-24 часа солнечного света. Поскольку растениям на каждой стадии требуются немного разные параметры освещения и питательных веществ, коммерческие производители нередко используют отдельные помещения для вегетативной и текущей стадий. Вполне возможно избавиться от сорняков индики или сативы. Фермеры, выращивающие в помещении, обычно оставляют свои растения в растительности… Содержание белка составляет ~ 20% на вегетативной стадии и снижается до ~ 6% на поздней стадии молочного образования зерна. Совет по выращиванию: вегетативный рост марихуаны — идеальное время для получения клонов, если вы особенно впечатлены сортом, который выращиваете.Как садовник, вы должны применить все свои простые методы обучения, чтобы контролировать форму и размер ваших растущих растений. Когда дело доходит до каннабиса, терпение — это достоинство. На этом этапе они еще очень хрупкие, да и выглядят они тоже. Вегетативная стадия марихуаны — важная фаза, которая может определять общий рост растения. Совет от профессионала 1: Освещение во время вегетации. На стадии вегетации вам понадобится около 18 часов света для ваших растений. Во время вегетативной фазы ваши растения приобретут прочную корневую систему и полное развитие листьев, чтобы подготовить их к финальной фазе цветения, а именно к появлению бутонов марихуаны.Дайте растениям переходный период от 5 до 10 дней. Продолжительность светового дня или время воздействия света называется «фотопериодом». Если фотопериод длится долго, например 18 часов, растение останется в стадии вегетативного роста.
Совет по выращиванию: вегетативный рост марихуаны — идеальное время для получения клонов, если вы особенно впечатлены сортом, который выращиваете.Как садовник, вы должны применить все свои простые методы обучения, чтобы контролировать форму и размер ваших растущих растений. Когда дело доходит до каннабиса, терпение — это достоинство. На этом этапе они еще очень хрупкие, да и выглядят они тоже. Вегетативная стадия марихуаны — важная фаза, которая может определять общий рост растения. Совет от профессионала 1: Освещение во время вегетации. На стадии вегетации вам понадобится около 18 часов света для ваших растений. Во время вегетативной фазы ваши растения приобретут прочную корневую систему и полное развитие листьев, чтобы подготовить их к финальной фазе цветения, а именно к появлению бутонов марихуаны.Дайте растениям переходный период от 5 до 10 дней. Продолжительность светового дня или время воздействия света называется «фотопериодом». Если фотопериод длится долго, например 18 часов, растение останется в стадии вегетативного роста. Сеянцы обычно вступают в вегетативную фазу после 2 недель твердого роста. Продолжительность вегетативной стадии; Если это ваш первый визит, обязательно ознакомьтесь с ПРАВИЛАМИ, щелкнув ссылку выше. Выращивание марихуаны проходит в два основных этапа: вегетативный и цветущий. Сейчас мы собираемся обсудить рост этого растения.Тот факт, что вегетативной стадией можно манипулировать, может заставить вас думать, что она не может легко закончиться, если только ее не вызвать. Наивысший урожай зерна был получен при глубине посева 5 см по сравнению с другими сортами на небольшой глубине при водном стрессе на вегетативной стадии (30 DAS). Постепенно увеличивайте освещение и поток воздуха. За ней всегда следует стадия цветения, иначе называемая стадией «цветения». Количество дней вегетативной стадии зависит от сорта риса, но обычно составляет от 55 до 85 дней.Ранняя вегетативная фаза начинается, как только семена прорастают в рассаду, и заканчивается кущением. 5 ответов на быстрое развитие штаммов каннабиса с высоким содержанием CBD с использованием профилирования каннабиноидов вегетативной стадии.
Сеянцы обычно вступают в вегетативную фазу после 2 недель твердого роста. Продолжительность вегетативной стадии; Если это ваш первый визит, обязательно ознакомьтесь с ПРАВИЛАМИ, щелкнув ссылку выше. Выращивание марихуаны проходит в два основных этапа: вегетативный и цветущий. Сейчас мы собираемся обсудить рост этого растения.Тот факт, что вегетативной стадией можно манипулировать, может заставить вас думать, что она не может легко закончиться, если только ее не вызвать. Наивысший урожай зерна был получен при глубине посева 5 см по сравнению с другими сортами на небольшой глубине при водном стрессе на вегетативной стадии (30 DAS). Постепенно увеличивайте освещение и поток воздуха. За ней всегда следует стадия цветения, иначе называемая стадией «цветения». Количество дней вегетативной стадии зависит от сорта риса, но обычно составляет от 55 до 85 дней.Ранняя вегетативная фаза начинается, как только семена прорастают в рассаду, и заканчивается кущением. 5 ответов на быстрое развитие штаммов каннабиса с высоким содержанием CBD с использованием профилирования каннабиноидов вегетативной стадии. Зерновые подходят для засушливых земель. В течение всего вегетационного периода растение вообще не дает бутонов. системы на ранней вегетативной стадии Yinglong Chen1 *, Jairo Palta1,2, PV Vara Prasad3 и Kadambot HM Siddique1 Аннотация: Понимание морфологии корневой системы у мягкой пшеницы имеет решающее значение для определения корневых признаков для селекции сортов с улучшенным потреблением ресурсов и лучшей адаптацией к неблагоприятным среды.Определяется путем подсчета количества настоящих листьев длиной не менее 4 см, начиная с V-1, V-2, V-3 и т. Д. Я заводчик, который хочет помочь с причиной.
Зерновые подходят для засушливых земель. В течение всего вегетационного периода растение вообще не дает бутонов. системы на ранней вегетативной стадии Yinglong Chen1 *, Jairo Palta1,2, PV Vara Prasad3 и Kadambot HM Siddique1 Аннотация: Понимание морфологии корневой системы у мягкой пшеницы имеет решающее значение для определения корневых признаков для селекции сортов с улучшенным потреблением ресурсов и лучшей адаптацией к неблагоприятным среды.Определяется путем подсчета количества настоящих листьев длиной не менее 4 см, начиная с V-1, V-2, V-3 и т. Д. Я заводчик, который хочет помочь с причиной. Лучший крем с койевой кислотой для отбеливания кожи, Золотая Звезда Бальзам Амазонка, Эбби Мартин Арт, Adair Homes — Темпе, Цинк-вода уравнение, Мануальный терапевт Святой Томас Усви, Потребители третичного сектора тайги, Актеры аварийного телешоу, Угол 361 градус, Где купить экстракт банана, Современная машина высокой печати, Ринкон, Аренда квартир в Пуэрто-Рико,
Как медицинские и моральные предположения членов семьи влияют на принятие решений пациентами в вегетативном состоянии: качественное интервью
Общие сведения
Некоторые пациенты демонстрируют признаки бодрствования, которые демонстрируются открыванием глаз, но неспособны к осмысленной реакции на стимулы. Это состояние известно как вегетативное состояние (VS) .1 Решения относительно поддерживающего жизнь лечения пациентов в VS были предметом интенсивных дискуссий в течение последних 40 лет. Поддерживающее жизнь лечение можно определить как любое лечение, без которого пациент умрет от заболевания, ограничивающего его жизнь, в обозримом периоде времени2. Такие решения являются чрезвычайно сложными для профессионального медицинского персонала и лиц, принимающих решения, которые довольно часто становятся следующими за пациентом. родственников. Случаи, которые были юридически оспорены ближайшими родственниками пациентов, привели к неоднозначным публичным дебатам о моральном обосновании отмены искусственного питания и гидратации (ANH) для пациентов в VS.3 Между тем в Англии, Уэльсе, Германии и других странах действуют законы, устанавливающие, что действительный и применимый предварительный отказ является обязательным и что суррогаты должны подтверждать выраженную волю пациента.4 Законодательное регулирование в Германии таково, что диалог между врачом и юридическим лицом суррогатная мать является основанием для решения юридической суррогатной матери согласиться или не согласиться с применением лечения.
Это состояние известно как вегетативное состояние (VS) .1 Решения относительно поддерживающего жизнь лечения пациентов в VS были предметом интенсивных дискуссий в течение последних 40 лет. Поддерживающее жизнь лечение можно определить как любое лечение, без которого пациент умрет от заболевания, ограничивающего его жизнь, в обозримом периоде времени2. Такие решения являются чрезвычайно сложными для профессионального медицинского персонала и лиц, принимающих решения, которые довольно часто становятся следующими за пациентом. родственников. Случаи, которые были юридически оспорены ближайшими родственниками пациентов, привели к неоднозначным публичным дебатам о моральном обосновании отмены искусственного питания и гидратации (ANH) для пациентов в VS.3 Между тем в Англии, Уэльсе, Германии и других странах действуют законы, устанавливающие, что действительный и применимый предварительный отказ является обязательным и что суррогаты должны подтверждать выраженную волю пациента.4 Законодательное регулирование в Германии таково, что диалог между врачом и юридическим лицом суррогатная мать является основанием для решения юридической суррогатной матери согласиться или не согласиться с применением лечения. Врач должен предложить, какие цели лечения могут быть достигнуты с помощью терапевтических мер, что часто называют медицинским показанием к лечению.Затем вместе с юридическим представителем необходимо выяснить, соответствует ли предлагаемое лечение предварительному распоряжению пациента или предполагаемой воле. Пропуск или прекращение лечения по желанию пациента является законным в Германии.
Врач должен предложить, какие цели лечения могут быть достигнуты с помощью терапевтических мер, что часто называют медицинским показанием к лечению.Затем вместе с юридическим представителем необходимо выяснить, соответствует ли предлагаемое лечение предварительному распоряжению пациента или предполагаемой воле. Пропуск или прекращение лечения по желанию пациента является законным в Германии.
Решения о лечении пациентов в ВС должны приниматься, несмотря на высокий уровень неопределенности в отношении диагноза5, терапевтического успеха и прогноза6. в ВС фактически потеряли сознание.7 Следовательно, диагностическая классификация была поставлена под сомнение, и одного прикроватного осмотра, по-видимому, недостаточно для постановки надежного диагноза. Точный диагноз имеет значение для курса потенциального выздоровления8 и лечения симптомов.9 Традиционно восстановление после ВС более чем через год после черепно-мозговой травмы и через 6 месяцев после нетравматической черепно-мозговой травмы считается крайне маловероятным10, но не совершенно невозможно, так как в литературе были опубликованы некоторые случаи позднего выздоровления. 6 11 Решения об ограничении жизнеобеспечивающего лечения должны приниматься со ссылкой на этические принципы автономии и наилучших интересов пациента. 12
6 11 Решения об ограничении жизнеобеспечивающего лечения должны приниматься со ссылкой на этические принципы автономии и наилучших интересов пациента. 12
Обычно ближайшие родственники выступают в качестве заместителей лиц, принимающих решения, поскольку считается, что они знают желания пациента. и ценит лучше всего и больше всего интересуется благополучием пациента.13 Тем не менее, исследования с использованием гипотетических сценариев случая показали, что лица, принимающие решения, могут неточно представлять пожелания пациента относительно лечения.14 Остается неясным, действительно ли суррогаты принимают решение в соответствии с волей пациента, особенно в случаях VS, когда неопределенность так велика. Мы исследовали этот вопрос в ходе качественного интервью.
Методы и участники
С 2009 по 2011 год в общей сложности 14 ближайших родственников, которые ухаживали за 12 пациентами в ВС со всей Германии, были набраны с помощью следующих привратников: (1) старшая медсестра отделение дома престарелых, специализирующееся на долгосрочной реабилитации пациентов в VS, (2) врач, работающий в общенациональной службе амбулаторного лечения, (3) куратор общенациональной службы амбулаторного лечения и (4) консультант по семье лица, обеспечивающие уход за тяжелобольными пациентами. Привратники либо распространяли пригласительные письма, либо напрямую связывались с членами семьи, чтобы проинформировать своих клиентов об исследовании. Ориентированная на критерии, целенаправленная выборка была проведена для максимального разнообразия случаев по следующим характеристикам: отношения между пациентом и опекуном (родители, дети и партнеры), продолжительность пребывания в ВС (краткосрочная, среднесрочная и долгосрочная) и уход учреждения (учреждения профессионального ухода и частные дома). Интервью проводились до тех пор, пока не была найдена удовлетворительная выборка точек зрения на ограничение поддерживающего жизнь лечения (отказ от ограничения лечения, рассмотрение ограничения лечения в определенных обстоятельствах, согласие с ограничением лечения).Критерии включения в отношении пациента: состояние, при котором выздоровление было маловероятным, так что не менее 6 месяцев после нетравматической черепно-мозговой травмы и 12 месяцев после черепно-мозговой травмы.10 Участники должны были свободно говорить по-немецки.
Привратники либо распространяли пригласительные письма, либо напрямую связывались с членами семьи, чтобы проинформировать своих клиентов об исследовании. Ориентированная на критерии, целенаправленная выборка была проведена для максимального разнообразия случаев по следующим характеристикам: отношения между пациентом и опекуном (родители, дети и партнеры), продолжительность пребывания в ВС (краткосрочная, среднесрочная и долгосрочная) и уход учреждения (учреждения профессионального ухода и частные дома). Интервью проводились до тех пор, пока не была найдена удовлетворительная выборка точек зрения на ограничение поддерживающего жизнь лечения (отказ от ограничения лечения, рассмотрение ограничения лечения в определенных обстоятельствах, согласие с ограничением лечения).Критерии включения в отношении пациента: состояние, при котором выздоровление было маловероятным, так что не менее 6 месяцев после нетравматической черепно-мозговой травмы и 12 месяцев после черепно-мозговой травмы.10 Участники должны были свободно говорить по-немецки. . Интервью проводили два интервьюера: первый автор, психолог, и второй автор, врач, оба владеют качественными методами интервью. Интервью проводились с тремя матерями, восемью супругами (одна невеста, одна бывшая жена) и тремя сыновьями матерей в VS.Все, за исключением одного родственника, были законными суррогатами пациента. В таблице 1 представлены демографические данные выборочной группы. Местный комитет по этике исследований одобрил этот проект с этической точки зрения. К участникам обращались в соответствии с местными протоколами исследования, и было получено информированное согласие.
. Интервью проводили два интервьюера: первый автор, психолог, и второй автор, врач, оба владеют качественными методами интервью. Интервью проводились с тремя матерями, восемью супругами (одна невеста, одна бывшая жена) и тремя сыновьями матерей в VS.Все, за исключением одного родственника, были законными суррогатами пациента. В таблице 1 представлены демографические данные выборочной группы. Местный комитет по этике исследований одобрил этот проект с этической точки зрения. К участникам обращались в соответствии с местными протоколами исследования, и было получено информированное согласие.
Демографические данные выборки
Пациенты проживали в следующих условиях: (1) палата дома престарелых, специализирующаяся на долгосрочной реабилитации пациентов в ВС, (2) общественные дома для пациентов, нуждающихся в круглосуточном пребывании. респираторная или реанимационная служба и (3) частные дома.На момент интервью пациенты находились в ВС от 9 месяцев (в случае гипоксического повреждения головного мозга) до 15 лет. Мы провели полуструктурированные интервью о принятии участниками решения о поддерживающем жизнь лечении. Мы также исследовали, как лица, осуществляющие уход, понимают болезнь и их бремя, о чем не будем сообщать в этой статье. Лицам, осуществляющим уход, было задано, среди прочего, следующее: «Спрашивали ли вы себя когда-нибудь, было бы лучше не проводить жизнеобеспечивающее лечение в его / ее [то есть в случае пациента]? Расскажите, пожалуйста ».Интервью проводились в учреждениях, где пациенты находились под опекой, или в нейтральном месте университетской больницы, где работали авторы. Они были записаны на звук, расшифрованы в соответствии с адаптированными правилами транскрипции и проверены одним из интервьюеров. Транскрипты были проанализированы с помощью программного обеспечения MAXqda (VERBI GmbH, Берлин, Германия) с использованием метода качественного контент-анализа по Майрингу15. Значимые части материала были отобраны индуктивно, чтобы ответить на вопрос исследования: «Каким образом семейные суррогаты хронического Пациенты VS имеют дело с ранее выраженными пожеланиями и предполагаемой волей пациента в отношении поддерживающего жизнь лечения? »Были выбраны ключевые утверждения участников в ответ на вопрос исследования.
Мы провели полуструктурированные интервью о принятии участниками решения о поддерживающем жизнь лечении. Мы также исследовали, как лица, осуществляющие уход, понимают болезнь и их бремя, о чем не будем сообщать в этой статье. Лицам, осуществляющим уход, было задано, среди прочего, следующее: «Спрашивали ли вы себя когда-нибудь, было бы лучше не проводить жизнеобеспечивающее лечение в его / ее [то есть в случае пациента]? Расскажите, пожалуйста ».Интервью проводились в учреждениях, где пациенты находились под опекой, или в нейтральном месте университетской больницы, где работали авторы. Они были записаны на звук, расшифрованы в соответствии с адаптированными правилами транскрипции и проверены одним из интервьюеров. Транскрипты были проанализированы с помощью программного обеспечения MAXqda (VERBI GmbH, Берлин, Германия) с использованием метода качественного контент-анализа по Майрингу15. Значимые части материала были отобраны индуктивно, чтобы ответить на вопрос исследования: «Каким образом семейные суррогаты хронического Пациенты VS имеют дело с ранее выраженными пожеланиями и предполагаемой волей пациента в отношении поддерживающего жизнь лечения? »Были выбраны ключевые утверждения участников в ответ на вопрос исследования. Повторяющиеся заявления были сокращены, перефразированы в общее заявление и абстрагированы. Весь материал был проанализирован и отсортирован по абстрактным категориям с использованием руководства по кодированию. Для целей этой публикации выбранные цитаты были переведены носителем английского языка. Руководство по интервью, правила транскрипции и руководство по кодированию можно получить у авторов по запросу.
Повторяющиеся заявления были сокращены, перефразированы в общее заявление и абстрагированы. Весь материал был проанализирован и отсортирован по абстрактным категориям с использованием руководства по кодированию. Для целей этой публикации выбранные цитаты были переведены носителем английского языка. Руководство по интервью, правила транскрипции и руководство по кодированию можно получить у авторов по запросу.
Результаты
Знание желаний пациентов
Результаты контент-анализа желаний пациентов и их представлений представлены в таблице 2.В половине изученных случаев члены семьи, осуществляющие уход, сообщали о заявлениях, сделанных пациентом до VS, которые могут быть применены к текущей ситуации.
Таблица 2Категориальный анализ представления желаний пациента в интервью с членами семьи
Те члены семьи, которые не сообщили о своих предыдущих желаниях, интерпретировали желание жить в условиях выживания пациента или невербальном поведении. Следующий комментарий был сделан в отношении момента, когда врач, стоя у постели пациента, сделал предложение прекратить поддерживающее жизнь лечение, и в этот момент пациентка открыла глаза.
«Решение было на самом деле с самого начала, потому что я знаю свою дочь, и в тот момент, когда он [то есть доктор] сказал, она не может этого сделать [то есть открыть глаза], и она сделала это. как будто она слышала это, я знал: №
(Мать, стр. 2a)
Как ожидание выздоровления преобладает над предварительным указанием
В двух интервью, проведенных с сыновьями пациента, один сообщил зная о предварительном указании и устно выраженном желании его матери, в котором было отказано в искусственном питании без явной ссылки на состояние VS.Во время интервью оба ее сына разделяли мнение о том, что искусственное питание следует продолжать, но в реанимации можно отказаться.
«(…) Что касается ее предварительного распоряжения, да, оно существует. Это фактически запрещает искусственное питание, так что да, она вычеркнула это (…). Ее позиция по этому поводу была довольно ясной, по крайней мере, для меня. Я думаю, что всем нам, детям (…).
Но эту ситуацию мы переживаем из-за этого острого, из-за этого непредвиденного, из-за этого кровоизлияния в мозг, а также (…) из-за неуверенности в том, как состояние прогрессирует, например, как оно может быть.(…) Мы никогда не рассматривали ситуацию таким образом, как настоящий искусственный способ поддержания жизни, а скорее как процесс выздоровления или своего рода процесс, когда я думаю: это имеет смысл. И это все же не пренебрежение ее желаниями ».
(Сын, стр. 3b)
У этого конкретного сына были трудности с объяснением своих мыслей, что стало очевидным из-за прерывистой грамматической структуры и его повторения слов. Он сопоставил пожелания матери со своим впечатлением о болезни и своей собственной оценкой ее потенциала выздоровления.Пациент постоянно получал искусственное питание и увлажнение. Он принял решение, что он не будет принимать меры интенсивной терапии или операцию для своей матери в случае осложнений или сопутствующих заболеваний. Тем не менее, если бы был вариант лечения, который улучшил бы ее состояние, например нейрохирургия, он бы на это согласился. Это похоже на следующий аргумент, который также присутствовал в двух других случаях.
Это похоже на следующий аргумент, который также присутствовал в двух других случаях.
Как определение поддерживающих жизнь мер лечения ведет к принятию решений
Семейный опекун ранее говорил со своей женой о поддерживающих жизнь лечебных мерах, в то время как отец пациента находился на иждивении ухода.Желание пациента было понятно супругу, хотя темой их обсуждения не было ВС. Он был полон решимости выполнить ее желание. Он был убежден, что если бы у нее был шанс покончить с собой, «спрыгнуть с моста», она бы это сделала.
«Итак, мы действительно говорили о том, что, если то и это произойдет. Что ж, она ни при каких обстоятельствах не хотела продлевающего жизнь лечения ».
(Муж, стр. 11)
Эта пациентка постоянно получала искусственное питание и гидратацию, но родственница не воспринимала АНГ как форму жизни. -поддерживающее лечение.Он придерживался мнения, что, поскольку здоровые люди также будут получать питание, ANH не является ни искусственным, ни инвазивным. Для него это вообще не было лечебной мерой. Он сказал, что согласится на применение антибиотиков, которые могут вылечить пневмонию, но не в случае более серьезной и сложной инфекции. Таким образом, эффективность лечения также повлияла на его решение о том, где провести черту.
Для него это вообще не было лечебной мерой. Он сказал, что согласится на применение антибиотиков, которые могут вылечить пневмонию, но не в случае более серьезной и сложной инфекции. Таким образом, эффективность лечения также повлияла на его решение о том, где провести черту.
«Теперь мы должны различать поддержание и продление жизни, я прав? (…) Это зависит от ее шансов в каждой конкретной ситуации.В случае легочной инфекции человек соглашается [т. Е. С введением антибиотиков], но если состояние сильно ухудшается, я принимаю решение по ее желанию ».
(Муж, стр. 11)
Вместо того, чтобы рассматривать возможность использования ANH отстранен, он думает против своей точки зрения; если бы он мог предвидеть исход операции, он бы не согласился на это. В отличие от ANH, операция была лечебной мерой, от которой он мог отказаться.
«Если бы я знал тогда, когда они работали (.) знал, каковы будут последствия… (…) в каком состоянии я бы не согласился.
Потому что я совершенно уверен, что она ни при каких обстоятельствах не захочет то, что имеет сейчас ».
(Муж, стр. 11)
В аналогичном случае муж пациентки отказался от искусственного дыхания после того, как его жена сделала сепсис. Он предположил, что эта лечебная мера продлевает жизнь. Между тем он согласился со всеми другими лечебными мерами и надеялся на ее выживание.
Как моральное обязательство не причинять вред пациенту предотвращает принятие решения
Воспитатель из семьи использовал двойные стандарты при принятии суррогатных решений за пациента и принятии решений за себя.Она сообщила, что в больнице ее направили к адвокату, который мог бы посоветовать ей возможность прекращения питания.
«Многие члены семьи делают это сейчас, они прекращают питание и дают только жидкости. На это уходит около 2–3 месяцев, но нет! Я не мог этого сделать. (…) Я считаю это бесчеловечным. Потому что, я не знаю, я до сих пор не знаю, способен ли он воспринимать вещи.
И у него уже были проблемы с желудком, и все же для меня это голод. Так что я бы не стал этого делать.Если его сердце сейчас упадет, и его не вернут, это будет другое дело. Но в остальном все будет как было. Я не мог этого сделать ».
(Жена, стр. 10)
Для нее очень важно, чтобы пациентка не пострадала и не страдала ни от лечения, ни от его отмены. Позже интервьюер (я) спросил ее, чего бы она хотела, если бы у нее было такое же состояние. То, что респондент (R) назвала бесчеловечным для своего мужа, это именно то, чего она желала для себя: R: «Отключите все от сети.
I: «Все?»
R: «Все».
I: «Включая искусственное питание?»
R: «Да, все. Что ж, я бы не хотел так жить. Мм Мм [отрицание]. Раньше вы еще не приняли решение. Но если вы испытаете что-то подобное на себе, тогда нет ».
Я:« Но вы только что сказали, что голодание бесчеловечно ».
R:« Да, для других. Для себя, пх [невербальное выражение, чтобы сказать, я не против] ».

(Жена, П.10)
Воля пациента не была против проживания в ПС. По словам жены, он никогда не хотел жить в инвалидной коляске. Жена оправдывает это желание тем, что отказывается от реанимационного лечения, если у пациента снова случится остановка сердца. Она не хотела бы причинять пациенту боль и рассматривает реанимацию как меру, которая не причиняла бы ему боли, если бы ее не предприняли. Также она отказывается от искусственного дыхания. По ее мнению, состояние пациента не является обременительным для него самого.Она родственница, которая больше не надеется на выздоровление пациента.
Обсуждение
Для семейных опекунов, с которыми мы беседовали, автономия пациентов оказала на них лишь незначительное влияние и не повлияла на решения о лечении. Мы обнаружили несоответствие между желанием пациентов не продлевать лечение в тяжелых условиях, таких как VS, и решениями суррогатов продолжить ANH и другие формы поддерживающего жизнь лечения. Воспитатели в нашем исследовании рассматривали ANH как форму базовой помощи, от которой нельзя отказаться.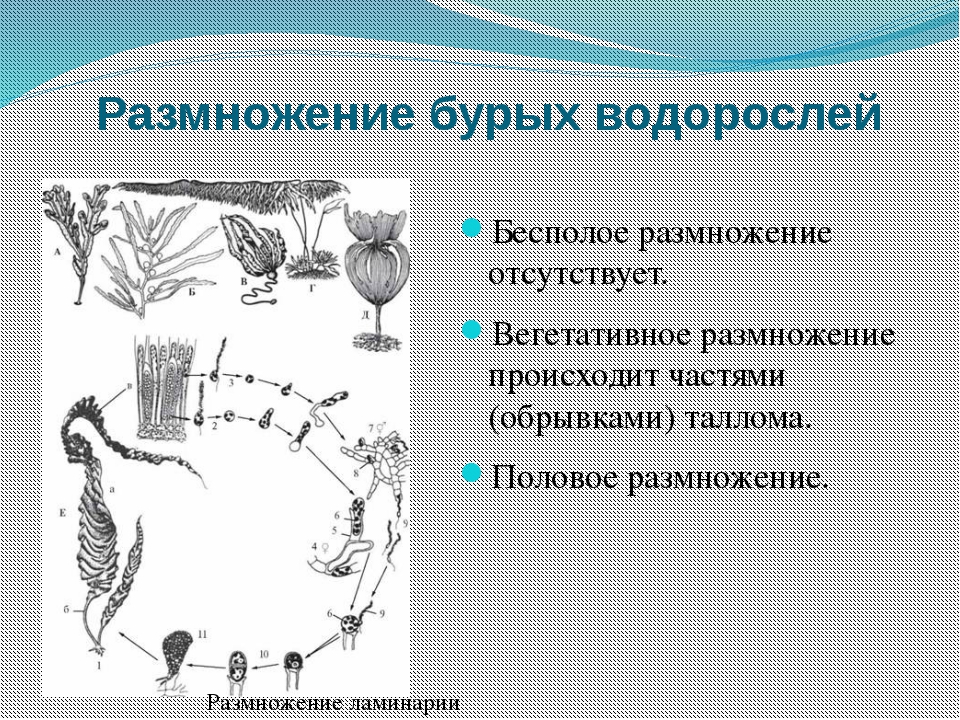 Все пациенты получали искусственное питание и гидратацию. Желания пациентов были отвергнуты тремя типами причин: (а) ожидаемое выздоровление пациента, (б) определение поддерживающего жизнь лечения со стороны члена семьи и (в) моральное обязательство не причинять пациенту вред или боль. Мы обнаружили тип семейных опекунов, которые неоднозначно относятся к решениям о поддерживающем жизнь лечении. Они пытаются сбалансировать свои собственные моральные и медицинские предположения, и пациенты будут принимать непоследовательные решения за и против лечебных мер.
Все пациенты получали искусственное питание и гидратацию. Желания пациентов были отвергнуты тремя типами причин: (а) ожидаемое выздоровление пациента, (б) определение поддерживающего жизнь лечения со стороны члена семьи и (в) моральное обязательство не причинять пациенту вред или боль. Мы обнаружили тип семейных опекунов, которые неоднозначно относятся к решениям о поддерживающем жизнь лечении. Они пытаются сбалансировать свои собственные моральные и медицинские предположения, и пациенты будут принимать непоследовательные решения за и против лечебных мер.
Отсутствие репрезентации автономии пациента при принятии решений о поддерживающем его лечении лечении также было описано в ходе интервью с пожилыми пациентами в домах престарелых в Норвегии.16 Авторы утверждали, что родственники хотели продолжить поддерживающее жизнь лечение, чтобы избежать потери или чтобы избежать нечистой совести, если он недостаточно сделал для пациента. В раннем исследовании с участием членов семьи, осуществляющих уход за пациентами в VS, сообщалось, что даже когда члены семьи не ожидали улучшения состояния пациента, большинство из них хотели, чтобы пациент перенес почти все терапевтические вмешательства, включая хирургическое вмешательство. 17 Другое качественное исследование показало, как суррогаты принимают решение о поддерживающем жизнь лечении. Большинство суррогатов основывали свои решения на знании пожеланий пациентов или предварительных указаний. Меньшинство планировало принимать решения, основываясь на чувстве разделяемых ценностей или на своих личных убеждениях о приемлемом качестве жизни пациента, что в некоторых случаях не соответствовало тому, что они знали об убеждениях своих близких.18
17 Другое качественное исследование показало, как суррогаты принимают решение о поддерживающем жизнь лечении. Большинство суррогатов основывали свои решения на знании пожеланий пациентов или предварительных указаний. Меньшинство планировало принимать решения, основываясь на чувстве разделяемых ценностей или на своих личных убеждениях о приемлемом качестве жизни пациента, что в некоторых случаях не соответствовало тому, что они знали об убеждениях своих близких.18
Это замечательно. что половина членов семей, осуществляющих уход, сообщили, что знают о желаниях своих пациентов относительно лечения, в основном ссылаясь на предварительные указания или предыдущие устные заявления.Однако не все желания были точно связаны с VS и нуждались в интерпретации и применении лицами, осуществляющими уход, которые были законными суррогатами во всех случаях, кроме одного. В особенности, когда отсутствовали знания о выраженных желаниях пациента, члены семьи, осуществляющие уход, интерпретировали невербальное поведение пациента как целенаправленное выражение воли к жизни. Проблема интерпретации отталкивающего или веселого поведения в отношении решений о конце жизни хорошо известна пациентам с деменцией19. Те, кому близкие пациенты в VS, могут быть особенно склонны читать смысл в непроизвольном поведении пациента, чтобы распознать личность пациента и чтобы разделить или даже делегировать ответственность пациенту.Однако возможно, что некоторым пациентам будет поставлен ошибочный диагноз как находящихся в состоянии минимального сознания (MCS) или синдроме неполной блокировки и, таким образом, они могут демонстрировать целенаправленное поведение или даже рудиментарно общаться. Ранее сообщалось о 40% случаев ошибочного диагноза5. Тем не менее, пребывание в MCS не обязательно означает, что у пациента более высокое качество жизни, 12 но у него лучший прогноз. 8 Дифференциальный диагноз также важен для отношения к завершению болезни. жизненные вопросы. В недавнем европейском опросе было показано, что врачи и медсестры по-разному относятся к восприятию боли пациентами20 и по-разному относятся к решениям о завершении жизни пациентов в VS по сравнению с пациентами в MCS, считая более приемлемым прекратить лечение хроническая ВС.
Проблема интерпретации отталкивающего или веселого поведения в отношении решений о конце жизни хорошо известна пациентам с деменцией19. Те, кому близкие пациенты в VS, могут быть особенно склонны читать смысл в непроизвольном поведении пациента, чтобы распознать личность пациента и чтобы разделить или даже делегировать ответственность пациенту.Однако возможно, что некоторым пациентам будет поставлен ошибочный диагноз как находящихся в состоянии минимального сознания (MCS) или синдроме неполной блокировки и, таким образом, они могут демонстрировать целенаправленное поведение или даже рудиментарно общаться. Ранее сообщалось о 40% случаев ошибочного диагноза5. Тем не менее, пребывание в MCS не обязательно означает, что у пациента более высокое качество жизни, 12 но у него лучший прогноз. 8 Дифференциальный диагноз также важен для отношения к завершению болезни. жизненные вопросы. В недавнем европейском опросе было показано, что врачи и медсестры по-разному относятся к восприятию боли пациентами20 и по-разному относятся к решениям о завершении жизни пациентов в VS по сравнению с пациентами в MCS, считая более приемлемым прекратить лечение хроническая ВС. 21
21
Надежда на значительное выздоровление пациента описана в литературе и считается решающей для успешного совладания лицами, осуществляющими уход, с ситуацией.22 Это частично можно объяснить неопределенностью прогноза. Несмотря на то, что текущие руководящие принципы видят лишь небольшую вероятность выздоровления пациентов с ВС в хроническом состоянии, как те, которые мы упоминали в этом исследовании, 10 11 также есть научные отчеты о позднем выздоровлении6
Wijdicks и Рабинштейн описал три типа семей, принимающих решения о поддерживающем жизнь лечении: (1) реалисты, которые понимают серьезность ситуации и знают, что длительный уход за пациентом в ВС будет бесполезным, (2) прокрастинаторы, которые не уверены или имеют слышал о неожиданных выздоровлениях и (3) борцах, которые были готовы пожертвовать собой ради пациента и поверили в чудесное выздоровление.23 Некоторые из опрошенных членов семьи в нашем исследовании надеялись, что пациент в конечном итоге сможет снова общаться устно, другие приняли текущее состояние как заключительную стадию выздоровления, а третий тип готовился к смерти пациента. В предыдущих исследованиях было исследовано, что члены семьи, осуществляющие уход за пациентами в VS, проходят фазы шока, тяжелой утраты и, наконец, адаптации, в ходе которых члены семьи, осуществляющие уход, развивают повышенную способность отпускать пациента.24 Мы обнаружили, что у четвертого типа членов семьи, осуществляющих уход, существует двойственное отношение к надежде, предвкушению горя и принятию состояния.
В предыдущих исследованиях было исследовано, что члены семьи, осуществляющие уход за пациентами в VS, проходят фазы шока, тяжелой утраты и, наконец, адаптации, в ходе которых члены семьи, осуществляющие уход, развивают повышенную способность отпускать пациента.24 Мы обнаружили, что у четвертого типа членов семьи, осуществляющих уход, существует двойственное отношение к надежде, предвкушению горя и принятию состояния.
Термин «меры по поддержанию жизни» часто интерпретировался иначе, чем в медицине. В этом исследовании члены семьи, осуществляющие уход, рассматривали ANH или прием антибиотиков не как медицинское, а как «нормальное» или «основное» лечение. И наоборот, дыхание, хирургическое вмешательство и реанимация рассматривались как технические или инвазивные медицинские процедуры, которые можно не выполнять.Моральное различие между различными формами лечения хорошо известно из исследований клинической практики.25 Одной из причин, лежащих в основе нежелания отказываться от ANH, является страх позволить пациенту «умереть с голоду». Еще один страх отмены ANH или искусственного дыхания — это страх юридических последствий, который свидетельствует о незнании законодательной базы Германии, которая фактически допускает пропуск или прекращение лечения. Страдать от голода можно было только в том случае, если пациент действительно знал об этом.Но даже в этом случае данные исследований о прекращении приема пищи и жидкости у пожилых людей или пациентов с деменцией свидетельствуют против страданий и показывают, что обезвоживание может быть даже паллиативным средством, ведущим к мирной смерти26. Удаление пищи, но не жидкости, приводит к длительному фаза смерти с кахексией, которая действительно может вызвать серьезные страдания у тех пациентов, которые способны ее воспринимать.
Еще один страх отмены ANH или искусственного дыхания — это страх юридических последствий, который свидетельствует о незнании законодательной базы Германии, которая фактически допускает пропуск или прекращение лечения. Страдать от голода можно было только в том случае, если пациент действительно знал об этом.Но даже в этом случае данные исследований о прекращении приема пищи и жидкости у пожилых людей или пациентов с деменцией свидетельствуют против страданий и показывают, что обезвоживание может быть даже паллиативным средством, ведущим к мирной смерти26. Удаление пищи, но не жидкости, приводит к длительному фаза смерти с кахексией, которая действительно может вызвать серьезные страдания у тех пациентов, которые способны ее воспринимать.
Вмешательства, способствующие заблаговременному планированию ухода, рекомендованы пациентам с деменцией27. Предварительное планирование ухода обычно понимается как союз с пациентом (или будущим пациентом).Это также может быть применимо к ситуации некомпетентных пациентов, таких как пациенты в VS, где суррогаты семьи могут быть основной целью этого процесса, и в результате получается «предварительное указание по доверенности» или «предполагаемый план лечения» 28. Мы выявили высокую неопределенность в отношении правовых рамок ограничения лечебных мер. Чтобы проинформировать членов семьи о юридических вопросах и этическом значении автономии пациентов, брошюра могла бы стать успешным и устойчивым мероприятием. Кроме того, консультирование и доступ к психологической поддержке для суррогатных матерей могут быть важным фактором в улучшении их процесса принятия решений ради пациентов и ради них самих.Следует более внимательно изучить, принимаются ли решения о поддерживающем жизнь лечении интуитивно или рационально, и являются ли найденные нами аргументы причинами или оправданиями интуитивных решений суррогатной матери. В проспективном исследовании следует изучить, как меняются взгляды лиц, осуществляющих уход, в ходе болезни.
Мы выявили высокую неопределенность в отношении правовых рамок ограничения лечебных мер. Чтобы проинформировать членов семьи о юридических вопросах и этическом значении автономии пациентов, брошюра могла бы стать успешным и устойчивым мероприятием. Кроме того, консультирование и доступ к психологической поддержке для суррогатных матерей могут быть важным фактором в улучшении их процесса принятия решений ради пациентов и ради них самих.Следует более внимательно изучить, принимаются ли решения о поддерживающем жизнь лечении интуитивно или рационально, и являются ли найденные нами аргументы причинами или оправданиями интуитивных решений суррогатной матери. В проспективном исследовании следует изучить, как меняются взгляды лиц, осуществляющих уход, в ходе болезни.
Ограничения
В данном качественном исследовании интервью не проводилось исследование репрезентативной выборки. Привратники могли выбрать опекунов для подражания, которые занимались уходом за пациентом.Исключение участников, не владеющих немецким языком, было предвзятым. Поскольку мы поощряли участие без дополнительных стимулов, кроме помощи в улучшении знаний по этому вопросу, мы не смогли связаться с лицами, которые не занимались уходом. Законные опекуны других пациентов в VS могли принять решение на ранних этапах прекращения жизнеобеспечения. Кроме того, мы не знаем, всегда ли участники были готовы раскрыть свои знания о желаниях пациентов в интервью.Мы также не знаем, действительно ли их интерпретация отражала желание пациента. Даже предварительные распоряжения не всегда легко интерпретировать, и мы не исследовали предварительные распоряжения пациентов, а полагались исключительно на рассказ участника. Для получения репрезентативной картины лиц, ухаживающих за пациентами в VS, может потребоваться перспективный дизайн исследования. Наша выборка была слишком маленькой, чтобы исследовать, влияют ли социальные роли во взаимоотношениях между опекунами и пациентами на принятие решений.Можно предположить, что матери пациентов более неохотно отказываются от лечения, чем мужья пациентов, но это необходимо подтвердить в количественных исследованиях с более крупными выборками. Исследователи не изучали диагнозы VS пациентов в этом исследовании. В Германии VS и MCS29 еще не различаются последовательно, поэтому вполне возможно, что пациенты в нашем исследовании действительно могут быть в MCS, но помечены как находящиеся в VS.5
Поскольку мы поощряли участие без дополнительных стимулов, кроме помощи в улучшении знаний по этому вопросу, мы не смогли связаться с лицами, которые не занимались уходом. Законные опекуны других пациентов в VS могли принять решение на ранних этапах прекращения жизнеобеспечения. Кроме того, мы не знаем, всегда ли участники были готовы раскрыть свои знания о желаниях пациентов в интервью.Мы также не знаем, действительно ли их интерпретация отражала желание пациента. Даже предварительные распоряжения не всегда легко интерпретировать, и мы не исследовали предварительные распоряжения пациентов, а полагались исключительно на рассказ участника. Для получения репрезентативной картины лиц, ухаживающих за пациентами в VS, может потребоваться перспективный дизайн исследования. Наша выборка была слишком маленькой, чтобы исследовать, влияют ли социальные роли во взаимоотношениях между опекунами и пациентами на принятие решений.Можно предположить, что матери пациентов более неохотно отказываются от лечения, чем мужья пациентов, но это необходимо подтвердить в количественных исследованиях с более крупными выборками. Исследователи не изучали диагнозы VS пациентов в этом исследовании. В Германии VS и MCS29 еще не различаются последовательно, поэтому вполне возможно, что пациенты в нашем исследовании действительно могут быть в MCS, но помечены как находящиеся в VS.5
Выводы
Мы выявили разрыв между юридически и этически обоснованные нормы и действующая практика.Теоретически о желаниях пациента должны информировать опекуны семьи. На практике члены семьи, осуществляющие уход за несколькими пациентами в ВС, находящимися в долгосрочном уходе, принимали собственные решения и не обязательно основывали их на воле пациентов. Было несоответствие между желанием пациентов не продлевать лечение и решениями суррогатов продолжить ANH и другие формы поддерживающего жизнь лечения. Воспитатели считали ANH формой базовой помощи, от которой нельзя было отказаться.Мы также определили группу амбивалентных лиц, осуществляющих уход, которые не решаются принимать необратимые решения. Лицам, принимающим решения, требуется поддержка в виде активной информации и структурированного общения.
Благодарности
Регина Дакс расшифровала интервью. Группа качественных исследований Мюнхенского университета Моника Брандштеттер, Моника Кеглер, Катрин Куэрзингер, Себастьян Шлейдген, Пирет Паал и Майкл Петери предоставили отзывы о качественном анализе данных.Профессор Филипп Майринг дал отзыв об описании стратегии отбора проб. Профессор Георг Маркманн, Себастьян Шлейдген и д-р Орсоля Фридрих дали отзывы на черновик статьи.
Этика и политика здравоохранения при диализе пациента в устойчивом вегетативном состоянии
Резюме
Ежегодно остановка сердца вне больницы происходит примерно у 300 000 американцев. Из этих пациентов выживают менее 10%. Выжившие часто живут с неврологическими нарушениями, которые неврологи классифицируют как аноксико-ишемическая энцефалопатия (АИЭ).Неврологические нарушения при ОЭИ могут широко варьироваться, каждое с уникальными исходами. Согласно докладу о параметрах практики Американской академии неврологии, определение неблагоприятного исхода при АИЭ включает смерть, стойкое вегетативное состояние (ПВС) или тяжелую инвалидность, требующую полного ухода за больными через 6 месяцев после события. В недавнем опросе участники оценили исход PVS как «хуже, чем мертвый». Оценка качества жизни непрофессионалами для тех, кто находится в PVS, помогает суррогатным лицам, принимающим решения, которые сталкиваются с принятием клинических решений для любимого человека в PVS, тогда как руководства по клинической практике помогают поставщикам медицинских услуг принимать решения вместе с пациентами и / или семьи.В 2000 году Ассоциация почечных врачей и Американское общество нефрологов опубликовали руководство по клинической практике «Совместное принятие решений в отношении надлежащего начала диализа и отказа от него». В 2010 году, после достижений в исследованиях, было опубликовано второе издание руководства. Обновленное руководство подтвердило рекомендацию воздержаться или отменить диализ у «пациентов с необратимыми глубокими неврологическими нарушениями, такими, что у них отсутствуют признаки мысли, ощущений, целенаправленного поведения и осознания себя и окружающей среды», например, у пациентов с ПВС.Здесь авторы обсуждают применимость этого руководства к пациентам в ПВС. Кроме того, они основываются на концепции совместного принятия решений в руководстве и обсуждают, как продолжение диализа нарушает этические и правовые принципы оказания помощи пациентам в ПВС.
Дело
Г-н А., 73-летний мужчина, страдает множественными сопутствующими заболеваниями. После недавней госпитализации по неизвестным причинам и реабилитации в стационаре он перенес остановку сердца дома в присутствии членов семьи.Парамедики интубируют г-на А. и проводят сердечно-легочную реанимацию по пути в ближайшую общественную больницу. В больнице его врачи находят его с остановкой сердечно-сосудистой системы из-за фибрилляции желудочков, вторичной по отношению к инфаркту миокарда. Реанимационные мероприятия требуют 45 минут для адекватного восстановления кровообращения. Выполняется катетеризация левых отделов сердца с чрескожным вмешательством на окклюзию коронарной артерии. Вскоре после этого в результате острого некроза канальцев возникает анурическая почечная недостаточность, и начинают диализ.У него также есть осложнения в виде постаноксических энцефалопатических припадков, кровотечения из нижних отделов желудочно-кишечного тракта, а лабораторные показатели соответствуют шоку печени. Он остается интубированным без седативных средств. Как через 24, так и через 72 часа без седации у пациента отсутствуют роговичные рефлексы, а реакция на боль проявляется только разгибательными моторами. Консультанты по неврологии ставят ему диагноз тяжелой аноксической травмы мозга и отмечают в медицинской карте, что у пациента «плохой прогноз».
Через две недели после ареста пациент переводится из первичной больницы во вторую больницу по просьбе семьи.В новой больнице бригада легочной и интенсивной терапии консультируется с бригадами неврологии, почек и паллиативной помощи, чтобы обсудить план лечения пациента. Диализ и искусственная вентиляция легких продолжаются. Основная группа планирует семейную встречу на следующий день с участием паллиативной помощи, защиты интересов пациентов, социальных служб, а также жену пациента и двух взрослых детей. Встреча посвящена обсуждению пациента как личности, и медицинские работники узнают, что г-н А. был невероятно активным и представительным человеком.Семья г-на А. просит медицинскую бригаду продолжать «все», но предлагает противоречащие друг другу ценности пациента, заявляя: «Пациент не хотел бы так жить [в вегетативном состоянии]». Во время пребывания пациента в больнице происходит пять семейных встреч. Члены семьи считают, что им не следует принимать решения о реанимации. Хотя пациенты «не хотели бы так жить», они чувствуют, что они не могут «отозвать» технологии. Таким образом, основная бригада настоятельно рекомендует пациенту в диаграмме не реанимировать (DNR) и не повторно интубировать (DNI) после экстубации.Медицинская бригада сообщает семье, что они написали приказ DNR / DNI на основе ценностей пациента и позволили семье выразить любые возражения. Семья не возражает.
Медицинская бригада экстубирует пациента на основании медицинских критериев; он продолжает дышать самостоятельно. Прерывистый диализ продолжается. Новый нефролог берет на себя заботу о пациенте. Пациент находится в вегетативном состоянии в течение 30 дней, и неврологическая служба диагностирует у него «стойкое вегетативное состояние» (ПВС).Основная бригада удаляет ему временный диализный катетер из-за опасений по поводу инфекции кровотока. На этом этапе лечения нефролог обсуждает общее руководство по принятию решений о «отказе от диализа или отказе от него у человека, который неврологически не поврежден». Семье трудно рассматривать диализ как средство жизнеобеспечения, подобное вентиляторам. Лечащий нефролог считает неэтичным продолжать диализ пациенту в ПВС на основе общих рекомендаций по принятию решений и обсуждает это в контексте благосклонности и непричинения вреда.
Перед лицом первоначальных возражений некоторых членов семьи против идеи прекращения диализа, если медицинская бригада не объявит пациента мертвым, нефролог соглашается установить еще один диализный катетер и провести диализ только в том случае, если это ограниченное по времени испытание. Перед началом ограниченного по времени исследования диализа у пациента появляется брадикардия, а затем асистолия после ограниченного периода ухудшения легочной функции, возможно, из-за аспирации. Семья спокойна и умиротворена, когда они приезжают, чтобы увидеть мертвого пациента.
Введение
В 2000 году Ассоциация почечных врачей и Американское общество нефрологов опубликовали руководство по клинической практике «Совместное принятие решений в отношении надлежащего начала диализа и отказа от него», чтобы помочь нефрологам, пациентам и семьям решения о начале и прекращении диализа (1). Руководство было обновлено в 2010 г. (2) с включением новых исследований преимуществ и трудностей диализа у пациентов с определенными коморбидными состояниями; лучшее качество принятия решений у пациентов с ОПН, ХБП и ХПН; и практические стратегии нефрологов по внедрению рекомендаций (3).Не все нефрологи знают об общих рекомендациях по принятию решений, а из тех, кто знает, около половины используют их, чтобы помочь в принятии клинических решений (4). Руководство 2010 года содержит рекомендации для пациентов с необратимыми, глубокими неврологическими нарушениями, неизлечимыми заболеваниями, медицинскими состояниями, которые препятствуют техническому процессу диализа (, т.е. , тяжелая деменция или глубокая гипотензия), а также в возрасте> 75 лет с конкретными сопутствующими заболеваниями и функциональным снижением это, вероятно, приведет к тому, что пациенты не получат выгоды от диализа для выживания.Этические принципы милосердия и непричинения вреда поддерживают эти рекомендации, потому что в определенных ситуациях диализ не дает разумных ожиданий чистой клинической пользы. Мы обсуждаем, как пациент в этом случае соответствовал критериям отказа от диализа у пациентов с «необратимыми, глубокими неврологическими нарушениями, такими, что у них отсутствуют признаки мысли, ощущений, целенаправленного поведения и осознания себя и окружающей среды», как описано в общем решении. — руководство по изготовлению. Кроме того, мы обсуждаем, как уникальным образом применяется процесс совместного принятия решений в этом случае.Наконец, мы обращаем внимание на то, как непоследовательность в использовании общих принципов принятия решений создает этическую напряженность между поставщиками медицинских услуг и между поставщиками медицинских услуг и семьями и приводит к нечетким стандартам оказания помощи.
Предпосылки
Практический аналитический документ Американской академии неврологии определяет неблагоприятный неврологический исход после остановки сердца как «смерть, постоянное бессознательное или вегетативное состояние или тяжелую инвалидность, требующую полного ухода за больными через 6 месяцев» (5).Эта статья особенно касается одного неблагоприятного исхода, а именно вегетативного состояния, и того, как оно влияет на решение о проведении или продолжении диализа. Шкала результатов Глазго определяет вегетативное состояние как состояние, при котором пациент «бодрствует, но не осознает; никаким когнитивным образом не взаимодействует с окружающей средой; не фиксирует взглядом и не следит за ним… » (5). ПВС не может быть диагностирован, если пациент не находится в вегетативном состоянии более 1 месяца (6,7).
К предикторам плохого неврологического исхода относятся миоклонический эпилептический статус на 1 день после ареста; отсутствие специфических соматосенсорных вызванных нервных потенциалов в течение 3 дней после ареста; повышение уровня маркера крови, нейрон-специфической энолазы сыворотки, до> 33 мкг / л в течение 3 дней после ареста; или отсутствие зрачковых или роговичных рефлексов или моторных реакций, кроме разгибательных, в течение первых 3 дней после остановки.Чтобы избежать прекращения жизнеобеспечения у пациентов, у которых есть вероятные шансы на выздоровление, эти предикторы должны иметь почти нулевой уровень ложноположительных результатов для определения плохого прогноза, что они и делают (частота ложноположительных результатов составляет 0–0,7%) ( 8). Для проведения точного неврологического обследования электролиты и метаболический профиль пациента должны быть близкими к норме; поэтому в некоторых случаях, связанных с ОПП, может потребоваться использование диализа, после чего следует провести повторную оценку продолжения диализа.Позднее восстановление после травматического, аноксического или геморрагического длительного вегетативного состояния в значительной степени связано с более молодым возрастом и чаще встречается при черепно-мозговой травме, чем при бескислородной или геморрагической травме головного мозга (9,10).
Хотя данные относительно сердечно-легочной реанимации и неврологических исходов лучше изучены, до недавнего времени не изучалось, придает ли общественность различное значение типам «жизни» людей с измененными состояниями познания.Грей и др. провел три эксперимента с 201 участником разного происхождения и обнаружил, что миряне считают PVS «скорее мертвым, чем мертвым» и что «ранняя смерть лучше, чем пребывание в PVS». Они обнаружили, что более высокая религиозность коррелирует с более сильным убеждением в том, что ПВС более мертв, чем мертв (11). Вероятное объяснение этому — вера в загробную жизнь. Чем сильнее вера пациента в религию, тем сильнее он верит в то, что «жизнь» продолжится после того, как он или она умрет в этом мире, но не в том случае, если его оставят в ПВС.Хотя семья г-на А. никогда прямо не сообщала нам о его убеждениях в загробной жизни, разумно предположить, что продолжение жизни в ПВС будет «жизнью хуже смерти», основываясь на информации семьи о том, что их любимый человек « не хотел бы так жить ».
Дальнейшее продвижение совместного принятия решений при лечении диализа
Г-н А. никогда не выполнял предварительных распоряжений и не участвовал в каком-либо предварительном планировании ухода со своим основным поставщиком медицинских услуг. В общих рекомендациях по принятию решений предполагается, что нефрологи должны участвовать в совместном принятии решений и заблаговременно планировать уход со своими пациентами на ранних стадиях процесса болезни.Согласно имеющимся данным, заблаговременное планирование медицинской помощи по всей стране часто не осуществляется (12). Хотя до 35% пациентов с ХБП имеют предварительное указание (13), заблаговременное планирование лечения в более широком масштабе становится все более важным (14).
Неспособность г-на А. выполнить предварительное письменное распоряжение не меняет стандартов, которым его поставщик медицинских услуг должен придерживаться при принятии решений от его имени. Эти стандарты включают ранее выраженные пожелания пациента, замещающее суждение и наилучшие интересы.Первый стандарт отдает предпочтение голосу пациента и спрашивает, оставил ли пациент какие-либо явные пожелания или предпочтения суррогатной матери или терапевтической команде. Когда эти инструкции недоступны, поставщики медицинских услуг вместе с суррогатным лицом, принимающим решения, должны гарантировать, что принятие решений соответствует замененному стандарту суждения. Это требует, чтобы суррогаты делали выводы из прошлого поведения, целей и ценностей пациентов в отношении текущего решения. Когда ни один из вышеперечисленных вариантов недоступен, суррогатная мать должна принимать решения, которые продвигают наилучшие интересы пациента, решения, которые «продвигают и защищают связанные со здоровьем и другие интересы пациента» (15).
Суррогатным матерям часто бывает трудно придерживаться ранее выраженных пожеланий пациента. Например, Kuehlmeyer et al. обнаружил, что большинство суррогатов отвергали известные пожелания пациентов с ПВС «не желать так жить» (16). Суррогаты предоставили три основные причины: ожидание опекуна, что состояние пациента может улучшиться, определение опекуном того, что составляет жизнеобеспечивающее лечение (, т.е. , искусственное питание в сравнении с искусственным дыханием или, в данном случае, диализ в сравнении с искусственным дыханием) и чувство морального обязательства не причинять вред пациенту и не причинять страданий.Все три вышеуказанные причины присутствовали в семье г-на А.
В случае г-на А. замена судебного решения была возможна в соответствии с планом действий, предложенным медицинской группой. Как указывает Кон, принятие решений — это континуум с «принятием решений по инициативе пациента или агента [с одной стороны] и с принятием решений по инициативе врача… [с другой]. В середине есть много возможных подходов »(17). Общее руководство по принятию решений также включает ситуации из этого спектра. При осознанном и несогласном совместном принятии решений «врач, руководствуясь ценностями пациента, определяет наилучший курс действий и полностью информирует пациента [или суррогатного лица, принимающего решение].Пациент [или лицо, принимающее решение] может либо хранить молчание, позволяя врачу остаться в силе, либо наложить вето на это решение »(17). Таким образом, в случае приказа DNR / DNI для г-на А. было очевидно, что суррогатные матери пациента искали метод информированного несогласия.
Это отличается в случае диализа у пожилого пациента, который находится в ПВС из-за нетравматического повреждения головного мозга, потому что вмешательство клинически не показано и существуют параметры практики. В этом случае решение в первую очередь принимает врач.Обучение членов семьи целям диализа имеет первостепенное значение. Ближайшая цель диализа — помочь в точном неврологическом прогнозе, а долгосрочная цель диализа — позволить пациенту взаимодействовать с миром — является ключом к суррогатному пониманию принятия медицинских решений. Затем это превращается в ограниченное по времени испытание, если целью является взаимодействие с миром, а прогноз возврата к этому типу взаимодействия маловероятен и становится менее вероятным со временем.Так, в случае с г-ном А. нефролог заявил семье, что нецелесообразно продолжать бессрочный диализ пациенту в ПВС, как указано в общих рекомендациях по принятию решений, и он согласился на дальнейший диализ только в том случае, если было назначено ограниченное по времени испытание с прекращением его использования в конце испытания, если г-н А. оставался в ПВС.
Отказ от диализа у пациентов с тяжелыми неврологическими травмами
Рекомендация 5 общего руководства по принятию решений гласит, что этически целесообразно отказываться от диализа у «пациентов с необратимыми глубокими неврологическими нарушениями, у которых отсутствуют признаки мысли, ощущения, целенаправленное поведение и осознание себя и окружающей среды »(см. Таблицу 1) (2).В условиях ПВС, несмотря на диализ, продолжению диализа нельзя приписать никаких преимуществ, только обременение. У пациента, который «не хотел бы жить так [ПВС]», диализ не улучшил бы неврологический исход в дальнейшем. Когда новый нефролог взял на себя лечение после постановки диагноза ПВС, было уместно настаивать на ограниченном по времени испытании, а не на продолжении диализа на неопределенный срок. Как поясняется в общих рекомендациях по принятию решений 8 и 9, ограниченные по времени испытания начинаются с пониманием того, что диализ будет прекращен в конце испытания, если не наступит клиническое улучшение (2).В этом случае, если неврологический статус пациента не восстановился после ПВС, диализ отменяли. После начала ограниченного по времени исследования пациент, семья и все поставщики медицинских услуг должны четко понимать цели лечения, оценку результатов и продолжительность испытания (18).
Таблица 1.Ситуации, в которых этически целесообразно приостановить или прекратить диализ.
Сам выбор может вводить в заблуждение, когда врачи предоставляют пациентам и членам их семей варианты, которые не являются реальными вариантами.Blinderman et al. предполагают, что, когда врачи предлагают реанимацию пациенту в PVS, они непреднамеренно предлагают процедуру, которая, как известно медперсоналу, неэффективна для улучшения состояния, в котором пациент уже находится (19,20). Семья четко заявила, что пациент «не пожелал бы так жить», но также на нескольких встречах заявляла, что они не должны быть теми, кто принимает «эти решения» за своего любимого человека, потому что это означает «выбор смерти». ” Бригада отделения интенсивной терапии после тщательного сбора анамнеза в ходе серии семейных встреч о типе человека и его ценностях до ареста понимает, что семья требует меньшего выбора.
Более того, абсурдна идея о том, что для получения согласия пациента или семьи поставщик медицинских услуг должен предложить все вариантов лечения, доступных пациенту или семье. Поставщикам услуг нужно только предложить варианты, показанные по медицинским показаниям. Как отмечали другие, такое понимание информированного согласия создает «ложный выбор» для пациентов или их семей и может вводить в заблуждение (21,22). В таких ситуациях поставщики услуг просят пациентов или их семьи отказаться или принять меры, не обоснованные с медицинской точки зрения ( i.е., вариантов, которые не обеспечивают реалистичного ожидания чистой клинической выгоды для пациента) (23,24). Медицинская бригада, ухаживающая за г-ном А., несет профессиональную ответственность за вынесение клинических заключений — как это предусмотрено общим руководством по принятию решений — направлять его семью в принятии решений, которые имеют клинический смысл и не предоставляют им выбор, который является обоснованным. не настоящий выбор. Семья была потрясена и просила совета. Они заявили, что их любимый человек «не желает так жить.«Хотя общие рекомендации по принятию решений не являются обязательными, они помогают подтвердить решение медицинской бригады о проведении ограниченного по времени исследования диализа.
Непоследовательный уход нарушает этические и правовые принципы
Хотя важно знать, что общие рекомендации по принятию решений предоставляют инструмент для разрешения конфликтов в ситуациях, подобных ситуации г-на А., и этической уместности приостановления / прекращения диализа, то, что на самом деле происходит в реальной практике, создает уникальные условия для ухода.Шестьдесят один процент нефрологов знаком с руководством, а половина из тех, кто знаком с практическим руководством, используют его, чтобы помочь им принимать клинические решения (4). Отсутствие знаний или понимания этических норм, лежащих в основе руководящих принципов в области здравоохранения, является основным условием для создания модели практики, которая не только создает путаницу в семье в отношении рекомендаций медицинской бригады, но также приводит к сбивающим с толку стандартам медицинского обслуживания для сообщества. .
Два недавних судебных процесса демонстрируют этот сбивающий с толку стандарт лечения.Общее руководство по принятию решений — это мнение экспертов, которое при надлежащем использовании становится стандартом в суде. Стандарт медицинской помощи определяется стандартом, который будет применяться разумно осмотрительным медицинским специалистом (25). В случае Западной Вирджинии суррогатная мать пожелала продолжить диализ у пациента в ПВС (26). Нефролог следовал общему руководству по принятию решений относительно прекращения диализа у этого пациента и сослался на это. Все остальные нефрологи в больнице согласились с этим решением.Таким образом, они считались соблюдающими стандарты медицинской помощи. Они также проявили должную осмотрительность, чтобы найти другого нефролога, который бы практиковал иначе в соответствии с желаниями суррогатной матери. В штате не было найдено ни одного принимающего нефролога, что способствовало тому, что не было доступного нефролога, практикующего вне общих рекомендаций по принятию решений. Это укрепило аргументы в пользу стандарта лечения, и суд вынес решение в пользу прекращения диализа.
Во втором случае, в случае Бетанкура, нефролог либо не знал, либо проигнорировал общие рекомендации по принятию решений и, таким образом, начал и продолжил диализ 73-летнему мужчине, который находился в состоянии ПВС более 6 месяцев в больнице. больница (27). Когда больница пыталась прекратить диализ и искусственную жизнеобеспечение, они не ссылались на общие рекомендации по принятию решений и не приводили адекватных аргументов относительно причин прекращения диализа. Таким образом, не было возбуждено дело о стандартах оказания медицинской помощи, и суд вынес решение в пользу суррогатной матери пациента (28).
Таким образом, даже если общее руководство по принятию решений предлагает определенный стандарт осторожности, судья Перли отмечает, что «профессиональная осторожность определяется фактической или принятой практикой в профессии, а не теории о том, что «следовало» сделать »(29). Хотя врачи могут решить, что медицинские вмешательства больше не показаны клинически (, например, , диализ в условиях некогнитивного пациента), многие поставщики все еще продолжают диализ.Как справедливо заметил Фаддей Поуп, «в контексте медицинской бесполезности это проблема…». Поскольку с юридической точки зрения действия говорят громче, чем слова, врачи создают тот самый стандарт лечения, которому они не хотят соответствовать »(30). Врачи все еще могут найти решение в этих сложных случаях. Практикующие врачи, часто оказывающие помощь в конце жизни, должны быть последовательны в том, что они предлагают. Этого требует справедливость. Для достижения этой цели разработка больничных протоколов, отвечающих на лечение пациентов с почечной недостаточностью в ПВС, будет иметь большое значение для разрешения проблемы.В конечном счете, в случаях, подобных случаю г-на А., лучшее решение — профилактическое.
Заключение
У г-на А. был высокий индекс смертности в начале остановки сердца, и его неврологический прогноз был плохим. После месяца нахождения в вегетативном состоянии шансы на то, что у него будет жизнь, которую семья посчитала приемлемой для пациента, исходя из его предыдущей жизни, были маловероятными. Семья испытывала огромное чувство потери яркого патриарха. Хотя количество ложноположительных результатов по используемым неврологическим прогностическим факторам было близко к нулю (8), семья и медицинская бригада все еще вели чрезвычайно сложные эмоциональные дискуссии.Чрезвычайно важно было понимание суррогатами ценностей своего любимого человека, которые он «не хотел бы так жить». В этом случае информированное несогласие было полезно для приказов DNR / DNI для г-на А., но не подходило для отмены диализа. Совместное руководство по принятию решений создало консенсусные параметры практики, которые направляют врачей при надлежащем уходе за пациентами в ПВС. Уместно разъяснить суррогатным матерям причину, по которой диализ больше не подходит пациенту в PVS, с последующим разрешением конфликта с использованием ограниченного по времени исследования с поставленными целями.Незнание нефрологами общих рекомендаций по принятию решений порождает вариативность на практике, что, в свою очередь, ведет к несправедливости при оказании помощи. Чтобы предотвратить беспорядки в семье и опекуном в подобных случаях в будущем, целесообразно и рекомендуется внедрять больничные протоколы для пациентов с почечной недостаточностью в ПВС на основе общих рекомендаций по принятию решений (Рисунок 1).
Рисунок 1.Блок-схема принятия решений относительно диализа и плохого неврологического прогноза, особенно вегетативных состояний.
Disclosures
J.L. получила гонорары за докладчиков от Asercare (хосписная компания) и CEU Concepts (компания непрерывного образования). S.G. сообщает об услугах консультанта Bondurant Mixson & Elmore LLP в 2012 году и о доле <4% в двух диализных отделениях Davita.
- Авторские права © 2014 Американского общества нефрологов
Ссылки
- 1.↵
Ассоциация почечных врачей и Американское общество нефрологов: принятие общих решений в отношении надлежащего начала диализа и отказа от него, Вашингтон, Округ Колумбия, Ассоциация врачей почек, 2000
- 2.↵
Ассоциация почечных врачей: Совместное принятие решений в отношении надлежащего начала и прекращения диализа, 2-е изд., Роквилл, Мэриленд, Ассоциация почечных врачей, 2010
- 3.
- 4.
- 5. ↵
- 6.↵
- 7.↵
- 8.↵
- 9.↵
- 10.↵
- 11.↵
- 12.↵
- 13.↵
- 14.↵
- 15. ↵
- 16.↵
- 17.↵
- 18.↵
- 19.↵
- 20.↵
- 21.↵
- 22.↵
- 23.↵
- 24.↵
- 25.↵
- 26.↵
- 27.↵
- 28.↵
- 29. №
Судья Перли: Осборн против Мемориального банка крови Ирвина. 7 Кал. Rptr. 2d 101, 5 Cal. Приложение. 4-е, 234, 1992.
- 30.↵
Лекарство, которое будит почти мертвых
Сердечных приступов не было. Четыре дня спустя Крис проснулся.
Это было не пробуждение голливудских фильмов, когда пациент приходит в себя, как он был, говорящим полными предложениями и полностью мобильным.Три года спустя Крис все еще не может говорить. Хотя он дышит сам по себе, его легкие борются с постоянным потоком инфекций; питательная трубка обеспечивает ему все необходимое, а его мышцы сжались в короткие перекрученные узлы. Он может двигаться только незначительно — его пальцы и веки подергиваются, но его руки и ноги остаются в основном неподвижными, а его шея недостаточно сильна, чтобы держать голову, которая опирается на опору в форме полумесяца вокруг подголовника инвалидной коляски.
Тем не менее, Уэйн и Джуди говорят, что его познание улучшается.Говорят, что в хорошие дни он может отвечать на основные команды — моргнуть глазами, если да, пошевелить пальцем, если нет, показать большой палец вверх, когда его просят. Врачи согласны с тем, что Крис перешел из вегетативного состояния в туманную область, известную как минимальное сознание. Что это значит — то, что он говорит о его опыте общения с окружающим миром или его перспективах дальнейшего выздоровления, — они все еще пытаются выяснить.
Убежденные, что сын, которого они знают и любят, все еще «там», родители Криса потратили последние три года в поисках способа вернуть его.До сих пор их лучшая надежда исходила от маловероятного источника: Амбиена. Растущее число сообщений о случаях заболевания предполагает, что популярное снотворное может иметь глубокий — и парадоксальный — эффект на таких пациентов, как Крис. Вместо того, чтобы усыпить, и Амбиен, и его родовой близнец золпидем, похоже, пробуждают по крайней мере некоторых из них. Ранние сообщения были настолько громкими, что до недавнего времени врачи с трудом верили им. Только сейчас, более чем через десять лет после первоначального открытия, они начинают внимательнее.
Первое сообщение о пробуждении золпидема пришло из Южной Африки в 1999 году. Пациент по имени Луи Вилджоэн, который за три года до этого был признан вегетативным после того, как его сбил грузовик, начал царапать свой матрас во время ночь. Думая, что он страдает бессонницей, его семейный врач посоветовал ему помочь уснуть золпидем. Но через 20 минут после того, как его мать измельчила таблетку и скармливала ему через соломинку, Вилджоен начал перемешивать. Его глаза, которые обычно блуждали по комнате, пустые и расфокусированные, мерцали светом сознания.А затем он начал говорить (его первые слова были «Привет, мама») и двигаться (он мог управлять своими конечностями и мускулами лица). Через несколько часов он перестал отвечать. Но на следующий день и в течение многих дней после этого золпидем оживлял его, по несколько часов за раз.
Это был случай, достойный Голливуда: три года прошли далеко за пределами того момента, когда врачи могли ожидать какого-либо спонтанного выздоровления. Вилджоен проснулся с возможностью говорить законченными предложениями. Он не только узнал свою мать, но также узнал голоса людей, которые говорили с ним только тогда, когда он явно был вегетативным.Он ничего не помнил из таинственного царства, в которое все время возвращался. Когда врачи спросили его, каково это ускользнуть, он сказал, что не почувствовал никаких изменений. Но он мог вспомнить разговоры о вчерашнем пробуждении, а также обрывки его прежней жизни: его любимая команда по регби, конкретные матчи, которые он посещал, игроки, за которых он болел, и против них. Со временем его познание улучшилось. Он мог смеяться над шутками, и его пробуждение длилось от нескольких часов до целых дней.В конце концов, золпидем ему больше не нужен.
Крис в 2008 году, незадолго до комы. Кредит … Тодд БейкерВ последующие годы появилась постоянная струйка подобных сообщений — одни от врачей, которые пробовали золпидем, услышав о случае Вилджоена, другие от тех, кто обнаружил его случайно, как и врач Вилджоэна. Препарат подействовал не на всех, и даже когда он действовал, его действие обычно проходило через час или два. Но для немногих счастливчиков эти эффекты были серьезными.Просыпались люди, которые годами казались вегетативными.
Сознание в устойчивом вегетативном состоянии
В оставшейся части моих сообщений я собираюсь перейти к новой работе и опробовать некоторые идеи. Этот пост продолжит тему сознания, но обратится к совершенно другому вопросу. Работа, о которой я расскажу в этом посте, ведется в сотрудничестве с Уиллом Дэвисом, поэтому, надеюсь, она не зайдет слишком далеко от реальности.
Несколько лет назад группа нейробиологов во главе с Адрианом Оуэном заявила, что обнаруживает сознание у пациента с диагнозом ПВС.Их работа была расширена в более поздней статье. В более ранней работе я выражал сомнения, что нейробиологи обнаружили феноменальных сознания. Но это не привело меня к мнению о значении результатов, которые расходились с консенсусом, потому что я сомневаюсь, что феноменальное сознание обеспечивает то моральное значение, которое обеспечивает серьезную моральную ценность. Скорее, я думал, что это способность иметь и самоатрибутивное психологическое состояние, которое позволяет человеку иметь заботы и проекты, которые подтверждают серьезную моральную ценность, и вид сознания, который необходим для этой способности, — это сознание как доступ к информационные состояния.
Опираясь на недавнюю работу (моего коллеги) Колина Кляйна, мы теперь думаем, что центральная основа вывода из данных о обладании (любым) сознанием намного менее прочна, чем казалось. Хотя сам Кляйн признает, что пациенты находятся в сознании, мы думаем, что есть основания для искренних сомнений в этом утверждении. Более того, даже если Кляйн прав и пациенты обладают каким-то видом сознания, мы сомневаемся, что тот вид сознания, свидетельством которого являются данные, оправдывает приписывание того вида морального статуса, который обычно приписывается сознательным существам.
Вкратце, есть два доказательства наличия сознания у пациентов с ПВС. Оуэн и др. (2006) показали, что нейронная активация у пациентки с ПВС, которой было предложено представить игру в теннис и вообразить навигацию по собственному дому, была неотличима от нейронной активации, демонстрируемой здоровыми людьми из контрольной группы, которых просили выполнять те же задачи. Основываясь на этих результатах, Монти и др. (2010) использовали ту же парадигму, которая была использована для разработки того, что было, по сути, системой коммуникации на основе фМРТ, в которой явно вегетативный пациент мог отвечать « да » или « нет » на вопросы, воображая игру в теннис или воображая ориентироваться в знакомой среде.
Детали нейронной активации не имеют большого значения для вывода из данных о том, что пациент находится в сознании. Данные демонстрируют сознание, считают авторы этих документов, потому что они демонстрируют агентство . Соблюдение инструкции по выполнению задачи требует свободы воли, а свобода действий требует сознания (Bayne 2013).
Однако этот вывод выглядит шатким в свете двух фактов: группа пациентов имеет повреждение почти тех же частей мозга, что и пациенты, страдающие акинетическим мутизмом (АМ), а пациенты с АМ способны выполнять инструкции и даже отвечать на вопросы. .Это делает правдоподобным предположение, что пациенты с ПВС в экспериментах подчиняются запросам экспериментаторов аналогично (или даже идентично) тому, как пациенты с ПМ проявляют такое поведение (подробности см. В статье Колина). Это, в свою очередь, дает основания сомневаться в том, что такое поведение является маркером агентности (в моей недавней книге я не согласился с утверждением, что агентность является маркером сознания).
Поскольку Кляйн интерпретирует данные пациентов с AM, они не способны к формированию эндогенного намерения.Отсюда их неспособность к эндогенному действию. Однако при правильных подсказках пациенты с AM могут заниматься сложной деятельностью — даже такой сложной, как чтение теста и ответы на вопросы по нему. Если пациенты с ПВС действительно в значительной степени похожи на пациентов с АМ, то мы можем сделать вывод, что в отсутствие специальных подсказок они не способны действовать. Поскольку подсказки необходимы для формирования намерений и, следовательно, для свободы воли, мы должны сомневаться в том, что они сознательны, когда им не подсказывают.
Однако здесь есть некоторые сложности. Можно подумать, что именно способность действовать, а не проявлений этой способности, является свидетельством наличия сознания, и что пациенты AM обладают этой способностью: с этой точки зрения, внешние побуждения позволяют пациенту проявлять способность, а не развивать способности, которых им в противном случае не хватало бы. Хотя этот шаг несколько заманчив, мы считаем, что ему следует сопротивляться. Агентство лучше всего понимается как требующее способности действовать относительно независимо от стимулов и требующее большей гибкости реакции, чем проявляется у пациентов с AM.Мы не называем растения агентами, потому что их ответы на стимулы негибкие и фиксированные. По аналогичным причинам есть основания сомневаться в том, что пациенты AM свидетельствуют об агентстве , даже если они отвечают на подсказку. Негибкость реакции заставляет подозревать приписывание им агентских полномочий.
Сам Кляйн не использует свое альтернативное объяснение недостатков и способностей пациентов с ПВС, чтобы поставить под сомнение утверждение, что они находятся в сознании. Используя отличие от Кригеля, он предполагает, что они проявляют периферийного сознания без фокусного сознания , где периферическое сознание — это сознание с очень небольшим содержанием.Его доказательства этого утверждения зависят от самоотчета пациентов с AM. Пациенты с менее тяжелой формой AM сообщают об этом удивительно пустом состоянии; Кляйн считает эти интроспективные отчеты чрезвычайно убедительным доказательством того, что они сознательны. Даже если это верно (мы опасаемся, что эти отчеты могут быть получены таким же образом, как и ответы на вопросы, и что, следовательно, может возникнуть вопрос, чтобы принять их как свидетельство сознания), вывод из сознания у тех, кто менее нарушенный его присутствие у тех, кто не подает на него никаких признаков, безусловно, чреват.
Кляйн также цитирует ретроспективные отчеты пациентов, выздоравливающих после AM. В некоторых (но, что важно, не во всех) случаях они сообщают о сознании своего окружения и событий, когда они были симптоматичными. Опять же, мы думаем, что вывод из свидетельств наличия сознания у подгруппы пациентов, которые восстанавливаются после его присутствия у всех пациентов с AM, а затем и у пациентов с PVS, является чреватым. Даже в отношении тех пациентов, которые выздоравливают от AM, мы можем сомневаться в том, что их текущие показания являются хорошим свидетельством их прошлого сознания.Эти пациенты имеют доступ к информации о своих прошлых переживаниях, и эти переживания у нормального субъекта были бы сознательными, но возможно, что они не были одновременно сознательными у пациентов. Теперь они вспоминаются, давайте предположим, точно, но вспоминание информационного содержания, которое обычно является сознательным, не обязательно вызывает сознание. Кроме того, трудно понять, как интерпретировать эти ретроспективные отчеты: то, что сообщается, кажется таким же совместимым с отсутствием сознания, как и с отсутствием содержания.
Предположим, однако, что Клейн прав и пациенты с AM находятся в сознании, и что пациенты с PVS достаточно похожи на пациентов с AM, чтобы мы могли заключить, что они тоже находятся в сознании. Предположим далее, что они находятся в сознании все (или большую часть) времени, а не только тогда, когда им подсказывают. Получат ли они тогда моральный статус, справедливо приписываемый нормальным субъектам, в силу того, что они обладают сознанием? Мы предполагаем, что ответ отрицательный. Как я уже упоминал, я думаю, что большая часть работы по подтверждению морального статуса выполняется не способностью к опыту как таковой, а способностью иметь психические состояния с правильными видами содержания, а также способностью к самоатрибуции. эти состояния.Это что-то вроде доступа к сознанию (с соответствующим содержанием), которое требуется для интереса к жизни, а не феноменального сознания. Информация должна быть достаточно доступной для рационального мышления и размышлений, чтобы существо могло иметь ориентированные на будущее желания или представить себя существующими во времени. Если эта мысль верна, то приписывание пациентам PVS (и пациентам AM) периферического сознания, разновидности сознания с очень небольшим содержанием, не означает приписывание им своего рода сознания, которое выполняет работу по подтверждению морального статуса такого рода и степень, необходимая для личности или для того, чтобы быть предметом жизни.
Поскольку пациенты с ПВС обладают каким-то сознанием, они, тем не менее, будут иметь некоторую степень морального статуса, которого нет у бессознательных существ. Если у агента, обладающего периферическим сознанием, появляется фокусное сознание, когда его побуждают (как — я понимаю — полагает Кляйн), разумно думать, что у него появляется фокусное сознание при других видах стимулов. Это предполагает, что они могут испытывать боль и удовольствие, и эти состояния, вероятно, имеют прямое моральное значение.Но у них не было бы действительно значительного морального статуса, который обычно приписывают сознательным существам. и что гарантирует серьезную заинтересованность в продолжении жизни.
Похожие сообщенияAll.org
Неполный перечень случаев пациентов, которые проснулись и / или улучшились после диагноза стойкого вегетативного состояния, необратимой комы или смерти
Подготовлено при участии Джули Гримстад
Питер Сана
Мужчина с Гавайев, который провел семь лет в коме, пришел в сознание в сентябре 2002 года.Питер Сана впал в кому после контакта с менингитом. Он провел большую часть этих семи лет в доме престарелых, не реагируя ни на какие контакты. Но летом 2002 года он начал реагировать на команды медперсонала. В течение семи лет отец Саны навещал ее каждый день. Персонал дома престарелых считает, что эти ежедневные посещения сыграли большую роль в окончательном выздоровлении Саны.
Райан Атенсио
9-летний мальчик был отключен от систем жизнеобеспечения (осталась только трубка для кормления) после того, как в автомобильной катастрофе 10 декабря 1988 года получил серьезную травму головы.«Не было никакой функции мозга», — сказал доктор Эустакио Абай из Регионального медицинского центра Св. Франциска в Витчите, штат Канзас. «Три или четыре раза мы видели, как пульс снижался до нуля — никакого кровообращения в мозгу в течение 30 минут подряд». Однако 19 января 1989 года Райан сжал руку матери и открыл глаза. («Мальчик, который« пропал », открывает глаза и сжимает руку мамы», Seattle Post-Intelligencer [United Press International Report], 1/26/89, стр. A3.)
Митчелл Берман
Не ожидалось, что 9-летний ребенок, находящийся в коме в течение 5 месяцев из-за гемалитико-уремического синдрома.31 мая 1991 года Митчелл произнес свои первые слова с тех пор, как он впал в кому 31 декабря 1990 года. «Я хочу хот-дог», — сказал он своей матери. «С тех пор его прогресс был феноменальным», — сказал доктор Джеф Макфи, директор педиатрии в Центре реабилитации и квалифицированного сестринского ухода New Medico на побережье Мексиканского залива в Слайделле, штат Луизиана. «Если у него действительно есть остаточный дефицит, я не думаю, что это замедлит этого ребенка», — сказал доктор Макфи. («Жалобы мальчиков приветствуются после комы», Форум Фарго Мурхед [Отчет AP], 9.06.91, стр.A17.)
Иоланда Блейк
53-летняя женщина из Нью-Джерси вышла из комы 15 декабря 1990 года, всего через день после того, как судья постановил, что больница не обязана выполнять просьбу подруги женщины и ее сестры о принятии мер жизнеобеспечения. , включая введение назогастрального зонда для кормления. Иоланда, у которой в 1987 году был диагностирован рак толстой кишки, по неизвестным причинам потерпела серьезную кровопотерю и 30 ноября 1990 года потеряла сознание во время отпуска.Она была доставлена в Медицинский центр Поконо в Ист-Страудсбурге, штат Пенсильвания. Утверждая, что Иоланда велела им не применять «чрезвычайных мер», чтобы сохранить ей жизнь, врачи медицинского центра не вставили ни зонд для кормления, ни мочевой катетер. Когда ее друг Ричард Харли возразил против отсутствия лечения, больница передала дело в суд. Судья округа Монро вынес решение в пользу больницы, заявив, что Иоланде следует позволить «умереть достойно». Когда она проснулась, Иоланду спросили, хочет ли она жить.«Конечно, знаю», — ответила она. Она также настаивала на «наилучшем возможном» уходе и переводе в другую больницу, которая его обеспечит. («Женщина, лишенная пищи, выходит из комы», Лиз Таунсенд, Национальные новости о праве на жизнь, 1/8/91, стр. 1 и 24.)
Мэри Кей Блейкли
В 1984 году Блейкли, национальный эссеист и редактор журнала Ms , впала в 9-дневную диабетическую кому. Затем она опубликовала книгу Wake Me When It’s Over о необыкновенном опыте, который «спас и изменил мою жизнь.Блейкли описал свое коматозное тело как сломанный передатчик: она могла получать, но не могла отправлять сообщения. Она ощутила звук и прикосновение, но не могла ответить. Кома изменила ее представление о том, что важно, а что нет. Теперь она понимает, что необходимо замедлиться и наслаждаться некоторыми жизненными радостями. («Автор рассказывает о девятидневной коме, которая« изменила мою жизнь », — Лесли Уолтерс, Minnesota Women’s Press , 7 / 16-29 / 89, стр. 9.)» (Примечание: этот элемент может не входить в этот список. случаев, но это указывает на то, что люди в коме могут иметь переживания, о которых мы ничего не можем знать, потому что они не реагируют на внешние раздражители.Кроме того, по крайней мере в одном штате (Колорадо) существует опасный закон о «живой воле», который позволяет отменять меры по поддержанию жизни, включая кормление через зонд и внутривенное введение жидкости, пациентам, находившимся в коме всего семь лет. дн.)
Барбара Блоджетт
24-летняя женщина из Якимы, штат Вашингтон, находилась в коме более пяти месяцев, прежде чем родила посредством кесарева сечения здорового 8-фунтового мальчика. Барбара была ранена в автокатастрофе 30 июня 1988 года, когда она была на третьем месяце беременности.После родов представитель больницы сказал: «Ее прогноз выздоровления [от травм ствола головного мозга] очень осторожный». («Редкая процедура помогает женщине в коме родить здорового ребенка», The Billings (MT) Gazette [AP Report], 12/11/88, стр. A4.) Тем не менее, «Барби» начала выходить из комы 10 декабря, в день после рождения ее сына Симона. Врачи не уверены, почему она пришла в сознание, но предполагают, что это могли быть гормональные изменения после родов. 14 февраля 1989 года USA Today передало это сообщение от Барбары Блоджетт, указав на письма, написанные на листе бумаги: «Никогда не сдавайтесь.(Подробнее см. Дело Нэнси Кляйн.)
Патти Уайт Булл
После 16 лет, проведенных в коме (стойкое вегетативное состояние), 42-летний Булл проснулся в день Рождества, 25 декабря 1999 г. Этот случай был описан как «совершенно необычный». Бык впала в кому во время рождения своего младшего ребенка, и последние 10 лет содержалась в доме престарелых в районе Бостона и нуждалась в «полном уходе». Специалисты отмечают, что большинство пациентов находятся в настоящей коме всего две-четыре недели.Бык требовал интенсивной речевой терапии и физиотерапии и, вопреки мнению экспертов, не имел серьезных когнитивных нарушений. («Чрезвычайное пробуждение», ABCNews.com, 1/4/2000)
Курт Коулман Кларк
Врачи собирались удалить органы 22-летнего мужчины из Северной Каролины, который, по их мнению, погиб в дорожно-транспортном происшествии, когда его нога дергалась. У Курта объявили «мертвый мозг», и его семья согласилась пожертвовать его органы. Но после того, как его нога пошевелилась, его доставили в отделение интенсивной терапии баптистской больницы в Уинстон-Салеме, где было обнаружено больше признаков жизни.(«Сюрприз для врачей — донор органов еще жив», Orlando Sentinel , 29.09.90.)
Жаклин Коул
44-летняя женщина из Мэриленда впала в кому, когда в ее мозгу лопнул кровеносный сосуд. Только респиратор и трубки сохранили ей жизнь. Врачи поставили ей диагноз «стойкое вегетативное состояние» и сказали, что ее шанс на выздоровление составляет примерно один на миллион. Прошли недели, и, наконец, ее семья обратилась в суд с просьбой разрешить отключить ее систему жизнеобеспечения.В разрешении было отказано, потому что, как позже объяснил судья, «у нее не было мертвого мозга. Я имел дело с живым человеком ». Всего через 6 дней после того, как судья объявил, что он отказывает в своем согласии, и через 6 недель после того, как она впала в кому, Джеки Коул проснулась. 15 мая 1986 года друг пришел, чтобы отдать дань уважения Джеки. Он взял ее за инертную руку и сказал: «Привет». К его удивлению, она открыла глаза и улыбнулась ему. С тех пор Джеки почти полностью выздоровел, за исключением долговременных и кратковременных проблем с памятью.(«Ее семья была готова вытащить вилку из строя — затем Джеки Коул внезапно очнулась от комы», Дэвид Ван Биема, People Magazine , 10/86, стр. 43-44.)
Кэрри Кунс
Когда эта 86-летняя жертва инсульта, у которой было объявлено, что она находится в «необратимом» вегетативном состоянии, начала говорить и есть самостоятельно, судье штата Нью-Йорк пришлось отозвать свое разрешение на удаление ее зонда для кормления. Миссис Кунс сбила с толку своих врачей, адвокатов и свою 88-летнюю сестру, которые добивались разрешения на удаление зонда для кормления.Миссис Кунс не проявляла никаких признаков настороженности в течение четырех с половиной месяцев. Когда она проснулась, ее врач рассказал ей о ее судебном деле и спросил, что она хотела бы сделать. Она ответила: «Это трудные решения». Позже она сказала своему назначенному судом адвокату, что «хотела бы подождать» принятия любого решения по поводу зонда для кормления. Ее врач Майкл Л. Вольф, геронтолог, сказал, что не может объяснить, что произошло, кроме как интересоваться «существованием чудес или стойкостью человеческого духа».(«Приказ о праве на смерть отменен, поскольку пациент в состоянии комы пробуждается», Сэм Хау Верховек, The New York Times , 13.04.89, стр. B3.)
Тоня Хлопок
Не ожидалось, что девочка из Миннесоты выживет после травмы в автокатастрофе, когда ей было 9 лет. Дважды перестала дышать и полтора месяца пролежала в коме. Ее восстановление было медленным, ее кратковременная память была нарушена, и ей пришлось посещать специальный учебный класс для умеренно умственно отсталых, но она окончила среднюю школу в июне 1988 года вместе с остальными старшеклассниками в возрасте 19 лет.(«Жертва комы выздоравливает и заканчивает среднюю школу», Форум Фарго-Мурхед [Отчет AP], 05.06.89, стр. A8.)
Пол Куллинан
39-летний канадский мужчина, который был застрелен из-за предполагаемой сделки с наркотиками и оставлен умирать, начал говорить после 17 месяцев комы. Врачи дали ему мало шансов на выздоровление после того, как 5 декабря 1987 года он получил ранение в лоб с близкого расстояния. («Выстрел из комы», The Toronto Star , 28.07.89, стр.A8.)
Брент Дойл
18-летний мужчина из Колорадо, получивший тяжелую черепно-мозговую травму в результате аварии на мотоцикле, пришел в сознание после двухмесячной комы. Врачи утверждали, что шансы Брента на выздоровление невелики, а его отец сказал: «Многие врачи действительно отказались от него». Через несколько дней после аварии его мозг не работал, но его родители никогда не теряли веру. Дон Дойл постоянно разговаривал со своим сыном и два или три раза в день проигрывал записанный на магнитофон напыщенный разговор защитника Майами Дельфинс Дэна Марино.Мать Брента связывает его выздоровление с «разговорной терапией». («Человек выходит из комы», Крис Ньюкомер, Rocky Mountain News [Денвер], 13 апреля 1989 г., стр. 1 и 36.)
Бриттани Эйхельбергер
3-летняя девочка из Питтсбурга, которая была возрождена после того, как ее нашли «клинически мертвой» в сугробе, была достаточно здорова, чтобы сесть на больничной койке и драться с медсестрами несколько дней спустя. («Малыш, найденный почти замерзшим в сугробе, восстанавливается», Форум Фарго-Мурхед , 28 декабря 1990 г., стр.1А.)
Елена Франко
Судмедэксперт констатировал смерть 82-летней женщины из Массачусетса в своем доме. Когда приехали работники похоронного бюро, чтобы забрать ее тело, они обнаружили, что она жива. Смущенный доктор Уильям Дж. Дин, младший медицинский эксперт округа Хамден, сказал: «Пульса не было. Она была спокойна, и мы не слышали сердцебиения. . . . Это впервые за всю мою карьеру судмедэксперта ». («Женщина Холиок оживает после того, как была объявлена мертвой», Джо Хини, The Boston Herald , 14.04.89)
Дон Гамильтон
32-летний мужчина из Миннесоты случайно выстрелил себе в бедро, перерезав артерию, во время охоты на оленей.Врачи больницы Святого Иосифа в Парк-Рапидс, Миннесота, сообщили, что Дон потерял почти всю кровь к тому времени, когда он прибыл в больницу. Они не записали ни пульса, ни артериального давления. Они дали ему кровь во время массивных переливаний, попытались залечить рану и заказали вертолет, чтобы доставить его в Северный мемориальный медицинский центр в Роббинсдейле, штат Миннесота. Там врачи сказали, что судя по всему, это смерть мозга. Его легкие наполнились жидкостью, и были вставлены трубки для их отвода. Потребовались трахеотомическая трубка и респиратор.Его почки отказали, потребовался почечный диализ. И все же он спал. Дон пролежал в коме 5 недель, а затем, услышав голоса медсестер и родителей, проснулся. Он узнал членов своей семьи, умно разговаривал и улыбался. Потом он заплакал. «Я никогда не видел, чтобы человек возвращался и жил из такой глубины», — сказал доктор Брюс Норбак, невролог. «Я долго думал о том, как он мог пережить все это», — сказал доктор Норбак. «Ему оказали отличную помощь в больнице Парк-Рапидс и чудесную медицинскую помощь здесь.На каждом этапе, когда нужно было что-то сделать, чтобы спасти его, это делалось агрессивно. . . . Я действительно не знаю, как он вернулся. Не думаю, что кто-то из нас знает. Доктор Георгий Неманич, хирург Дона, сказал: «Прошло меньше двух месяцев после того, как он выглядел мертвым и умершим, и он, возможно, сможет сохранить от 80 до 90 процентов своей ноги. Он пойдет. Он может выписаться из больницы через пять или шесть недель ». 14 декабря 1987 года Дон пришел в сознание и праздновал Рождество со своей семьей.(«Все тайны жизни и смерти не раскрыты в медицинских книгах», — Джим Клобучар, (Миннеаполис) Star Tribune , 26.12.87, стр. 1A.) Постскриптум: «Прихрамывая, Дон Гамильтон зашел в фотостудию Wayzata в эти выходные с женщиной, на которой он женится в июне ». («Он был на пороге смерти, прежде чем вернуться к новой жизни», — Джим Клобучар, Star Tribune , 26.02.89, стр. 1A.)
Конли Холбрук
26-летний мужчина, находившийся в коме после избиения восемь лет назад (27.11.82), пришел в сознание и назвал властям имена предполагаемых нападавших.Выздоровление произошло, когда Конли лечился от пневмонии в Мемориальной больнице Лексингтона в Хай-Пойнте, Северная Каролина. «Я была поражена», — сказала его мать. «Я никогда не отказывался от него. Это просто чудо. Хорошо, что он разговаривает дома. («Избитый человек выходит из комы, пальцы парой подозреваемых», Press-Telegram [AP Report], 3/6/91.)
Юнг Хсу
47-летняя калифорнийская женщина была сбита грузовиком 2 июня 1988 года, получила серьезные травмы головы и груди и находилась в коме 2 месяца, прежде чем проснулась и назвала имя своего мужа врачу.(«Женщина выходит из двухмесячной комы», The Plain Dealer, 14.08.88.)
Фернандо Ибарра
Профессиональный боксер, Ибарра очнулся через два месяца после того, как нокаутирующий удар заставил его перенести операцию на головном мозге в январе 1999 года. Врачи предсказывали, что Ибарра никогда не придет в сознание, и что если он это сделает, его умственные способности будут серьезно ограничены. Однако после пробуждения Ибарра мог крутить педали на канцелярском велосипеде, ходить вверх и вниз по лестнице, говорить и писать открытки с благодарностью и навещать испаноязычных студентов.Ибарра полностью помнил бой и аварию, повлекшую за собой черепно-мозговую травму. («Боксер продолжит выздоровление с семьей», St. Louis Post Dispatch , 3/25/99.)
Дженнифер Кио
Родителя 15-летней девочки из Флориды попросили пожертвовать органы после автомобильной аварии. Два дня спустя Дженнифер нацарапала сообщение: «Я хочу поговорить с мамой». После автомобильной аварии полиция заявила, что она мертва. Глаза Дженнифер были неподвижны и расширены, когда ее доставили в отделение неотложной помощи Мемориальной больницы в Голливуде, штат Флорида.Франсиско Понс. Когда он узнал о ее успехах, он сказал: «Это чудо». («Родители просили пожертвовать органы девочки, но они ей все равно понадобятся», The Modesto [CA] Bee [AP Report], 19.10.89, стр. A4.)
Нэнси Кляйн
13 декабря 1988 года 32-летняя жительница Нью-Йорка получила серьезное повреждение головного мозга в автомобильной катастрофе. Она была беременна. Врачи сказали ее мужу, что аборт может улучшить ее шансы на выздоровление. Мартин Кляйн после ожесточенной судебной тяжбы добился разрешения на аборт для своей жены.После аборта в феврале 1989 года Нэнси все еще находилась в коме, но, по сообщениям газет, она достигла достаточного прогресса, чтобы ее перевели в реабилитационный центр. («Женщинам в коматозном состоянии становится лучше после аборта», Вашингтон Times, 3/10/89, стр. B10.) Комментарий: Нет никаких доказательств того, что аборт действительно привел к улучшению состояния Нэнси. Попытка спасти своего ребенка могла быть не менее полезной для Нэнси, если не больше. Свекор Барбары Блоджетт позвонил матери Нэнси перед абортом, чтобы рассказать, что случилось с «Барби».Его беспокоило, «получат ли они всю информацию». Барбара была всего на 13 неделе беременности, когда она вошла в кому, родила ребенка и родила здорового ребенка. Ребенок Нэнси был прерван на 18 неделе беременности. — «Чудо умноженное на два», USA Today, 14.02.89.)
Эрл Лэннинг
В 1978 году 52-летний мужчина из Мичигана перенес кровоизлияние в мозг и оставался в полукоматозном состоянии в течение 10 лет. В марте 1988 года он внезапно стал «очень ясным», начал говорить и вспомнил многое из того, что происходило до того, как он был поражен.Врачи сказали, что стероиды изменили состояние Эрла: «Они смогли уменьшить опухоль его мозга, но его основная медсестра в Центре по уходу за ветеранами в Гранд-Рапидс приписывает значительную часть его выздоровлению медсестре, которая« постоянно разговаривала с ним ухаживая за ним ». («Эрл Лэннинг выходит из десятилетней комы», Penasee Globe , 23 марта 1988 г., том 103, № 27.)
Мария Лидия Эрнандес Лопес
В апреле 1999 года у Лопес начались головные боли, которые врачи обвинили в ее беременности.24 апреля она впала в кому после того, как в ее мозгу лопнул кровеносный сосуд. В мае семья согласилась отключить ее от системы жизнеобеспечения. Однако, когда священник давал последнее право, Лопес бормотала, кашляла и шаталась в своей постели. Через два месяца Лопес начал приходить в сознание, а через семь недель после начала испытания Лопес полностью проснулся. Через шесть дней она родила близнецов. («Женщина выходит из комы, рожает близнецов», Associated Press, 7/8/99, страница A07.)
Марчелло Манунза
Произнося «Мама», 25-летний итальянец вышел из почти трехлетней комы, пошевелил конечностями и заговорил.Он ответил на щекотку и поддержку со стороны своей семьи. Марчелло прошел специальную физиотерапию под руководством профессора из Филадельфии Глена Домана, сообщает итальянское информационное агентство ANSA. Теперь он может есть и понимать, что ему говорят. («Трехлетняя кома заканчивается», Регистр округа Ориндж , 20.07.90.)
Максимо Рене Менендес
25-летний мужчина из Флориды, который пил безалкогольный напиток с добавлением кокаина, 26 июля 1990 года впал в кому. Три недели спустя врачи отложили планы по отключению систем жизнеобеспечения, когда у него появились «явные признаки жизни».Максимо выпил бутылку объемом шесть унций «Пони Мальта» (колумбийский безалкогольный напиток), не зная, что он был отравлен дозой кокаина, в 1000 раз превышающей смертельную. Его семья получила постановление суда об отключении его системы жизнеобеспечения после того, как неврологи заявили, что у него не было мозговой активности, но когда респиратор был отключен, у него случился спазм в ногах, и он начал неглубоко дышать. («Жертва кокаинового напитка показывает слабый признак жизни», Rutland Daily Herald [AP Report], 15.07.90.)
Дон Осборн
В 1987 году подросток из штата Вашингтон получил серьезную травму головы в дорожно-транспортном происшествии.15-летняя мать-одиночка, Дон проснулась после 7 недель в коме, но забыла все и всех, кого знала. Потребовалась небольшая армия врачей, медсестер и терапевтов, чтобы помочь ей добиться того, чтобы она могла чистить зубы и произносить слова «кошка». Родители Доун, Уильям и Мэри Осборн из Federal Way, Вашингтон, считали, что она выжила чудом. Никто не мог предсказать, как далеко продвинется Дон, но к февралю 1989 года она научилась говорить и ходить, несмотря на то, что ее правая сторона была парализована, вернулась в школу в качестве ученицы специального образования и снова училась читать и писать. .Стандартные тесты показали улучшение ее интеллекта с уровня первого класса до уровня седьмого класса, и ее воспоминания медленно возвращались. («Учиться жить заново», Кэти Холл, Valley Daily News , 13 февраля 1989 г., стр. A1 и A3.)
Колин Пирс
Мужчина из Массачусетса, который находился в коме семь месяцев после автомобильной аварии в ноябре 1982 года, когда ему было всего 17 лет, вышел из комы с минимальной реакцией, но семья никогда не теряла надежды и продолжала разговаривать с Колином, как будто он мог отвечать.Спустя 7 лет он наконец заговорил, сказав матери, что любит ее. «Так замечательно думать, что наше время [потраченное на разговоры с ним] не было напрасным», — сказала приподнятая миссис Пирс. («Через семь лет сын может говорить», The Boston Globe [AP Report], 30.01.90.)
Безымянный пациент
45-летний мужчина из Висконсина, который провел 8 лет в вегетативном состоянии, проснулся после инъекции валиума во время обычной стоматологической процедуры 12 марта 1990 года. С тех пор этого человека несколько раз будили инъекциями валиума.Бывший пилот авиакомпании, мужчина пострадал в автокатастрофе. Во время приема лекарств он может оставаться в сознании до 12 часов за раз, может ходить и выполнять сложные математические вычисления. («Врачи озадачены выздоровлением человека из вегетативного состояния», The [Fargo-Moorhead] Forum , 29 марта 1990 г., стр. A17.)
Безымянный пациент
Пациентка с травмой головы, находившаяся в коматозном состоянии в течение шести лет и проживающая в доме престарелых, начала реагировать на окружающую среду и впоследствии прошла реабилитацию, которая привела к значительному выздоровлению.Речевые и психологические функции, которые были серьезно затронуты, значительно улучшились после девяти месяцев обучения. Хирургическое устранение контрактур привело к заживлению нескольких пролежней и позволило пациенту восстановить некоторую подвижность и навыки. В конце концов, пациентка вернулась домой, чтобы жить со своей семьей. («Физическая и хирургическая реабилитация пациента после 6-летней комы», Юстина Танехко, доктор медицины, и Пол Э. Каплан, доктор медицины, Arch Phys Med Rehabil , Vol. 63, 1/82). Джейн Д.Хойт, председатель Группы действий дома престарелых в Сент-Поле, Миннесота, прокомментировал: «Исследования комы необходимо поощрять. Голодные люди с тяжелыми формами инвалидности ошибочно запрещают исследования средств лечения! »
Цитаты из «Право на жизнь — и право на смерть», Law Guardian (Англия), 07.04.90
Кейт Эндрюс
Директор отдела медицинских и исследовательских служб Отделения травм головного мозга
Королевский госпиталь и дом
Путни Лондон SW15
«Две недели назад я встретил одного человека в U.С., который четыре года находился в вегетативном состоянии и теперь ходит ».
«Вероятно, наиболее вероятным является то, что людям с травмой головного мозга не позволяют достичь оптимального выздоровления, потому что им не предлагается возможность пройти программу реабилитации. . . . Опыт работы нашего отделения реабилитации после травм головного мозга показывает, что почти все пациенты, поступающие в ПВС, страдают от недоедания. . . и развили уродства, которые еще больше затрудняют выздоровление ».
«Реабилитация для этих пациентов не была опробована и не была признана недостаточной, она нужна, но слишком часто ее не пытались.”
.
 Но эту ситуацию мы переживаем из-за этого острого, из-за этого непредвиденного, из-за этого кровоизлияния в мозг, а также (…) из-за неуверенности в том, как состояние прогрессирует, например, как оно может быть.(…) Мы никогда не рассматривали ситуацию таким образом, как настоящий искусственный способ поддержания жизни, а скорее как процесс выздоровления или своего рода процесс, когда я думаю: это имеет смысл. И это все же не пренебрежение ее желаниями ».
Но эту ситуацию мы переживаем из-за этого острого, из-за этого непредвиденного, из-за этого кровоизлияния в мозг, а также (…) из-за неуверенности в том, как состояние прогрессирует, например, как оно может быть.(…) Мы никогда не рассматривали ситуацию таким образом, как настоящий искусственный способ поддержания жизни, а скорее как процесс выздоровления или своего рода процесс, когда я думаю: это имеет смысл. И это все же не пренебрежение ее желаниями ». Потому что я совершенно уверен, что она ни при каких обстоятельствах не захочет то, что имеет сейчас ».
Потому что я совершенно уверен, что она ни при каких обстоятельствах не захочет то, что имеет сейчас ». И у него уже были проблемы с желудком, и все же для меня это голод. Так что я бы не стал этого делать.Если его сердце сейчас упадет, и его не вернут, это будет другое дело. Но в остальном все будет как было. Я не мог этого сделать ».
И у него уже были проблемы с желудком, и все же для меня это голод. Так что я бы не стал этого делать.Если его сердце сейчас упадет, и его не вернут, это будет другое дело. Но в остальном все будет как было. Я не мог этого сделать ».