Ответы врачей на вопросы об ингаляторах / bwell-swiss.ru
Ответы врачей на часто задаваемые вопросы пациентов
Небулайзерная терапия1. Чем отличается «небулайзер» от «ингалятора»?
Небулайзер – это вид ингалятора, который производит аэрозоль с размером частиц менее 5 микрон для лечения всех отделов дыхательной системы. «Ингалятор» более широкое понятие. К ингаляторам относятся и паровые приборы, и небулайзеры. Сомневаетесь, что выбрать? Проверьте инструкцию и технические характеристики прибора.
2. Насколько эффективна ингаляционная терапия, чем она отличается от остальных методов лечения?
При ингаляционной терапии лекарство напрямую попадает в дыхательные пути, действует быстро и эффективно, происходит лучшая всасываемость препарата, отсутствуют или минимальны побочные действия. Ингаляции — самый современный и эффективный способ лечения кашля и других заболеваний нижних отделов дыхательной системы у детей и взрослых.
2. При каких болезнях рекомендована небулайзерная терапия?
Небулайзерная терапия применяется при лечении сухого кашля, ОРВИ, заложенности носа, обструктивном бронхите, бронхиальной астме, пневмонии и ложном крупе и других бронхо-легочных заболеваниях.
3. Какой эффект оказывает небулайзерная терапия?
Все зависит от того, какой препарат используется. Это может быть бронхорасширяющее, противоотечное, муколитическое, антисептическое действие — все зависит от назначения врача и решаемой проблемы.
4. Можно ли применять небулайзерную терапию для профилактики? Например, бронхита нет, есть сухой кашель.
Если есть кашель, то состояние болезни уже присутствует и нужен небулайзер. Если же признаки заболевания отсутствуют, то и ребенок совершенно здоров, и лишнее лечение ни к чему. Приобретите увлажнитель воздуха для создания благотворного климата в детской, это важно.
6. Подойдет ли небулайзерная терапия для лечения боли в горле, насморке?
Подойдет ли небулайзерная терапия для лечения боли в горле, насморке?
Насморк относится к заболеваниям верхних дыхательных путей, если используется небулайзер с физраствором и для ингаляции применяется маска, то разжижается мокрота в носоглотке, поэтому, да, помогает.
7. Почему именно детям показана небулайзерная терапия?
Дети часто отказываются пить лекарство, потому что оно невкусное. Кроме того, нередки аллергические реакции на прием суспензий и сиропов. Небулайзерная терапия широко применяется педиатрами для облегчения симптомов заболевания, так как этот метод позволяет доставить лекарство напрямую в больной орган, избежать побочного воздействия.
8. С какого возраста можно использовать небулайзер?
Небулайзерная терапия подходит для детей с рождения по назначению врача.
9.Ребенок боится ингалятора, что делать?
Приобретите модель, созданную специально для детей! Это может быть небулайзер-игрушка от швейцарского производителя B.
10.Есть ли противопоказания? Какие?
Небулайзерную терапию не рекомендуется проводить при повышенной температуре. Помните, небулайзерная терапия должна назначаться врачом.
Эффект от ингаляции зависит от заболевания и назначенного препарата. Например, при использовании гормонального препарата эффект заметен сразу – симптомы заболевания «снимаются» как только ребенок начинает дышать в небулайзер.
Выздоровление при использовании небулайзера наступает в среднем 1.5-2 раза быстрее, чем без его использования.
12.Какие лекарства можно использовать для ингаляций с небулайзером?
Все лекарственные препараты, предназначенные для небулайзерной терапии.
13.Врач назначил ингаляции 3 раза в день по 10 минут, но ингалятор распыляет лекарство быстрее/медленнее, что делать?
Обратите внимание, что первичным при назначении является объем лекарственного препарата. Врач также может рекомендовать оптимальное время ингаляции – например, 5 или 10 минут. Но фактическая продолжительность ингаляции зависит от технических характеристик небулайзера (скорости распыления, остаточного объема лекарства) и вязкости лекарства. Это значит, что разные небулайзеры будут распылять один и тот же раствор за разное время. Учитывайте это при подготовке препарата: можно добавить большее количество физраствора, чтобы объем лекарства соответствовал оптимальному времени процедуры. В ассортименте B.Well есть небулайзеры MED-121 и MED-125, которые имеют регулируемую скорость распыления и позволяют выбрать оптимальный темп ингаляции.
При использовании небулайзера выздоровление наступает в 1,5-2 раза быстрее!
Помните, что отвары трав, масла и сиропы в ингалятор заливать нельзя! Для небулайзерной терапии подходят только специальные стерильные препараты, которые назначает врач.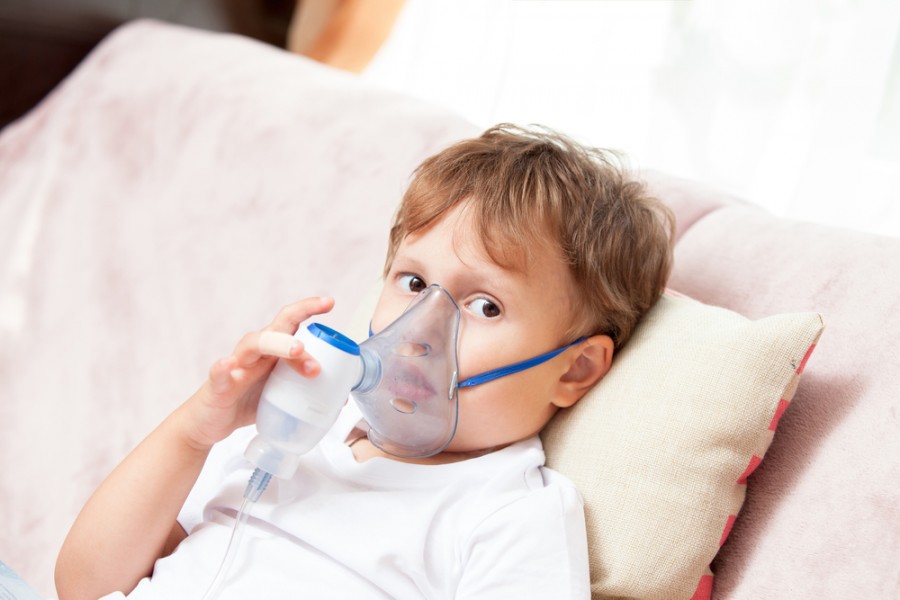
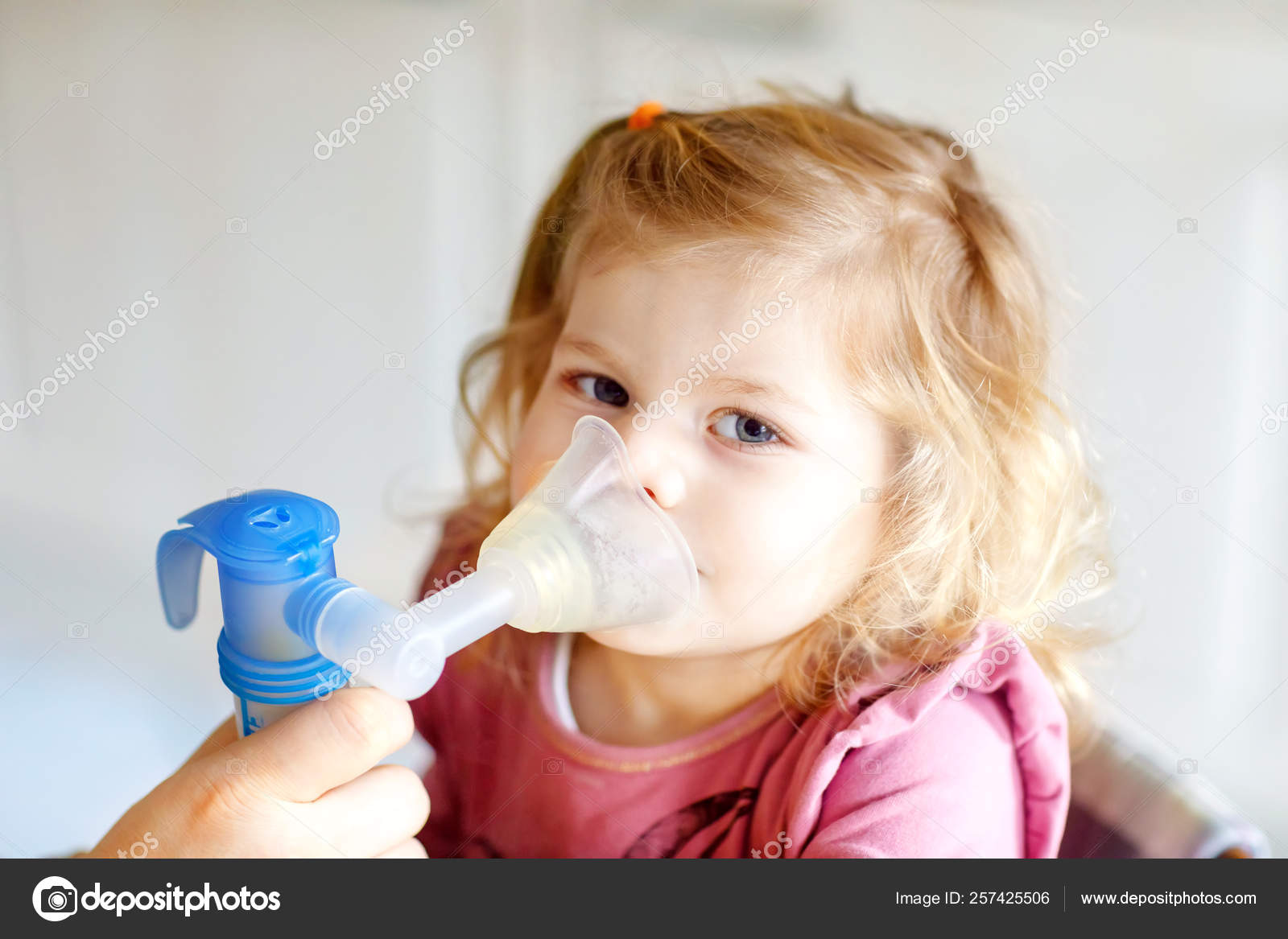
Как сделать правильно ингаляцию с физраствором? Ингаляции физраствором ребенку
Человек может заболеть в любое время года. Причин этому много: слабый иммунитет, резкие перепады температуры, банальный сквозняк и многое другое. Современные родители не хотят лишний раз давать ребенку сильные лекарственные препараты, ведь любое средство имеет много побочных эффектов, а взрослые часто мучаются от аллергии на таблетки. И тем, и другим сможет помочь обычный физраствор. Он помогает устранить ринит, ларингит, фарингит, бронхит, воспаление легких и многие другие заболевания дыхательных путей.
Если вы не знали, то физраствор можно приготовить даже в домашних условиях. Для этого нужно взять 1 литр кипяченой воды и 10 грамм соли. Тщательно перемешать соль, и раствор готов. Хранить его нужно в холодильнике не больше суток. Иначе вместо лечебного действия он окажет противоположное. Перед использованием раствора его необходимо подогреть.
Ингаляции физраствором при кашле
Почему же из всех лекарственных средств физраствор оказывается самым лучшим? Все очень просто. Маленькие дети не умеют глотать таблетки, к тому же у фармпрепаратов много побочных эффектов; капли практически сразу попадают в пищевод; мази задерживаются на слизистой оболочке, но практически не достигают дыхательных путей; действие аэрозолей кратковременно.
Какими же достоинствами обладает физраствор? Применение этого средства не вызывает аллергии и других побочных явлений, оказывает увлажняющее действие на слизистую носоглотки. Кроме того, соль является хорошим антисептиком. При попадании на слизистую она убивает болезнетворные бактерии. Также соль смягчает кашель и помогает вывести мокроту из легких.
Как делать ингаляцию с физраствором?
Для проведения лечебных процедур все-таки лучше брать физраствор в аптеке, потому что там он продается в стерильном виде.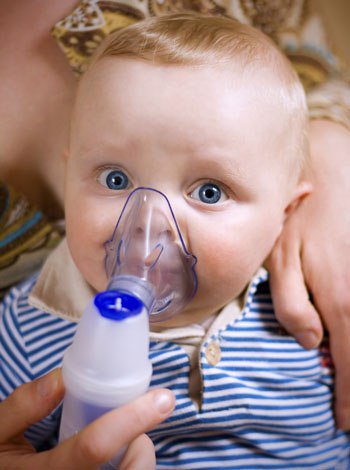
Для устранения кашля необходимо налить физраствор в ингалятор и глубоко вдыхать его пары. При сильном кашле в лечебную жидкость можно добавлять лекарственные средства.
При сухом кашле назначаются препараты «Беродуал» или «Пульмикорт». При влажном лучше использовать средства «Лазолван», АЦЦ, «Флуимуцил». Также в физраствор можно добавлять антибиотики: «Биопарокс», «Флуимуцил» и т.д.
Нужно помнить о важности температурного режима. Для детей младше 3 лет физраствор должен быть не теплее 30 градусов, до 5 лет – 40 градусов. С 6 лет можно применять лечебную жидкость температурой в 52 градуса, а для взрослых – в 54 градуса.
Детям до трех лет ингаляции можно делать один раз в сутки, от 3 лет и взрослым – трижды в день. Курс лечения будет зависеть от вида кашля и наличия осложнений, а также от возраста.
Что такое небулайзер?
Небулайзер – это специальный аппарат, в котором лекарственные жидкости превращаются в капли. Последние, попадая на слизистую носоглотки или легких, проникают внутрь и оказывают очень хороший терапевтический эффект.
Последние, попадая на слизистую носоглотки или легких, проникают внутрь и оказывают очень хороший терапевтический эффект.
Какие же отличия имеет эта ингаляция физраствором? Небулайзером смогут пользоваться как самые маленькие дети, так и пожилые люди. Все дело в том, что при использовании этого прибора не нужно делать сильный вдох или подстраиваться под его работу. Вдох делается тогда, когда вам это удобно. Лекарство никуда не испаряется, а находится в специальном резервуаре.
На мелкие частицы физраствор распадается при помощи специального компрессора, встроенного в прибор и работающего от сети.
Основные правила ингаляции небулайзером
Тщательно вымойте руки.
2. Соберите небулайзер.
3. Подготовьте лекарственное вещество и подогрейте его до необходимой температуры.
4. Влейте раствор в стаканчик небулайзера.
5. Плотно закройте устройство и присоедините к нему лицевую маску, мундштук или носовую канюлю.
6. Соедините небулайзер с компрессором.
7. Включите компрессор и начинайте вдыхать лекарственное средство.
8. После окончания процедуры выключите компрессор и отсоедините прибор.
9. Промойте все части небулайзера 15%-ным содовым раствором.
10. Прокипятите все в течение 10 минут.
11. Высушите составные части прибора и храните их в чистой салфетке.
Проведение процедуры при насморке
Ингаляцию с физраствором можно проводить даже новорожденным детям. Попадая на слизистую носа, лечебная жидкость смягчает ее и способствует выведению слизи. При насморке процедуру нужно проводить каждые 4 часа. Начинать лечение нужно при первых проявлениях недуга, если болезнь длится уже несколько дней, физраствор не поможет. Потребуется применение лекарственных препаратов.
В ингаляцию с физраствором можно добавлять различные эфирные масла, например, хвои, эвкалипта. Также используют сок алоэ или каланхоэ.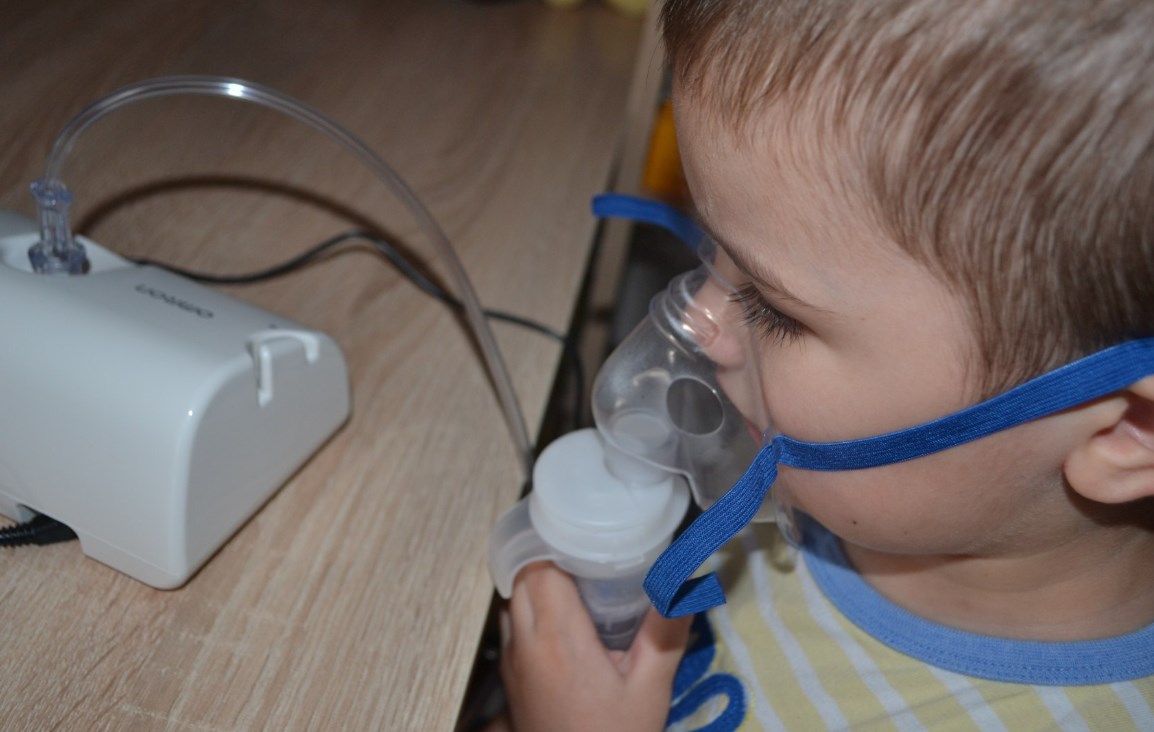 Но применять все эти средства нужно с осторожностью. Очень часто они вызывают аллергию.
Но применять все эти средства нужно с осторожностью. Очень часто они вызывают аллергию.
Правила проведения ингаляции при насморке
1. Температура раствора должна быть не ниже 37 градусов и не выше 45.
2. С осторожностью используйте эфирные масла.
3. При использовании эфирных масел нужно помнить, что для лечебного действия требуется всего несколько капель.
4. Лечение должно быть постоянным — ежедневно, каждые 4 часа, до исчезновения признаков заболевания.
Правила использования ингалятора
1. Перед процедурой вымойте руки.
2. Запрещено проводить ингаляцию сразу после еды. Лучше подождать 1,5 часа и затем начинать лечение.
3. В период лечения необходимо отказаться от курения хотя бы за 1 час до проведения процедуры.
4. Во время проведения процедуры нельзя разговаривать.
5. На пациенте должна быть легкая одежда, не затрудняющая дыхание.
6. При заболевании верхних дыхательных путей (насморке) вдох и выдох нужно делать через нос.
7. При недугах нижних дыхательных путей (бронхите, воспалении легких) вдох и выдох делают через рот.
8. Если в раствор был добавлен гормональный препарат, после процедуры нужно ополоснуть рот. Детям можно просто дать попить воды. Если использовалась маска, то нужно умыть лицо и глаза.
9. После ингаляции необходимо 30-40 минут лежать. Нельзя курить, выходить на улицу, тем более в холодное время года.
При многих болезнях нам помогают ингаляции. Насморк или кашель можно отнести к категории легких недугов, если у вас есть ингалятор и физраствор. Ингаляции физраствором ребенку никогда не навредят. Очень часто у малышей возникает заложенность носа из-за сухого воздуха в квартире. В этом случае также можно использовать ингаляции. Вдыхать физраствор ребенку понравится, ведь он не имеет горького вкуса (как таблетки) или неприятного запаха (как мази).
Лечение насморка или не очень сильного кашля можно начать и без назначений врача. Но добавлять лекарственные препараты в ингаляцию с физраствором нужно только после консультации с терапевтом.
Показания к проведению ингаляции у детей. Особенности процедуры
Применение ингаляций для детей – когда нужно делать, технология процесса, особенности процедуры
Лечение простуды у детей – дело хлопотное, но если пользоваться не только современными лекарственными препаратами, а и хорошо знакомыми, проверенными методами, то можно значительно упростить этот процесс. Применение ингаляций для детей во время простуды всегда считалось оправданным – и народная медицина, и официальные научные мужи одобряют подобные процедуры, а такое единодушие встретишь редко.
Родители должны понимать, что ингаляции – лечебная процедура, поэтому ее нужно проводить с соблюдением некоторых правил.
Особенности проведения ингаляций детям
Очень важно понимать, что ингаляции должны делаться ребенку только после консультации с врачом – специалист не только оценит возможные риски проведения такой процедуры, но и подробно расскажет, какие делать ингаляции ребенку, как долго и в каких дозировках. Но если врача «под рукой» нет, то стоит запомнить следующие рекомендации:
Но если врача «под рукой» нет, то стоит запомнить следующие рекомендации:
- Ингаляции будут полезными при любом виде кашля – сухом или мокром. Воздействуя непосредственно на слизистые дыхательных путей, ингаляционный пар способствует образованию и полноценному отхождению мокроты.
- Простуда, как правило, сопровождается не только кашлем, и многие родители задаются вопросом, делать ли ребенку ингаляции при насморке. Ответ специалистов однозначный – обязательно! Причем, одинаково эффективными будут ингаляции на отварах лекарственных трав, на эфирных маслах и назначенных врачом медикаментах. Кстати, родители могут совмещать ингаляции от кашля и насморка, лечебный эффект все равно будет оказываться.
- Делать ингаляции нужно только через пару часов после приема пищи. Нужно приложить усилия, чтобы ребенок делал правильные вдохи и выдохи, не рекомендуется отвлекать его книжкой или мультфильмами, разговаривать во время процедуры больному также нельзя.
Более подробную информацию о том, сколько дней можно делать ингаляции ребенку, какие лекарственные растения и эфирные масла могут использоваться, можно получить на страницах нашего сайта Добробут. ком.
ком.
Очень важно понимать, что даже такие безобидные, на первый взгляд, процедуры, имеют противопоказания к проведению. Например, ингаляции для ребенка будут находиться под запретом в случае частого возникновения у него носовых кровотечений, при ангине и диагностированных заболеваний сердца. Многие родители задаются вопросом, можно ли делать ингаляции при температуре детям? Ответ категоричен – нет! Даже незначительное повышение температуры тела (до субфебрильных показателей) является строгим противопоказанием к проведению ингаляций.
Как правильно проводить ингаляции
Ингаляции могут проводиться старым способом – в кастрюлю или другую посуду наливается подготовленный раствор с лекарственным средством, ребенок наклоняется над сосудом, а сверху его накрывают одеялом. Родители должны быть предельно внимательны и не допускать нахождения в таком «укрытии» ребенка одного, стоит вместе с ним пройти процедуру. Температура воды должна быть не выше 40 градусов, а максимальное расстояние между лицом ребенка и водой должно быть 30 см. В связи с развитием современной медицины и введением в эксплуатацию многочисленных инструментов и приборов возникает закономерный вопрос, можно ли делать ингаляции небулайзером ребенку. Да, врачи разрешают такие процедуры, тем более этот прибор просто в применении и позволяет обеспечить направленное воздействие лечебного пара.
В связи с развитием современной медицины и введением в эксплуатацию многочисленных инструментов и приборов возникает закономерный вопрос, можно ли делать ингаляции небулайзером ребенку. Да, врачи разрешают такие процедуры, тем более этот прибор просто в применении и позволяет обеспечить направленное воздействие лечебного пара.
Какие средства лучше использовать для ингаляций:
- эфирные масла ментола, сосны, эвкалипта, можжевельника и герани помогут избавиться от заложенности носа и снизят отечность слизистой при насморке;
- чабрец, душица, лаванда, мать-и-мачеха эффективны при першении в горле и сухом кашле;
- листья дуба, березы, цветки ромашки лекарственной, можжевельник и листья черной смородины помогают в начальной стадии ринита, когда из носовых ходов выделяется прозрачная слизь;
- раствор пищевой соды, сбор из листьев малины и перечной мяты, липовый цвет, мать-и-мачеха целесообразно использовать при проведении ингаляций против кашля (и влажного, и сухого).

Обратите внимание: все перечисленные ингредиенты относятся к категории аллергенов, поэтому перед проведением ингаляционных процедур нужно обязательно исключить неадекватную реакцию детского организма на них.
Обычно ингаляции назначаются детям старше 2 лет, но есть ситуации, когда именно эта лечебная процедура может быстро облегчить состояние больного, имеется четкая инструкция, как делать ингаляции детям до года, но целесообразно будет доверить эту работу профессионалам.
Ингаляции могут стать единственно эффективным способом быстро вылечить простуду у ребенка или облегчить его состояние, снизив интенсивность кашля. Самое главное – правильно их проводить, чтобы выздоровление не сопровождалось неприятными последствиями.
Связанные услуги:
Консультация педиатра
Ингаляции при сухом и влажном кашле у детей небулайзером
Ингаляции весьма эффективный метод, используемый для лечения сухого или мокрого кашля у детей. Сегодня, также как и десятки лет, назад, ингаляции назначают при самых запущенных воспалениях дыхательной системы в комплексе с основной терапией. Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.
Сегодня, также как и десятки лет, назад, ингаляции назначают при самых запущенных воспалениях дыхательной системы в комплексе с основной терапией. Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.Давно доказано практической медициной, что ингаляция является щадящим и безопасным, а главное очень действенным методом лечения кашля у детей. Это к тому же отличная альтернатива таблеток, микстур и инъекций, нередко вызывающих побочные явления и эффекты. Если нет осложнений, то правильно начинать лечить с помощью небулайзеров – надежного инструмента в борьбе с кашлем. Ингаляционная терапия позволяет лечебным средствам проникать в глубокие отделы дыхательной системы. Это возможно благодаря молекулам пара, усиливающим действие лекарств и устраняющим спазмы гладкой мускулатуры дыхательных органов и способствующим разжижению мокроты.
На сегодняшний день аптеки предлагают небулайзеры двух видов:
 Из-за способности разрушать активные вещества лекарств не используется для антибиотиков или гормонов.
Из-за способности разрушать активные вещества лекарств не используется для антибиотиков или гормонов.Перечень препаратов допустимых при использовании небулайзеров
При сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести ее из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением: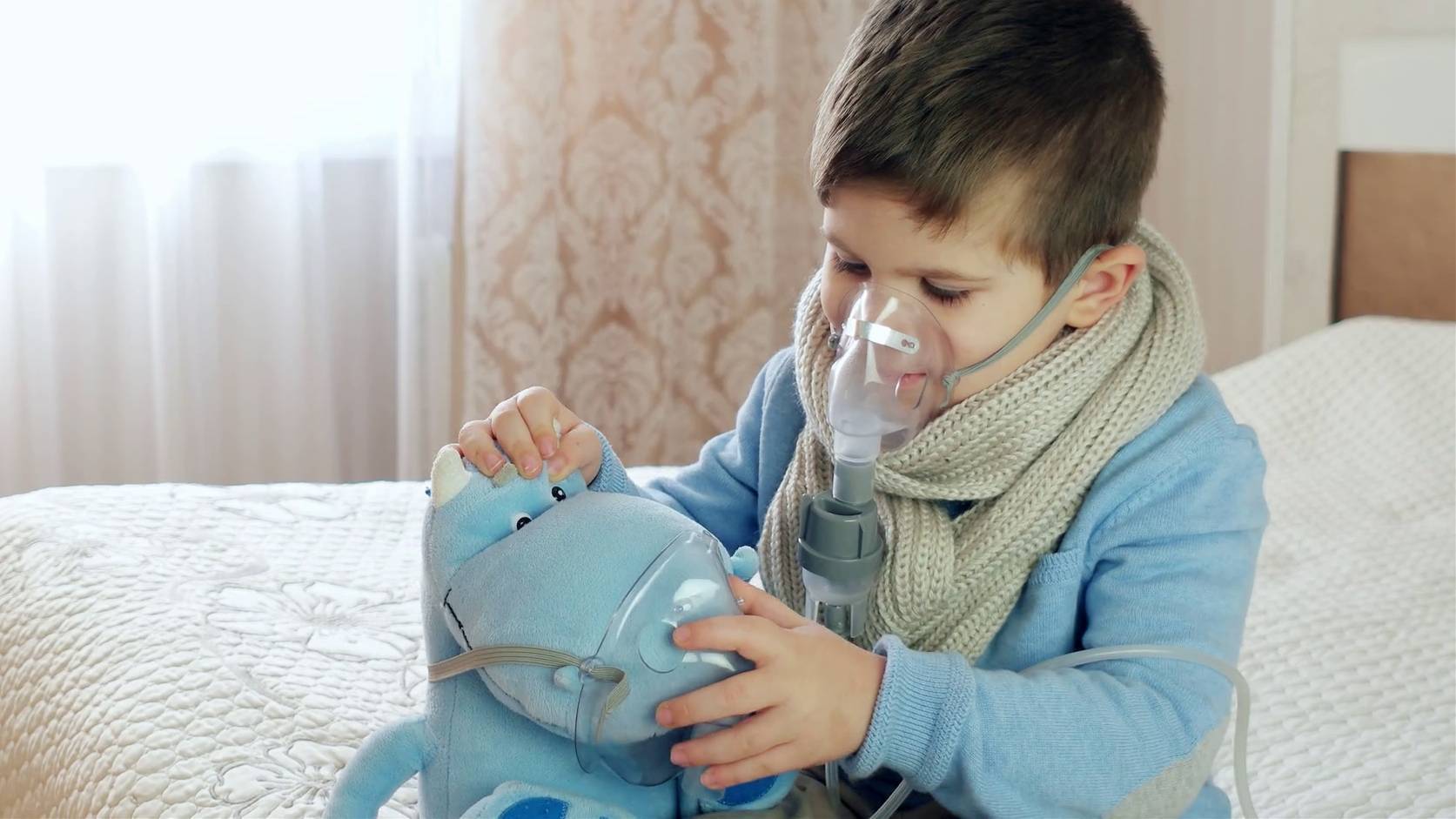
 Разводят с физраствором в соотношении 1:1. Курс лечения – 5 дней.
Разводят с физраствором в соотношении 1:1. Курс лечения – 5 дней.
 Рекомендуемую дозу препарата разводят 2 мл физраствора.
Рекомендуемую дозу препарата разводят 2 мл физраствора.
Схема последовательности в случае проведения ингаляций несколькими препаратами:
1) Ингаляции бронхорасширяющими препаратами;2) Через 20 минут применяют средства, разжижающие мокроту;
3) Через 30 минут — ингаляции антисептическими средствами;
4) Противовоспалительные препараты используют без перерыва после антисептиков;
5) Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Все растворы необходимо подогревать до комнатной температуры.
Ингаляции с минеральной водой
Минеральная вода, как средство для ингаляции, абсолютно безвредна, так как является натуральным природным продуктом, не имеющим в своем составе синтетических препаратов. В то же самое время, минеральные ингаляции не менее эффективны специальных лекарственных средств. В водах некоторых природных источников растворены необходимые организму минеральные соли. Именно их целебное воздействие при правильном использовании минеральной воды облегчает боль в горле и уменьшает воспалительные процессы в легких и бронхах. Все чаще сейчас врачи рекомендуют использовать минеральную воду для ингаляций.
Какую минеральную воду лучше использовать для ингаляций? Хорошо подходит для этих целей любая щелочная вода, например, «Нарзан», «Ессентуки», «Боржоми», «Дарида» и др.
Лечение насморка
Для одной процедуры потребуется 2-5 мл воды. Делать ингаляции можно через каждый час. Только нужно помнить, что начинать можно только спустя 1,5-2 часа после еды или физических нагрузок, так как ваш организм перед ингаляцией должен находиться в спокойном и расслабленном состоянии. Дыхание не должно ничем затрудняться. Данная процедура успешно послужит для разжижения мокроты в носовой полости и горле и быстрому их очищению от накопившейся слизи.
Только нужно помнить, что начинать можно только спустя 1,5-2 часа после еды или физических нагрузок, так как ваш организм перед ингаляцией должен находиться в спокойном и расслабленном состоянии. Дыхание не должно ничем затрудняться. Данная процедура успешно послужит для разжижения мокроты в носовой полости и горле и быстрому их очищению от накопившейся слизи.
Лечение кашля
При ингаляции щелочная среда минеральной воды сделает свое дело. Мельчайшие капельки проникнут в легкие, бронхи, попадут в каждый воспаленный участок. Кашель из сухого превращается в продуктивный, слизистые оболочки дыхательных путей смягчаются. Мокрота начинает быстро выводиться из легких или бронхов. Вожно помнить, что при ангине, пневмонии или отеке легких ингаляции делать запрещается!
Также соблюдайте следующие правила ингаляции с минеральной водой:
1. Прежде всего, нужно знать, что ребенку, у которого диагностированы сердечная или дыхательная недостаточность, а также, наблюдаются частые носовые кровотечения, любые ингаляции противопоказаны.
2. Не забудьте перед ингаляцией убедиться, что у ребенка нет высокой температуры. В этом случае процедуру придется отменить.
3. Заблаговременно до ингаляции выпустите газ из бутылки с минеральной водой. Для этого перелейте часть воды в стакан, хорошо перемешайте, дайте отстояться не менее часа.
4. С помощью специальной измерительной емкости налейте в небулайзер требуемую для ребенка дозу минеральной воды.
5. Если у ребенка бронхит, заболевание трахей, глотки, то ему следует вдыхать аэрозольное вещество через рот, а если вы лечите воспалительные процессы носа – то вдыхать нужно через нос. Заранее потренируйте малыша, для того, чтобы он дышал без напряжения.
6. Ингаляцию проводите через час или полтора часа после еды. Кроме того, после процедуры в течение часа не давайте малышу пить, есть, а также, разговаривать.
7. Ребенку до 5 лет максимальная длительность ингаляции всего 3 минуты, детям постарше – 5-10 минут. В течение дня проводите ребенку не более 1-2 ингаляции.
Температура нагревания минеральной воды
Минеральную воду для ингаляции можно использовать без нагревания и с подогревом. Соответственно, различают ингаляции влажные (температура воды до 30 С), тепло-влажные (температурой 30-40 С) и паровые (подогрев до кипения). Малышу до года лучше использовать влажные минеральные ингаляции. Для этих целей идеально подойдет небулайзер, снабженный специальной маской для вдыхания. Для детей постарше используют тепло-влажные ингаляции. А вот паровые ингаляции детям применять не рекомендуется. В этом случае существует большая вероятность получения ожогов слизистой оболочки внутренних органов.
Лазолван Раствор для приема внутрь и ингаляций. Инструкция по применению.
Применение у детей
Раствор для приема внутрь и ингаляций Лазолван® разрешен к применению у взрослых и детей с рождения.
Выделяют следующие способы применения и дозы
1. В виде раствора для приема внутрь:
- Детям младше 2 лет — по 1 мл или 25 капель 2раза в сутки.

- В возрасте 2 — 6 лет — по 1 мл или 25 капель 3 раза в сутки.
- Детям в возрасте 6 — 12 лет: по 2 мл или 50 капель 2-3 раза в сутки.
- Взрослым и детям старше 12 лет – 4 мл (=100 капель) 3 раза в сутки.3
Как принимать Лазолван® правильно? Для того чтобы облегчить прием раствора детям, можно добавить Лазолван® в жидкость: питьевую воду, чай, сок или в молоко. Принимать препарат можно независимо от приема пищи.
2. Лазолван® раствор можно использовать для ингаляций с помощью современных моделей ингаляторов, кроме паровых. Перед ингаляцией Лазолван® смешивают с 0,9% раствором хлорида натрия (физиологический раствор) в пропорции один к одному.
- Для детей до 6 лет на 1 ингаляцию используют 2 мл раствора Лазолван®. Соответственно, в чашу ингалятора нужно добавить 2 мл раствора 0,9% раствора хлорида натрия. Ингаляции можно делать 1-2 раза в сутки.
- Взрослым и детям старше 6 лет на одну ингаляцию берется 2-3 мл раствора Лазолван®, который смешиваeтся с 2 мл 0,9% раствора хлорида натрия.
 В сутки рекомендуется делать 1-2 ингаляции.3
В сутки рекомендуется делать 1-2 ингаляции.3
Готовый разведенный раствор для приема внутрь и ингаляций Лазолван® рекомендуется подогреть до температуры тела (36 — 37°С).
Важно, чтобы ребенок во время процедуры дышал глубоко, медленно, через рот. Дышать нужно обычно, спокойно. Ингаляцию нужно проводить в положении сидя, при этом ингалятор держат перед собой. Во время процедуры не рекомендуется разговаривать.4
Лазолван® раствор для приема внутрь и ингаляций не рекомендуется смешивать с кромоглициевой кислотой и щелочными растворами.3
При лактации
В период лактации применять лекарственный препарат, в том числе в виде таблеток, раствора, сиропа противопоказано, так как амброксол, действующее вещество Лазолван®, проникает в грудное молоко. В данном случае лечится мать, а не малыш, поэтому ему этот препарат не нужен.3
Применение при беременности
Лазолвана® раствор для приема внутрь и ингаляций не используется для лечения женщин в I триместре беременности вне зависимости от способа применения.![]() 3
3
Любая форма Лазолвана® может использоваться во II и III триместрах, но только в том случае, если эффективность и польза для матери будут выше, чем возможные негативные риски для плода.
Организм будущей матери функционирует немного иначе, чем организм вне беременности. Чтобы снизить риск негативного влияния препарата на женщину и ее плод, необходим тщательный подход к подбору медикаментозной терапии. Решение о назначении препарата может принять только специалист здравоохранения после оценки соотношения риска и пользы для пациентки.1, 2
При нарушениях функции почек
Применение Лазолвана® раствора для приема внутрь и ингаляций для взрослых при нарушениях работы почек, почечной недостаточности должно осуществляться с осторожностью.3 Дело в том, что около 83% амброксола, действующего вещества Лазолван®, выводится через почки в течение нескольких дней. Однако, при нарушении функции почек процесс выведения лекарственного препарата может проходить медленнее. 1
1
При почечной недостаточности, в крови накапливаются токсины. Они также меняют работу многих органов и систем (в частности, сердца и сосудов, крови, щитовидной железы и т. д.) и это также может повлиять на то, как будет действовать лекарственный препарат.
Почечная недостаточность может повлиять на характер выведения веществ. Поэтому назначение лекарственного препарата пациентам с почечной недостаточностью требует проведения дополнительных анализов, чтобы откорректировать дозу до необходимой.1
При нарушениях функции печени
С осторожностью следует применять Лазолван® при болезнях печени, а особенно при печеночной недостаточности.3
Печень играет одну из ведущих ролей в биотрансформации (превращении лекарственных веществ в доступную для усвоения и выведения форму), их распределении в организме, выведении. Болезни печени могут привести к различным изменениям этих процессов.
Действующее вещество
Действующим веществом, то есть средством, оказывающим лечебной действие, является амброксола гидрохлорид в дозе 7,5 мг в 1 мл раствора. 3
3
Амброксол — муколитическое средство. Он способствует защите легких, т.к. стимулирует образование сурфактанта— вещества, препятствующего спаданию альвеол, и стимулирует цилиарную активность.5, 6
Его эффективность при кашле связана со способностью разжижать мокроту и способствовать ее выведению за счет усиления движения ресничек — особых клеток, выстилающих внутреннюю поверхность дыхательных путей. Реснички синхронно движутся по направлению к выходу в носоглотку, направляя туда мокроту.3, 6
инструкция по применению и какие использовать
|
Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
-
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
-
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
-
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
-
Антибактериальные препараты, антисептики.
 Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
-
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
-
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
-
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
-
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
-
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.

-
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
-
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
-
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.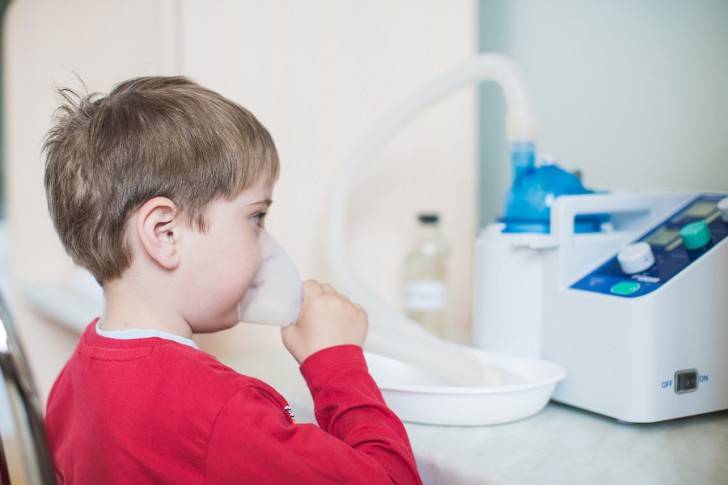
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
-
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
-
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
-
Синупрет.
 Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
-
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
-
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки.
 Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
-
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
-
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием.
 Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
-
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
-
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Ангина – гнойное воспаление миндалин.
-
Хлорофиллипт в том же разведении, что и для бронхита.
-
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.
- Фурацилин. Антибактериальное средство. Его не разводят, оно практически не имеет противопоказаний, применимо с детского возраста. Используется 2 мл для детей, 5 мл для взрослых. Можно применять 2-3 раза в день.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
Краткие выводы
- Раствор для ингаляции выбирается исходя из диагноза поставленного врачом.

- Раствор для ингаляции детям должен выбираться только под руководством врача, так как дети более чувствительны на лекарства.
- Взрослый выбирает раствор для ингаляции в зависимости от состояния здоровья. Если человек страдает от иммунодефицита, не использование антибиотиков, в любом другом случае применяется любое лекарство в зависимости от поставленного диагноза
Как использовать, для детей и меры предосторожности
Небулайзер — это тип дыхательного аппарата, который позволяет вдыхать пары лекарственных препаратов.
Небулайзеры не всегда назначаются от кашля, но могут использоваться для облегчения кашля и других симптомов, вызванных респираторными заболеваниями.
Они особенно полезны для младших возрастных групп, у которых могут быть трудности с использованием портативных ингаляторов.
Невозможно получить небулайзер без рецепта. Поговорите со своим врачом, если у вас или у вашего любимого человека постоянный кашель, который можно вылечить с помощью небулайзера.
Продолжайте читать, чтобы узнать больше о преимуществах и потенциальных недостатках этих дыхательных аппаратов.
Стоит подумать о небулайзере для облегчения кашля, но самое важное — сначала определить первопричину кашля.
Кашель — это симптом, а не состояние. Ваше тело использует кашель как способ реагировать на раздражители легких или горла.
Кашель может быть вызван множеством краткосрочных и долгосрочных состояний, в том числе:
Роль небулайзера заключается в том, чтобы быстро обеспечить ваши легкие лекарствами, с чем ингалятор может не справиться. .
Небулайзеры работают с естественным дыханием, поэтому они могут быть идеальными для людей, которым трудно пользоваться ингаляторами, например младенцев и маленьких детей.
Тем не менее, вы всегда должны проконсультироваться со своим лечащим врачом, прежде чем использовать его, чтобы убедиться, что у вас есть правильные лекарства и дозировка для вас или вашего ребенка.
Проконсультируйтесь с врачом перед использованием
Всегда спрашивайте врача перед использованием небулайзера, чтобы убедиться, что у вас есть лекарства и их дозировка, подходящие для вас или вашего ребенка.
Использование небулайзера может помочь уменьшить воспаление в легких и / или открытых дыхательных путях, особенно в случае респираторных заболеваний, таких как астма.
Люди с другими респираторными заболеваниями, такими как ХОБЛ, у которых есть легочные осложнения от простуды или гриппа, также могут получить пользу.
Как только лекарство попадает в легкие, вы можете почувствовать облегчение от таких симптомов, как одышка, хрипы, стеснение в груди и кашель.
Обычно небулайзеры не лечат только причину кашля.
Хронический кашель требует, чтобы ваш лечащий врач разработал долгосрочный план лечения, который поможет уменьшить ваши симптомы.
Для использования небулайзера требуется сама машина, а также прокладка или маска, которые помогут вам дышать паром.
Также требуются жидкие лекарства, такие как:
- альбутерол
- гипертонический раствор
- формотерол
- будесонид
- ипратропий
Небулайзеры могут использоваться на краткосрочной основе, например, в случае астмы обострение или респираторные проблемы, связанные с простудой.
Их также иногда используют в качестве профилактических мер, чтобы уменьшить воспаление и сжатие, чтобы вам было легче дышать.
Лекарственные пары также могут помочь расщепить слизь, если у вас вирус или респираторная обострение.
Наличие кашля вместе с другими симптомами респираторной обострения, такими как хрипы и затрудненное дыхание, может указывать на необходимость использования небулайзера.
Если у вас нет небулайзера, ваш лечащий врач может прописать аппарат, а также необходимые лекарства для использования с ним.Если у вас уже есть небулайзер, обратитесь к своему врачу за инструкциями.
При включении небулайзера вы должны увидеть пар, выходящий из маски или прокладки (в противном случае дважды проверьте, правильно ли вы поместили лекарство).
Просто вдыхайте и выдыхайте, пока машина не перестанет выделять пар. Этот процесс может занимать от 10 до 20 минут за раз.
При проблемах с дыханием, таких как кашель, для облегчения может потребоваться использование небулайзера несколько раз в день.
Небулайзеры можно использовать и для детей, но только по рецепту педиатра. Другими словами, вам следует , а не использовать собственный небулайзер и лекарства для облегчения кашля вашего ребенка.
Многие педиатры будут вводить небулайзер в амбулаторных условиях для быстрого облегчения дыхания у детей.
Если у вашего ребенка хронические проблемы с дыханием из-за астмы, его лечащий врач может прописать устройство для использования дома.
Дети могут легче дышать с лекарствами через небулайзер, но некоторым может быть трудно сидеть спокойно в течение необходимого времени, необходимого для введения всего флакона с жидкостью (до 20 минут).
Важно обсудить с педиатром вашего ребенка все возможные варианты лечения кашля.
Точное лечение зависит от того, является ли кашель острым или хроническим, а также от того, страдает ли ваш ребенок астмой или другим респираторным заболеванием.
В таких случаях небулайзер может дополнять другие респираторные методы лечения.
При использовании по назначению небулайзер обычно считается безопасным в использовании.
Однако важно избегать совместного использования лекарств с членами семьи или близкими.Поставщик медицинских услуг должен выбрать правильное лекарство для использования в небулайзере в зависимости от потребностей здоровья человека.
Небулайзеры также могут принести больше вреда, чем пользы, если не содержать их в чистоте.
Поскольку жидкость выходит через машину, этот тип устройства может стать рассадником плесени. Важно очищать и сушить тюбики, прокладки и маски сразу после каждого использования.
Следуйте инструкциям по очистке, прилагаемым к небулайзерной камере.Вы можете очистить его стерильной водой с мылом, медицинским спиртом или посудомоечной машиной. Убедитесь, что все детали могут высохнуть на воздухе.
Кашель может длиться несколько дней, особенно если вы лечитесь от вируса, связанного с простудой или гриппом. Однако усиливающийся кашель является поводом для беспокойства.
Если у вас продолжительный кашель, который продолжает усиливаться или длится более 3 недель, обратитесь к врачу, чтобы узнать о других вариантах.
Вы можете обратиться за неотложной медицинской помощью, если у вашего ребенка появляются признаки затрудненного дыхания, в том числе:
- слышимое свистящее дыхание
- постоянный кашель
- одышка
- синюшная кожа
Вам также следует обратиться за неотложной помощью, если: кашель сопровождается:
- кровавой слизью
- болью в груди
- рвотой
- головокружением или обмороком
- ощущением удушья
Небулайзер — это лишь один из способов лечения кашля, обычно кашля, вызванного воспалением дыхательных путей.
Этот метод работает, устраняя причины, лежащие в основе самого кашля, так что вы можете избавиться от симптомов в целом.
Не используйте небулайзер, не выяснив заранее причину своего кашля. Перед использованием небулайзера обратитесь к врачу для постановки правильного диагноза и рекомендаций по лечению.
Как использовать, для детей и меры предосторожности
Небулайзер — это тип дыхательного аппарата, который позволяет вдыхать пары лекарственных препаратов.
Небулайзеры не всегда назначаются от кашля, но могут использоваться для облегчения кашля и других симптомов, вызванных респираторными заболеваниями.
Они особенно полезны для младших возрастных групп, у которых могут быть трудности с использованием портативных ингаляторов.
Невозможно получить небулайзер без рецепта. Поговорите со своим врачом, если у вас или у вашего любимого человека постоянный кашель, который можно вылечить с помощью небулайзера.
Продолжайте читать, чтобы узнать больше о преимуществах и потенциальных недостатках этих дыхательных аппаратов.
Стоит подумать о небулайзере для облегчения кашля, но самое важное — сначала определить первопричину кашля.
Кашель — это симптом, а не состояние. Ваше тело использует кашель как способ реагировать на раздражители легких или горла.
Кашель может быть вызван множеством краткосрочных и долгосрочных состояний, в том числе:
Роль небулайзера заключается в том, чтобы быстро обеспечить ваши легкие лекарствами, с чем ингалятор может не справиться. .
Небулайзеры работают с естественным дыханием, поэтому они могут быть идеальными для людей, которым трудно пользоваться ингаляторами, например младенцев и маленьких детей.
Тем не менее, вы всегда должны проконсультироваться со своим лечащим врачом, прежде чем использовать его, чтобы убедиться, что у вас есть правильные лекарства и дозировка для вас или вашего ребенка.
Проконсультируйтесь с врачом перед использованием
Всегда спрашивайте врача перед использованием небулайзера, чтобы убедиться, что у вас есть лекарства и их дозировка, подходящие для вас или вашего ребенка.
Использование небулайзера может помочь уменьшить воспаление в легких и / или открытых дыхательных путях, особенно в случае респираторных заболеваний, таких как астма.
Люди с другими респираторными заболеваниями, такими как ХОБЛ, у которых есть легочные осложнения от простуды или гриппа, также могут получить пользу.
Как только лекарство попадает в легкие, вы можете почувствовать облегчение от таких симптомов, как одышка, хрипы, стеснение в груди и кашель.
Обычно небулайзеры не лечат только причину кашля.
Хронический кашель требует, чтобы ваш лечащий врач разработал долгосрочный план лечения, который поможет уменьшить ваши симптомы.
Для использования небулайзера требуется сама машина, а также прокладка или маска, которые помогут вам дышать паром.
Также требуются жидкие лекарства, такие как:
- альбутерол
- гипертонический раствор
- формотерол
- будесонид
- ипратропий
Небулайзеры могут использоваться на краткосрочной основе, например, в случае астмы обострение или респираторные проблемы, связанные с простудой.
Их также иногда используют в качестве профилактических мер, чтобы уменьшить воспаление и сжатие, чтобы вам было легче дышать.
Лекарственные пары также могут помочь расщепить слизь, если у вас вирус или респираторная обострение.
Наличие кашля вместе с другими симптомами респираторной обострения, такими как хрипы и затрудненное дыхание, может указывать на необходимость использования небулайзера.
Если у вас нет небулайзера, ваш лечащий врач может прописать аппарат, а также необходимые лекарства для использования с ним. Если у вас уже есть небулайзер, обратитесь к своему врачу за инструкциями.
При включении небулайзера вы должны увидеть пар, выходящий из маски или прокладки (в противном случае дважды проверьте, правильно ли вы поместили лекарство).
Просто вдыхайте и выдыхайте, пока машина не перестанет выделять пар. Этот процесс может занимать от 10 до 20 минут за раз.
При проблемах с дыханием, таких как кашель, для облегчения может потребоваться использование небулайзера несколько раз в день.
Небулайзеры можно использовать и для детей, но только по рецепту педиатра. Другими словами, вам следует , а не использовать собственный небулайзер и лекарства для облегчения кашля вашего ребенка.
Другими словами, вам следует , а не использовать собственный небулайзер и лекарства для облегчения кашля вашего ребенка.
Многие педиатры будут вводить небулайзер в амбулаторных условиях для быстрого облегчения дыхания у детей.
Если у вашего ребенка хронические проблемы с дыханием из-за астмы, его лечащий врач может прописать устройство для использования дома.
Дети могут легче дышать с лекарствами через небулайзер, но некоторым может быть трудно сидеть спокойно в течение необходимого времени, необходимого для введения всего флакона с жидкостью (до 20 минут).
Важно обсудить с педиатром вашего ребенка все возможные варианты лечения кашля.
Точное лечение зависит от того, является ли кашель острым или хроническим, а также от того, страдает ли ваш ребенок астмой или другим респираторным заболеванием.
В таких случаях небулайзер может дополнять другие респираторные методы лечения.
При использовании по назначению небулайзер обычно считается безопасным в использовании.
Однако важно избегать совместного использования лекарств с членами семьи или близкими. Поставщик медицинских услуг должен выбрать правильное лекарство для использования в небулайзере в зависимости от потребностей здоровья человека.
Небулайзеры также могут принести больше вреда, чем пользы, если не содержать их в чистоте.
Поскольку жидкость выходит через машину, этот тип устройства может стать рассадником плесени.Важно очищать и сушить тюбики, прокладки и маски сразу после каждого использования.
Следуйте инструкциям по очистке, прилагаемым к небулайзерной камере. Вы можете очистить его стерильной водой с мылом, медицинским спиртом или посудомоечной машиной. Убедитесь, что все детали могут высохнуть на воздухе.
Кашель может длиться несколько дней, особенно если вы лечитесь от вируса, связанного с простудой или гриппом. Однако усиливающийся кашель является поводом для беспокойства.
Если у вас продолжительный кашель, который продолжает усиливаться или длится более 3 недель, обратитесь к врачу, чтобы узнать о других вариантах.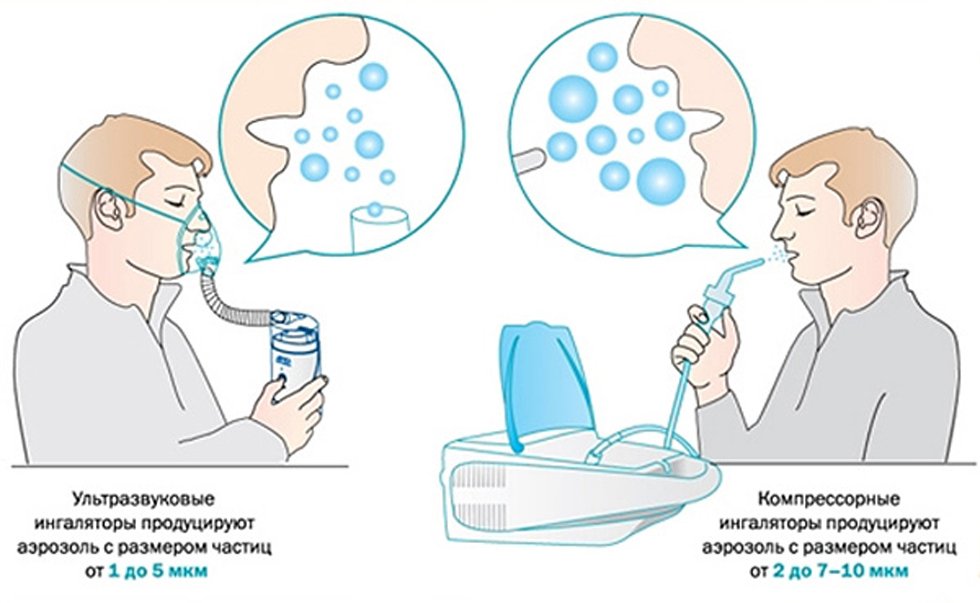
Вы можете обратиться за неотложной медицинской помощью, если у вашего ребенка появляются признаки затрудненного дыхания, в том числе:
- слышимое свистящее дыхание
- постоянный кашель
- одышка
- синюшная кожа
Вам также следует обратиться за неотложной помощью, если: кашель сопровождается:
- кровавой слизью
- болью в груди
- рвотой
- головокружением или обмороком
- ощущением удушья
Небулайзер — это лишь один из способов лечения кашля, обычно кашля, вызванного воспалением дыхательных путей.
Этот метод работает, устраняя причины, лежащие в основе самого кашля, так что вы можете избавиться от симптомов в целом.
Не используйте небулайзер, не выяснив заранее причину своего кашля. Перед использованием небулайзера обратитесь к врачу для постановки правильного диагноза и рекомендаций по лечению.
Лечение астмы у детей до 5 лет
Лечение астмы у детей младше 5 лет
Астма у детей младше 5 лет: ознакомьтесь с симптомами, лекарствами и планами лечения.
Астма — продолжающееся (хроническое) воспаление дыхательных путей в легких. Это воспаление делает дыхательные пути уязвимыми для эпизодов затрудненного дыхания (приступов астмы). Общие триггеры включают аллергию, простуду и физические упражнения. Астма лечится путем контроля воспаления с помощью лекарств, избегания триггеров, когда это возможно, и использования лекарств для лечения приступов астмы.
Диагностика и лечение астмы у детей в возрасте до 5 лет могут быть трудными. У младенцев и детей младшего возраста основные симптомы астмы — хрипы и кашель — могут быть вызваны другими заболеваниями.Кроме того, стандартные диагностические тесты, используемые для измерения того, насколько хорошо кто-то дышит, не могут быть легко или точно использованы с детьми в возрасте до 5 лет. Некоторые методы лечения астмы, доступные для детей старшего возраста, не рекомендуются для младенцев и детей дошкольного возраста.
По этим причинам лечение астмы у детей до 5 лет требует тщательного и относительно частого наблюдения. Вы можете минимизировать симптомы астмы, следуя письменному плану действий при астме, который вы разрабатываете вместе с врачом вашего ребенка, чтобы контролировать симптомы и при необходимости корректировать лечение.
Вы можете минимизировать симптомы астмы, следуя письменному плану действий при астме, который вы разрабатываете вместе с врачом вашего ребенка, чтобы контролировать симптомы и при необходимости корректировать лечение.
Симптомы астмы у детей до 5 лет
Общие признаки и симптомы астмы у детей до 5 лет включают:
- Кашель
- Свистящее дыхание, высокий свистящий звук при выдохе
- Проблемы с дыханием или одышка
- Ощущение стеснения, дискомфорта в груди
Степень тяжести и характер симптомов могут различаться:
- Обострение ночью
- Короткие периоды кашля и хрипы между периодами без симптомов
- Частые или хронические симптомы с эпизодами усиления хрипов и кашля
- Сезонные изменения в зависимости от распространенных инфекций или триггеров аллергии
Симптомы астмы могут быть вызваны или усилены определенными событиями:
- Простуда или другие респираторные инфекции
- Агенты, вызывающие аллергию (аллергены), такие как пыль, перхоть домашних животных или пыльца
- Мероприятие или упражнение
- У грудных детей, кормление
- Воздействие сигаретного дыма или других раздражающих веществ в воздухе
- Сильные эмоциональные реакции, такие как плач или смех
- Желудочно-кишечный рефлюкс
- Изменения или экстремальные погодные условия
Скорая помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения в отделение неотложной помощи. Признаки и симптомы неотложной астмы у детей в возрасте до 5 лет включают:
Признаки и симптомы неотложной астмы у детей в возрасте до 5 лет включают:
- Задыхаясь от воздуха
- Дышать так тяжело, что живот засасывается под ребра
- Проблемы с речью из-за затрудненного дыхания
Тесты для диагностики и мониторинга астмы у детей раннего возраста
Диагностика астмы у детей в возрасте до 5 лет может быть сложной задачей. Первичные симптомы могут указывать на другие состояния. Для детей старшего возраста врач может использовать дыхательный тест, который измеряет, насколько хорошо работают легкие, но эти тесты бесполезны для детей младшего возраста, у которых могут быть проблемы с соблюдением инструкций и дыханием в точности так, как указано.
Если у вашего ребенка в возрасте до 5 лет есть симптомы, которые могут указывать на астму, ваш врач или специалист по астме, вероятно, воспользуется несколькими фрагментами информации для постановки диагноза.
История болезни
Ваш врач, скорее всего, задаст ряд вопросов, например:
- Есть ли в семейном анамнезе астма?
- Как часто возникают симптомы?
- Кашель будит ребенка по ночам?
- Сопровождают ли симптомы простуду или они не связаны с простудой?
- Как часто возникают приступы затрудненного дыхания?
- Как долго они длятся?
- Требовалась ли вашему ребенку неотложная помощь при затрудненном дыхании?
- Есть ли у вашего ребенка аллергия на пыльцу, пыль, домашних животных или пищевая аллергия?
- Подвержен ли ваш ребенок сигаретному дыму или другим раздражающим веществам, переносимым по воздуху?
Лабораторные исследования
Другие тесты могут включать следующее:
- Анализ крови.
 Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции.
Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции. - Рентген грудной клетки. Рентген грудной клетки может выявить изменения в легких при астме средней и тяжелой степени. Его также можно использовать для исключения других условий.
- Тест на аллергию. Кожный анализ или анализ крови могут указать, есть ли у вашего ребенка аллергия на предполагаемый или вероятный аллерген.
Пробное лечение
Если ваш врач подозревает, что у вашего ребенка астма, он, вероятно, назначит пробное лечение.Если у вашего ребенка относительно легкие и нечастые симптомы, он может принимать препарат короткого действия. Если дыхание улучшится в течение времени и способом, ожидаемым для этого лечения, улучшенное дыхание подтвердит диагноз астмы.
Если симптомы более регулярны или серьезны, ваш врач, скорее всего, назначит лекарство для длительного лечения. Улучшение в течение следующих четырех-шести недель подтвердит диагноз и заложит основу для постоянного плана лечения.
Для вас важно отслеживать симптомы вашего ребенка во время пробного лечения и тщательно следовать инструкциям.Если вы следовали инструкциям и в течение испытательного периода улучшения не произошло, ваш врач, скорее всего, рассмотрит другой диагноз.
Лечение астмы у детей младше 5 лет
Цели лечения маленьких детей с астмой:
- Лечить воспаление дыхательных путей, как правило, ежедневным приемом лекарств для предотвращения приступов астмы
- Применять препараты короткого действия для лечения приступов астмы
- Избегайте или минимизируйте действие триггеров астмы
- Поддерживать нормальный уровень активности
Ваш врач будет применять поэтапный подход к лечению астмы вашего ребенка.Целью является полное ведение пациента с минимальным количеством приступов астмы, требующих краткосрочного лечения.
Это означает, что первоначально тип или дозировка лечения могут быть увеличены до тех пор, пока астма не стабилизируется. Когда он стабилизируется в течение определенного периода времени, ваш врач может прекратить лечение, чтобы ваш ребенок принимал минимальное лекарственное лечение, необходимое для поддержания стабильности. Если ваш врач в какой-то момент определит, что ваш ребенок слишком часто принимает лекарство короткого действия, то при длительном лечении будет переходить к более высокой дозе или дополнительному лечению.
Когда он стабилизируется в течение определенного периода времени, ваш врач может прекратить лечение, чтобы ваш ребенок принимал минимальное лекарственное лечение, необходимое для поддержания стабильности. Если ваш врач в какой-то момент определит, что ваш ребенок слишком часто принимает лекарство короткого действия, то при длительном лечении будет переходить к более высокой дозе или дополнительному лечению.
Этот поэтапный подход может привести к изменениям вверх или вниз с течением времени, в зависимости от реакции каждого ребенка на лечение и общего роста и развития, а также от сезонных изменений или изменений в уровнях активности.
Лекарства для длительного контроля
Лекарства длительного контроля или поддерживающие препараты обычно принимают ежедневно. К типам препаратов длительного контроля относятся следующие:
- Ингаляционные кортикостероиды являются наиболее часто используемыми препаратами для длительного контроля астмы для детей в возрасте до 5 лет, а также предпочтительным лечением в соответствии с Национальными руководящими принципами по обучению и профилактике астмы.
 Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler).
Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler). - Модификаторы лейкотриенов могут быть добавлены к плану лечения, когда лечение ингаляционными кортикостероидами само по себе не приводит к стабильному лечению астмы. Препарат монтелукаст (Singulair) одобрен в виде жевательных таблеток для детей в возрасте от 2 до 6 лет и в виде гранул, которые можно добавлять в пюре для детей в возрасте от 1 года.
- Бета-агонист длительного действия — это ингаляционный препарат, который можно добавить в схему лечения кортикостероидами. Препарат сальметерол представляет собой бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами в качестве одноразового ингаляционного лекарства (Advair HFA).
- Кромолин — это ингаляционный препарат, который блокирует воспалительные явления и может использоваться в качестве дополнительного лечения с помощью ингаляционных кортикостероидов.
 Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.
Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей. - Устные кортикостероиды используются только в тех случаях, когда лечение астмы невозможно контролировать с помощью других методов лечения.
Лекарства короткого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы, а их действие продолжается от четырех до шести часов. Бронходилататоры короткого действия при астме включают альбутерол (ProAir HFA, Ventolin HFA и другие) и левальбутерол (Xopenex HFA).
Для детей с легкими перемежающимися симптомами астмы лекарство короткого действия может быть единственным необходимым лечением.
Для детей младшего возраста, страдающих стойкой астмой и принимающих препараты длительного действия, препарат короткого действия используется в качестве быстродействующего или спасательного лекарства для лечения приступов астмы. Его также можно использовать для предотвращения симптомов астмы, вызванных физическими упражнениями.
Его также можно использовать для предотвращения симптомов астмы, вызванных физическими упражнениями.
Чрезмерное использование лекарств короткого действия обычно указывает на необходимость пересмотра плана долгосрочного контрольного лечения.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, называемого ингалятором с отмеренной дозой, которое требует правильно рассчитанного глубокого вдоха для доставки лекарств в легкие.Насадки для дозированных ингаляторов и других устройств могут облегчить получение детьми в возрасте до 5 лет соответствующей дозы. Эти устройства включают:
- Клапан удерживающей камеры с маской. К дозирующему ингалятору можно присоединить камеру с клапаном и лицевую маску. Камера позволяет ребенку вдыхать лекарство и не позволяет выдыхать в аппарат. Маска позволяет вашему ребенку сделать шесть обычных вдохов, чтобы получить ту же дозу, что и при одной большой затяжке лекарства.

- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица. Маленькие дети часто нуждаются в небулайзере, потому что им трудно или невозможно использовать другие ингаляторы.
Как держать под контролем астму у детей раннего возраста
Следуя этим советам, вы можете лучше всего управлять астмой вашего ребенка.
Создать план действий
Ваш врач может помочь вам составить письменный план действий, который вы сможете использовать дома и поделиться с другими членами семьи, друзьями, дошкольными учителями и сиделками.Тщательный план включает в себя следующее:
- Имя и возраст вашего ребенка
- Контактная информация врача и службы экстренной помощи
- Тип, доза и время приема долгосрочных лекарств
- Тип и доза спасательного лекарства
- Список распространенных триггеров астмы у вашего ребенка и советы по их предотвращению
- Система оценки нормального дыхания, умеренных и тяжелых симптомов
- Инструкции о том, что делать при появлении симптомов и когда использовать спасательные препараты
Мониторинг и запись
Запишите симптомы и график лечения вашего ребенка, чтобы поделиться им с врачом. Эти записи могут помочь вашему врачу определить, эффективен ли план долгосрочного контрольного лечения, и внести в него коррективы. Записывайтесь на прием в соответствии с рекомендациями врача, чтобы просматривать записи и при необходимости корректировать свой план действий. Информация, которую вы записываете, должна включать:
Эти записи могут помочь вашему врачу определить, эффективен ли план долгосрочного контрольного лечения, и внести в него коррективы. Записывайтесь на прием в соответствии с рекомендациями врача, чтобы просматривать записи и при необходимости корректировать свой план действий. Информация, которую вы записываете, должна включать:
- Время, продолжительность и обстоятельства приступа астмы
- Лечение приступов астмы
- Побочные эффекты лекарств
- Изменение симптомов вашего ребенка
- Изменения уровня активности или режима сна
Управлять триггерами астмы
В зависимости от триггеров астмы вашего ребенка внесите изменения дома, в детских учреждениях и в других местах, чтобы свести к минимуму воздействие триггеров на вашего ребенка.Сюда могут входить:
- Тщательная очистка от пыли и шерсти домашних животных
- Проверка отчетов о количестве пыльцы
- Удаление чистящих средств или других предметов домашнего обихода, которые могут вызывать раздражение
- Прием лекарства от аллергии по указанию врача
- Приучите ребенка к мытью рук и другим привычкам, чтобы уменьшить простуду
- Как научить ребенка понимать триггеры и избегать их
 Показать ссылки
Показать ссылки- Sawicki G, et al.Астма у детей младше 12 лет: первоначальная оценка и диагноз. https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https: // accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Usatine R, et al. Астма. В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. Доступ 4 сентября 2019 г.
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Моему ребенку назначили альбутерол. Что я должен знать об этом? — Плато педиатрия
Альбутерол — это лекарство, которое используется в качестве бронходилататора — оно открывает узкие дыхательные пути, расслабляя мышцы, окружающие дыхательные пути. Альбутерол чаще всего используется при астме, но иногда его назначают и при других состояниях.
Как долго моему ребенку будет нужен альбутерол?
Как правило, вашему ребенку может потребоваться некоторое количество альбутерола, пока длится триггер хрипа.Для болезней, которые уже проходят (например, простуды), это может занять около недели. С другой стороны, если ваш ребенок часто подвергается воздействию вещей, вызывающих хрипы (например, сигаретный дым или перхоть животных), может показаться, что ему всегда нужен альбутерол. (В этом случае лучше всего избавиться от триггера аллергии!)
Как часто мне следует использовать альбутерол?
Как правило, доза альбутерола (либо 2 вдоха из ингалятора, либо одно дыхательное лечение) можно давать каждые четыре-шесть часов по мере необходимости. Давайте его при сухом, отрывистом кашле (особенно при ночном кашле), при хрипах, которые вы слышите, или если ваш ребенок усердно дышит. В отличие от некоторых других лекарств, альбутерол можно время от времени использовать по мере необходимости. Его можно начинать, когда необходимо острое облегчение, постепенно уменьшать, когда состояние ребенка улучшается, и прекращать, когда ему становится лучше. Однако, если кажется, что вашему ребенку это нужно очень часто в течение более одного или двух дней, он не поправляется или у него частые приступы хрипов, ему или ей могут потребоваться другие лекарства, и его следует проверить снова. в офисе.
Давайте его при сухом, отрывистом кашле (особенно при ночном кашле), при хрипах, которые вы слышите, или если ваш ребенок усердно дышит. В отличие от некоторых других лекарств, альбутерол можно время от времени использовать по мере необходимости. Его можно начинать, когда необходимо острое облегчение, постепенно уменьшать, когда состояние ребенка улучшается, и прекращать, когда ему становится лучше. Однако, если кажется, что вашему ребенку это нужно очень часто в течение более одного или двух дней, он не поправляется или у него частые приступы хрипов, ему или ей могут потребоваться другие лекарства, и его следует проверить снова. в офисе.
Помните, что альбутерол помогает только при одной причине кашля: затруднении дыхательных путей. Это не поможет при других видах кашля, таких как кашель из носовых дренажей от сильной простуды.
Какие побочные эффекты у альбутерола?
У большинства детей это хорошо, но наиболее частыми побочными эффектами являются учащенное сердцебиение, приливы крови и нервозность.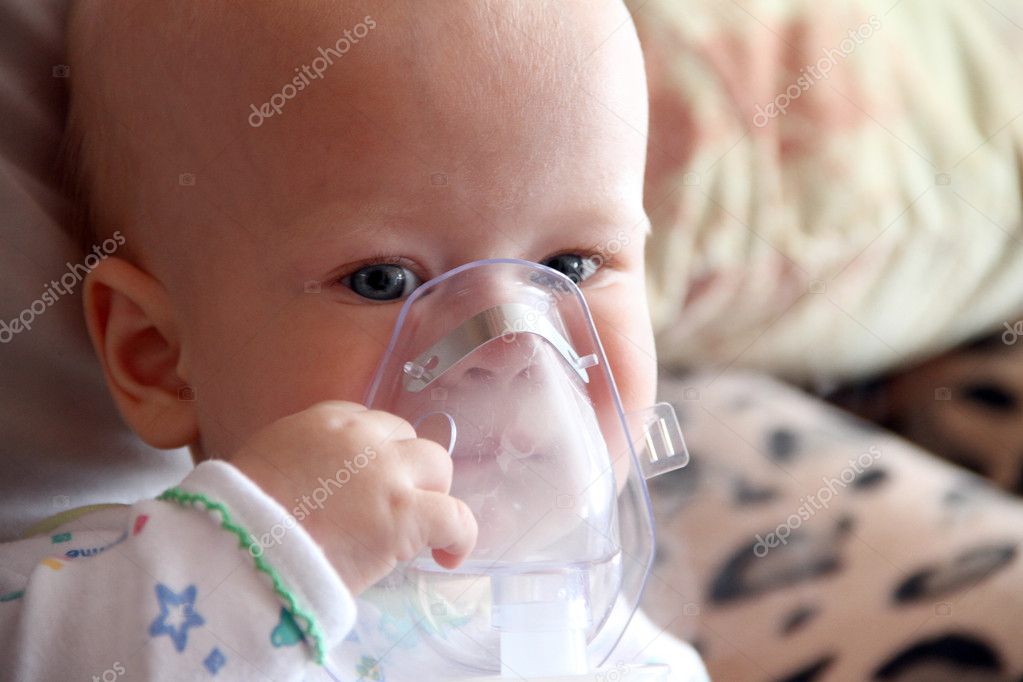 У некоторых детей нервозность перерастает в гиперактивность! У большинства детей эти побочные эффекты исчезают или, по крайней мере, вызывают меньше беспокойства примерно через 10-15 минут.Если ваш ребенок испытывает настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
У некоторых детей нервозность перерастает в гиперактивность! У большинства детей эти побочные эффекты исчезают или, по крайней мере, вызывают меньше беспокойства примерно через 10-15 минут.Если ваш ребенок испытывает настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
Должен ли мой ребенок получать альбутерол через ингалятор или распылитель?
В целом ингаляторы (со спейсерами и масками) работают лучше в большинстве ситуаций, чем небулайзеры. Они также более удобны, так как для введения нескольких затяжек из ингалятора требуется всего одна минута (в то время как процедура дыхания может занять 10-15 минут.) Иногда, однако, есть некоторые обстоятельства, при которых дыхательные процедуры могут работать лучше. Если вы не уверены, какой метод лучше всего подходит для вашего ребенка, или вам нужна демонстрация того, как правильно использовать одно или оба устройства, спросите нас.
Означает ли это, что у моего ребенка астма?
Не каждый хрипящий ребенок болен астмой.
Многие младенцы и дети дошкольного возраста хрипят от сильной простуды и других респираторных вирусов, но никогда больше не хрипят после того, как достигают школьного возраста. У других детей, страдающих астмой, приступы хрипов появляются еще в младенчестве, и, хотя они улучшаются по мере взросления, у них продолжают время от времени обострения, когда они становятся более старшими детьми.Из-за этого мы обычно не диагностируем астму только на основании одного или двух эпизодов свистящего дыхания у младенца или малыша.
Дети с истинной астмой, как правило, имеют другие аллергические симптомы (например, экзему, пищевая аллергия и аллергический ринит), а члены их семьи страдают астмой. У них часто бывает постоянный кашель, даже если у них нет простуды или других болезней. Узнайте больше об астме здесь.
А как насчет жидкого альбутерола (внутрь)?
Альбутерол также выпускается в жидкой форме, которую можно принимать внутрь, и некоторые врачи до сих пор используют его для лечения хрипов у младенцев. Однако исследования показывают, что он не приносит такого облегчения, как ингаляционный альбутерол, поэтому большинство педиатров его больше не используют. Кроме того, жидкий пероральный прием альбутерола имеет более неприятные побочные эффекты, чем ингаляционный метод.
Однако исследования показывают, что он не приносит такого облегчения, как ингаляционный альбутерол, поэтому большинство педиатров его больше не используют. Кроме того, жидкий пероральный прием альбутерола имеет более неприятные побочные эффекты, чем ингаляционный метод.
А как насчет Xopenex?
Xopenex — это торговая марка разновидности альбутерола, более концентрированная, чем обычный альбутерол. Есть несколько исследований, которые показывают, что его побочные эффекты могут быть немного менее неприятными, чем у обычного альбутерола. Тем не менее, он примерно в десять раз дороже обычного альбутерола, который, похоже, так же хорошо помогает для облегчения симптомов почти у всех детей.
Приступ астмы
Это симптом вашего ребенка?
- У вашего ребенка приступ астмы
- Используйте это руководство только в том случае, если врач сказал вам, что у вашего ребенка астма
Симптомы астмы
- Симптомы приступа астмы включают хрипы, кашель, сжатие в груди и затрудненное дыхание.

- Хрипы — классический симптом. Свистящее дыхание — это пронзительный свист или урчание. Лучше всего это слышно, когда ребенок дышит.
- Диагноз астмы требует повторения приступов хрипов. Диагноз редко ставится до 1 года.
Причины (триггеры) приступов астмы
- Инфекции , влияющие на дыхание (например, простуда или грипп)
- Пыльца (деревья, трава и сорняки)
- Животные (например, кошки или кролики)
- Табачный дым
- Раздражители (например, смог, выхлопные газы автомобилей, пары ментола, сараи, грязный подвал)
- Пищевая аллергия (серьезная). Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба.
Шкала приступа астмы
- Легкая форма: Отсутствие одышки в состоянии покоя. Легкое СУБА при ходьбе.
 Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или слабые. (Зеленая зона: пиковая скорость потока 80–100% от нормальной)
Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или слабые. (Зеленая зона: пиковая скорость потока 80–100% от нормальной) - Умеренная: SOB в состоянии покоя. Говорит фразами. Хочет сесть (не может лечь). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной)
- Тяжелая: Тяжелая SOB в покое. Говорит простыми словами. С трудом дышит. Свистящее дыхание может быть громким. Редко хрипы отсутствуют из-за плохого движения воздуха. Втягивания могут быть серьезными. (Красная зона: пиковый расход менее 50% от нормального)
- Пиковый расходомер: пиковый расходомер измеряет пиковый расход (PFR). Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.
Вейпинг и повреждение легких
- Поговорите со своим подростком об опасностях вейпинга.

- Вейпинг может вызвать серьезные повреждения легких. Это может стать постоянным.
- Вейпинг может даже вызвать смерть (50 в США в 2019 году).
- Вейпинг табака также вызывает никотиновую зависимость.
- По этим причинам установленный законом возраст для покупки вейпинговых товаров составляет 21 год в США.
- Поощряйте своего подростка не употреблять вейпинг или бросить его.
- Предупреждение: самодельные или купленные на улице решения для вейпинга являются наиболее опасными.
Когда вызывать приступ астмы
Позвоните по номеру 911 сейчас
- Свистящее дыхание и опасная для жизни аллергическая реакция на аналогичные вещества в прошлом
- Внезапное свистящее дыхание после укуса пчелы, приема лекарств или приема пищи, вызывающей аллергию
- Тяжелые проблемы с дыханием (борьба за каждый вдох, почти не может говорить или плакать)
- Потерял сознание (потерял сознание)
- Губы или лицо посинели, когда не кашляют
- Вы думаете, что ваш ребенок находится в опасной для жизни ситуации
Обратитесь к врачу или обратитесь за медицинской помощью сейчас
- Пульсовый уровень кислорода менее 90% во время приступа астмы
- Губы или лицо стали синюшными во время кашля
- PEFR составляет 50-80% от нормы после использования небулайзера или ингалятора (желтая зона)
- Свистящее дыхание не прошло через 20 минут после использования небулайзера или ингалятора
- Дыхание намного быстрее обычного
- Непрерывный кашель, не улучшающийся после использования небулайзера или ингалятора
- Сильная боль в груди
- Необходимо использовать астму m edicine (neb или ингалятор) чаще, чем каждые 4 часа
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осматривать, и проблема носит неотложный характер
Обратиться к врачу в течение 24 часов
- Легкое хрипы длится более 24 часов при лечении небом или ингалятором
- Боль в носовых пазухах (не только заложенность)
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее прошло более 24 часов
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратитесь к врачу в рабочее время
- У вашего врача нет письменного плана действий при астме
- Используйте ингалятор, но у вас нет a spacer
- Пропускать занятия в школе более одного дня в месяц из-за астмы
- Астма ограничивает физические нагрузки или спорт
- Приступы астмы пробуждают ребенка от сна
- Используйте более 1 ингалятора в месяц
- N o Обследование на астму более 1 года
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по телефону 911.
Рекомендации по уходу при приступе астмы
- Что следует знать об астме:
- Более 10% детей страдают астмой.
- Астма у вашего ребенка может вспыхнуть в любой момент.
- Когда вы находитесь вдали от дома, всегда берите с собой лекарства для ребенка.
- Чем раньше вы начнете лечение, тем быстрее ваш ребенок почувствует себя лучше.
- Вот несколько советов по уходу, которые должны помочь.
- Лекарство для быстрого облегчения астмы:
- Лекарство для быстрого снятия (спасения) вашего ребенка — альбутерол или ксопенекс.
- Начните при первых признаках хрипов, одышки или сильного кашля.
- Дайте с помощью ингалятора со спейсером (2 вдоха каждый раз) или используйте распылитель.
- Повторяйте это каждые 4 часа, если у вашего ребенка есть какие-либо симптомы астмы.
- Никогда не давайте его чаще 4 часов, не посоветовавшись с врачом вашего ребенка.

- Кашель. Лучшее лекарство от кашля для ребенка, страдающего астмой, — это всегда лекарство от астмы. Внимание: не используйте средства от кашля. Если вам больше 6 лет, капли от кашля могут помочь при щекочущем кашле.
- Внимание: если ингалятор не использовался более 7 дней, заправьте его. Попробуйте дважды распылить его в воздух, прежде чем использовать для лечения. Также сделайте это, если он новый.
- Используйте лекарство до тех пор, пока ваш ребенок не перестанет хрипеть или кашлять в течение 48 часов.
- Проставка. Всегда используйте ингаляторы со спейсером.Он получит в легкие вдвое больше лекарства.
- Лекарство, контролирующее астму:
- Вашему ребенку, возможно, сказали использовать контролирующее лекарство. Примером может служить ингаляционный стероид.
- Это для предотвращения атак и должно использоваться ежедневно.
- Во время приступов астмы продолжайте давать ребенку это лекарство в соответствии с указаниями.

- Лекарство от аллергии при сенной лихорадке:
- При признаках назальной аллергии (сенная лихорадка) можно дать лекарство от аллергии.Причина: плохой контроль носовой аллергии усугубляет астму.
- Жидкости — Подробнее:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: Следите за тем, чтобы ваш ребенок хорошо увлажнялся.
- Причина: он разжижает мокроту в легких. Тогда легче откашляться.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Избегайте табачного дыма:
- Табачный дым значительно усугубляет астму.
- Не позволяйте никому курить рядом с вашим ребенком.
- Как избежать или удалить триггеры:
- Примите душ, чтобы удалить пыльцу или другие аллергены с тела и волос.

- Избегайте известных причин приступов астмы (например, дым или кошки).
- Во время приступов уменьшите физические нагрузки или занятия спортом, если они ухудшают астму вашего ребенка.
- Примите душ, чтобы удалить пыльцу или другие аллергены с тела и волос.
- Чего ожидать:
- Если лечение начато рано, большинство приступов астмы быстро купируются.
- Все хрипы должны исчезнуть через 5 дней.
- Ингалятор со спейсером: как использовать
- Шаг 1. Хорошо встряхните ингалятор. Затем прикрепите его к распорке (удерживающей камере).
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губки и зубцы вокруг мундштука проставки.
- Шаг 4. Надавите на ингалятор. Это поместит одну порцию лекарства в прокладку.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту.
 Затем повторите шаги 1-6.
Затем повторите шаги 1-6.
- Ингалятор с отмеренной дозой (MDI): как использовать без спейсера (если у вас его нет)
- Шаг 1. Хорошо встряхните ингалятор.
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губы и зубы вокруг мундштука ингалятора.
- Шаг 4. Нажмите на ингалятор, чтобы выпустить затяжку. Делайте это, когда ваш ребенок начинает вдыхать.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту. Затем повторите шаги 1-6.
- Попросите врача дать прокладку, если у вас ее нет. Это поможет отправить больше лекарства в легкие.
- Детям постарше, которым не нравится спейсер, можно назначить устройство для сухого порошка альбутерола.
- Домашний небулайзер: Как использовать:
- Распылитель превращает жидкое лекарство (med) в тонкий туман.
 Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением.
Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением. - Шаг 1. Приготовьте лекарство. Сначала вымойте руки водой с мылом. Для предварительно смешанных флаконов с разовой дозой просто добавьте один флакон в чашку для хранения neb. Для многодозовых флаконов необходимо произвести перемешивание. Во-первых, добавьте необходимое количество физиологического раствора в чашку Neb.Затем тщательно отмерьте и добавьте необходимое количество лекарства в физиологический раствор.
- Шаг 2. Подсоедините распылитель к трубке воздушного компрессора. Воздушный компрессор работает от электричества. Портативные работают от аккумулятора. Компрессоры создают струю воздуха, которая превращает лекарство в мелкий туман.
- Шаг 3. Включите воздушный компрессор. Он начнет создавать мелкий туман, который нужен вашему ребенку.
- Шаг 4 для детей старшего возраста. Поместите мундштук между зубами ребенка и закройте его губами.Попросите ребенка дышать медленно и глубоко.
 Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд.
Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд. - Шаг 4 для детей младшего возраста. Если ваш ребенок отказывается от мундштука, используйте маску для лица. Он должен прикрывать нос и рот. Он должен плотно прилегать.
- Шаг 5. Продолжайте лечение, пока лекарство не исчезнет. Если лекарство прилипло к стенке чашки, немного встряхните его. В среднем лечение неба занимает 10 минут.
- Шаг 6. После каждой процедуры разбирайте небулайзер.Промойте и очистите, как указано. Причина: он не может образовывать туман, если забивается.
- Внимание: строго следуйте указаниям врача. Используйте точное количество лекарства, которое прописал врач. Не проводите лечение небом чаще, чем каждые 4 часа.
- Распылитель превращает жидкое лекарство (med) в тонкий туман.
- Позвоните своему врачу, если:
- Возникли проблемы с дыханием
- Лекарства для быстрого облегчения астмы (аэрозоль или ингалятор) необходимы чаще, чем каждые 4 часа
- Свистящее дыхание длится более 24 часов
- Вы думаете, что вашему ребенку необходимо быть замеченным
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».

Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 24.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Кашель
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
- Кашель может быть сухим (без слизи) или влажным (с белой, желтой или зеленой слизью)
Причины кашля
- Простуда. Большинство кашля является частью простуды, которая распространяется на нижние дыхательные пути. Медицинское название — вирусный бронхит.
 Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей. - Инфекция носовых пазух. Точный механизм кашля неизвестен. Возможно, постназальные выделения раздражают нижнюю часть горла. Или давление в пазухе может вызвать кашлевой рефлекс.
- Аллергический кашель. Некоторые дети кашляют от вдыхания вещества, вызывающего аллергию. Примеры — пыльца или кошки. Аллергический кашель можно контролировать с помощью лекарств от аллергии, таких как Бенадрил.
- Астма. Астма с хрипом — самая частая причина хронического кашля у детей. У взрослых это курение.
- Вариант кашля, астма. 25% детей с астмой только кашляют и никогда не хрипят. Приступы кашля имеют те же триггеры, что и приступы астмы.
- Загрязнение воздуха Кашель. Пары любого вида могут раздражать дыхательные пути и вызывать кашель.
 Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски. - Кашель, вызванный физической нагрузкой. Бег усиливает кашель в большинстве случаев. Если воздух холодный или загрязненный, кашель еще более вероятен.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как определить
Проблемы с дыханием — это повод немедленно обратиться к врачу.Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышке
- Плотное дыхание, так что ребенок едва может говорить или плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, хрипы)
- Дыхание намного быстрее обычного
- Губы или лицо становятся синими
Мокрота или мокрота: что нормально?
- Желтая или зеленая мокрота — нормальная составляющая лечения вирусного бронхита.

- Это означает, что слизистая оболочка трахеи (дыхательного горла) была повреждена вирусом. Это часть мокроты, которую кашляет ваш ребенок.
- Бактерии не вызывают бронхит у здоровых детей. Антибиотики не помогают при желтой или зеленой мокроте, наблюдаемой при простуде.
- Основное лечение кашля с мокротой — пить много жидкости. Также, если воздух сухой, поможет увлажнитель. Потягивание теплых прозрачных жидкостей также поможет облегчить приступы кашля.
Вейпинг и повреждение легких
- Поговорите со своим подростком об опасностях вейпинга.
- Вейпинг может вызвать серьезные повреждения легких. Это может стать постоянным.
- Вейпинг может даже вызвать смерть (50 в США в 2019 году).
- Вейпинг табака также вызывает никотиновую зависимость.
- По этим причинам установленный законом возраст для покупки вейпинговых товаров составляет 21 год в США.
- Поощряйте своего подростка не употреблять вейпинг или бросить его.

- Предупреждение: самодельные или купленные на улице решения для вейпинга являются наиболее опасными.
Когда вызывать кашель
Позвоните по номеру 911 сейчас
- Серьезные проблемы с дыханием (с трудом дышит, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что у вашего ребенка опасные для жизни Скорая помощь
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не серьезные.
- Губы или лицо посинели во время кашля
- Резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (пронзительное мурлыканье или свист при выдохе)
- Дыхание намного быстрее обычного
- Невозможно перенести глубокий вдох из-за боли в груди
- Сильная боль в груди
- Кашлял кровью
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.

- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Возраст менее 12 недель с лихорадкой.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 40 ° C (104 ° F)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Непрерывный кашель заклинания
- Возраст менее 6 месяцев
- Боль в ухе или выделения из уха
- Боль в пазухах (не только заложенность) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее не было более 24 часов
- Грудь боль, даже когда не кашляет
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Кашель мешает дома ходить в школу на 3 и более дней
- Также присутствуют симптомы аллергии (например, насморк и зуд в глазах)
- Насморк продолжается более 14 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Кашель без других проблем
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по телефону 911.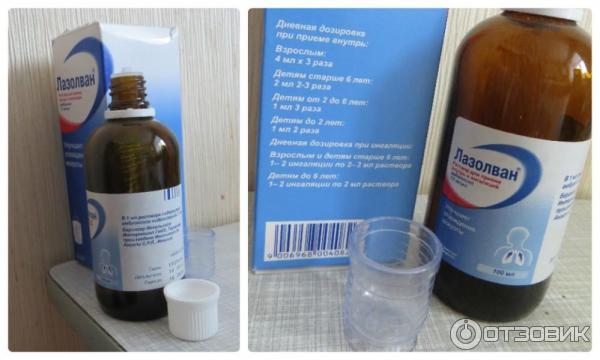
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — это нормальное явление при простуде.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые должны помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: используйте мед от ½ до 1 чайной ложки (2-5 мл) по мере необходимости.
 Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше простого меда и стоят намного дороже.
Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше простого меда и стоят намного дороже. - Возраст от 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле. Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: Нет доказанных преимуществ для детей и не одобрено для детей младше 6 лет. (FDA)
- Мед помогает от кашля лучше.Внимание: не используйте мед до 1 года.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля. Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин.
 DM присутствует в большинстве безрецептурных сиропов от кашля.
DM присутствует в большинстве безрецептурных сиропов от кашля. - Когда использовать: Давайте только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько, сколько нужно.
- Причина: оба расслабляют дыхательные пути и отводят мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Кроме того, кормите чаще.

- Причина: Рвота от кашля чаще встречается при полном желудке.
- Поощрение жидкости:
- Постарайтесь заставить вашего ребенка пить много жидкости.
- Цель: Следите за тем, чтобы ваш ребенок хорошо увлажнялся.
- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Он также разжижает выделения из носа.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — ибупрофен (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: Держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.

- Табачный дым усиливает кашель.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Практически невозможно предотвратить распространение кашля и простуды.
- Дополнительные советы — Лекарство от аллергического кашля:
- Лекарство от аллергии может помочь справиться с аллергическим кашлем в течение 1 часа. То же самое и с симптомами аллергии на нос.
- Может помочь лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется.
- Давайте каждые 6-8 часов, пока кашель не пройдет.
- Чего ожидать:
- Вирусный кашель чаще всего длится от 2 до 3 недель.
- Иногда ваш ребенок откашливает много мокроты (слизи). Слизь обычно бывает серой, желтой или зеленой.
- Антибиотики не помогают.

- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 24.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Острый бронхит у детей | Сидарс-Синай
Не то, что вы ищете?Что такое острый бронхит у детей?
Бронхит — это воспаление больших дыхательных трубок (бронхов). в легких.Заболевание может быть краткосрочным (острым) или длительным (хроническим). Острый
бронхит означает, что симптомы часто развиваются быстро и длятся недолго. Большинство случаев
мягкие.
в легких.Заболевание может быть краткосрочным (острым) или длительным (хроническим). Острый
бронхит означает, что симптомы часто развиваются быстро и длятся недолго. Большинство случаев
мягкие.
Что вызывает острый бронхит у ребенка?
Острый бронхит чаще всего вызвано вирусной инфекцией. Это также может быть вызвано бактериями или такими вещами, как пыль, аллергены, сильные пары или табачный дым.
У детей наиболее частой причиной острого бронхита является вирус. Заболевание может развиться после простуды или другой вирусной инфекции в носу, рту или горле (верхние дыхательные пути). Такие болезни могут легко передаваться при непосредственном контакте с больным человеком.
Какие дети подвержены риску острого бронхита?
Дети, у которых более высока вероятность развития острого бронхита, — это дети, у которых:
- Хронический синусит
- Аллергия
- Астма
- Увеличенные миндалины и аденоиды
- Воздействие вторичного табачного дыма
Какие симптомы острого бронхита у ребенка?
Это наиболее частые симптомы:
- Сухой или слизистый кашель
- Рвота или рвота
- Насморк, часто перед началом кашля
- Заложенность грудной клетки или боль
- Общий дискомфорт в теле или плохое самочувствие
- Озноб
- Легкое повышение температуры
- Боль в спине и мышцах
- Свистящее дыхание
- Боль в горле
Эти симптомы часто длятся от 7 до 14 лет. дней.Но кашель может продолжаться от 3 до 4 недель. Эти симптомы могут выглядеть как другие
проблемы со здоровьем. Убедитесь, что ваш ребенок посещает его или ее поставщика медицинских услуг для
диагноз.
дней.Но кашель может продолжаться от 3 до 4 недель. Эти симптомы могут выглядеть как другие
проблемы со здоровьем. Убедитесь, что ваш ребенок посещает его или ее поставщика медицинских услуг для
диагноз.
Как диагностируют острый бронхит у ребенка?
Лечащий врач вашего ребенка Часто можно диагностировать острый бронхит с помощью истории болезни и физического осмотра. В некоторых В некоторых случаях вашему ребенку могут потребоваться тесты, чтобы исключить другие проблемы со здоровьем, такие как пневмония или астма.Эти тесты могут включать:
- Рентген грудной клетки. Этот тест позволяет получать изображения внутренних тканей, костей и органов.
- Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови.
 Для этого теста врач надевает небольшой датчик (например, зажим) на палец или ногу вашего ребенка. Когда устройство включено, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не греется.
Для этого теста врач надевает небольшой датчик (например, зажим) на палец или ногу вашего ребенка. Когда устройство включено, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не греется. - Образцы мокроты и выделений из носа. Эти тесты позволяют обнаружить микроб, вызывающий инфекцию.
Как лечится острый бронхит у ребенка?
Лечение будет зависеть от вашего симптомы ребенка, возраст и общее состояние здоровья. Это также будет зависеть от того, насколько серьезно состояние есть.
Почти во всех случаях антибиотики не следует применять для лечения острого бронхита.Это потому, что большинство инфекций вызванные вирусами. Даже дети, которые кашляют более 8-10 дней. часто не нужны антибиотики.
Цель лечения — помочь
облегчить симптомы. Лечение может включать:
Лечение может включать:
- Достаточно отдыха
- Ацетаминофен или ибупрофен от лихорадки и легкая боль
- Лекарство от кашля для детей от 4 лет лет
- Другие жидкости
- Увлажнитель Cool-Mist для вашего ребенка комната
Обратитесь в медицинское учреждение вашего ребенка
перед тем, как давать ребенку лекарства от кашля и простуды, отпускаемые без рецепта.В
Американская академия педиатрии не рекомендует давать эти лекарства детям.
младше 4 лет, потому что они могут вызывать вредные побочные эффекты. Для детей
в возрасте от 4 до 6 лет используйте безрецептурные продукты только по рекомендации вашего
поставщик медицинских услуг для ребенка. В большинстве случаев также не назначают антигистаминные препараты. Они могут
высушить выделения.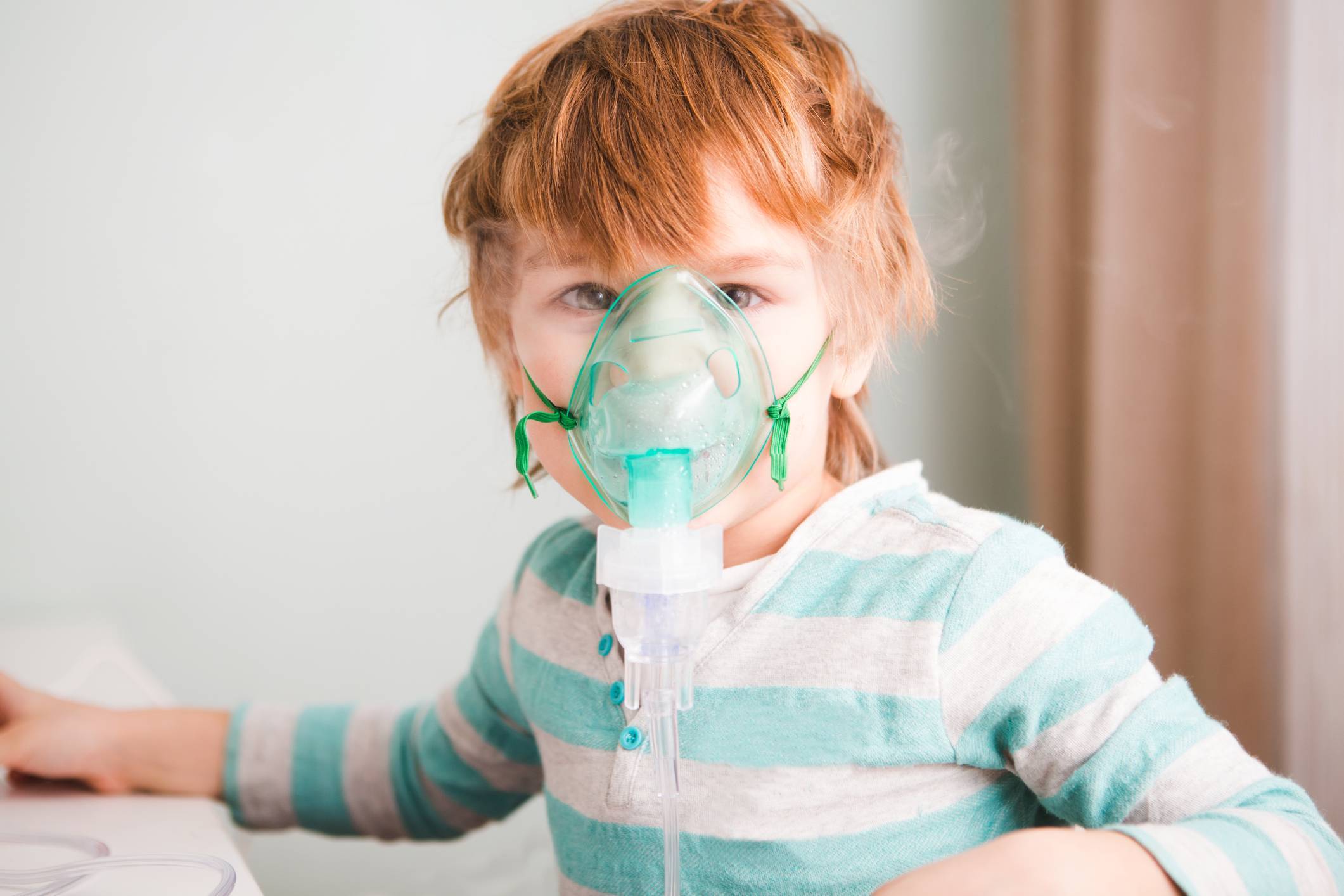 Это может усилить кашель.
Это может усилить кашель.
Не давайте аспирин или лекарство, содержащее аспирин, ребенку. младше 19 лет, если только по указанию врача вашего ребенка.Прием аспирина может поставить ваш ребенок подвержен риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Это самое часто поражает мозг и печень.
.
Какие возможные осложнения острого бронхита у ребенка?
Большинство детей с острым бронхитом поправляются без каких-либо проблем. Но болезнь может привести к пневмонии.
Как я могу предотвратить острый бронхит у моего ребенка?
Вы можете помочь предотвратить острый бронхит, остановив распространение вирусов, которые могут к нему привести.Сделайте следующие шаги:
- Научите ребенка закрывать нос
и рот при кашле или чихании.

- Следите за тем, чтобы ваш ребенок часто мыл руки.
- Убедитесь, что вашему ребенку сделаны все прививки, включая ежегодную прививку от гриппа.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните в службу здравоохранения вашего ребенка врачу сразу же, если симптомы вашего ребенка ухудшатся, если появятся новые симптомы или если у него есть:
- Проблемы с дыханием
- Высокая температура
Основные сведения об остром бронхите у детей
- Бронхит — это воспаление больших дыхательных трубок (бронхов) в легких.Острый бронхит означает, что симптомы часто развиваются быстро и длятся недолго.
- У детей наиболее частой причиной острого бронхита является вирус.

- Кашель, жар, насморк и ломота в теле — частые симптомы.
- Лечение направлено на облегчение симптомов. Это может включать много отдыха и жидкости. Также могут помочь лекарства от жара или кашля.
- Антибиотики не нужны, если причина не в бактериальной инфекции.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. - Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.




 В сутки рекомендуется делать 1-2 ингаляции.3
В сутки рекомендуется делать 1-2 ингаляции.3 Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.

 Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
 Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
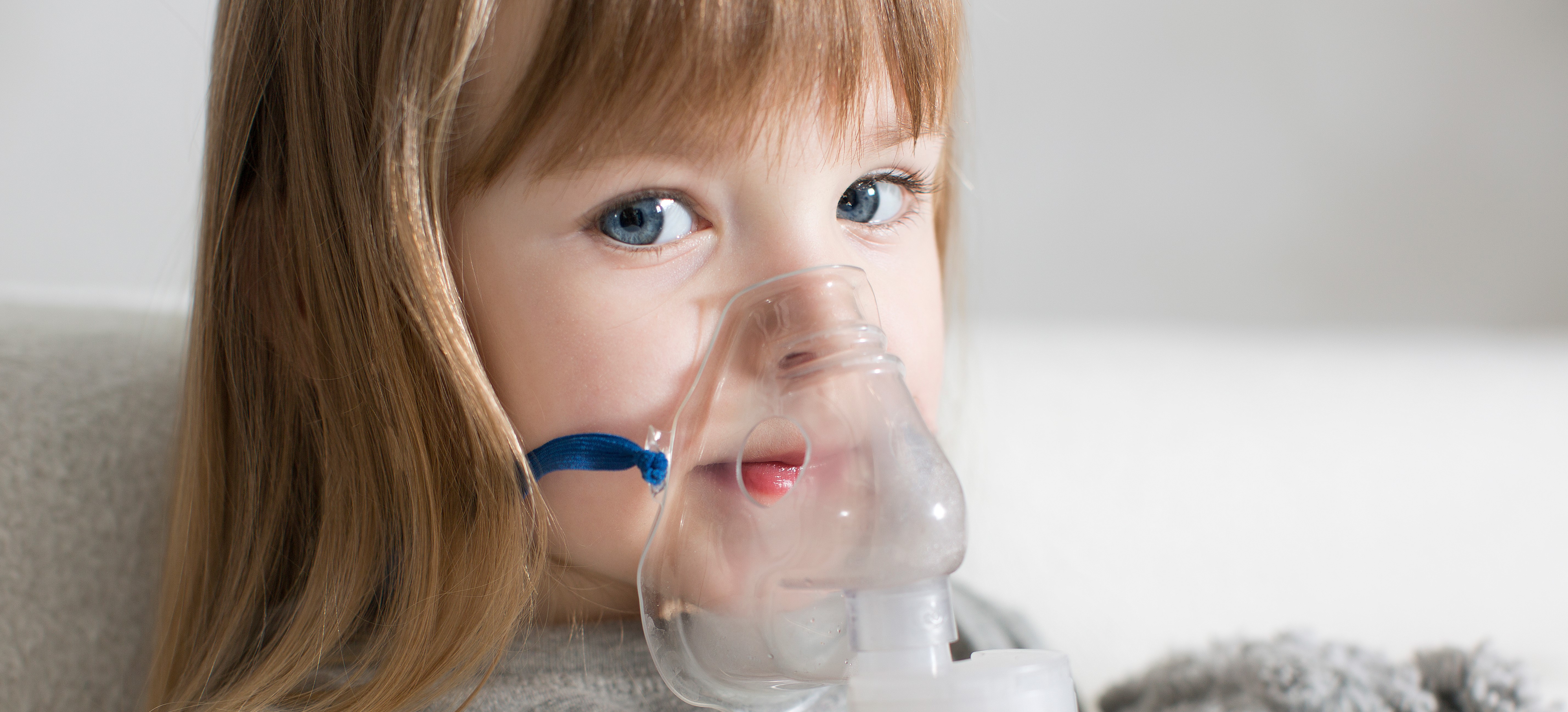 Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
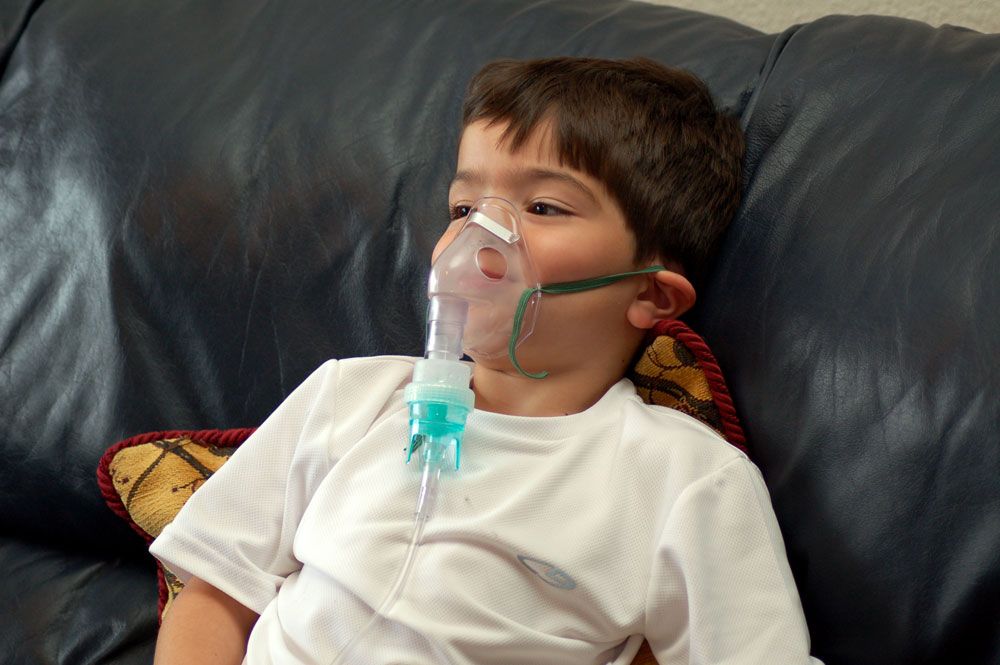
 Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции.
Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции. Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler).
Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler). Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.
Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.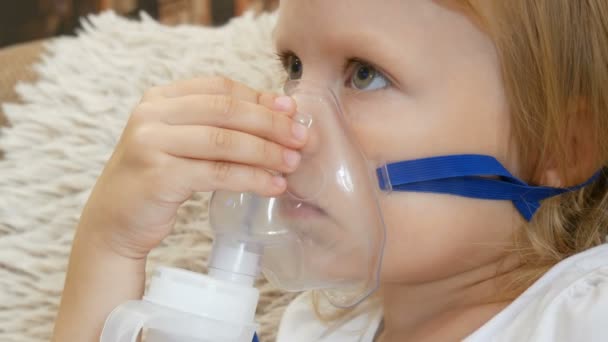

 Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или слабые. (Зеленая зона: пиковая скорость потока 80–100% от нормальной)
Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или слабые. (Зеленая зона: пиковая скорость потока 80–100% от нормальной)


 Затем повторите шаги 1-6.
Затем повторите шаги 1-6. Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением.
Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением. Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд.
Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей. Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.


 Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше простого меда и стоят намного дороже.
Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше простого меда и стоят намного дороже. DM присутствует в большинстве безрецептурных сиропов от кашля.
DM присутствует в большинстве безрецептурных сиропов от кашля.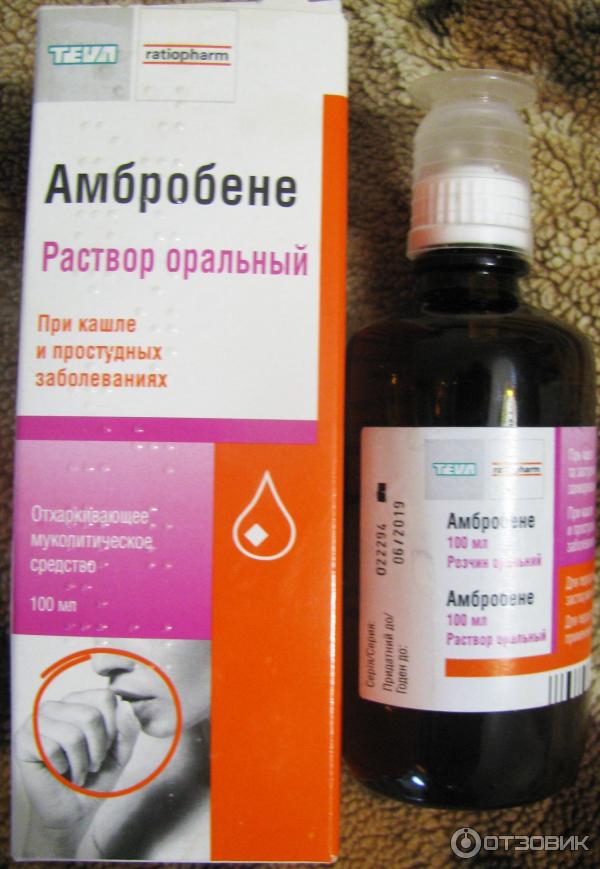
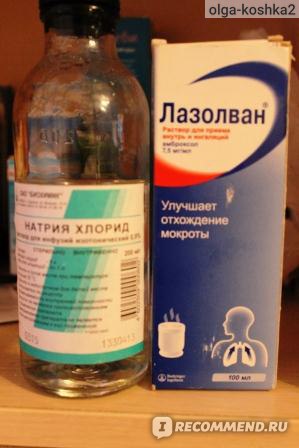
 Для этого теста врач надевает небольшой датчик (например, зажим) на палец или ногу вашего ребенка. Когда устройство включено, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не греется.
Для этого теста врач надевает небольшой датчик (например, зажим) на палец или ногу вашего ребенка. Когда устройство включено, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не греется.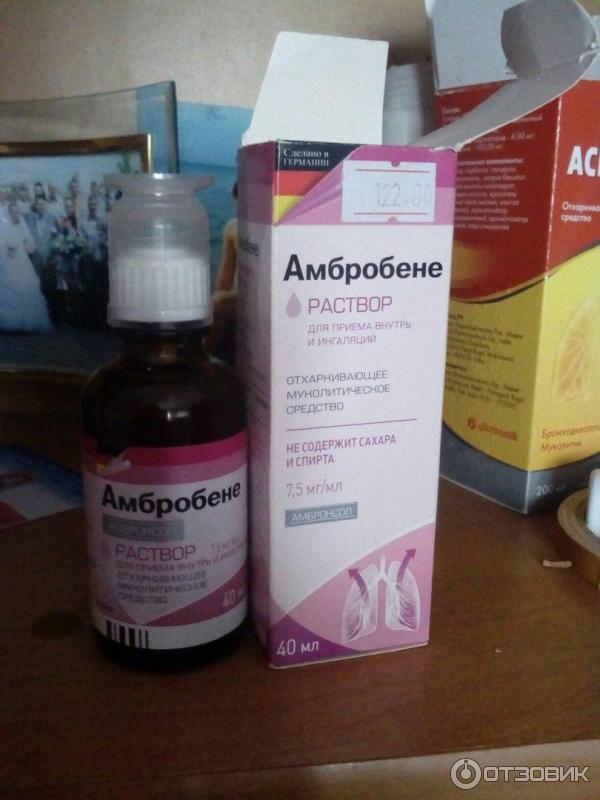

 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты.