Вегетососудистая дистония — цены на лечение, симптомы и диагностика вегетососудистой дистонии в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
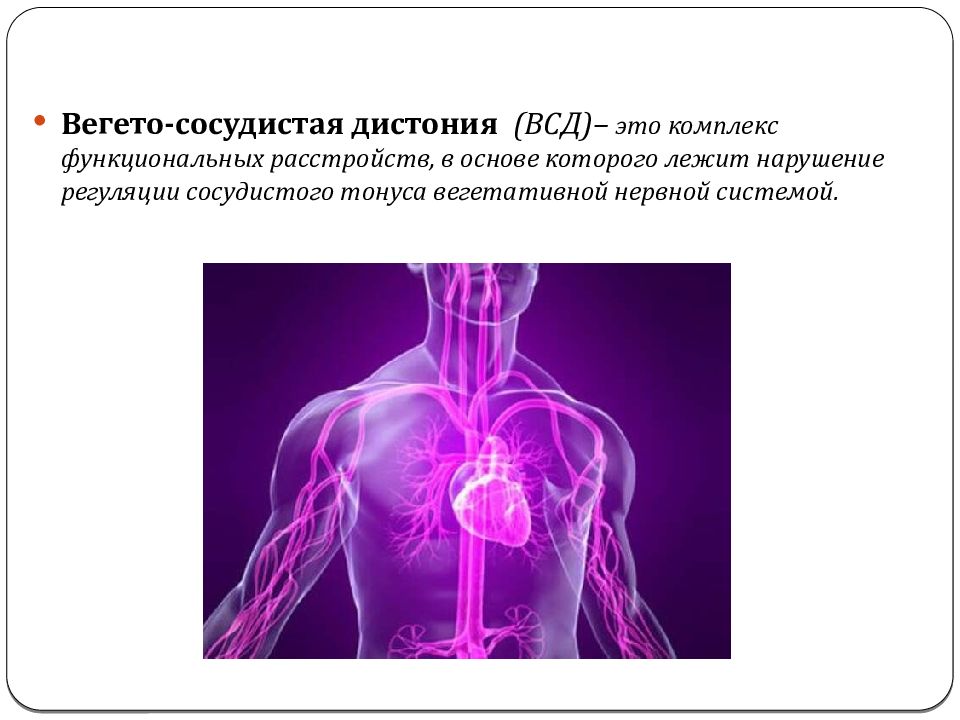
Вегетососудистая дистония (ВСД) – это комплекс нарушений, возникающих в работе вегетативной нервной системы. Вегетативный отдел нервной системы регулирует функцию желез, внутренних органов и сосудов организма и обеспечивает стабильность внутренней среды.
Симптомы вегетососудистой дистонии
Признаки вегетососудистой дистонии многообразны и встречаются в разных комбинациях со стороны органов. Чаще всего встречаются следующие симптомы:
- частое сердцебиение, чувство нехватки воздуха
- бледность
- повышение давления
- повышенное чувство тревоги
- озноб
- холодные кисти и стопы
- расширение или сужение зрачков
- боли в сердце
- головные боли
- повышенная утомляемость
- боли в мышцах и суставах
- обмороки
- дрожь в руках
- приступы жара, повышение температуры тела
- потливость
- головокружения
- расстройства пищеварения
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины вегетососудистой дистонии
Среди причин расстройств вегетативной нервной системы выделяются следующие:
- нарушения в работе ЦНС
- стрессовые ситуации
- эндокринные нарушения
- изменения гормонального фона
- неполноценное питание
- нестабильные метеорологические условия
- аллергические реакции
- неблагоприятная экологическая обстановка
- особенности созревания вегетативной нервной системы
- остеохондроз
- заболевания внутренних органов
- травмы головы
- инфекционные заболевания
- стрессы
- вредные привычки
- внутриутробная гипоксия
Диагностика вегетососудистой дистонии в «СМ-Клиника»
 Врачи клиники много лет работают с пациентами, которые жаловались на проявления вегетососудистой дистонии и знают, как вылечить нарушения и вернуть человеку хорошее самочувствие и активность.
Врачи клиники много лет работают с пациентами, которые жаловались на проявления вегетососудистой дистонии и знают, как вылечить нарушения и вернуть человеку хорошее самочувствие и активность.
В первую очередь невролог выяснит подробные жалобы пациента, установит периодичность и продолжительность, сопоставит с данными анамнеза и образа жизни пациента. После этого в «СМ-Клиника» проводится полный физический и неврологический осмотр пациента, назначаются лабораторные анализы (крови, гормонального фона).
Лабораторные исследования проводятся в собственной лаборатории клиники. Наша лаборатория оснащена высокотехнологичной аппаратурой, качественными реактивами, что ускоряет время проведения анализов и обеспечивает их высокую точность.
Среди методов обследования при подозрении на вегетососудистую дистонию врачи «СМ-Клиника» назначают:
Выбирая методику терапии, которая сработает максимально эффективно, неврологи «СМ-Клиника» используют комплексный подход. Это означает что в процессе диагностики и составлении плана лечения участвуют врачи других специальностей – эндокринологи, терапевты, кардиологи, окулисты и пр.
Это означает что в процессе диагностики и составлении плана лечения участвуют врачи других специальностей – эндокринологи, терапевты, кардиологи, окулисты и пр.
Лечение вегетососудистой дистонии в «СМ-Клиника»
При выборе способа лечения вегетососудистой дистонии, неврологи «СМ-Клиника» отталкиваются от этиологических факторов. Если причиной неприятных симптомов становятся заболевания других органов и систем, лечение направляется на их устранение и нормализацию работы.
Для уменьшения проявления вегетативных реакций врачи клиники вырабатывают индивидуальный план лечения, включающий подходящий режим, питание и физическую активность. Положительный эффект также обеспечивают следующие методы:
Среди медикаментозных препаратов для лечения ВСД используются адаптогены, нейролептики, бета-адреноблокаторы, антиаритмические средства, антидепрессанты, витамины, ноотропные средства и др. Для каждого пациента лекарственные препараты подбираются индивидуально, с учетом особенностей симптомов и организма.
Профилактика вегетососудистой дистонии
Меры профилактики ВСД направлены на общее укрепление организма и включают в себя:
- оптимизацию режима
- физическую активность
- полноценное питание
- избавление от вредных привычек
Если вы хотите избавиться от симптомов вегетососудистой дистонии – поспешите записаться на консультацию в «СМ-Клиника» по телефону +7 (495) 292-39-72. Наши консультанты подберут удобное время и ответят на вопросы о стоимости услуг.
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Симптомы вегетососудистой дистонии (ВСД) у детей
Вегетососудистая дистония (ВСД) — симптомокомплекс многообразных клинических проявлений, затрагивающий различные органы и системы и развивающийся вследствие отклонений в структуре и функции центральных и/или периферических отделов вегетативной нервной системы.
Причины
Социально-экономические:
- Ускоренный темп развития цивилизации.
- Приспособление к новым условиям жизни.
- Внедрение новых продуктов и бытовой химии.
- Ускорение трудовых ритмов.
- Перегрузки психики от увеличения информационных потоков.
- Стрессовые факторы в школе и семье.
Генетическая предрасположенность организма к различным заболеваниям, способным спровоцировать нарушение в деятельности сосудистой и вегетативной системах.
Симптомы
- Изменение состояния кожи (кожа приобретает другой оттенок цвета и другой рисунок сосудов).
- Неправильная работа потовых и сальных желез.
- Высыпания, зуд, отечность.
- Нарушение деятельности эндокринных желез, что приводит к похудению или увеличению веса ребенка.
- Чрезмерное высыпание угрей.
- Замедление или ускорение полового созревания.
- Подъемы и спады температуры тела без особых на то причин.
- Смена поведения. Сонливое состояние сменяется проявлением паники и беспричинного беспокойства.
- Нарушение дыхания.
- Появление «одышки».
- Расстройство желудочно-кишечного тракта.
- Нередки тошнота и рвоты, диарея, нарушение работы желчных протоков, боль в области живота, ком в горле.
Наличие подобных симптомов является скорее маячками для педиатра, по которому он может назначить комплекс диагностических мероприятий и соответствующее лечение.
Не занимайтесь самостоятельной диагностикой и лечением. Доверьте лучше здоровье своего ребенка профессионалу. Только в условиях клиники кардиолог может грамотно поставить диагноз и назначить оптимальное и правильное лечение. Роль родителей заключается в том, чтобы создать благоприятные условия в преодолении болезни, неукоснительно следуя при этом рекомендациям врача.
Профилактика
- Строгое выполнение режима дня: восьмичасовой сон, продолжительное пребывание на воздухе, ограничение учебной программы, минимальное время нахождения у телевизора и компьютера.
- Занятия физкультурой с допустимыми нагрузками. Рекомендуется плавание, коньки, лыжи, теннис, подвижные игры.
- Сбалансированное питание: без излишков поваренной соли, сахара, жирного мяса, сдобы. Как источник калия и магния должны присутствовать различные крупы, бобовые, абрикосы, изюм, корнеплоды, зелень и орехи.
- Психотерапия. Различные методы глубокого расслабления нервной системы, устраняющие эмоциональное напряжение.

- Лечебный массаж воротниковой зоны, электрофорез.
- Мультивитамины.
Вегетососудистая дистония — симптомы, лечение, профилактика
Болезнь, которая имеет много причин и много названий — ВСД, вегето-сосудистая дистония, вегетоневроз, кардионевроз. Недуг поражает вегетативную нервную систему, регулирующую работу сосудов и органов организма, и существенно ухудшает качество жизни.
Примечательно, что мировое медицинское сообщество до сих пор дискутирует о существовании такой болезни, как ВСД. На западе существует ее аналог, соматоформная вегетативная дисфункция нервной системы.
Вегетососудистая дистония: симптомы и лечение
Сложность постановки диагноза кроется в целом спектре симптомов. Болезнь искусно мимикрирует, у двух людей с вегетоневрозом могут быть абсолютно разные жалобы. Тем нее менее, выделяют три типа патологии:
- ВСД нормотензивного типа. Характеризуется сбоем сердечного ритма.

- ВСД гипертензивного типа. Характеризуется повышением артериального давления. Болезнь протекает с риском инсульта, особенно у пожилых больных. При этом типе ВСД корректируют работу сердца, медикаментозно снижая ЧСС.
- ВСД гипотезивного типа. Характеризуется понижением артериального давления. Больной испытывает слабость, нередко — обмороки. Терапию проводят атропином и эуфиллином. На фоне медикаментов, больному назначают витамины, препараты с антиоксидантами. Полезен зеленый чай.
Первые признаки болезни проявляются следующими симптомами:
- Со стороны сосудов и ЦНС.
Повышение ЧСС, головная боль и шум в ушах, необычная потливость, боли в мышцах и дрожь во всем теле, включая конечности.
- Со стороны психики.
Паника и навязчивые состояния, резкие перепады эмоций, тревога и мнительность.
В рамках этой статьи невозможно охватить все признаки (их более 150). Но мы и не ставим целью поставить диагноз онлайн. Заметив первые тревожные симптомы, обратитесь к врачу. Главное — иметь настороженность по ВСД и понимать, что заболевание может проявить себя целым спектром симптомов.
Главное — иметь настороженность по ВСД и понимать, что заболевание может проявить себя целым спектром симптомов.
Вегетососудистая дистония у мужчин
ВСД у мужчин редко развивается как самостоятельная болезнь. Чаще всего, недуг проявляет себя под воздействием других негативных факторов.
Причиной мужской вегето-сосудистой дистонии может быть нacлeдcтвeннocть, вредные привычки — курение, употребление алкоголя. Стрессы и переутомление на работе. Соматические, психические расстройства, и другие причины, ослабляющие организм.
Вегетососудистая дистония у женщин
Частые жалобы женщин с вегето-сосудистой дистонией — плаксивость, депрессия, обмороки. Пульсирующая головная боль в висках и другие нелдомогания.
В отличие от мужчин, у которых болезнь провоцируют внешние факторы, женщины страдают от гормональных изменений. Менструация, климакс, конфликт нервной системы и физического развития у девушек подростков. Все это естественные явления, однако без должного внимания к организму в эти периоды, можно спровоцировать развитие ВСД.
Вегетососудистая дистония у беременных
Беременные находятся в группе риска вегето-сосудистой дистонии из-за повышенной нагрузки в период вынашивания ребенка. Это состояние опасно не только для матери, но и для плода, — существует риск преждевременных родов, отслойки плаценты, гипертонуса матки и другие патологии.
Вегетососудистая дистония у подростков
Чаще всего ВСД проявляет себя в период взросления и также бесследно уходит. Надо понимать, что это состояние хоть и возрастное, но требует повышенного внимания к подростку. В противном случае в более старшем возрасте болезнь может развиться в гипертонию.
К какому врачу идти при вегетососудистой дистонии?
Вегетососудистая дистония — какой врач вам поможет? В зависимости от клинических проявлений, может понадобится помощь гастроэнтеролога, невролога, уролога и других специалистов.
Заподозрив вегето-сосудистую дистонию, начините лечение с посещения терапевта. На основании симптомов, врач наметит план лечения.
Вегетососудистая дистония (ВСД): Симптомы, диагностика и лечение
Вегето-сосудистая дистония — это симптомокомплекс, который развивается при взаимодействии большого количества факторов, характеризуется вегетативной дисфункцией сердца, сердечно-сосудистой системы, влечет за собой расстройство в работе внутренних органов.
Даже у здоровых людей в жизни случаются периоды, когда, не меняя образа жизни, они больше устают, мучаются бессонницей, становятся вялыми или раздражительными. Если причины неприятных симптомов авитаминоз, стресс, переутомление, после отдыха и витаминотерапии самочувствие улучшается. Но так дают о себе знать и первые признаки вегетососудистой дистонии.
Вегето-сосудистая дистония относится к серьезным расстройствам в работе организма, это сбой в работе всех систем организма. Страдает, прежде всего, вегетативная нервная система – именно она отвечает за регуляцию показателей артериального давления, работу дыхательных путей, продукцию гормонов, активность мочеполовой системы, да и вообще от работы вегетативной нервной системы зависит нормальный ритм жизни человека.
Чаще всего вегетососудистая дистония наблюдается у школьников 7-8 лет и у подростков, причем у девочек чаще, чем у мальчиков. Но в той или иной мере ее регистрируют и у взрослых людей.
Причины
Развитие вегетососудистой дистонии у детей младшего возраста может быть обусловлено патологией перинатального периода (внутриутробной гипоксией плода), родовыми травмами, заболеваниями периода новорожденности. Эти факторы отрицательно сказываются на сформированности соматической и вегетативной нервной системы, полноценности выполняемых ими функций. Вегетативная дисфункция у таких детей проявляется пищеварительными нарушениями (частые срыгивания, метеоризм, неустойчивый характер стула, плохой аппетит), эмоциональным дисбалансом (повышенной конфликтностью, капризностью), склонностью к простудным заболеваниям.
В период полового созревания развитие внутренних органов и рост организма в целом опережает становление нейроэндокринной регуляции, что ведет к усугублению вегетативной дисфункции.
В этом возрасте вегето-сосудистая дистония проявляется болями в области сердца, перебоями и сердцебиением, лабильностью артериального давления, психоневрологическими расстройствами (повышенной утомляемостью, снижением памяти и внимания, вспыльчивостью, высокой тревожностью, раздражительностью). Вегето-сосудистая дистония встречается у 12-29% детей и подростков.
У взрослых пациентов возникновение вегето-сосудистой дистонии может провоцироваться и усугубляться в связи с влиянием хронических заболеваний, депрессий, стрессов, неврозов, черепно-мозговых травм и травм шейного отдела позвоночника, эндокринных болезней, патологий ЖКТ, гормональных перестроек (беременности, климакса). В любом возрасте фактором риска развития вегето-сосудистой дистонии является конституциональная наследственность.
Симптомы
Вегето-сосудистая дистония – это комплекс синдромов, характеризующихся расстройством или поражением вегетативной нервной системы. Многие отдельные симптомы зачастую являются показателями наличия каких-либо других заболеваний, напрямую не связанных с деятельностью вегетативной нервной системы или мозга. Однако их объединение на фоне кардиологических или сердечно-сосудистых проявлений дает основание диагностировать состояние именно как проявление вегето-сосудистой дистонии.
Однако их объединение на фоне кардиологических или сердечно-сосудистых проявлений дает основание диагностировать состояние именно как проявление вегето-сосудистой дистонии.
Наиболее характерными проявлениями или симптомами ВСД являются:
- Головные боли
- Головокружения
- Слабость
- Потливость
- Обморочные состояния или обмороки
- Шум в ушах
- Сонливость
- Резкие эмоциональные перепады
- Панические атаки
- Навязчивые синдромы
- Тревожность
- Мнительность
- Повышенная частота сердечного ритма
- Перепады температуры тела.
Еще вегетососудистая дистония характеризуется проявлением выраженных болей в области груди и сердца, изменением ритма и характера сердечного ритма (вплоть до полной блокады) и другими симптомами, связанными с сердечно-сосудистой системой.
Другими проявлениями и признаками вегетососудистой дистонии являются: метеозависимость, понос или запор, рвота, боли в сердце.
Диагностика
Разнообразность и количество симптомов с одной стороны затрудняет диагностику, с другой позволяет сразу предполагать дисфункцию вегетативной нервной системы, особенно это касается молодых пациентов.
Для уточнения диагноза проводится комплекс диагностических мероприятий: электроэнцефалография головного мозга (ЭЭГ), УЗИ сердца (ЭхоКГ) и электрокардиография (ЭКГ). Исключив заболевания, вызванные органической патологией, пациенту на основании его жалоб ставится диагноз ВСД.
Лечение
Лечение вегетососудистой дистонии должно начинаться с организации правильного режима дня и комплекса общеукрепляющих мероприятий, дающих, при регулярном их применении, отличный лечебный и оздоравливающий эффект:
Продолжительность непрерывного ночного сна должна составлять не менее 8-9 часов, кроме этого, желательно отдыхать, по возможности, несколько часов днем.
Физические нагрузки должны быть регулярными и умеренными, до чувства легкой усталости, особенно при повышенном артериальном давлении (выше 140 / 90 мм рт. ст.). Полезны плавание, велоспорт, легкий бег (исключая прыжки), пешие прогулки, аэробика, лыжный спорт.
ст.). Полезны плавание, велоспорт, легкий бег (исключая прыжки), пешие прогулки, аэробика, лыжный спорт.
Массаж головы, воротниковой зоны и спины, при отсутствии противопоказаний и после консультации с врачом, дает хороший лечебный эффект.
Очень полезен ежедневный контрастный душ и пребывание под солнечными лучами (фототерапия).
Питание при ВСД должно быть сбалансированным и содержать физиологически необходимое количество жиров, углеводов, белков, витаминов и микроэлементов, особенно необходимы в рационе калий и магний.
Калий содержится в помидорах, картофеле, капусте, зеленом горошке, свекле, баклажанах, фасоли, щавеле, укропе, ревене, абрикосах, черносливе, инжире, изюме.
Источниками магния могут стать орехи, фасоль, соя, морковь, шиповник и цельнозерновые каши (гречневая, овсяная, пшеничная).
Следует максимально исключить из меню соленые, острые, копченые блюда, крепкий чай, кофе, шоколад, а животные жиры заменить на растительные.
Если нормализация режима и питания не дают должного эффекта, в арсенале врачей имеется множество современных эффективных препаратов:
- гипотензивные препараты (понижающие давление),
- бета блокаторы (при тахикардии),
- нейропротекторы (активаторы мозгового метаболизма),
- антиоксиданты (защищают клетки от окисления и разрушения),
- препараты для улучшения кровообращения,
- транквилизаторы (обладающие успокаивающим действием),
- антидепрессанты, помогающие снять депрессию и тревогу.

Если причинами дистонии стали психологические расстройства (стресс, депрессия, хроническая усталость, невроз, переутомление), кроме медикаментов, желательно посещение профессионального психотерапевта, который, при помощи наработанных методик, таких как гипнотерапия или поведенческая терапия, поможет избавиться от страхов, панических атак и фобий и оказать необходимую психологическую помощь.
симптомы, лечение вегетососудистой дистонии у взрослых в Ижевске
Вегето-сосудистая дистония – это комплекс симптомов, свидетельствующих о нарушении функционирования мышечной, кровеносной, нервной систем, что приводит к недомоганию. Само слово «дистония» означает спазмообразное сокращение мышц, к которому могут приводить различные патологии. Со стороны вегетативной системы происходят сбои в работе внутренних органов (бронхов, пищеварительной, иммунной системы, сосудистого тонуса, кровообращения), что и приводит к появлению симптомов вегето-сосудистой дистонии.В отделении неврологии клиники Елены Малышевой вы можете пройти диагностику и лечение вегето-сосудистой дистонии. Современное медицинское оборудование, опытные дипломированные специалисты, специально обустроенные кабинеты – все это сделает ваше пребывание в нашем медицинском центре комфортным, а лечение эффективным. Посетить невролога вы можете в любое удобное время при выявлении первых симптомов заболевания, что станет залогом быстрого устранения патологии, снизит риск нежелательных осложнений.
Современное медицинское оборудование, опытные дипломированные специалисты, специально обустроенные кабинеты – все это сделает ваше пребывание в нашем медицинском центре комфортным, а лечение эффективным. Посетить невролога вы можете в любое удобное время при выявлении первых симптомов заболевания, что станет залогом быстрого устранения патологии, снизит риск нежелательных осложнений.
Симптомы вегето-сосудистой дистонии
Симптомы вегетососудистой дистонии имеют различные проявления, что свидетельствует о нарушениях работы организма в целом. При этом чаще всего наблюдается:- учащенное постоянное или приступообразное сердцебиение;
- повышенная потливость без дополнительных физических нагрузок;
- изменение цвета лица: побледнение или покраснение;
- покалывания в области сердца;
- обморочные состояния и зябкость;
- нарушения пищеварения и мочеиспускания.
- Кардиальные.
 Тахикардия, боли в сердце, изменение ритма работы сердца;
Тахикардия, боли в сердце, изменение ритма работы сердца; - Респираторные. Тахипноэ (учащенное дыхание), заложенность и тяжесть в груди, приступообразная одышка, нехватка воздуха;
- Дисдинамические. Колебания венозного и артериального давления, отклонения от нормы показателей циркуляции крови и лимфы;
- Вегетативные. Повышение температуры тела, озноб, приливы жара, потливость, тошнота, рвота, спазмы в желудке, поносы или запоры;
- Мочеполовые. Аноргазмия, снижение полового влечения, частое и болезненное мочеиспускание;
- Психоневрологические. Плаксивость, раздражительность, снижение работоспособности, повышенную утомляемость, слабость, расстройства сна, метеозависимость, частые головные боли.
 Окончание панической атаки такое же внезапное, как и ее начало.
Окончание панической атаки такое же внезапное, как и ее начало.В случае несвоевременного обращения за медицинской помощью вегетососудистая дистония может привести к развитию артериальной гипертензии и неврозам. Поэтому не стоит затягивать с визитом к неврологу, если вы заметили у себя или своих близких симптомы вегето-сосудистой дистонии.
Классификация
Для выбора эффективных методов лечения вегето-сосудистой дистонии важно правильно классифицировать заболевание. Различают такие виды ВСД:- Ваготоническая (парасимпатикотоническая), симпатикотоническая, симпато-парасимпатическая (смешанная). В основе классификации лежат основные симптомы.
- Системная, локальная, генерализированная. По проявляющимся признакам.
- Перманентная, приступообразная (пароксимальная) и латентная. По выраженности симптомов.
- Тяжелая, среднетяжелая, легкая. За основу берут тяжесть проявления основных признаков заболевания.
- Первичная и вторичная.
 В зависимости от этиологии.
В зависимости от этиологии. - Вагоинсулярная, сипмпатоадреналовая, смешанная. В зависимости от характера приступов.
Диагностика
Для выбора эффективных методов лечения вегетососудистой дистонии важно провести комплексную диагностику, которая состоит из:- Консультация невролога, кардиолога, эндокринолога, терапевта, иных специалистов. Так как симптомы ВС дистонии часто схожи с рядом других патологий, то важно исключить расстройства сердечно-сосудистой, лимфатической, эндокринной систем, ЖКТ, воспалительных процессов органов, инфекционные и вирусные заболевания.
- Выявление наследственной предрасположенности к ряду заболеваний, что помогает установить точную причину симптоматики, на которую поступают жалобы от пациента.
- Проведение функциональных проб позволяет определить вегетативные реакции нервной системы.
- Анализ крови и мочи. Необходимы для оценки состояния организма.

Лечение вегето-сосудистой дистонии
Ориентируясь на результаты диагностики, а также симптоматику заболевания невролог назначает индивидуальную терапию, которая может включать несколько методов устранения патологии, направленных на психологическую и физиологическую коррекцию образа жизни и медикаментозное оказание помощи пациенту. Важно помнить, что любые медицинские препараты, витаминные и минеральные комплексы, диеты, виды физических упражнений должен подбирать лечащий врач. Это позволит избежать нежелательных последствий, поможет достичь ожидаемого эффекта.При тяжелой форме ВСД в обязательном порядке назначается лечение симптоматики до полного ее устранения с последующей коррекцией режима питания, физических нагрузок. С целью снижения риска рецидивов пациенту рекомендуется проходить плановое диспансерное наблюдение не реже, чем раз в полгода. Это дает возможность контролировать состояние после проведенного комплекса мероприятий.
Преимущества лечения в клинике Елены Малышевой
Отделение неврологии клиники Елены Малышевой специализируется на лечении вегето-сосудистой дистонии у взрослых. Обратившись к нам, вы можете быть уверены, что в клинике вам предложат:
Обратившись к нам, вы можете быть уверены, что в клинике вам предложат:- Эффективное лечение. В клинике работают дипломированные профильные специалисты.
- Комфортные условия. Кабинеты обустроены с учетом потребностей пациентов.
- Доступные цены. Ознакомиться с тарифами услуг клиники можно на сайте.
Запись на прием к неврологу
Чтобы получить консультацию невролога, пройти диагностику с последующим лечением, вы можете записаться на прием к специалисту по телефону (3412)52-50-50 или заполнив форму на сайте.Вегето-сосудистая дистония: симптомы, этиология
Когда в работу парасимпатической и симпатической ветви вкрадывается рассогласование, у человека возникает комплекс болезненных проявлений. Такая нестабильность вегетативной системы получила название – вегето-сосудистой дистонии. В медицинских изданиях ее также именуют нейроциркулярной, вазомоторной дистонией или вегетативной дисфункцией.
Человек не контролирует деятельность вегетативной нервной системы. Ее симпатический отдел ускоряет работу внутренних органов, парасимпатический отдел – координирует иммунный ответ, отвечает за восстановительные процессы в организме. Он возвращает активированную стрессом или физической нагрузкой симпатическую ветвь в исходное состояние.
Ее симпатический отдел ускоряет работу внутренних органов, парасимпатический отдел – координирует иммунный ответ, отвечает за восстановительные процессы в организме. Он возвращает активированную стрессом или физической нагрузкой симпатическую ветвь в исходное состояние.
Типология ВСД
Общей классификации заболевания не существует. Опираясь на определенные признаки, вегето-сосудистую дистонию разделяют на несколько групп:
-
легкую – вегетативных кризов нет, симптомы вызывают несущественный дискомфорт;
-
среднетяжелую – периодически возникают кризы, человек становится нетрудоспособным во время обострения заболевания;
-
тяжелую – обострения и кризы возникают часто.
-
гипертоническую – с тахикардией, головной болью, кратковременным повышением АД, паническими атаками;
-
гипотоническую – с эпизодическим или постоянным понижением АД, головокружением, упадком сил, ломотой в теле, головной болью;
-
кардиальную – с замедленным, неравномерным или учащенным пульсом, отдышкой, болью в области груди;
-
ваготоническую – с повышенным слюноотделением, стеснением в груди, проблемами с дыханием;
-
смешанную – с чередованием или сочетанием разных симптомов.

-
скрытую – возникает при воздействии стрессового фактора, в остальное время заболевание себя не проявляет;
-
пароксизмальную – в виде приступов;
-
перманентную – постоянную;
-
смешанную – может наблюдаться чередование перманентной и пароксизмальной формы.
-
локальную – с местным поражением;
-
системную – с вовлечением в процесс одной системы организма;
-
генерализованную – с задействованием нескольких систем.
Чаще всего ВСД протекает бессимптомно. Под влиянием перегрузок, стрессовых факторов или неблагоприятных условий рассогласование между симпатической и парасимпатической системой возрастает, что приводит к обострению и проявлению криза. Нередко криз – суммарный результат накопившихся составляющих, что объясняет его масштабную и разностороннюю симптоматику.
Нередко криз – суммарный результат накопившихся составляющих, что объясняет его масштабную и разностороннюю симптоматику.
Этиология
Основная причина синдрома – наследственная предрасположенность. Помимо этого существуют патогенетические факторы, которые вызывают функциональное расстройство вегетативной нервной системы:
-
у детей спровоцировать заболевание может внутриутробная гипоксия плода, родовые травмы, стрессы, которые переживала мать в первые месяцы беременности;
-
у подростков ВСД формируется под воздействием эндокринных расстройств, гиподинамии, хронических заболеваний, эмоциональных стрессов, конфликтных ситуаций;
-
у взрослых к запуску патологии приводит лишний вес, гормональная перестройка, травма головного или спинного мозга, сильный однократный стресс, пребывание в состоянии длительного нервного напряжения, остеохондроз шейного отдела, умственное и физическое переутомление, регулярное недосыпание, инфекционные заболевания дыхательной системы и головного мозга, прием бронхорасширяющих средств, оральных контрацептивов и ряд других негативных стимулов.

Женская половина населения в 3 раза чаще страдает от вегето-сосудистой дистонии из-за гормональных перестроек организма в период беременности, непосредственно перед родами и на этапе угасания функции половой системы.
Симптоматика заболевания
У грудных детей обострение ВСД сопровождает частое срыгивание, нарушение аппетита, избыточное скопление газов в кишечнике. Дети старших групп жалуются на нехватку воздуха, головные боли, пищеварительные расстройства. Они чаще проявляют склонность к конфликтному поведению, капризам, простудным заболеваниям.
Сопоставление распространенных симптомов ВСД помогает провести диагностику заболевания у взрослых и детей. В их перечень входит:
-
повышенная утомляемость;
-
нарушение аппетита и функций пищеварительной системы;
-
частое мочеиспускание;
-
отдышка, нехватка воздуха;
-
тахикардия, аритмия;
-
боли в области сердца;
-
усиленное потоотделение;
-
онемение или ощущение холода в конечностях, озноб.

Расстройство часто сопровождает обостренная реакция на изменение погодных факторов, беспокойство и тревожность, сон, который не приносит полноценного отдыха.
Вегетативная система регулирует работу всех систем организма, поэтому болезнь может проявиться нарушением работы дыхательной, сердечно-сосудистой, пищеварительной системы, сбоем терморегуляторных, дисдинамических, психоневрологических и сексуальных процессов.
Чтобы поставить правильный диагноз, терапевту необходимо получить результаты эхографии, электрокардиографии, других аппаратных исследований, ознакомиться с результатами обследования у невролога, лора, эндокринолога, окулиста.
Терапия ВСД
Комплексная терапия заболевания включает в себя выявление причины ВСД и устранение отрицательной симптоматики. На начальных этапах рекомендовано ограничиться:
-
введением адекватного режима работы и отдыха, физических и психологических нагрузок, нормализацией питания;
-
для снижения эмоционального напряжения приемом препаратов на основе боярышника, валерианы, зверобоя;
-
для активации психической деятельности приемом средств на основе лимонника, заманихи;
-
для улучшения самочувствия физиотерапевтическими мероприятиями:
-
общим и точечным массажем;
-
лечебной физкультурой;
-
электросном;
-
водными процедурами.

Значительная роль медикаментозной терапии отводится при лечении среднетяжелых и тяжелых форм заболевания. Внимание сосредотачивают на терапии сопутствующих патологий, нормализации функции щитовидной железы. Во время кризов назначают витамины группы В, седативные, антидепрессанты, препараты для регуляции сердечной деятельности.
К каким осложнениям приводит ВСД
Криз – самое частое осложнение заболевания. В функции вегетативной системы возникает тяжелый сбой, который приводит к сильному внезапному приступу.
По типу нарушений кризы подразделяют на 3 группы:
-
Вагоинсулярные. У человека возникает ощущение удушья, жара, усиливается потоотделение, снижается количество сердечных сокращений, падает АД, нередко стул становится жидким.
-
Симпатоадреналовые. У больного холодеют и немеют конечности, бледнеет кожа, повышается температура тела и АД, учащается сердцебиение.
 К сильному ознобу присоединяется необъяснимая тревожность, паническая атака.
К сильному ознобу присоединяется необъяснимая тревожность, паническая атака.
-
Смешанные. При таких кризах набор симптомов представляет собой смешение первой и второй группы.
Если заболевание игнорируют длительное время, ВСД может привести к снижению иммунитета, спровоцировать развитие сахарного диабета 2-го типа, инфаркта, инсульта, кардиомиопатии, плохо поддающейся корректировке стойкой артериальной гипертензии.
Профилактика и ее значение
Хороший полноценный сон, здоровый образ жизни, правильный режим питания помогают предотвратить и победить ВСД даже людям с наследственной расположенностью к заболеванию. При обострении главная роль отводится рациональной терапии, в остальных случаях необходимо повысить адаптивные способности организма с помощью организации оптимизированного рабочего дня, соблюдения режима сна и бодрствования, физической активности и правильного питания.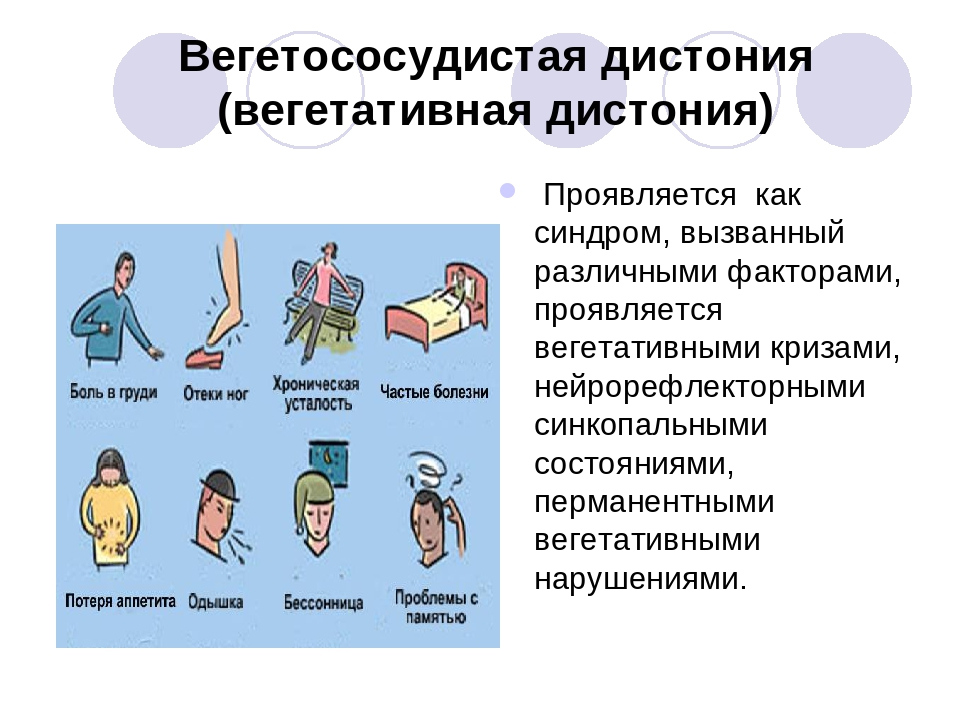
Наши специалисты
Детский невролог
Стаж: 21 год
Записаться на приём
Врач невролог
Стаж: 11 лет
Записаться на приём
Врач-невролог
Стаж: 11 лет
Записаться на приём
Невролог, главный внештатный детский невролог МЗ СК, профессор, доктор медицинских наук, Заслуженный врач РФ
Стаж: 39 лет
Записаться на приём
Лечение заболевания «Вегето-сосудистая дистония» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
Вегето-сосудистая дистония, симптомы болезни и лечение в Самаре
Если Ваша жизнь напоминает борьбу со страхом, но клинические исследования не подтверждают у Вас всё то, о чем подробно рассказали врачу, а страх «смертельного» заболевания угнетает Вас и к нему добавляются:
— панические атаки,
— потемнение в глазах,
— учащенное сердцебиение и различные фобии,
то, наверняка, Вам не понаслышке знакомы такие слова, как вегето-сосудитсая дистония или нейроциркуляторная дистония — вегетативная дисфункция организма.
Формы и проявления синдрома вегето-сосудистой дистонии настолько разнообразны, что иногда больному кажется — смерть совсем близко. Но страх смерти не является причиной заболевания.
Изнуряющие походы к врачу не приносят ничего, кроме повторения одного и того же диагноза: синдром вегето-сосудистой дистонии или нейроциркуляторной дистонии. Вы, как бы здоровы, но качество вашей жизни ухудшается с каждым днем, а горы таблеток транквилизаторов, неврологи, психологи не могут помочь.
Синдром вегето-сосудистой дистонии (ВСД) — это нарушение в работе вегетативной нервной системы, которая регулирует функцию всех внутренних органов, сосудов и мышц, обеспечивая постоянство внутренней среды организма — гомеостаз.
Для вегето-сосудистой дистонии характерно общее нарушение самочувствия и состояния больного, когда все органы по отдельности здоровы, но из-за рассогласованности взаимодействия, которое осуществляется через вегетативную нервную систему, все болит, и на этом фоне меняется психическое состояние, возникают панические страхи, фобии.
Проявления синдрома вегето-сосудистой дистонии
Проявляется вегето-сосудистая дистония сбоями в работе всех органов и систем организма. Часто больные предъявляют множество различных жалоб. Но при комплексном обследовании никаких изменений в органах не выявляются, так как симптомы возникают из-за нарушения обще регулирующей функции вегетативной нервной системы.
Возникает вегето-сосудистая дистония на фоне физического или психического перенапряжения, после острых или хронических инфекционных заболеваний, витаминной недостаточности.
Клиническая картина вегето-сосудистой дистонии
- Для больного характерны повышенная утомляемость, слабость, вялость, нарушение сна по типу бессонницы или дневной сонливости, подавленное настроение.
- Дисфункция нервной системы проявляется головными болями, головокружениями, иногда возникает необоснованный страх, потемнение в глазах, потливость, ощущение ползания мурашек.

- Нарушения в работе пищеварительного тракта представлены болями в животе, нарушением работы кишечника.
- Со стороны сердечно – сосудистой системы нарушения проявляются болями в области сердца (на фоне нормальной ЭКГ), повышением или снижением артериального давления, появлением шумов в сердце.
- При нарушениях в дыхательной системе появляются затруднения дыхания, чувство нехватки воздуха и одышка при незначительных нагрузках.
Симптомы вегето-сосудистой дистонии
Если Вы:
- плохо переносите перемену погоды,
- физические нагрузки и эмоциональные переживания,
- легко бледнеете или краснеете,
- у вас учащенное сердцебиение и повышенная потливость,
- вас преследует страх смерти,
но при комплексном обследовании никаких изменений в органах не выявляется, тогда Ваша жизнь — это борьба против ВСД, так как симптомы возникают из-за нарушения общерегулирующей функции вегетативной нервной системы, а лекарствами и психологами это не лечится, возможны только временные улучшения состояния.
Симптомы могут быть постоянными или по типу приступов (кризов).
- Постоянные симптомы: наблюдаются при врожденной неустойчивости нервной системы или вовремя непролеченном гипертензионно-гидроцефальном синдроме.
- Симптомы приступами: после кризов на несколько дней остается чувство разбитости и общего недомогания.
Лечение вегето-сосудистой дистонии
Вегето-сосудистая дистония возникает в результате дисфункции вегетативной нервной системы. Чтобы избавиться от вегето-сосудистой дистонии небходимо:
- восстановить нервную систему организма,
- нормализовать тонус сосудов,
- улучшить микроциркуляцию в тканях и нормализовать обменные процессы,
тогда вегето-сосудистая дистония отступит навсегда, Вы забудете, что такое дискомфорт, панические атаки и фобии. К сожалению, нет медикаментов, которые восстанавливают обще регулирующую функцию нервной системы.
Однако, современная медицина не стоит на месте. Устранить дисфункцию вегетативной нервной системы больного и вылечить ВСД навсегда все-таки возможно. Для этого назначают комплексное лечение методом компьютерной рефлексотерапии.
Устранить дисфункцию вегетативной нервной системы больного и вылечить ВСД навсегда все-таки возможно. Для этого назначают комплексное лечение методом компьютерной рефлексотерапии.
Лечение вегето-сосудистой дистонии компьютерной рефлексотерапией
Лечение основано на динамическом восстановлении нервной регуляции и последующем восстановлении взаимодействия внутренних органов.
Лечение осуществляется путем воздействия сверх малым постоянным током на систему биологически активных точек, связанных в единую сеть с головным мозгом через вегетативную нервную систему человека. Такое лечение вегето-сосудистой дистонии без лекарств восстанавливает функцию вегетативной нервной системы.
Первоначально, восстановление нервной системы нормализует обменные процессы и улучшает микроциркуляцию в тканях.
Затем нормализуется тонус сосудов, исчезает боль, появляется прилив сил. Улучшается функция внутренних органов за счет восстановления их сегментарной иннервации.
Длительность лечения зависит от тяжести синдрома вегето-сосудистой дистонии, но, как правило, что бы вылечиться, достаточно 2 курса лечения компьютерной рефлексотерапией. Лечение проводит врач невролог со специализацией по методу компьютерной рефлексотерапии.
Альтернативы такому лечению причин вегето-сосудистой дистонии в настоящее время не существует.
Оставьте контакт и консультирующий врач свяжется с Вами
Важно не упустить время, когда ещё возможно восстановить нервную систему, нормализовать обменные процессы, микроциркуляцию тканей и тонус сосудов. Чтобы избежать необратимых изменений в организме — не откладывайте лечение, отправьте в регистратуру
Консультирующий врач свяжется с Вами.
Информация на сайте не предназначена для самодиагностики и самолечения. Если нездоровится, не запускайте болезнь, обратитесь за квалифицированной медицинской помощью.
- Чтобы приехать на лечение в Клинику Гавриловой из другого города, не теряйте время, думая как всё это организовать, звоните 8-800-55-00-128 из России бесплатно, для звонка из других стран набирайте +7 846 374-07-08 или +7 927 725 -11-44 (WhatsApp, Viber, Telegram).
 Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно.
Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно. - Чтобы записаться на прием к врачу обратитесь в регистратуру по телефону +7 (846) 374-07-08 , или через .
Видео о лечении в клинике
Примеры лечения различных заболеваний
Симптомы заболеваний, передающихся половым путем (ЗППП)
Симптомы заболеваний, передающихся половым путем (ЗППП)
Узнайте об общих и возможных симптомах ЗППП и о том, насколько серьезными они могут быть.
Персонал клиники Мэйо Если вы занимаетесь сексом — оральным, анальным или вагинальным, а также прикосновением к гениталиям — вы можете получить ЗППП , также называемую инфекцией, передающейся половым путем (ИППП). Независимо от вашего семейного положения или сексуальной ориентации, вы уязвимы для симптомов ИППП и ИППП . Думать или надеяться, что у вашего партнера нет STI , — это не защита — вам нужно знать наверняка.
Думать или надеяться, что у вашего партнера нет STI , — это не защита — вам нужно знать наверняка.
Презервативы при правильном использовании очень эффективны для снижения передачи примерно ЗППП . Но ни один метод не является надежным, и симптомы STI не всегда очевидны. Если вы считаете, что у вас симптомы ИППП или вы подвергались воздействию ИППП , обратитесь к врачу. Также сообщите своему партнеру или партнерам, чтобы их можно было обследовать и вылечить.
Некоторые ИППП легко поддаются лечению и лечению; другим требуется более сложное лечение, чтобы справиться с ними.
Если не лечить, ИППП может увеличить риск заражения другим ИППП , таким как ВИЧ . Это происходит потому, что STI может стимулировать иммунный ответ в области гениталий или вызывать язвы, что может повысить риск передачи HIV . Некоторые невылеченные ИППП также могут привести к бесплодию, повреждению органов, определенным типам рака или смерти.
Это происходит потому, что STI может стимулировать иммунный ответ в области гениталий или вызывать язвы, что может повысить риск передачи HIV . Некоторые невылеченные ИППП также могут привести к бесплодию, повреждению органов, определенным типам рака или смерти.
Бессимптомные ИППП
Многие ИППП не имеют признаков или симптомов (бессимптомно). Однако даже при отсутствии симптомов вы можете передать инфекцию своим половым партнерам. Поэтому во время секса важно пользоваться защитой, например презервативом. И регулярно посещайте своего врача для скрининга на STI , чтобы вы могли выявить и вылечить инфекцию, прежде чем вы сможете передать ее.
Симптомы хламидиоза
Хламидиоз — это бактериальная инфекция половых путей. Хламидиоз бывает трудно обнаружить, потому что инфекции на ранней стадии часто вызывают мало признаков и симптомов или не вызывают их вовсе. Когда они возникают, симптомы обычно проявляются через одну-три недели после контакта с хламидиозом, могут быть легкими и быстро проходить.
Хламидиоз бывает трудно обнаружить, потому что инфекции на ранней стадии часто вызывают мало признаков и симптомов или не вызывают их вовсе. Когда они возникают, симптомы обычно проявляются через одну-три недели после контакта с хламидиозом, могут быть легкими и быстро проходить.
Признаки и симптомы могут включать:
- Болезненное мочеиспускание
- Боль внизу живота
- Выделения из влагалища у женщин
- Выделения из полового члена у мужчин
- Боль при половом акте у женщин
- Между менструальными кровотечениями у женщин
- Боль в яичках у мужчин
Симптомы гонореи
Гонорея — это бактериальная инфекция половых путей.Бактерии также могут расти во рту, горле, глазах и анусе. Первые симптомы гонореи обычно появляются в течение 10 дней после заражения. Однако некоторые люди могут быть инфицированы за несколько месяцев до появления признаков или симптомов.
Признаки и симптомы гонореи могут включать:
- Густые, мутные или кровянистые выделения из полового члена или влагалища
- Боль или жжение при мочеиспускании
- Сильное менструальное кровотечение или кровотечение между менструациями
- Болезненные опухшие яички
- Болезненный стул
- Анальный зуд
Симптомы трихомониаза
Трихомониаз — это распространенное заболевание.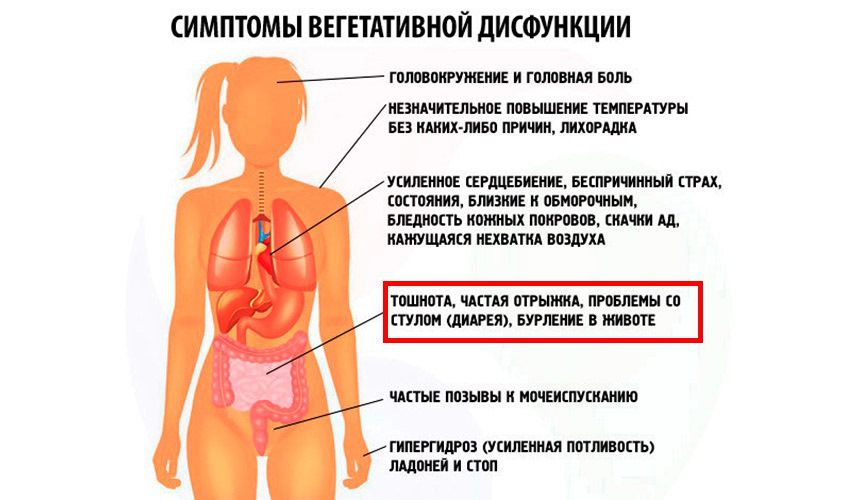 ИППП , вызываемое микроскопическим одноклеточным паразитом, называемым Trichomonas vaginalis.Этот организм распространяется во время полового акта с кем-то, у кого уже есть инфекция.
ИППП , вызываемое микроскопическим одноклеточным паразитом, называемым Trichomonas vaginalis.Этот организм распространяется во время полового акта с кем-то, у кого уже есть инфекция.
У мужчин обычно поражает мочевыводящие пути, но часто не вызывает никаких симптомов. У женщин трихомониаз обычно поражает влагалище. Когда трихомониаз вызывает симптомы, они могут появиться в течение 5–28 дней после заражения и варьироваться от легкого раздражения до сильного воспаления.
Признаки и симптомы могут включать:
- Прозрачные белые, зеленоватые или желтоватые выделения из влагалища
- Выделение из полового члена
- Сильный вагинальный запах
- Зуд или раздражение влагалища
- Зуд или раздражение внутри полового члена
- Боль при половом акте
- Болезненное мочеиспускание
Симптомы ВИЧ
ВИЧ — это инфекция, вызываемая вирусом иммунодефицита человека. ВИЧ влияет на способность вашего организма бороться с вирусами, бактериями и грибками, вызывающими болезни, и может привести к СПИДу, хроническому, опасному для жизни заболеванию.
ВИЧ влияет на способность вашего организма бороться с вирусами, бактериями и грибками, вызывающими болезни, и может привести к СПИДу, хроническому, опасному для жизни заболеванию.
При первом заражении ВИЧ у вас может не быть симптомов. У некоторых людей развивается гриппоподобное заболевание, обычно через две-шесть недель после заражения. Тем не менее, единственный способ узнать, есть ли у вас HIV , — это пройти тестирование.
Ранние признаки и симптомы
Ранний ВИЧ Признаки и симптомы обычно исчезают в течение недели или месяца и часто ошибочно принимаются за симптомы другой вирусной инфекции.В этот период вы очень заразны. Более стойкие или тяжелые симптомы ВИЧ инфекция может не появиться в течение 10 и более лет после первоначального заражения. Ранняя стадия ВИЧ Симптомы могут включать:
Ранняя стадия ВИЧ Симптомы могут включать:
- Лихорадка
- Головная боль
- Боль в горле
- Увеличение лимфатических узлов
- Сыпь
- Усталость
Поскольку вирус продолжает размножаться и разрушать иммунные клетки, у вас могут развиться легкие инфекции или хронические признаки и симптомы, такие как:
- Увеличение лимфатических узлов — часто один из первых признаков ВИЧ-инфекции
- Диарея
- Похудание
- Лихорадка
- Кашель и одышка
Поздняя стадия ВИЧ-инфекции
Признаки и симптомы поздней стадии ВИЧ-инфекции включают:
- Стойкая необъяснимая утомляемость
- Замачивание ночного пота
- Озноб или жар выше 100.4 F (38 C) в течение нескольких недель
- Увеличение лимфатических узлов более трех месяцев
- Хроническая диарея
- Постоянные головные боли
- Необычные оппортунистические инфекции
Симптомы генитального герпеса
Генитальный герпес — это очень заразный ИППП , вызываемый вирусом простого герпеса (ВПГ), который проникает в ваше тело через небольшие разрывы на коже или слизистых оболочках. Большинство людей с HSV никогда не узнают, что у них это есть, потому что у них нет никаких признаков или симптомов, или признаки и симптомы настолько легкие, что остаются незамеченными.
Большинство людей с HSV никогда не узнают, что у них это есть, потому что у них нет никаких признаков или симптомов, или признаки и симптомы настолько легкие, что остаются незамеченными.
Когда признаки и симптомы заметны, первый эпизод обычно бывает наихудшим. У некоторых никогда не бывает второй серии. У других, однако, могут быть повторяющиеся эпизоды в течение десятилетий.
Признаки и симптомы генитального герпеса могут включать:
- Маленькие красные бугорки, волдыри (пузырьки) или открытые язвы (язвы) в области гениталий и ануса, а также в областях поблизости
- Боль или зуд в области гениталий, ягодиц и внутренней поверхности бедер
Язвы могут вызывать болезненные ощущения при мочеиспускании.Вы также можете испытывать боль и нежность в области гениталий, пока инфекция не исчезнет. Во время первого приступа у вас могут быть признаки и симптомы гриппа, такие как головная боль, мышечные боли и лихорадка, а также увеличение лимфатических узлов в паху.
В некоторых случаях инфекция может быть активной и заразной даже при отсутствии язв.
Инфекция, вызванная вирусом папилломы человека (ВПЧ), и симптомы остроконечных кондилом
Инфекция ВПЧ — один из наиболее распространенных типов ИППП .Некоторые формы HPV подвергают женщин высокому риску рака шейки матки. Другие формы вызывают остроконечные кондиломы. ВПЧ обычно не имеет признаков или симптомов. Признаки и симптомы остроконечных кондилом включают:
- Небольшие припухлости телесного цвета или серого цвета в области половых органов
- Несколько близко расположенных бородавок, напоминающих цветную капусту
- Зуд или дискомфорт в области половых органов
- Кровотечение при половом акте
Однако часто остроконечные кондиломы не вызывают никаких симптомов. Генитальные бородавки могут достигать 1 миллиметра в диаметре или могут размножаться в большие скопления. Бородавки также могут развиться во рту или горле человека, который занимался оральным сексом с инфицированным человеком.
Генитальные бородавки могут достигать 1 миллиметра в диаметре или могут размножаться в большие скопления. Бородавки также могут развиться во рту или горле человека, который занимался оральным сексом с инфицированным человеком.
Симптомы гепатита
Гепатит А, гепатит В и гепатит С — все это заразные вирусные инфекции, поражающие вашу печень. Гепатиты B и C являются наиболее серьезными из трех, но каждый из них может вызвать воспаление печени.
У некоторых людей признаки или симптомы никогда не появляются.Но у тех, кто это делает, признаки и симптомы могут проявиться через несколько недель после заражения и могут включать:
- Усталость
- Тошнота и рвота
- Боль или дискомфорт в животе, особенно в области печени с правой стороны под нижними ребрами
- Потеря аппетита
- Лихорадка
- Темная моча
- Боль в мышцах или суставах
- Зуд
- Пожелтение кожи и белков глаз (желтуха)
Симптомы сифилиса
Сифилис — это бактериальная инфекция. Болезнь поражает ваши гениталии, кожу и слизистые оболочки, но также может поражать многие другие части вашего тела, включая мозг и сердце.
Болезнь поражает ваши гениталии, кожу и слизистые оболочки, но также может поражать многие другие части вашего тела, включая мозг и сердце.
Признаки и симптомы сифилиса могут иметь три стадии: первичную, вторичную и третичную. Некоторые люди также страдают латентным сифилисом, при котором анализы крови на бактерии положительны, но отсутствуют симптомы.
Сначала может присутствовать только небольшая безболезненная язвочка (шанкр) на месте инфекции, обычно на гениталиях, прямой кишке, языке или губах.По мере обострения болезни симптомы могут включать:
- Сыпь в виде красных или красновато-коричневых язв размером с пенни на любой части тела, включая ладони и подошвы
- Лихорадка
- Увеличенные лимфатические узлы
- Усталость и смутное чувство дискомфорта
- Болезненность и ноющая боль
Без лечения бактерии сифилиса могут распространяться, что приводит к серьезным повреждениям внутренних органов и смерти через несколько лет после заражения.
Некоторые из признаков и симптомов поздней стадии сифилиса включают:
- Несогласованность
- Онемение
- Паралич
- Слепота
- Деменция
Существует также состояние, известное как врожденный сифилис, которое возникает, когда беременная женщина с сифилисом передает болезнь своему еще не родившемуся ребенку.Врожденный сифилис может быть инвалидом и даже опасен для жизни, поэтому беременным женщинам с сифилисом важно лечиться.
Нейросифилис
На любой стадии сифилис может поражать нервную систему. Нейросифилис может не вызывать никаких признаков или симптомов или вызывать:
- Головная боль
- Изменения поведения
- Проблемы с движением
Если вы подозреваете, что у вас ИППП, обратитесь к врачу.
Если вы подозреваете, что у вас есть эти или другие ИППП или что вы могли заразиться одним из них, обратитесь к врачу для тестирования. Своевременная диагностика и лечение важны, чтобы избежать или отсрочить более серьезные, потенциально опасные для жизни проблемы со здоровьем и избежать заражения других.
Своевременная диагностика и лечение важны, чтобы избежать или отсрочить более серьезные, потенциально опасные для жизни проблемы со здоровьем и избежать заражения других.
- Jameson JL, et al., Eds. Инфекции, передаваемые половым путем: обзор и клинический подход. В: Принципы внутренней медицины Харрисона. 20-е изд. Компании Макгроу-Хилл; 2018. https://accessmedicine.mhmedical.com. По состоянию на 13 апреля 2020 г.
- Tintinalli JE, et al., ред. Инфекции, передающиеся половым путем. В: Неотложная медицина Тинтиналли: Комплексное учебное пособие. 8-е изд. McGraw-Hill Education; 2016. https://accessmedicine.mhmedical.com. По состоянию на 13 апреля 2020 г.
- Magowan BA, et al., Eds. Инфекция органов малого таза и ИППП. В кн .: Клиническое акушерство и гинекология. 4-е изд. Эльзевир; 2019. https://www.clinicalkey.com. По состоянию на 13 апреля 2020 г.
- Инфекции, передающиеся половым путем (ИППП). Всемирная организация здоровья. https://www.who.int/en/news-room/fact-sheets/detail/sexually-transmitted-infections-(stis).По состоянию на 13 апреля 2020 г.
- Симптомы ВИЧ. HIV.gov. https://www.hiv.gov/hiv-basics/overview/about-hiv-and-aids/symptoms-of-hiv. По состоянию на 14 апреля 2020 г.
- Что такое вирусный гепатит? Центры по контролю и профилактике заболеваний. https://www.cdc.gov/hepatitis/abc/index.htm. По состоянию на 14 апреля 2020 г.
Продукты и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.
Болезни, передающиеся половым путем (ЗППП) — Симптомы и причины
Обзор
Заболевания, передающиеся половым путем (ЗППП) — или инфекции, передаваемые половым путем (ИППП) — обычно передаются половым путем. Организмы (бактерии, вирусы или паразиты), вызывающие заболевания, передающиеся половым путем, могут передаваться от человека к человеку с кровью, семенной жидкостью, вагинальными и другими жидкостями организма.
Иногда эти инфекции могут передаваться не половым путем, например, от матери к ребенку во время беременности или родов, при переливании крови или общих иглах.
ЗППП не всегда вызывают симптомы. Заразиться венерическими заболеваниями можно от людей, которые кажутся совершенно здоровыми и могут даже не знать, что у них есть инфекция.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Заболевания, передающиеся половым путем (ЗППП) или инфекции, передаваемые половым путем (ИППП), могут иметь ряд признаков и симптомов, включая отсутствие симптомов.Вот почему они могут оставаться незамеченными до тех пор, пока не возникнут осложнения или не будет поставлен диагноз партнеру. Признаки и симптомы, которые могут указывать на ИППП , включают:
- Язвы или шишки на половых органах, в области рта или прямой кишки
- Болезненное или жжение при мочеиспускании
- Выделение из полового члена
- Выделения из влагалища с необычным или странным запахом
- Необычное вагинальное кровотечение
- Боль во время секса
- Болезненные опухшие лимфатические узлы, особенно в паху, но иногда более широко распространенные
- Боль внизу живота
- Лихорадка
- Сыпь на туловище, руках или ногах
Признаки и симптомы могут появиться через несколько дней после воздействия, или могут пройти годы, прежде чем у вас возникнут какие-либо заметные проблемы, в зависимости от организма.
Когда обращаться к врачу
Немедленно обратиться к врачу, если:
- Вы ведете половую жизнь и могли заразиться ИППП
- У вас есть признаки и симптомы ИППП
Записаться на прием к врачу:
- Когда вы планируете начать половую жизнь или когда вам 21 год — в зависимости от того, что наступит раньше
- Перед тем, как начать заниматься сексом с новым партнером
Причины
Заболевания, передающиеся половым путем (ЗППП) или инфекции, передаваемые половым путем (ИППП), могут быть вызваны:
- Бактерии (гонорея, сифилис, хламидиоз)
- Паразиты (трихомониаз)
- Вирусы (вирус папилломы человека, генитальный герпес, ВИЧ )
Сексуальная активность играет роль в распространении многих других видов инфекций, хотя можно заразиться и без полового контакта.Примеры включают вирусы гепатита A, B и C, шигеллы и Giardia Кишечник.
Факторы риска
Любой, кто ведет половую жизнь, в определенной степени рискует заразиться венерическими заболеваниями (ЗППП) или инфекциями, передающимися половым путем (ИППП). Факторы, которые могут увеличить этот риск, включают:
Незащищенный секс. Вагинальное или анальное проникновение инфицированного партнера, который не носит латексный презерватив, значительно увеличивает риск заражения ИППП .Неправильное или непостоянное использование презервативов также может увеличить ваш риск.
Оральный секс может быть менее опасным, но инфекции все же могут передаваться без латексного презерватива или зубной прокладки — тонкого квадратного кусочка резины, сделанного из латекса или силикона.
- Имеет половой контакт с несколькими партнерами. Чем больше у вас будет сексуальных контактов, тем выше ваш риск. Это верно как для одновременных партнеров, так и для моногамных последовательных отношений.
- Имеет историю ИППП . Наличие одного STI значительно упрощает захват другого STI .
- Любой, кто принужден к половому акту или сексуальной активности. Справиться с изнасилованием или нападением может быть сложно, но важно как можно скорее обратиться к врачу, чтобы вы могли пройти обследование, пройти лечение и получить эмоциональную поддержку.
- Злоупотребление алкоголем или наркотиками. Злоупотребление психоактивными веществами может препятствовать вашему суждению, делая вас более склонными к рискованному поведению.
- Инъекционные наркотики. Совместное использование игл распространяет множество серьезных инфекций, включая ВИЧ , гепатит B и гепатит C.
- Быть молодым. Половина из ИППП встречается у людей в возрасте от 15 до 24 лет.
- Мужчины, которые запрашивают рецепты на лекарства для лечения эректильной дисфункции. Мужчины, которые спрашивают у врачей рецепты на такие лекарства, как силденафил (Виагра, Реватио), тадалафил (Сиалис, Адцирка) и варденафил (Левитра), имеют более высокие показатели 90 453 ИППП .Если вы попросите своего врача назначить одно из этих лекарств, убедитесь, что вы в курсе всех практик безопасного секса.
Передача от матери к младенцу
Некоторые ИППП , такие как гонорея, хламидиоз, ВИЧ и сифилис, могут передаваться от инфицированной матери ее ребенку во время беременности или родов. ИППП у младенцев могут вызвать серьезные проблемы или даже смерть. Все беременные женщины должны пройти обследование на эти инфекции и пройти лечение.
Осложнения
Поскольку многие люди на ранних стадиях заболеваний, передающихся половым путем (ЗППП) или инфекций, передаваемых половым путем (ИППП), не испытывают никаких симптомов, скрининг на ИППП важен для предотвращения осложнений.
Возможные осложнения включают:
- Тазовая боль
- Осложнения беременности
- Воспаление глаз
- Артрит
- Воспалительные заболевания органов малого таза
- Бесплодие
- Болезнь сердца
- Определенные виды рака, такие как ВПЧ -ассоциированный рак шейки матки и прямой кишки
Профилактика
Есть несколько способов избежать или снизить риск заболеваний, передающихся половым путем (ЗППП) или инфекций, передаваемых половым путем (ИППП).
- Воздержался. Самый эффективный способ избежать ИППП — это не заниматься сексом (воздерживаться от него).
- Оставайтесь с одним незараженным партнером. Еще один надежный способ избежать ИППП — оставаться в длительных взаимно моногамных отношениях, в которых оба человека занимаются сексом только друг с другом, и ни один из партнеров не инфицирован.
- Подождите и проверьте. Избегайте вагинальных и анальных половых контактов с новыми партнерами, пока вы оба не пройдете тестирование на ИППП .Оральный секс менее опасен, но используйте латексный презерватив или зубную прокладку, чтобы предотвратить прямой (кожа к коже) контакт между слизистыми оболочками полости рта и половых органов.
Сделайте прививку. Ранняя вакцинация, до полового контакта, также эффективна для профилактики определенных типов ИППП . Существуют вакцины для предотвращения вируса папилломы человека (ВПЧ), гепатита А и гепатита В.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют вакцину HPV для девочек и мальчиков в возрасте 11 и 12 лет.В случае неполной вакцинации в возрасте 11 и 12 лет CDC рекомендует вакцинацию девочкам и женщинам в возрасте до 26 лет, а также мальчикам и мужчинам в возрасте до 26 лет.
Вакцина против гепатита В обычно вводится новорожденным, а вакцина против гепатита А рекомендуется для детей в возрасте 1 года. Обе вакцины рекомендуются людям, которые еще не застрахованы от этих заболеваний, и тем, кто подвержен повышенному риску заражения, например мужчинам, имеющим половые контакты с мужчинами, и наркоманам, употребляющим наркотики внутривенно.
Постоянно и правильно используйте презервативы и защитные прокладки. Используйте новый презерватив из латекса или зубную прокладку для каждого полового акта, будь то оральный, вагинальный или анальный секс. Никогда не используйте смазку на масляной основе, такую как вазелин, с латексным презервативом или зубной прокладкой.
Презервативы, изготовленные из натуральных мембран, не рекомендуются, потому что они не так эффективны для предотвращения ИППП . Имейте в виду, что, хотя презервативы снижают риск заражения большинством ИППП , они обеспечивают меньшую защиту для ИППП , вовлекающих открытые генитальные язвы, такие как ВПЧ или герпес.Кроме того, небарьерные формы контрацепции, такие как противозачаточные таблетки (оральные контрацептивы) или внутриматочные средства (ВМС), не защищают от ИППП .
- Не употребляйте чрезмерно алкоголь и наркотики. Если вы находитесь в нетрезвом состоянии, вы с большей вероятностью пойдете на сексуальный риск.
- Общайтесь. Перед серьезным сексуальным контактом сообщите партнеру о безопасном сексе. Убедитесь, что вы конкретно договорились о том, какие занятия будут подходящими, а какие нет.
- Рассмотрим мужское обрезание. Существуют доказательства того, что мужское обрезание может помочь снизить риск заражения мужчины HIV от инфицированной женщины (гетеросексуальная передача) на целых 60%. Обрезание мужчин также может помочь предотвратить передачу генитального вируса ВПЧ и генитального герпеса.
Рассмотрите возможность предконтактной профилактики (ДКП). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило использование комбинированных препаратов эмтрицитабин плюс тенофовир дизопроксил фумарат (Трувада) и эмтрицитабин плюс тенофовир алафенамид (Descovy) для снижения риска заражения половым путем. высокий риск.
Ваш врач пропишет эти препараты для профилактики HIV , только если у вас еще нет инфекции HIV . Вам понадобится тест HIV , прежде чем вы начнете принимать PrEP , а затем каждые три месяца, пока вы его принимаете. Ваш врач также проверит вашу функцию почек перед назначением Трувады и будет продолжать проверять ее каждые шесть месяцев. Если у вас гепатит B, перед началом лечения вам следует пройти обследование у инфекциониста или специалиста по печени.
Эти препараты необходимо принимать каждый день в точном соответствии с предписаниями. Если вы используете Трувада ежедневно, вы можете снизить риск заражения HIV половым путем более чем на 90%. Использование дополнительных средств профилактики, таких как презервативы, может еще больше снизить ваш риск. Продолжайте практиковать безопасный секс, чтобы предотвратить другие ИППП .
29 октября 2019 г.
Заболевания, передающиеся половым путем (ЗППП) — Диагностика и лечение
Диагностика
Анализы
Если ваш сексуальный анамнез и текущие признаки и симптомы предполагают, что у вас есть заболевание, передающееся половым путем (ЗППП) или инфекция, передающаяся половым путем (ИППП), лабораторные тесты могут определить причину и выявить сопутствующие инфекции, которые могут быть у вас.
- Анализы крови. Анализы крови могут подтвердить диагноз ВИЧ или более поздние стадии сифилиса.
- Образцы мочи. Некоторые ИППП можно подтвердить с помощью анализа мочи.
- Образцы жидкостей. Если у вас есть открытые язвы на гениталиях, ваш врач может проверить жидкость и образцы из язв, чтобы диагностировать тип инфекции.
Скрининг
Тестирование на болезнь у лиц, не имеющих симптомов, называется скринингом.В большинстве случаев скрининг на ИППП не является стандартной частью медицинского обслуживания, но есть исключения:
- Всем. Один скрининговый тест STI , предлагаемый для всех в возрасте от 13 до 64, представляет собой анализ крови или слюны на вирус иммунодефицита человека (ВИЧ), вирус, вызывающий СПИД. Специалисты рекомендуют людям из группы повышенного риска ежегодно проходить тест на ВИЧ .
- Все, кто родился в период с 1945 по 1965 год. Среди людей, родившихся в период с 1945 по 1965 год, наблюдается высокий уровень заболеваемости гепатитом С.Поскольку болезнь часто протекает бессимптомно до тех пор, пока она не прогрессирует, эксперты рекомендуют проверять всех в этой возрастной группе на гепатит С.
- Беременные. Все беременные женщины обычно проходят скрининг на ВИЧ, , гепатит B, хламидиоз и сифилис при первом дородовом посещении. Скрининговые тесты на гонорею и гепатит С рекомендуются по крайней мере один раз во время беременности женщинам с высоким риском этих инфекций.
- Женщины в возрасте от 21 года и старше. Тест Папаниколау позволяет выявить аномалии шейки матки, включая воспаление, предраковые изменения и рак, которые часто вызываются определенными штаммами вируса папилломы человека (ВПЧ). Эксперты рекомендуют сдавать мазок Папаниколау каждые три года, начиная с 21 года. После 30 лет они рекомендуют женщинам сдавать тест на ДНК ВПЧ и сдавать мазок Папаниколау каждые пять лет. Также допускается сдавать мазок Папаниколау каждые три года.
Ведущие половую жизнь женщины в возрасте до 25 лет. Эксперты рекомендуют обследовать всех сексуально активных женщин в возрасте до 25 лет на хламидиоз. Тест на хламидиоз использует образец мочи или вагинальной жидкости, который вы можете собрать самостоятельно.
Некоторые специалисты рекомендуют повторить тест на хламидиоз через три месяца после положительного результата теста и лечения. Повторное заражение от нелеченного или недолеченного партнера является обычным явлением, поэтому вам понадобится второй тест, чтобы подтвердить, что инфекция излечена. Вы можете заразиться хламидиозом несколько раз, поэтому сделайте повторное обследование, если у вас появился новый партнер.
Скрининг на гонорею рекомендуется также сексуально активным женщинам в возрасте до 25 лет.
- Мужчины, практикующие секс с мужчинами. По сравнению с другими группами, мужчины, практикующие секс с мужчинами, подвергаются более высокому риску заражения ИППП . Многие группы общественного здравоохранения рекомендуют этим мужчинам ежегодное или более частое обследование на ИППП . Особенно важны регулярные анализы на ВИЧ, , сифилис, хламидиоз и гонорею. Также может быть рекомендовано обследование на гепатит B.
Люди с ВИЧ . Если у вас ВИЧ , это резко повышает риск заражения другими ИППП . Эксперты рекомендуют немедленно пройти тестирование на сифилис, гонорею, хламидиоз и герпес после того, как им будет поставлен диагноз HIV . Они также рекомендуют, чтобы люди с ВИЧ прошли скрининг на гепатит С.
У женщин с ВИЧ может развиться агрессивный рак шейки матки, поэтому эксперты рекомендуют им пройти мазок Папаниколау в течение года с момента установления диагноза ВИЧ , а затем еще раз через шесть месяцев.
Люди, у которых появился новый партнер. Перед вагинальным или анальным сексом с новыми партнерами убедитесь, что вы оба прошли тестирование на ИППП . Однако рутинное обследование на генитальный герпес не рекомендуется, если у вас нет симптомов.
Также возможно заразиться вирусом STI , но тест по-прежнему отрицательный, особенно если вы недавно были инфицированы.
Дополнительная информация
Показать дополнительную информациюЛечение
Заболевания, передающиеся половым путем (ЗППП) или инфекции, передаваемые половым путем (ИППП), вызванные бактериями, как правило, легче поддаются лечению.Вирусные инфекции поддаются лечению, но не всегда излечиваются. Если вы беременны и имеете ИППП , немедленное лечение может предотвратить или снизить риск заражения вашего ребенка.
Лечение ИППП обычно состоит из одного из следующих, в зависимости от инфекции:
Антибиотики. Антибиотики, часто в одной дозе, могут вылечить многие бактериальные и паразитарные инфекции, передаваемые половым путем, включая гонорею, сифилис, хламидиоз и трихомониаз.Обычно вы лечитесь от гонореи и хламидиоза одновременно, потому что эти две инфекции часто возникают вместе.
После того, как вы начали лечение антибиотиками, необходимо его довести до конца. Если вы не думаете, что сможете принимать лекарства в соответствии с предписаниями, сообщите об этом своему врачу. Может быть доступен более короткий и простой курс лечения.
Кроме того, важно воздерживаться от секса в течение семи дней после того, как вы закончили лечение антибиотиками и все язвы зажили.Эксперты также предлагают повторно обследовать женщин примерно через три месяца, потому что высока вероятность повторного заражения.
Противовирусные препараты. Если у вас герпес или ВИЧ , вам пропишут противовирусный препарат. У вас будет меньше рецидивов герпеса, если вы будете ежедневно принимать противовирусные препараты, отпускаемые по рецепту. Однако заразить своего партнера герпесом все же возможно.
Противовирусные препараты могут сдерживать инфекцию HIV в течение многих лет.Но вы по-прежнему будете переносить вирус и сможете передать его, хотя риск ниже.
Чем раньше вы начнете лечение, тем оно эффективнее. Если вы будете принимать лекарства точно так, как указано, можно снизить количество вирусов до такой степени, что их будет трудно обнаружить.
Если у вас был STI , спросите своего врача, через сколько времени после лечения вам нужно пройти повторное обследование. Повторное обследование гарантирует, что лечение подействовало и вы не заразились повторно.
Уведомление партнера и профилактическое лечение
Если тесты показывают, что у вас ИППП , ваших сексуальных партнеров, включая ваших нынешних партнеров и любых других партнеров, которые у вас были в течение последних трех месяцев до одного года, необходимо проинформировать, чтобы они могут пройти тестирование. Если они инфицированы, их можно вылечить.
В каждом штате действуют разные требования, но в большинстве штатов требуется, чтобы о некоторых ИППП сообщалось в местный или государственный департамент здравоохранения.Департаменты общественного здравоохранения часто нанимают обученных специалистов по вмешательству, которые могут помочь уведомить партнеров и направить людей на лечение.
Официальное конфиденциальное уведомление партнера может помочь ограничить распространение ИППП , особенно сифилиса и ВИЧ . Эта практика также направляет тех, кто находится в группе риска, к консультированию и правильному лечению. А поскольку вы можете заразиться некоторыми ИППП более одного раза, уведомление партнера снижает риск повторного заражения.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Помощь и поддержка
Обнаружение, что у вас венерическое заболевание (ЗППП) или инфекция, передающаяся половым путем (ИППП), может вызвать травму. Вы можете рассердиться, если почувствуете, что вас предали, или вам будет стыдно, если вы заразили других.В худшем случае STI может вызвать хроническое заболевание и смерть, даже при самом лучшем лечении.
Эти предложения могут помочь вам справиться:
- Не возлагать вину. Не думайте, что ваш партнер изменил вам. Один (или оба) из вас могли быть инфицированы прошлым партнером.
- Будьте честны с медицинскими работниками. Их работа не в том, чтобы судить вас, а в том, чтобы обеспечить лечение и остановить распространение ИППП .Все, что вы им говорите, остается конфиденциальной.
- Обратитесь в свой отдел здравоохранения. Хотя у местных отделов здравоохранения может не быть персонала и средств для оказания всех услуг, у них есть программ по ИППП , которые обеспечивают конфиденциальное тестирование, лечение и партнерские услуги.
Подготовка к визиту
Большинство людей не чувствуют себя комфортно, рассказывая подробности своего сексуального опыта, но кабинет врача — это то место, где вы должны предоставить эту информацию, чтобы получить правильную помощь.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием спросите, нужно ли вам что-нибудь сделать заранее.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Запишите вопросы, которые можно задать своему врачу.
Некоторые основные вопросы, которые следует задать своему врачу, включают:
- Каково медицинское название моей инфекции или инфекций?
- Как именно он передается?
- Будет ли это удерживать меня от детей?
- Могу ли я дать это своему ребенку, если я забеременею?
- Можно ли это снова поймать?
- Мог ли я заразиться этим от человека, с которым занимался сексом только один раз?
- Могу ли я передать это кому-нибудь, занимаясь сексом с этим человеком только один раз?
- Как долго он у меня?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Следует ли мне не вести половую жизнь во время лечения?
- Должен ли мой партнер идти к врачу для лечения?
Чего ожидать от врача
Предоставление вашему врачу полного отчета о ваших симптомах и сексуальном анамнезе поможет вашему врачу определить, как лучше всего заботиться о вас. Вот некоторые из вопросов, которые может спросить ваш врач:
- Какие симптомы заставили вас решиться прийти? Как давно у вас были эти симптомы?
- Ведете ли вы половую жизнь с мужчинами, женщинами или с обоими?
- Есть ли у вас в настоящее время один или несколько половых партнеров?
- Как долго вы были со своим нынешним партнером или партнерами?
- Вы когда-нибудь вводили себе наркотики?
- Были ли у вас когда-нибудь половые контакты с инъекционным наркотиком?
- Что вы делаете, чтобы защитить себя от ИППП ?
- Что вы делаете, чтобы предотвратить беременность?
- Говорили ли вам когда-нибудь врач или медсестра о том, что у вас хламидиоз, герпес, гонорея, сифилис или ВИЧ ?
- Лечили ли вы когда-нибудь выделения из половых органов, язвы на гениталиях, болезненное мочеиспускание или инфекцию половых органов?
- Сколько половых партнеров у вас было за последний год? За последние два месяца?
- Когда был ваш последний сексуальный контакт?
Что вы можете сделать за это время
Если вы думаете, что у вас может быть ИППП , лучше не вести половую жизнь, пока вы не поговорите со своим врачом.Если вы вступили в половую жизнь до посещения врача, обязательно соблюдайте правила безопасного секса, например, используйте презерватив.
29 октября 2019 г.
Тестирование на ЗППП: что подходит именно вам?
Тестирование на ЗППП: что вам подходит?
Заболевания, передающиеся половым путем, распространены, но типы тестов STD , которые вам нужны, могут различаться в зависимости от ваших факторов риска. Узнайте, что вам рекомендуется.
Персонал клиники МэйоЕсли вы ведете активную половую жизнь, особенно с несколькими партнерами, вы, вероятно, слышали следующий совет много раз: используйте защиту и пройдите тестирование.
Это важно, поскольку человек может заразиться венерическими заболеваниями (ЗППП), даже не подозревая об этом. Во многих случаях никаких признаков или симптомов нет. Фактически, именно поэтому многие эксперты предпочитают термин «инфекции, передаваемые половым путем» (ИППП), потому что у вас может быть инфекция без симптомов болезни.
Но какие виды тестирования STI вам нужны? И как часто нужно проходить обследование? Ответы зависят от вашего возраста, вашего сексуального поведения и других факторов риска.
Не думайте, что вы проходите тест STI каждый раз, когда у вас гинекологический осмотр или мазок Папаниколау. Если вы считаете, что вам необходимо пройти анализ на STI , запросите его у врача. Поговорите со своим врачом о том, что вас беспокоит, и о том, какие тесты вам нужны или нужны.
Тестирование на определенные ИППП
См. Это руководство по тестированию ИППП на конкретные инфекции, передаваемые половым путем (ИППП).
Хламидиоз и гонорея
Национальные правила рекомендуют проходить обследование ежегодно, если:
- Вы сексуально активная женщина моложе 25 лет
- Вы женщина старше 25 лет и подвержена риску заражения ИППП — например, занимаетесь сексом с новым партнером или несколькими партнерами
- Вы мужчина, имеющий секс с мужчинами
- У вас ВИЧ
- Вас принудили к половому акту или сексуальной активности против вашей воли
Врачи проверяют людей на хламидиоз и гонорею с помощью анализа мочи или мазка из полового члена у мужчин или из шейки матки у женщин.Затем образец анализируется в лаборатории. Скрининг важен, потому что, если у вас нет признаков или симптомов, вы можете не знать, что у вас есть какая-либо инфекция.
ВИЧ , сифилис и гепатитЦентры по контролю и профилактике заболеваний (CDC) поощряют тестирование HIV , по крайней мере, один раз, как рутинную часть медицинского обслуживания, если вы подросток или взрослый в возрасте от 13 до 64 лет. Подростки младшего возраста должны пройти тестирование, если у них высокий риск заражения ИППП . CDC рекомендует ежегодно проходить тестирование на ВИЧ , если вы находитесь в группе высокого риска заражения.
CDC рекомендует проводить скрининг на гепатит С для всех, кто родился в период с 1945 по 1965 год. Заболеваемость гепатитом С высока в этой возрастной группе, и болезнь часто протекает бессимптомно, пока она не прогрессирует. Вакцины доступны как от гепатита А, так и от гепатита В, если скрининг показывает, что вы не подвергались воздействию этих вирусов.
Национальные руководящие принципы рекомендуют запрашивать тестирование на ВИЧ , сифилис и гепатит, если вы:
- Положительный результат теста на еще один ИППП , что повышает риск заражения другими ИППП
- У вас было более одного сексуального партнера (или если у вашего партнера было несколько партнеров) с момента вашего последнего теста
- Употреблять внутривенные (в / в) препараты
- Мужчина, имеющий секс с мужчинами
- Беременны или планируют беременность
- Были принуждены к половому акту или вступлению в половую связь против вашей воли
Ваш врач проверит вас на сифилис, взяв образец крови или мазок из любых генитальных язв, которые у вас могут быть.Образец исследуют в лаборатории. Берут кровь на ВИЧ и гепатит.
Генитальный герпес
Не существует хорошего скринингового теста на герпес — вирусную инфекцию. Большинство людей с герпетической инфекцией никогда не проявляют никаких симптомов, но все же могут передавать вирус другим. Ваш врач может взять соскоб ткани или посев на волдыри или ранние язвы, если они у вас есть, для исследования в лаборатории. Но отрицательный результат теста не исключает, что герпес может быть причиной изъязвлений половых органов.
Анализ крови также может помочь обнаружить перенесенную герпетическую инфекцию, но результаты не всегда однозначны. Некоторые анализы крови могут помочь различить два основных типа вируса герпеса. Тип 1 — это вирус, который чаще вызывает герпес, хотя он также может вызывать язвы на гениталиях.
Тип 2 — это вирус, который чаще вызывает язвы на гениталиях. Тем не менее, результаты могут быть не совсем однозначными, в зависимости от чувствительности теста и стадии инфекции. Возможны ложноположительные и ложноотрицательные результаты.
ВПЧНекоторые типы вируса папилломы человека (ВПЧ) могут вызывать рак шейки матки, в то время как другие разновидности ВПЧ могут вызывать остроконечные кондиломы. Многие сексуально активные люди заражаются ВПЧ в какой-то момент своей жизни, но у них никогда не появляются симптомы. Обычно вирус исчезает в течение двух лет.
Не существует стандартного скринингового теста HPV для мужчин, у которых инфекция диагностируется при визуальном осмотре или биопсии остроконечных кондилом.У женщин ВПЧ тестирование включает:
- Пап-тест. Пап-тест, который проверяет шейку матки на наличие аномальных клеток, рекомендуется каждые три года для женщин в возрасте от 21 до 65 лет.
- HPV test. Женщины старше 30 лет могут проходить тест HPV вместе с тестом Папаниколау каждые пять лет, если предыдущие тесты были нормальными. Женщины в возрасте от 21 до 30 лет пройдут тест на ВПЧ , если у них были ненормальные результаты теста Папаниколау.
HPV также был связан с раком вульвы, влагалища, полового члена, ануса, рта и горла. Вакцины могут защитить как мужчин, так и женщин от некоторых типов ВПЧ , но они наиболее эффективны при введении до начала половой жизни.
Тестирование на ИППП в домашних условиях
Наборы для домашнего тестирования на определенные ИППП , такие как ВИЧ , хламидиоз и гонорея, становятся все более популярными. Для домашнего тестирования STI вы собираете образец мочи или мазок из полости рта или гениталий, а затем отправляете его в лабораторию для анализа.
Для некоторых тестов требуется более одного образца. Преимущество домашнего тестирования заключается в том, что вы можете собрать образец в уединении своего дома без необходимости тазового осмотра или посещения офиса.
Однако тесты, проведенные на образцах, которые вы собираете сами, могут иметь более высокий уровень ложноположительных результатов, что означает, что тест указывает на то, что у вас есть STI , которого у вас действительно нет. Если у вас положительный результат домашнего теста, обратитесь к врачу или в государственную клинику, чтобы подтвердить результаты теста.Если результаты домашнего теста отрицательны, но вы испытываете симптомы, обратитесь к врачу или в поликлинику для подтверждения результатов.
Положительные результаты испытаний
Если вы дали положительный результат на ИППП , следующим шагом будет рассмотрение возможности дальнейшего обследования и последующего лечения в соответствии с рекомендациями врача. Кроме того, сообщите об этом своим половым партнерам. Ваши партнеры нуждаются в обследовании и лечении, потому что некоторые инфекции могут передаваться туда и обратно.
Ожидайте испытать много эмоций.Вам может быть стыдно, сердиться или бояться. Это может помочь напомнить себе, что вы поступили правильно, пройдя тестирование, чтобы вы могли проинформировать своих партнеров и получить лечение. Поговорите со своим врачом о своих проблемах.
16 сентября 2020 г. Показать ссылки- Ghanem KG, et al. Скрининг на инфекции, передающиеся половым путем. https://www.uptodate.com/contents/search. По состоянию на 12 июня 2017 г.
- Рекомендации и соображения по скринингу, упомянутые в Руководстве по лечению ЗППП от 2015 г. и в первоисточниках.Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/std/tg2015/screening-recommendations.htm. По состоянию на 12 июня 2017 г.
- Хантер П. и др. Скрининг и профилактика инфекций, передающихся половым путем. Клиники первичной медико-санитарной помощи — Офисная практика. 2014; 14: 215.
- Wein AJ, et al., Eds. Заболевания, передающиеся половым путем. В: Урология Кэмпбелла-Уолша. 11-е изд. Филадельфия, Пенсильвания: Эльзевир; 2016 г. https://www.clinicalkey.com. По состоянию на 10 июня 2017 г.
- Smith L, et al.Инфекции, передающиеся половым путем. Клиники урологии Северной Америки. 2015; 42: 507.
- Рэй Т. и др. eTEST: Разработка набора для тестирования на ВИЧ в умном доме, который позволит осуществлять активное наблюдение в реальном времени и направление к специалистам после тестирования. JMIR Mhealth и Uhealth. 2017; 5: e62.
- Cristillo AD, et al. Диагностика инфекций, передаваемых половым путем, в местах оказания медицинской помощи: Материалы STAR по инфекциям, передаваемым половым путем — Программная встреча группы клинических испытаний. Заболевания, передающиеся половым путем. 2017; 44: 211.
Продукты и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.
Симптомы и время их появления
Заболевания, передающиеся половым путем (ЗППП) или инфекции (ИППП), могут затронуть кого угодно, но признаки и симптомы могут быть разными у мужчин и женщин.
Всем, кто ведет половую жизнь, крайне важно знать о симптомах ЗППП и ИППП. Когда человек с ИППП получает лечение на ранней стадии, прогноз обычно отличный.
В этой статье мы рассмотрим некоторые из наиболее распространенных ИППП у мужчин. Мы также исследуем симптомы, признаки, методы лечения и лучшие методы профилактики.
По данным Всемирной организации здравоохранения (ВОЗ), люди во всем мире каждый день заражаются более чем 1 миллионом ИППП.
В некоторых случаях ИППП не вызывает заметных симптомов, поэтому можно заболеть, даже не зная об этом.Также может быть легко принять симптомы ИППП за симптомы другого заболевания.
Ниже вы узнаете о распространенных ИППП и о том, как они влияют на мужчин.
Хламидиоз — это бактериальная ИППП, которая передается от человека к человеку при анальном, оральном или вагинальном сексе без презерватива. У мужчин хламидиоз может развиваться в уретре, прямой кишке или горле.
Некоторые называют хламидиоз «тихой» инфекцией, потому что люди часто не подозревают о том, что у них она есть. Большинство этих инфекций у мужчин протекает бессимптомно.
Если симптомы действительно возникают у мужчин, они возникают через несколько недель после развития инфекции.
Общие симптомы хламидиоза в уретре включают:
- выделения из полового члена
- боль при мочеиспускании
- жжение или зуд вокруг отверстия полового члена
- боль и отек в одном или обоих яичках
Хламидиоз в области полового члена прямая кишка встречается реже и обычно не вызывает никаких симптомов, но может вызывать:
- боль в прямой кишке
- кровотечение
- выделения
Редко хламидиоз развивается в придатке яичка, трубке, по которой идет сперма из яичек.Это может вызвать:
- лихорадку
- боль
- в редких случаях проблемы с фертильностью
Диагноз
Чтобы проверить эту проблему, поставщик медицинских услуг обычно запрашивает образец мочи, но он может использовать ватный тампон для вместо этого возьмите образец из уретры.
Лечение
Лечение хламидиоза пероральными антибиотиками относительно несложно. Это может быть прием однократной дозы или 7-дневный курс антибиотика. Однако повторные инфекции являются обычным явлением, поэтому рекомендуется пройти еще один тест после завершения лечения.
Герпес — это инфекция, вызванная вирусом простого герпеса (ВПГ). Существует два типа вируса, и они, как правило, поражают разные части тела.
ВПГ – 1, также называемый оральным герпесом, вызывает герпес во рту и вокруг него.
HSV – 2 почти всегда передается половым путем без презерватива и вызывает генитальный герпес.
Многие люди с герпесом не имеют симптомов, а другим может быть сложно определить их симптомы. Легкие волдыри герпеса могут напоминать укусы насекомых, вросшие волосы или ожог бритвой.
Если они возникают, симптомы обычно появляются через 2–12 дней после развития инфекции.
Общие симптомы герпеса у мужчин включают:
- болезненные волдыри или открытые язвы во рту или вокруг него
- волдыри на гениталиях, прямой кишке, ягодицах или бедрах
- покалывание, зуд или жжение вокруг волдырей
- боли в мышцах нижней части спины, ягодиц и верхней части ног
- лихорадка
- потеря аппетита
Для диагностики герпеса врач может использовать анализ крови или тест на полимеразную цепную реакцию.Последний включает проверку на наличие признаков инфекции в ДНК человека, и это может быть особенно полезно, когда у человека нет видимых симптомов.
Если у человека есть видимые язвы на гениталиях или вокруг них, врач может проверить наличие герпеса с помощью клеточной культуры. Это включает в себя сбор образца жидкости внутри одной из язв.
Лечение
Лечения от герпеса нет, и вспышки симптомов со временем могут повторяться. Лечение направлено на устранение симптомов и увеличение времени между вспышками.
Гонорея — это инфекция, вызываемая бактериями Neisseria gonorrhoeae . Он может развиваться в уретре, прямой кишке или горле, и бактерии могут передаваться через вагинальный, анальный или оральный секс без презерватива.
У большинства мужчин гонорея протекает бессимптомно. Когда гонорея в уретре действительно вызывает симптомы, они обычно появляются через 1–14 дней после развития инфекции.
Симптомы гонореи у мужчин включают:
- болезненное мочеиспускание
- белые, желтые или серые выделения из уретры
- боль в яичках
- зуд и болезненность в анусе
- болезненные испражнения
- кровянистые выделения из анус
Диагноз
Сначала врач спрашивает пациента об их симптомах и истории болезни.Затем они заказывают анализ, который может включать анализ мочи или мазок из полового члена, уретры, ануса или горла.
Также доступны наборы для домашнего тестирования. Они включают взятие образца и отправку его в лабораторию, которая напрямую возвращает результаты человеку. Если результат положительный, человеку необходимо обратиться к врачу для лечения.
Однако стоит отметить, что врач может провести еще один тест для подтверждения диагноза.
Лечение
Медицинские работники могут лечить гонорею с помощью антибиотиков.Они могут остановить прогрессирование инфекции, но не могут обратить вспять уже нанесенный ущерб.
По этой причине любой человек с симптомами инфекции или вероятным контактом с ней должен немедленно обратиться к поставщику медицинских услуг для тестирования.
Медицинское сообщество все больше обеспокоено ростом гонореи, устойчивой к антибиотикам. Это сопротивление делает успешное лечение намного более трудным, если не невозможным.
Бактерии также вызывают сифилис, который передается при вагинальном, анальном или оральном сексе без презерватива.
Мужчины, практикующие секс с мужчинами (МСМ), имеют более высокий риск заражения сифилисом. Почти 70 процентов первичных и вторичных диагнозов сифилиса в 2017 году были поставлены МСМ.
Сифилис также известен как «Великий самозванец», потому что его симптомы могут напоминать симптомы других болезней. Симптомы обычно появляются через 10–90 дней после заражения, в среднем 21 день.
Симптомы сифилиса прогрессируют по стадиям, известным как первичный, вторичный, латентный и третичный. Каждая стадия имеет свой уникальный набор симптомов, которые могут длиться неделями, месяцами или даже годами.
Симптомы первичного сифилиса включают:
- небольшую твердую язву, в которой бактерии первоначально попали в организм, обычно на половом члене, анусе, рту или губах
- язвы также могут появиться на пальцах или ягодицах
- опухшие лимфатические узлы в области шеи, паха или подмышек
Вторичный сифилис может вызывать следующие признаки и симптомы:
- кожные высыпания на ладонях рук или подошвах ног
- большие серые или белые образования во рту, анус, подмышка или пах
- усталость
- головная боль
- боль в горле
- увеличение лимфатических узлов
- выпадение волос
- мышечные боли
Скрытая, или «скрытая» стадия сифилиса, во время которой нет видимые симптомы, могут длиться несколько лет.
Третичный сифилис встречается очень редко. Это может вызвать серьезные осложнения со здоровьем, которые влияют на многие системы органов. Симптомы третичного сифилиса включают:
Диагноз
Медицинские работники, вероятно, проведут анализы крови или исследуют часть жидкости из язвы для проверки на сифилис.
Лечение
Медицинский работник может порекомендовать антибиотик под названием бензатин бензилпенициллин для лечения первичного, вторичного и раннего латентного сифилиса. Людям, страдающим аллергией на пенициллин, потребуется другой антибиотик, например доксициклин или азитромицин.
Хотя антибиотики и предотвратят прогрессирование инфекции, они не могут исправить необратимые повреждения, вызванные инфекцией.
Люди также используют термин «ВПЧ» для обозначения инфекций, вызываемых этими вирусами.
ВПЧ — это распространенная ИППП, которая обычно поражает людей в возрасте от 20 до 20 лет. У мужчин с ВПЧ симптомы могут никогда не развиться, либо симптомы могут проявиться через месяцы или даже годы после развития инфекции.
Наиболее частыми симптомами ВПЧ у мужчин являются бородавки во рту или горле и остроконечные кондиломы — небольшие шишки вокруг полового члена или ануса.
ВПЧ необычно среди ИППП, потому что вакцины могут предотвратить его. Это Гардасил и Церварикс, и они эффективны против ВПЧ типов 16 и 18, штаммов высокого риска, которые могут привести к определенным типам рака.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют вакцинацию от ВПЧ детям в возрасте 11–12 лет и вакцинацию всех мужчин в возрасте до 45 лет, если они еще не сделали этого.
Диагноз
В настоящее время скрининг на ВПЧ или тесты для мужчин не проводятся.Врач может поставить диагноз на основании имеющихся генитальных бородавок.
Лечение
Большинство случаев ВПЧ разрешаются без лечения и не вызывают осложнений. Однако, если инфекция сохраняется и человек не получает лечения, это может привести к проблемам, включая определенные виды рака.
Никакое лечение ВПЧ не получило официального одобрения, но есть способы управлять любыми симптомами и осложнениями. Например, для лечения остроконечных кондилом можно применять лекарства для местного применения и пероральные препараты.
ВИЧ — это вирус, атакующий иммунные клетки организма. Он распространяется через некоторые, но не через все жидкости организма, включая сперму, вагинальную и анальную жидкости, а также кровь.
Половой акт без презерватива — наиболее распространенный способ передачи инфекции.
Многие люди с ВИЧ испытывают симптомы гриппа в течение 2–6 недель после развития инфекции. Общие симптомы ВИЧ у мужчин:
- лихорадка
- боль в горле
- сыпь
- головные боли
Другие симптомы могут включать:
- усталость
- боль в суставах и мышцах
- увеличение лимфатических узлов
- тошнота и рвота
Диагноз
Врачи могут проверить кровь человека на антитела к ВИЧ.Они проводят тест несколько раз, прежде чем подтвердят положительный результат. Также доступны наборы для домашнего тестирования.
Текущие тесты на ВИЧ позволяют выявить ВИЧ менее чем за 2 недели. Людям с известными факторами риска следует чаще проходить тестирование.
Лечение
Хотя лекарства от ВИЧ не существует, лечение может предотвратить симптомы и передачу инфекции. Они также могут предотвратить прогрессирование инфекции до СПИДа.
Лечение, называемое антиретровирусной терапией, снижает количество вируса в организме.Когда количество настолько низкое, что тест не может его обнаружить, это устраняет риск передачи ВИЧ.
Гепатит — это воспаление печени, часто вызванное вирусной инфекцией. Одним из наиболее распространенных вирусов гепатита является вирус гепатита В (HBV). Он может передаваться через кровь, сперму и некоторые другие жидкости организма.
Медицинские работники классифицируют каждую инфекцию HBV как острую, что означает, что она носит временный характер и продлится несколько недель, или как хроническую, и в этом случае это тяжелое, пожизненное состояние.
У большинства людей с гепатитом В симптомы отсутствуют. Люди с симптомами могут легко принять их за симптомы простуды или гриппа, и они, как правило, появляются примерно через 90 дней после развития инфекции HBV.
Признаки и симптомы гепатита B включают:
- лихорадку
- усталость
- потерю аппетита
- боль в животе
- тошноту
- рвоту
- боль в мышцах и суставах
- желтуху, которая вызывает темную мочу и пожелтение кожа и белки глаз
Вакцина может предотвратить гепатит B, и ВОЗ рекомендует всем младенцам получить не менее трех доз этой вакцины.
Диагноз
Медицинские работники ищут признаки повреждения печени, например, желтуху. Некоторые тесты, которые могут помочь диагностировать гепатит B, включают:
Лечение
В настоящее время не существует лечения острого гепатита B. Лекарства могут лечить хронический гепатит B, и исследования в этой области продолжаются.
Люди с хроническим гепатитом B нуждаются в регулярных проверках на наличие признаков заболевания печени.
ИППП часто не вызывают симптомов у мужчин, поэтому органам здравоохранения сложно оценить реальное число случаев.
У людей, больных ИППП, хорошее самочувствие во время лечения. Если человек не получает лечения, эти инфекции могут перейти в хроническое состояние, а некоторые могут вызвать опасные осложнения.
Люди могут предотвратить ИППП, используя защитные барьеры, такие как презервативы или зубные прокладки, во время секса. Кроме того, вакцины могут предотвратить ВПЧ и гепатит В.
Каждый, кто ведет половую жизнь, должен регулярно проходить тестирование на ИППП. Это обеспечит быстрое обнаружение и лечение и поможет предотвратить передачу инфекций.
7 признаков того, что у вас могут быть ИППП или ЗППП
Беспокоитесь ли вы, что вы могли заразиться инфекцией, передающейся половым путем (ЗППП)? Хотя анализ крови или мочи — единственный из 100% эффективных способов определить, есть ли у вас ЗППП, некоторые предупреждающие знаки могут указывать на возможность инфекции. Обратите внимание на эти признаки, которые могут появиться на ранних стадиях заболевания, передающегося половым путем.
1. Болезненное мочеиспускание
Испытываете ли вы острую боль и ощущение жжения или покалывания, когда писаете? Иногда ИППП, особенно бактериальные и паразитарные, могут вызывать боль при мочеиспускании.Однако жалящее мочеиспускание также может быть вызвано дрожжевыми или бактериальными вагинальными инфекциями, инфекцией полового члена, вульвитом или инфекцией мочевыводящих путей (ИМП).
Если вы испытываете болезненное мочеиспускание, как можно скорее обратитесь в медицинское учреждение для диагностики и лечения.
2. Зудящие пузырьковые образования на гениталиях
Белые шишки, язвы или прыщи, заполненные жидкостью, могут быть предупредительным признаком венерических инфекций, включая контагиозный молочнок, сифилис и герпес.Шишки и волдыри также могут появиться на поздних стадиях вируса папилломы человека (ВПЧ), вирусной венерической инфекции, от которой страдают более 79 миллионов человек в США. Вам следует обратиться к врачу для проверки любых нерегулярных шишек, чтобы вы могли получить надлежащее лечение.3. Пенистые или вонючие выделения
Если вы заметили ненормальные выделения из полового члена или влагалища, это может быть признаком венерической инфекции. Хламидиоз, бактериальный вагиноз, гонорея и трихомониаз могут привести к выделению зеленого цвета с запахом.
Выделения из влагалища во время менструального цикла — это нормально. Однако выделения не должны иметь рыбного и неприятного запаха или необычного цвета. Поговорите с врачом, если вы заметили значительные изменения в выделениях из влагалища.
4. Боль во время секса
Секс должен доставлять удовольствие. Итак, если он начинает гореть или болеть, вам следует посетить врача и сдать анализы, чтобы проверить, есть ли у вас венерическая инфекция или какие-либо другие инфекции. Болезненная или жалящая эякуляция у мужчин также может быть признаком ИППП.
Некоторые заболевания, передающиеся половым путем, могут вызывать боль, жжение или покалывание во время секса или проникновения, включая гонорею (хлопок), герпес, хламидиоз, трихомониаз и сифилис.
5. Необъяснимый зуд гениталий
Эпизодический зуд около гениталий встречается относительно часто. Однако, если зуд постоянный, необычный и интенсивный, это может быть симптомом дрожжевой инфекции или трихомониаза. Зуд гениталий также может быть вызван другими заболеваниями, такими как зуд, псориаз, красный плоский лишай, склеротический лишай или инфекция остриц.
6. Увеличенные лимфатические узлы и железы
В большинстве случаев увеличение лимфатических узлов или желез происходит из-за травм или грибковых инфекций. Однако некоторые венерические заболевания, такие как венерическая лимфогранулема (LGV), сифилис, герпес или трихомониаз, также могут приводить к увеличению лимфатических узлов. Опухшие узлы также могут возникать из-за цистита, баланита, микоза, простатита или ИМП.
7. Боль в гипогастрии
Существует множество потенциальных причин боли в пупочной или гипогастральной области, и инфекция, передающаяся половым путем, является одной из них.Гонорея, трихомониаз и LGV — это некоторые из ЗППП, которые вызывают сильную боль и дискомфорт в животе. У женщин боль и спазмы в животе могут быть вызваны воспалительным заболеванием органов малого таза (ВЗОМТ). ВЗОМТ — это заболевание репродуктивной системы, которым ежегодно страдает 1 миллион женщин в США.Если не лечить достаточно долго, венерические заболевания могут привести к более серьезным проблемам, таким как бесплодие или даже смерть. Кроме того, исчезновение симптома или признака не означает, что все в порядке. Медицинский тест — единственный верный способ узнать, что у вас нет ИППП или ЗППП.
Инфекции, передаваемые половым путем, довольно распространены и могут поразить любого. Хорошая новость заключается в том, что почти все ИППП можно вылечить и даже вылечить. Так что не бойтесь. Если вы испытываете один из вышеперечисленных признаков или у вас есть другие основания полагать, что вы могли заразиться ИППП, свяжитесь с нами или посетите нашу клинику для обследования и лечения. Факты оЗППП — Трихомониаз
У большинства людей, больных трихомониазом, нет никаких симптомов.
Что такое трихомониаз?
Трихомониаз (или «трихомоноз») — очень распространенное заболевание, передающееся половым путем (ЗППП).Это вызвано инфицированием простейшим паразитом, называемым Trichomonas vaginalis. Хотя симптомы заболевания различаются, большинство людей, у которых есть паразиты, не могут сказать, что они инфицированы.
Насколько распространен трихомониаз?
Трихомониаз — наиболее распространенное излечимое ЗППП. По оценкам CDC, в США в 2018 году было зарегистрировано более двух миллионов случаев инфицирования трихомониазом. Однако только около 30% из них развиваются какие-либо симптомы трихомониаза. Инфекция чаще встречается у женщин, чем у мужчин.Пожилые женщины чаще, чем молодые, заражаются трихомониазом.
Два паразита Trichomonas vaginalis , увеличенное изображение (видно под микроскопом)Как люди заболевают трихомониазом?
Паразит передается от инфицированного человека неинфицированному во время секса. У женщин наиболее часто инфицированной частью тела являются нижние отделы половых путей (вульва, влагалище, шейка матки или уретра). У мужчин наиболее часто инфицированная часть тела — это внутренняя часть полового члена (уретра).Во время секса паразит обычно распространяется от полового члена к влагалищу или от влагалища к половому члену. Он также может передаваться из влагалища в другое влагалище. Паразит нечасто заражает другие части тела, такие как руки, рот или задний проход. Непонятно, почему у одних людей с инфекцией появляются симптомы, а у других — нет. Вероятно, это зависит от таких факторов, как возраст человека и общее состояние здоровья. Зараженные люди без симптомов могут передавать инфекцию другим людям.
Каковы признаки и симптомы трихомониаза?
Около 70% инфицированных людей не имеют никаких признаков или симптомов.Когда трихомониаз действительно вызывает симптомы, они могут варьироваться от легкого раздражения до сильного воспаления. У некоторых людей с симптомами они появляются в течение 5–28 дней после заражения. У других симптомы развиваются гораздо позже. Симптомы могут приходить и уходить.
Мужчины, больные трихомониазом, могут заметить:
- Зуд или раздражение внутри полового члена;
- Жжение после мочеиспускания или эякуляции;
- Выделения из полового члена.
Женщины, больные трихомониазом, могут заметить:
- Зуд, жжение, покраснение или болезненность половых органов;
- Дискомфорт при мочеиспускании;
- Изменение выделений из влагалища (т.е. жидкие выделения или увеличенный объем), которые могут быть прозрачными, белыми, желтоватыми или зеленоватыми с необычным рыбным запахом.
Трихомониаз может вызывать неприятные ощущения во время секса. Без лечения инфекция может длиться месяцами или даже годами.
Какие осложнения трихомониаза?
Трихомониаз может увеличить риск заражения или распространения других инфекций, передаваемых половым путем. Например, трихомониаз может вызвать воспаление половых органов, что облегчает заражение ВИЧ или передачу вируса ВИЧ половому партнеру.
Как трихомониаз влияет на беременную женщину и ее ребенка?
Беременные женщины, больные трихомониазом, чаще рожают слишком рано (преждевременные роды). Кроме того, дети, рожденные от инфицированных матерей, с большей вероятностью будут иметь низкий вес при рождении (менее 5,5 фунтов).
Как диагностируется трихомониаз?
Невозможно диагностировать трихомониаз только на основании симптомов. Как мужчин, так и женщин, ваш лечащий врач может осмотреть вас и пройти лабораторный анализ для диагностики трихомониаза.
Как лечить трихомониаз?
Трихомониаз можно лечить с помощью лекарств (метронидазола или тинидазола). Эти таблетки принимают внутрь. Беременным женщинам принимать это лекарство безопасно. Не рекомендуется употреблять алкоголь в течение 24 часов после приема этого лекарства.
Люди, пролеченные от трихомониаза, могут снова заразиться им. Примерно каждый пятый человек снова заражается в течение 3 месяцев после лечения. Чтобы избежать повторного заражения, все половые партнеры должны лечиться антибиотиками одновременно.Подождите, чтобы снова заняться сексом, пока все не пройдут лечение и не исчезнут все симптомы (обычно около недели). Пройдите обследование через 3 месяца, чтобы убедиться, что вы не заразились снова, или раньше, если ваши симптомы вернутся раньше.
Как можно предотвратить трихомониаз?
Единственный способ избежать ЗППП — отказаться от вагинального, анального или орального секса.
Если вы ведете активную половую жизнь, вы можете предпринять следующие меры, чтобы снизить ваши шансы заболеть трихомониазом:
- Быть в длительных моногамных отношениях с партнером, который прошел тестирование и имеет отрицательные результаты теста на ЗППП;
- Правильно используйте латексные презервативы при каждом половом акте.Это может снизить ваши шансы заразиться трихомониазом.
Другой подход — поговорить о потенциальном риске ЗППП до у вас будет секс с новым партнером. Таким образом, вы сможете сделать осознанный выбор в отношении уровня риска, который вам комфортно принимать в своей сексуальной жизни.
Если у вас или ваших знакомых есть вопросы о трихомониазе или любом другом ЗППП, поговорите с врачом.
Где я могу получить дополнительную информацию?
Информация о ЗППП и направления в клиники ЗППП
CDC-INFO
1-800-CDC-INFO (800-232-4636)
TTY: 1-888-232-6348
На английском языке, en Español
CDC Национальная информационная сеть по профилактике (NPIN)
P.О. Box 6003
Rockville, MD 20849-6003
Эл. Почта: [email protected]
Американская ассоциация сексуального здоровья (ASHA) внешний значок
P.O. Box 13827
Research Triangle Park, NC 27709-3827
919-361-8488
Источники
Центры по контролю и профилактике заболеваний. Руководство по лечению заболеваний, передающихся половым путем, 2015. MMWR, 64 (RR-3) (2015).
Kreisel KM, Spicknall IH, Gargano JW, Lewis FM, Lewis RM, Markowitz LE, Roberts H, Satcher Johnson A, Song R, St.Сир С.Б., Уэстон Э.Дж., Торроне Э.А., Вайншток Х.С. Инфекции, передаваемые половым путем среди женщин и мужчин в США: оценки распространенности и заболеваемости, 2018 г. Sex Transm Dis 2021; в прессе.
Петерман Т.А., Тиан Л.Х., Меткалф Калифорния, Саттервайт К.Л., Малотт С.К., ДеАгустин Н., Пол С.М., Кросс Н, Ритмейер Калифорния, Дуглас Дж. Исследовательская группа РЕСПЕКТ-2. Высокая частота новых инфекций, передаваемых половым путем, в течение года после инфекции, передаваемой половым путем: необходимость повторной проверки. Ann Intern Med. 17 октября 2006 г .; 145 (8): 564-72.
Hobbs M, Seña EC, Swygard H, Schwebke J. Trichomonas vaginalis и трихомониаз. В: KK Holmes, PF Sparling, WE Stamm, P Piot, JN Wasserheit, L Corey, MS Cohen, DH Watts (редакторы). Заболевания, передающиеся половым путем, 4-е издание.

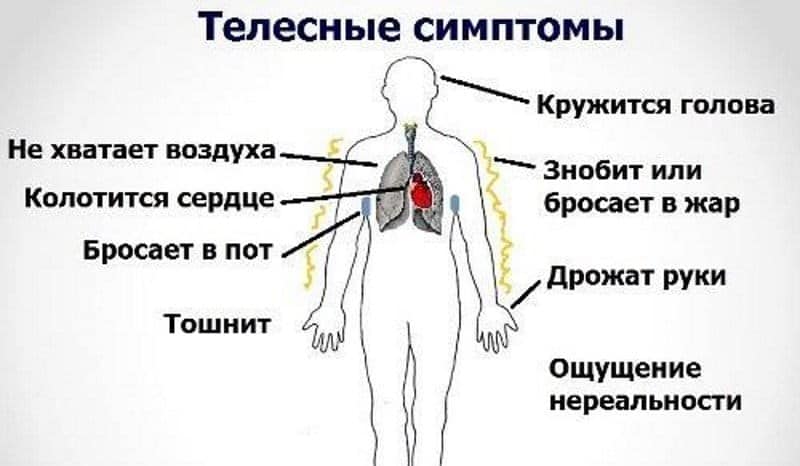


 Тахикардия, боли в сердце, изменение ритма работы сердца;
Тахикардия, боли в сердце, изменение ритма работы сердца; В зависимости от этиологии.
В зависимости от этиологии.


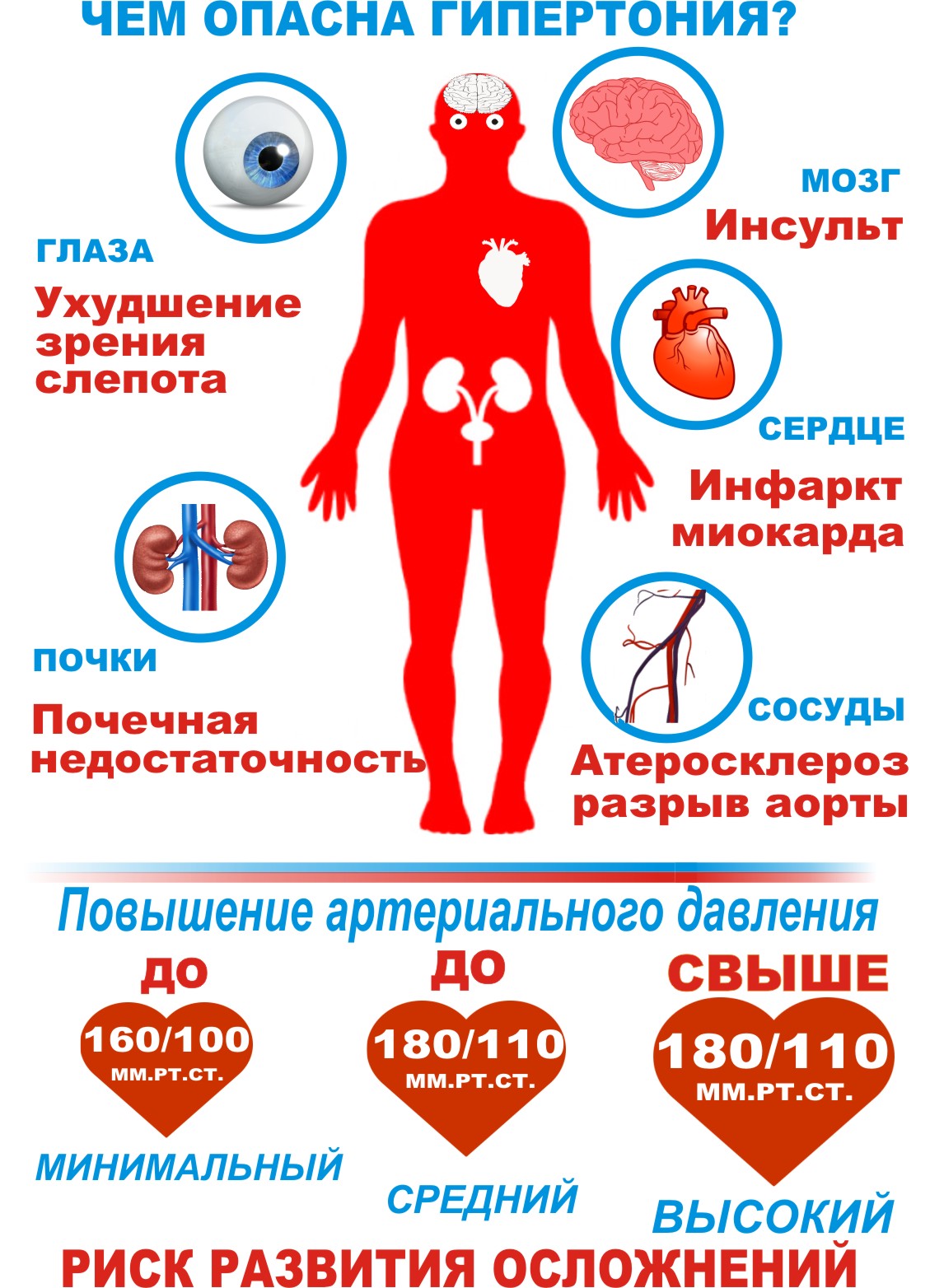 К сильному ознобу присоединяется необъяснимая тревожность, паническая атака.
К сильному ознобу присоединяется необъяснимая тревожность, паническая атака.

 Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно.
Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно.