Как лечить кардионевроз?
К сожалению, жизнь современного человека полна стрессов. Иногда на нервной почве сердце может прихватить так, что становится страшно не только за свое здоровье, но и за жизнь! Однако боль в сердце не всегда бывает следствием поражений ткани сердца, как при инфаркте или стенокардии. Если врачи не находят ничего подобного, обычно ставят диагноз «кардионевроз».
Что такое кардионевроз?
Невроз сердца – комплекс соматических и функциональных расстройств, которые часто развиваются у излишне эмоциональных людей или на фоне вегетососудистой дистонии. Некоторые специалисты, впрочем, считают кардионевроз разновидностью ВСД (нейроциркуляторная дистония по кардиальному типу).
Причины появления этого заболевания сходны с этиологией вегетососудистой дистонии. Чаще всего симптомы кардионевроза проявляются таким образом:
- боль в сердце;
- ощущение тяжести или давления в грудной клетке;
- бледность кожи;
- одышка;
- озноб или, наоборот, приливы жара;
- холодный пот;
- учащенное сердцебиение.

Нередко больной испытывает страх и даже панику. Для страдающих кардионеврозом характерна выраженная эмоциональная лабильность; она же зачастую и является причиной развития этого состояния. Боль в сердце может быть результатом нервного напряжения или потрясения. Иногда даже радостные новости могут вызвать перевозбуждение и приступ кардионевроза у человека, привыкшего переживать все эмоции слишком бурно («близко к сердцу»).
Как правило, при неврогенной кардиалгии на ЭКГ не видно существенных отклонений. Однако продолжительный кардионевроз может стать причиной спазма коронарных артерий, а это грозит нарушением кровообращения в сердечной мышце, стенокардией и даже инфарктом миокарда в дальнейшем.
Кардионевроз часто сопутствует психологическим нарушениям – например, тревожной депрессии, фобическому расстройству. Постоянное чувство тревоги и панические атаки могут также сопровождаться болью в сердце, бледностью и другими вегетативными расстройствами. На фоне постоянного стресса развивается ВСД по кардиальному типу.
Другие причины возникновения кардионевроза:
- переутомление;
- плохое качество сна;
- недоедание;
- нехватка витаминов и минералов;
- интоксикация.
Невроз сердца часто развивается на фоне эмоциональной лабильности
Профилактика и лечение кардионевроза
Невроз сердца – очень неприятное, но не опасное заболевание. Поскольку его пусковой механизм – стресс, в первую очередь необходимо укреплять нервную систему и повышать стрессоустойчивость. В этом могут помочь различные способы аутотренинга, психотерапия.
Эффективна в борьбе с неврозом сердца и фитотерапия. Травяные сборы с мятой, мелиссой, валерианой, хмелем, пустырником, особенно в сочетании с медом, укрепляют нервную систему и улучшают сон.
Мелисса и валериана, а также вытяжка из листьев, плодов и цветков боярышника входит в состав растительного препарата Карвелис. Данная комбинация является самой эффективной для стабилизации состояния при кардионеврозе: одновременно улучшается кровоснабжение мозга и сердца, и в то же время стабилизируется работа нервной системы. Своевременный прием препарата Карвелис поможет пережить стресс, избавиться от тревоги и снять нервное напряжение.
Своевременный прием препарата Карвелис поможет пережить стресс, избавиться от тревоги и снять нервное напряжение.
Что делать в случае приступа кардионевроза?
1. Вывести больного из душного помещения на свежий воздух или хотя бы в более просторный коридор или вестибюль.
2. Уложить на диван или усадить на скамью.
3. Дать Карвелис согласно инструкции.
4. По возможности успокоить больного.
5. Проверить его пульс. Полный, ровный и ритмичный пульс свидетельствует о том, что серьезных нарушений в работе сердца нет. В противном случае следует вызвать «Скорую помощь».
Лечение кардионеврозов в Ярославле | Психосоматический центр «ВАЛЕО»
Лечение кардионевроза проводят преимущественно в домашних условиях. Это заболевание требует консультации и совместной работы неврологов и кардиологов, а иногда и психотерапевтов. Еще лучше совместить все компетенции в одном специалисте, занимающемся психосоматической медициной.
Острый приступ кардионевроза может быть показанием для госпитализации. Основной упор в лечении делают на психотерапевтическую коррекцию, которая устраняет предпосылки к дальнейшему развитию болезни. Эффективны современные методы релаксации, групповые и индивидуальные занятия. Важно, чтобы пациент принимал активное участие в лечебном процессе и был настроен на выздоровление.
Психотропные препараты назначают при затяжном течении болезни. Начинают лечение кардионевроза с растительных средств. При их низкой эффективности используют антидепрессанты, транквилизаторы, нейролептики. При обнаружении сопутствующих заболеваний назначают препараты для их лечения.
Для повышения эффективности медикаментозной терапии можно использовать электрофорез, водные процедуры, методы рефлексотерапии. Рекомендуется применять лечебную физкультуру, так как умеренные физические нагрузки повышают психоэмоциональный фон, устойчивость к стрессовым факторам и снимают нервное напряжение. Если кардионевроз приводит к проблемам с дыханием, необходимо регулярно проводить специальную дыхательную гимнастику.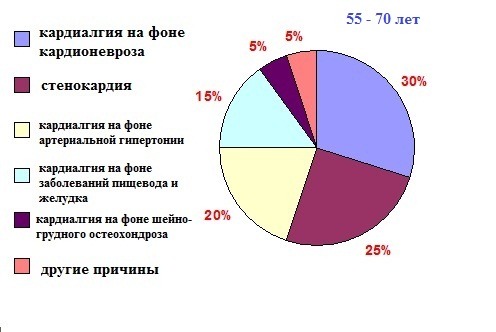
Предупредить появление острых симптомов кардионевроза можно не только с помощью психокорректирующих занятий, важно вести здоровый образ жизни, в частности гулять на свежем воздухе и высыпаться. Рекомендуется отказаться от ненормированного рабочего графика, особенно в суточных сменах.
Специалисты клиники «ВАЛЕО» рассматривают кардионевроз с позиции психосоматического подхода. Поэтому лечение данного заболевания обязательно включает помощь психотерапевта. Если выявить и устранить внутриличностный конфликт, изменить отношения в семье, социуме, пересмотреть жизненную позицию в отношении будущего и других важных вопросов, симптомы кардионевроза часто исчезают бесследно.
Как вылечить кардионевроз? | Здоровое сердце и сосуды
Кардионевроз – расстройство вегетативной ( автономной) нервной системы, в основе которой всегда лежит внутренний психологический конфликт. Внешние проявления кардионевроза или соматоформного вегетативного расстройства весьма разнообразны и проявляются внезапными приступами сердцебиения, чувства жара в голове, ощущениями дискомфорта и покалывания в грудной клетке, пульсации во всём теле, потливостью, затруднением дыхания, ощущением нехватки воздуха.Всё это сопровождается сильным страхом и паникой. При глубоком обследовании у кардиолога отклонений в здоровье обнаружить не удаётся или они выражены незначительно.
При любой физической или эмоциональной нагрузке (абсолютно не важно, это радость или горе, смех или ярость) частота сердечных сокращений увеличивается, артериальное давление повышается. Это нормальная физиологическая реакция организма. Она обеспечивает весь организм кровью и кислородом. После прекращения нагрузки всё возвращается в спокойное состояние, пульс урежается, давление нормализуется. Такой же выброс адреналина происходит у кардионевротика совершенно внезапно, без видимых причин, в момент полного отсутствия физической нагрузки или сильных эмоций. Внутренние психологические конфликты запускают тревогу и страх, а те, в свою очередь, провоцируют выброс адреналина, скачки давления и пульса. Нехватка воздуха и тяжесть в голове обеспечены, что ещё больше пугает пациента, потому что в этот момент безотчётный неосознаваемый страх превращается во вполне осознанный и конкретный страх сердечно-сосудистой катастрофы: разрыва сердца, остановки сердца или фантазия на тему, что сосуд вот-вот «лопнет» в голове и произойдёт инсульт.
Пациенты с кардионеврозом долго и многократно обследуются у разных врачей, никаких серьёзных отклонений у них не находят, а болезнь неуклонно прогрессирует. Неприятные симптомы появляются всё чаще и чаще, мешают нормально жить и работать, а врачи отмахиваются, назначают общеукрепляющие препараты и витамины.
Что делать? Как стать здоровым и избавиться от этой загадочной болезни?
В первую очередь осознать, что причины этих состояний находятся в подсознании. Проблема носит чисто психологический характер и лечить её должны люди, профессия которых начинается со слов «психо»: психолог и психотерапевт. После глубинного осознания этого факта необходимо либо самостоятельно попытаться разобраться в себе, либо обратится за помощью к специалисту.
Самый сложный шаг принять факт, что причина болезни находится в вашей психике, а если быть точнее в подсознании. Физическая оболочка абсолютно здорова, но вегетативная (автономная) нервная система получает сигналы из подсознания при полном отсутствии внешних раздражителей и запускает порочный круг, который превращается в болезнь. Наше сознание-это только вершина айсберга, 90% процессов в нашем организме идут совершенно самостоятельно, можно сказать, без нашего ведома. Туда же мы загоняем свои проблемы, когда не хотим их видеть. Видеть проблему — значит принимать решения и действовать для её устранения. Иногда проще проигнорировать проблему и оставить всё как есть, но потом эта проблема вернётся в виде странных и пугающих приступов сердцебиения, страха, нехватки воздуха, при полном отсутствии проблем со здоровьем.
Наше сознание-это только вершина айсберга, 90% процессов в нашем организме идут совершенно самостоятельно, можно сказать, без нашего ведома. Туда же мы загоняем свои проблемы, когда не хотим их видеть. Видеть проблему — значит принимать решения и действовать для её устранения. Иногда проще проигнорировать проблему и оставить всё как есть, но потом эта проблема вернётся в виде странных и пугающих приступов сердцебиения, страха, нехватки воздуха, при полном отсутствии проблем со здоровьем.
Во вторую очередь необходимо успокоиться, понять, что опасности для жизни и здоровья нет никакого и заняться физической активностью. Бег, ходьба, плавание, футбол, бокс, единоборства. Организму необходимо утилизировать выброс адреналина безопасным и физиологичным для него способом. Когда на вас накричал начальник, а вы не смогли ему ответить, вы успокоитесь через какое-то время, но постоянное сдерживание негативных эмоций рано или поздно обернётся вегетативной бурей под названием — кардионевроз. Поэтому в Японии так популярно изображение начальника, в которое можно метать дротики. Это действительно работает. Физическая и эмоциональная разрядка необходима всем и каждому в любом возрасте.
Поэтому в Японии так популярно изображение начальника, в которое можно метать дротики. Это действительно работает. Физическая и эмоциональная разрядка необходима всем и каждому в любом возрасте.
Третий, но не менее важный этап — научиться расслабляться физически. В этом помогает аутотренинг и медитация.
Четвёртый этап — упорядочить свою жизнь, просыпаться и отдыхать, принимать пищу, работать в одно и то же время, высыпаться. Режим дня нужен не только детям, но и взрослым, особенно когда нервная система явно начала давать сбои.
Пятый, не менее важный, возможно, даже самый серьёзный и трудный шаг — ограничить своё пребывание в интернете и соцсетях, если это напрямую не связано с вашей работой. За час до отхода ко сну полностью исключить все экраны — телевизор, компьютер, телефон. Поток неструктурированной и в основном негативной информации наносит мощный удар по нашей психике. Неслучайно во всём мире отмечен бурный рост психологических проблем — депрессии, суициды, тревожные расстройства. Количество кардионеврозов также стремительно увеличивается. Эпидемия коронавируса наносит окончательный удар по психике. Постоянный мониторинг ситуации не успокаивает, а только усиливает тревогу. К чёрту весь негатив!
Количество кардионеврозов также стремительно увеличивается. Эпидемия коронавируса наносит окончательный удар по психике. Постоянный мониторинг ситуации не успокаивает, а только усиливает тревогу. К чёрту весь негатив!
Эти 5 шагов способны полностью вернуть вам здоровье, стоит только захотеть.
Подписаться на каналКардионевроз. Как отличить от сердечных заболеваний?
Гипертония без таблеток. Миф или реальность?
Секреты активного долголетия
Причины гипертонии у молодых
Причины стенокардии
Как секс влияет на сердце
9 шагов к здоровому сердце
Средиземноморская диета
Страхи и депрессия после инфаркта
10 мифов об инфаркте
_______________________________________________________________________________________
Анна кореневич. Врач кардиолог. Кандидат медицинских наук. Эксперт в области лечения, профилактики и реабилитации после инфаркта миокарда. _______________________________________________________________________________________
Врач кардиолог. Кандидат медицинских наук. Эксперт в области лечения, профилактики и реабилитации после инфаркта миокарда. _______________________________________________________________________________________
Записаться на консультацию по ссылке: http://www.cardioanna.ru/
Вконтакте: https://vk.com/annakorenevich
Instagram : https://www.instagram.com/annacardiodoc/
YouTube: https://www.youtube.com/channel/UCZoM3lAzSuBC5Md8mOL2isg
Уважаемые читатели, каждую среду на своем YouTube канале я провожу прямые эфиры с рубрикой «вопрос-ответ», где вы можете задать мне вопрос. Подписывайтесь на мой канал , чтобы не пропустить очередной эфир.
Кардионевроз — как лечить, диагностика и последствия заболевания.

Первые симптомы болезни выражаются тревожностью, страхом, болями в сердце, учащенным сердцебиением и частым пульсом. Впоследствии человек ощущает недостаток воздуха, предобморочное состояние, тело при этом покрывается влажной испариной. Такие состояния носят приступообразный характер. Длительность каждого приступа не более 15 минут. Затем самочувствие восстанавливается, но в памяти остается это ощущение, что порождает новую волну беспокойства и страха.
Причины кардионевроза связаны с расстройствами психоэмоциональной составляющей: частые стрессы, дисгармония в отношениях с людьми, хроническая усталость и недосыпание.
Как лечить кардионевроз
Во время приступов необходимо оказать первую помощь: уложить больного на кровать в проветренной комнате или на террасе, отвлечь от переживаний, измерить пульс и давление. По необходимости дать успокаивающее средство.
Если такие приступы учащаются, необходимо провести курс медикаментозного лечения, который подбирается индивидуально врачом-кардиологом.
Фитотерапия также часто используется в лечебных целях. Прибегать к ней нужно только после консультации с врачом.
Наряду с любым лечением, больному необходим полноценный сон и отдых, пешие прогулки. Желательно избегать душных помещений и не выходит на улицу в жаркую погоду.
Какую диагностику проходить при кардионеврозе
Диагностика состояния состоит в сборе и анализе анамнеза, беседы с больным. Дополнительно, врач-кардиолог назначает ряд исследований, среди которых: кардиограмма (ЭКГ), кардиопробы физической нагрузкой (предлагается выполнить ряд упражнений, после чего сверяет результаты с нормой), УЗИ сердца.
Последствия кардионевроза
Лечить кардионевроз нужно обязательно дабы предупредить развитие серьезных сердечных патологий, таких как гипертония, ишемическая болезнь и другие.
почему при неврозе болит сердце
Неврозы напрямую отображаются на самочувствии пациента — он начинает жаловаться на те или иные недомогания, ощущать себя больным. Одной из самых распространенных форм таких проявлений считается кардионевроз — психосоматические боли в сердце. По разным данным, он встречается у 20-55% взрослых, а среди находящихся на длительном стационаром лечении — у 80% пациентов. MedAboutMe разбирался, насколько опасен кардионевроз, как отличить его от заболеваний сердечно-сосудистой системы и какая помощь нужна болеющему человеку.
Одной из самых распространенных форм таких проявлений считается кардионевроз — психосоматические боли в сердце. По разным данным, он встречается у 20-55% взрослых, а среди находящихся на длительном стационаром лечении — у 80% пациентов. MedAboutMe разбирался, насколько опасен кардионевроз, как отличить его от заболеваний сердечно-сосудистой системы и какая помощь нужна болеющему человеку.
Причины невроза сердца
При кардионеврозе болевые приступы не связаны с патологией сердечно-сосудистой системы. Нагрузки на сердце оказывают чрезмерные переживания, стрессы и другие виды психоэмоционального напряжения. Именно они вызывают неприятные симптомы.
Спровоцировать невроз могут следующие факторы:
- Гормональные изменения в подростковом возрасте и во время беременности.
- Эндокринные заболевания, в частности, тиреотоксикоз.
- Хроническое недосыпание.
- Длительные стрессовые условия, депрессия.
- Затяжные заболевания, длительное лечение, особенно в стационаре.

- Переутомление на учебе или на работе, ненормированный рабочий график.
- Интенсивные изнуряющие физические нагрузки.
- Хроническое отравление алкоголем и никотином.
- Неполноценное питание.
Невроз сердца часто диагностируется у людей с определенным типом поведения. Так, для пациентов характерны такие черты:
- Мнительность.
- Конфликтность.
- Излишний самоконтроль.
- Перепады настроения.
- Склонность к панике, истерикам.
Приступы кардионевроза могут начинаться на фоне различных фобий. Факторами риска чаще всего становятся страх темноты, клаустрофобия, нахождение в толпе, страх смерти и прочее.
Боль в сердце и другие признаки невроза
Характерным признаком невроза является боль в грудине. Приступ может длиться от 10-15 минут до нескольких часов, при этом человек будет беспокойным, излишне эмоциональным, суетливым. Часто у него начинается истерика. Это отличает кардионевроз от истинной стенокардии, при которой пациент, наоборот, старается прилечь, замирает от болезненных ощущений.
Люди с неврозом по-разному описывают боли — жар или холод в грудине, сердце будто зажато в тиски или, наоборот, «выпрыгивает», оно ноет или же колет. Примечательно, что описание характера и интенсивности болевых ощущений при разных приступах будет отличаться. Частота тоже будет непостоянной. Например, если человек больше отдыхает, а его эмоциональное состояние стабилизируется — боли исчезают. В другое же время они могут беспокоить несколько раз в неделю.
Приступы всегда накладывают отпечаток на дальнейшее состояние больного. Так, именно для пациентов с кардионеврозом характерен навязчивый страх смерти, который легко провоцирует панические атаки.
Дополнительно у человека могут проявляться такие признаки невроза:
- Головокружения, иногда с тошнотой и предобморочным состоянием.
- Повышенная потливость.
- Головная боль.
- Ощущение жара или холода.
- Проблемы со сном — бессонница или, наоборот, сонливость.
- Затрудненное дыхание — человеку сложно сделать глубокий вдох, к него наблюдается учащенное поверхностное дыхание.
Диагностика сердца
Главной задачей диагностики при неврозе сердца является дифференциация болезни от патологий сердечно-сосудистой системы. Кардиолог может поставить предварительный диагноз уже по сбору анамнеза — характерному описанию приступов, общему эмоциональному состоянию больного. И все же, чтобы исключить органические поражения сердца, человеку нужно пройти такие обследования:
- Аускультация.
- ЭКГ покоя.
- ЭКГ с нагрузкой (нагрузочные тесты).
- ЭхоКГ.
Если после обследования патологий не выявлено, пациент направляется к психотерапевту и в дальнейшем проходит лечение у этого специалиста. Кроме этого, нужно учитывать, что невроз может повлиять на состояние сердечной мышцы, вызвать заболевания сердечно-сосудистой системы. В этом случае пациент должен наблюдаться у двух специалистов — кардиолога и психоневролога.
Лечение невроза
При приступе кардионевроза очень важно оказать больному правильную первую помощь. Заметив признаки невроза, близким необходимо, прежде всего, успокоиться самим, не суетиться, не делать резких движений, говорить спокойно и размеренно. Иногда купировать боли может простой разговор, который отвлечет больного от его переживаний. Также важно сделать следующее:
- Уложить человека в хорошо проветриваемом помещении, дать доступ воздуха.
- Снять или расстегнуть сковывающую одежду.
- Измерить пульс, по возможности — артериальное давление.
- Дать успокоительное средство (настойка валерьяны, пустырника, Персен, Новопассит и другие).
Если человеку не стало легче в течение 15 минут или его состояние ухудшается, нужно вызвать скорую помощь. Но даже если приступ прошел достаточно быстро, человек обязательно должен посетить кардиолога. Во-первых, есть вероятность, что боли были вызваны заболеваниями сердечно-сосудистой системы. Во-вторых, невроз сердца также требует лечения, поскольку существенно сказывается на самочувствии и со временем может провоцировать серьезные болезни.
При подтвержденном кардионеврозе терапия прописывается индивидуально, после полного обследования и выявления причины. Самолечение запрещено и может лишь ухудшить состояние — больной будет купировать приступы невроза, но не сможет уменьшить их количество, к тому же с каждым разом они будут переживаться более эмоционально.
Кардиориск и профилактика заболевания
Несмотря на то, что кардионевроз по сути не является кардиологическим диагнозом, сердце, переживающее постоянные перегрузки, может пострадать. Если невроз не лечить, со временем он становится кардиориском по таким заболеваниям:
- Ишемическая болезнь сердца (ИБС).
- Артериальная гипертензия.
Эмоциональные нагрузки не могут сами по себе спровоцировать такие диагнозы. Но их наличие существенно ухудшает течение ИБС и гипертонии, повышает вероятность инфаркта миокарда.
Кроме прописанных лекарств, человеку с неврозом сердца важно поменять образ жизни, в частности, врачи рекомендуют такие меры профилактики осложнений:
- Строгий режим дня, достаточное время на сон, чередование работы и отдыха.
- Полноценное питание, соблюдение режима приема пищи.
- Закаливание, контрастный душ.
- Ежедневные прогулки на свежем воздухе.
- Отказ от вредных привычек.
- Умеренные физические нагрузки. На эмоциональную сферу хорошо влияет йога, пилатес, плаванье.
Нередко пациенты рассказывают, что перед приступом они погружаются в тяжелые депрессивные мысли, поэтому для профилактики крайне важно переключить внимание. В этом плане хорошо помогают хобби, встречи с близкими и друзьями, домашние животные.
Использованы фотоматериалы Shutterstock
Татьяна Ионенко
Источник
причины, симптомы, диагностика и лечение
Кардионевроз — это психосоматическое заболевание, возникшее на фоне сбоев деятельности вегетативной нервной системы под воздействием внешних факторов. Проявляется нарушениями работы сердечно-сосудистой системы при отсутствии органических изменений. Пациенты жалуются на кардиальные боли, учащенное сердцебиение, раздражительность, нарушения сна. Кардионевроз диагностируется на основании клинической картины после проведения инструментальных и лабораторных исследований, исключающих другие патологии. Лечение включает комплекс мероприятий, направленных на коррекцию психологического состояния и устранение провоцирующих факторов. По показаниям назначают медикаментозную терапию.
Общие сведения
Кардионевроз — хроническое заболевание, сопровождающееся расстройствами деятельности сердечно-сосудистой, дыхательной, нервной систем, снижением резистентности организма к физическим нагрузкам и стрессовым ситуациям. Во врачебной практике состояние встречается у 30-40% пациентов с симптоматикой, характерной для кардиальных нарушений, у 70% больных, поступающих в отделения неотложной помощи с подозрением на инфаркт миокарда и другие жизнеугрожающие состояния со схожей клинической картиной. Несмотря на значительную распространенность заболевания, точные статистические данные относительно встречаемости отсутствуют, поскольку больных нередко ошибочно лечат от других неврологических или кардиологических патологий. Чаще страдают пациенты в возрасте до 40 лет, преимущественно женского пола.
Кардионевроз
Причины кардионевроза
Патология относится к полиэтиологическим заболеваниям, поэтому определение ведущей причины вызывает достаточную сложность. Выделяют две группы факторов: предрасполагающие и непосредственно вызывающие данное состояние. Благоприятными фоном для развития болезни у молодых людей является лабильность нервной системы, гиперчувствительность, склонность к истерическим или депрессивным реакциям, у пожилых – заболевания ЦНС, провоцирующие нестабильность психоэмоциональных реакций. Не исключена роль наследственной предрасположенности, функциональных и морфологических особенностей организма: недостаточность функций некоторых отделов мозга, индивидуальные отличия метаболизма. При наличии фона причиной болезни могут стать:
- Психогенные факторы. Развитию патологии способствуют состояния или события, имеющие ярко выраженную негативную эмоциональную окраску. К ним относят некоторые психические расстройства невротического уровня (неврозы, фобии), пережитые тяжелые потрясения (стихийные бедствия, катастрофы, потерю близких людей), острые и хронические стрессы, неблагоприятные социально-экономические условия жизни.
- Нестабильный гормональный фон. Чаще страдают женщины вследствие дисбаланса половых гормонов: эстрогена, прогестерона. Вероятность возникновения симптомов повышается в период полового созревания, климакса, беременности и родов, при употреблении гормональных препаратов (преимущественно – оральных контрацептивов), образовании гормонпродуцирующих опухолей. У мужчин кардионевроз может диагностироваться в период пубертата, при наличии эндокринных расстройств.
- Физические, химические воздействия. Заболевание развивается в результате хронического переутомления, в том числе у людей умственного труда на фоне гиподинамии. Провоцирующими факторами являются постоянные воздействия вибрации, шума, прямых солнечных лучей, перепадов температуры, а также хроническая интоксикация бытовыми ядами, солями тяжелых металлов, наркотическими веществами и некоторыми группами лекарственных препаратов, злоупотребление алкоголем и кофеинсодержащими напитками.
- Инфекционные процессы. К кардионеврозу преимущественно приводят очаговые инфекции верхних дыхательных путей и нервной системы: хронические тонзиллиты, синуситы, риносинуситы, фарингит, трахеит, острые респираторные заболевания, менингит, энцефалит, нейросифилис, невриты различной локализации. Возбудителями инфекций могут быть вирусы, бактерии, грибки, простейшие.
Патогенез
Постоянное комплексное воздействие экзогенных и эндогенных факторов является причиной дисбаланса в сложном механизме регуляции деятельности сердца, сосудов. Координационную роль осуществляет гипоталамус, поэтому начальным звеном патологии становится рассогласование сигналов гипоталамической зоны и коры головного мозга. Нарушение регуляции провоцирует увеличение активности симпатоадреналовой и холинергической систем, повышение чувствительности периферических рецепторов. Все это приводит к избыточной реакции органов на сигналы ЦНС, расстройствам метаболизма, что проявляется реакциями, неадекватными ситуации: тахикардией, тахипноэ в покое, неэффективными сокращениями сердца, нарушением тонуса сосудов вплоть до периферического спазма, повышением артериального давления. Сбои нейрогуморальной регуляции чаще проявляются на фоне физической или эмоциональной нагрузки.
Классификация
Общепризнанная классификация кардионевроза отсутствует. В клинической практике используется разделение течения заболевания по степени тяжести с учетом ряда критериев: частоты сердечных сокращений, наличия и периодичности вегетативно-сосудистых кризов, локализации и интенсивности болевого синдрома, зависимости выраженности симптоматики от физических нагрузок. Выделяют три степени тяжести патологии:
- Легкое течение. Трудоспособность и социальная активность пациента полностью сохранены, отмечается незначительное снижение способности к выполнению тяжёлой работы. Боль за грудиной умеренная, появляется после психоэмоциональных или физических нагрузок, пароксизмы отсутствуют. Респираторные расстройства практически не отражаются на состоянии больного, нарушения на ЭКГ не обнаруживаются. Лекарственная терапия обычно не требуется.
- Среднетяжелое течение. Значительную часть времени симптомы отсутствуют или слабо выражены, в период обострения трудоспособность снижается вплоть до ее временной утраты. Болевой синдром выраженный, не имеющий четкой связи с нагрузками, возможны сосудистые кризы. Тахикардия появляется внезапно, частота пульса составляет более 100 ударов в минуту. Рекомендуется проведение лекарственной терапии.
- Тяжелое течение. Характерна стойкая многообразная симптоматика, затрагивающая несколько органов и систем. Трудоспособность критически снижена или отсутствует, выявляется постоянная тахикардия, нарушения ритма, высокое артериальное давление. Наблюдается выраженная одышка, отеки нижних конечностей, бессонница. Необходим систематический прием лекарственных препаратов.
Симптомы кардионевроза
Симптоматика вариабельная, значительно различается по степени выраженности. Проявления заболевания неспецифичны, что существенно затрудняет диагностику. Начало внезапное, с большим количеством симптомов, интенсивность которых зависит от причинного фактора, общего состояния больного. После сильного стресса кардионевроз развивается остро, а на фоне инфекции или переутомления — постепенно. Пациенты предъявляют жалобы на боли в груди различного характера (колющие, жгучие, распирающие, ноющие), продолжительность которых колеблется от нескольких секунд до часов или суток.
Боль не имеет четкой локализации, может мигрировать в лопаточную зону, шею, эпигастрий, поясницу, органы промежности. Болевой синдром обычно возникает на фоне физического напряжения, переутомления, эмоциональных переживаний, приема алкоголя, предменструального периода у женщин. Интенсивная боль сопровождается тревогой, страхом, чувством нехватки воздуха, потливостью, не купируется нитроглицерином. Больные могут отмечать учащение дыхания, его поверхностный характер, чувство неполного вдоха, ощущение кома в горле. Появляется потребность в свежем воздухе, из-за которой, находясь в помещении, пациенты стараются открывать окна. На фоне дыхательных нарушений нередко возникает чувство усиленного сердцебиения, перебоев в работе органа, обнаруживается пульсация сосудов шеи.
Работоспособность снижается, нарастает хроническая слабость, усталость. Расстройства регуляции тонуса периферических сосудов проявляют себя в виде головной боли, головокружения, чувства похолодания конечностей. Возможно временное повышение артериального давления до 160/90 мм. рт. ст., увеличение температуры тела до 37,5° С. Картина вегетативного криза складывается из озноба, головокружения, потливости, чувства нехватки воздуха, страха. Состояние обычно развивается ночью, длится от получаса до 3 часов, заканчивается обильным мочеиспусканием, жидким стулом. Периодичность кризов — от одного приступа в месяц до 1-2 в год. С течением времени частота и интенсивность симптомов снижаются.
Осложнения
Кардионевроз редко провоцирует серьезные осложнения. При длительном течении болезнь приводит к нарушениям в психической и социальной сферах — ипохондрии, фобиям, депрессивным реакциям, ухудшению качества жизни, ограничению активности. При отсутствии адекватной терапии патология может негативно сказываться на состоянии сердца, сосудов пациента. Существуют указания на увеличение вероятности развития гипертонической и ишемической болезни, различных видов аритмий, что вызывает морфофункциональные изменения миокарда с нарушением его возбудимости, проводимости, автоматизма, сократимости. Итогом перечисленных процессов становится стойкое снижение коронарного кровообращения, повышающее риск инфаркта.
Диагностика
Диагностические мероприятия осуществляют врачи-терапевты и кардиологи, при обнаружении значимого невротического и функционального компонента к обследованию привлекают психиатра, психотерапевта, невролога. Симптоматика кардионевроза достаточно очевидна, однако ее схожесть с признаками других кардиальных патологий требует исключения органических поражений сердца и сосудов, иных соматических заболеваний. Комплексная диагностика включает:
- Опрос, осмотр. Данные достаточно скудные, неспецифичные. На кардионевроз указывает появление первых симптомов в молодом возрасте, их длительность, взаимосвязь с раздражителями. Может выявляться акроцианоз, тремор пальцев, беспокойное поведение, бледность или покраснение кожи. При пальпации отмечается повышенная потливость, похолодание конечностей. Часто обнаруживается усиленная пульсация сонных артерий, болезненность ребер, межреберных промежутков. Размеры сердца при перкуссии – без изменений. Аускультация выявляет нарушения ритма, дает представление о частоте сокращений, дополнительных тонах и шумах. При измерении артериального давления отмечается его лабильность, возможна асимметрия на правой и левой руке.
- Электрокардиография. ЭКГ дает возможность оценить частоту, характер ритма, обнаружить экстрасистолию, аритмию, нарушения внутрисердечной проводимости, исключить органическое повреждение (ишемию миокарда, поражение сердечной мышцы токсическими агентами). При проведении ЭКГ с велоэргометрией изменения на ленте при неврозе сердца коррелируют со снижением работоспособности, нарастанием симптоматики.
- Эхокардиография. ЭхоКГ применяется для исключения поражения клапанов, органических аномалий сердца (дополнительных хорд, полостей в желудочках). Оценивается размер камер, толщина их стенок, которая при кардионеврозе обычно соответствуют норме. У лиц с тяжелым течением болезни возможно снижение сердечного выброса, общей скорости работы сердечных волокон, что свидетельствует о нарушении сократительной функции миокарда.
- Лабораторные исследования. В клиническом и биохимическом анализе крови не обнаруживается повышенного уровня лейкоцитов, СОЭ, С-реактивного белка, острофазных факторов, что позволяет исключить ревматоидную лихорадку и другие иммунопатологии. Важны уровни содержания АЛТ, АСТ, миоглобина, тропонинов как маркеров повреждения миокарда. Изменение физиологического соотношения электролитов необходимо для дифференциальной диагностики аритмии.
Диагноз выставляется при наличии определенных критериев: продолжительности сохранения симптоматики, связи с характерным провоцирующим фактором, выраженности психоэмоционального компонента, отсутствии соматических патологий. Дифференциальная диагностика кардионевроза проводится с заболеваниями, которые дают похожую клиническую картину с ведущим симптомом в виде боли за грудиной: ишемической болезнью, миокардитом, инфарктом миокарда, расслаивающейся аневризмой аорты, плевритом. Осуществляется дифференциация с патологиями с частой иррадиацией боли в грудную клетку: печеночной коликой, острым панкреатитом, язвой желудка. Особое внимание уделяется исключению ревматических поражений сердца, клапанной системы.
Лечение кардионевроза
Из-за непостоянной интенсивности симптомов, их большой вариативности правильное назначение лечебных мероприятий представляет собой непростую задачу. При легкой и средней степени тяжести возможно амбулаторное лечение, при тяжелом кардионеврозе показана госпитализация. Предпочтение отдается этиологической или патогенетической терапии в сочетании с симптоматическими средствами, общеукрепляющими мероприятиями. Учитывая особенности кардионевроза, в его лечении выделяют ряд направлений:
- Психотерапия. Вне зависимости от других провоцирующих факторов патология требует психотерапевтической коррекции состояния. Используется когнитивно-поведенческая терапия, гипноз, методы релаксации. Комплекс мероприятий направлен на снижение чувства страха, отчаяния, беспомощности, убеждение пациента в необоснованности его опасений. Больному разъясняют суть симптомов, доброкачественность заболевания, помогают сформировать позицию активного участия в процессе лечения.
- Психотропные средства. В случаях, когда психические нарушения приобретают затяжной характер или не поддаются нелекарственной коррекции, в период нахождения в стационаре и после выписки назначают психотропные препараты. На первый план выходит применение медикаментов растительного происхождения (валериана, пустырник), при их неэффективности переходят на нейролептики, антидепрессанты, транквилизаторы.
- Медикаментозная терапия. При диагностированной инфекции к применению обязательны антибиотики, противовирусные препараты, поливитамины. При эндокринных нарушениях назначают гормональные средства. При среднетяжелом течении болезни терапию дополняют адреноблокаторами, пульсурежающими препаратами.
- Физиотерапия. Физиотерапевтические методики усиливают действие медикаментов, что в ряде случаев позволяет снизить дозировку, ускорить выздоровление, нормализовать работу центральной нервной системы. Применяется ЛФК, рефлексотерапия, электрофорез, электросон, гидромассаж. Респираторный синдром требует дополнительного назначения дыхательной гимнастики.
Прогноз и профилактика
Для кардионевроза нехарактерно развитие тяжелых осложнений, при условии своевременной комплексной терапии прогноз благоприятный. Ярко выраженная клиническая симптоматика ухудшает качество жизни пациентов, что требует постоянного наблюдения и проведения лечебных мероприятий. Профилактика включает ведение здорового образа жизни, исключение вредных привычек, умеренную физическую активность в соответствии с возрастом и состоянием здоровья, правильное питание, своевременное лечение инфекционных болезней. Важным моментом является коррекция гормонального фона у женщин, особенно в период климакса. По возможности следует избегать чрезмерных физических, психических и эмоциональных нагрузок, стрессовых ситуаций.
Невроз сердца – это одно из расстройств, которое характеризуется проявлением болей или других дискомфортных ощущений в области сердца. Но при проведении обследований никаких отклонений от нормы в работе сердечно-сосудистой системы не выявляется. Это связано с психосоматическим происхождением невроза. То есть проблема на 100% психологическая. И при отсутствии показаний к лечению сердца необходимо обратиться к психиатру. В международной классификации расстройство имеет собственный шифр F45.30 и лечится особой методикой. В домашних условиях сделать это практически невозможно.
У каких категорий людей чаще проявляется кардионевроз
Ключевая причина развития невроза сердца – это влияние стрессовой ситуации на организм. Первый вопрос, который врач-психиатр задает пациенту с подозрением на невроз сердца, касается наличия проблем в жизни и недавних пережитых психологических травмах. Возможно, у человека умер или заболел близкий, возникли проблемы в учебе или на работе, проявились материальные сложности.
Нередко невроз сердца возникает у людей еще в подростковом возрасте на фоне гормональных изменений и негативной стрессовой обстановке. В большинстве случаев расстройство проявляется у женщин и девушек.
Проблема невроза заключается в том, что человек при длительном его проявлении считает себя по-настоящему больным. Он тратит много времени, сил и материальных средств на поездки к врачам и попытки установить правильный диагноз. Но решение проблемы кроется исключительно в психологическом лечении с применением правильно подобранных препаратов и методик.
Проявление невроза сердца
Симптоматика расстройства:
— Бессонница;
— Одышка даже при отсутствии физической нагрузки;
— Боли в области сердца;
— Повышенная потливость;
— Возникновение панического страха возможной смерти из-за остановки сердца.
Кажущиеся сердечные боли будут меняться по характеру своего проявления. В один момент это будут ощущения сдавливания и сжимания, а в другой – острые колики с левой стороны тела. Нередко люди при наличии невроза сердца заявляют о том, что ощущают остановку сердца на некоторое время. Конечно же, это соматическое ощущение, не имеющее ничего общего с реальностью.
Без обращения к профильным психиатрам решить эту проблему практически невозможно. Рано или поздно человек порождает панические атаки, перестает нормально высыпаться, пытается найти решение проблемы методом самолечения или обращения к целителям, магам. Все это несет опасность для психического состояния.
Как производится лечение
Избавиться от невроза сердца помогут некоторые категории лекарственных препаратов:
— Антидепрессанты;
— Транквилизаторы;
— Бета-блокаторы;
— Нейролептики.
Даже при явных жалобах на боли в сердце при диагностированном неврозе, никакие препараты для сердечно-сосудистой системы не будут иметь эффекта, как и стандартные болеутоляющие. Восстановление психоэмоциональной системы нужно выполнять под присмотром психиатра.
В клинике имени Корсакова имеют многолетнюю успешную практику лечения невроза сердца. Описываемые выше препараты применяются только после тщательного обследования. Они позволяют расслабить нервную систему, улучшить настроение, стабилизировать сон и нейтрализовать панические страхи подсознания.
Бета-блокаторы направлены на купирование симптомов, характерных при сердечном неврозе. Успешный итог возможен уже через несколько месяцев с даты начала полноценного восстановления под присмотром профильного специалиста.
Увеличенное сердце — Диагностика и лечение
Диагноз
Если у вас есть симптомы проблемы с сердцем, ваш врач проведет физический осмотр и назначит тесты, чтобы определить, увеличено ли ваше сердце, и найти причину вашего состояния. Эти тесты могут включать:
- Рентген грудной клетки. Рентгеновские снимки помогают врачу увидеть состояние ваших легких и сердца. Если ваше сердце увеличено на рентгеновском снимке, обычно требуются другие тесты, чтобы найти причину.
- Электрокардиограмма. Этот тест регистрирует электрическую активность вашего сердца через электроды, прикрепленные к вашей коже. Импульсы записываются в виде волн и отображаются на мониторе или распечатываются на бумаге. Этот тест помогает вашему врачу диагностировать проблемы с сердечным ритмом и повреждение вашего сердца в результате сердечного приступа.
Эхокардиограмма. Этот тест для диагностики и мониторинга увеличенного сердца использует звуковые волны для создания видеоизображения вашего сердца.С помощью этого теста можно оценить четыре камеры сердца.
Ваш врач может использовать результаты, чтобы увидеть, насколько эффективно работает ваше сердце, определить, какие камеры вашего сердца увеличены, посмотреть на сердечные клапаны, найти доказательства предыдущих сердечных приступов и определить, есть ли у вас врожденный порок сердца.
Стресс-тест. Стресс-тест, также называемый стресс-тестом с физической нагрузкой, дает информацию о том, насколько хорошо ваше сердце работает во время физической активности.
Нагрузочный тест обычно включает ходьбу на беговой дорожке или катание на велотренажере с одновременным контролем вашего сердечного ритма, артериального давления и дыхания.
Компьютерная томография сердца (КТ) или магнитно-резонансная томография (МРТ). Во время сканирования сердца CT вы лежите на столе внутри устройства в форме пончика. Рентгеновская трубка внутри аппарата вращается вокруг вашего тела и собирает изображения вашего сердца и груди.
В сердечном аппарате MRI вы лежите на столе внутри длинного трубчатого аппарата, который использует магнитное поле и радиоволны для создания сигналов, создающих изображения вашего сердца.
- Анализы крови. Ваш врач может назначить анализы крови, чтобы проверить уровни определенных веществ в вашей крови, которые могут указывать на проблемы с сердцем. Анализы крови также могут помочь вашему врачу исключить другие состояния, которые могут вызывать ваши симптомы.
Катетеризация и биопсия сердца. В этой процедуре тонкая трубка (катетер) вводится в ваш пах и проходит через кровеносные сосуды к сердцу, где врач берет небольшой образец (биопсию) вашего сердца для исследования.
Можно измерить давление в камерах вашего сердца, чтобы увидеть, насколько сильно кровь протекает через ваше сердце. Во время процедуры можно сделать снимки артерий сердца (коронарная ангиограмма), чтобы проверить наличие закупорки.
Дополнительная информация
Показать дополнительную информациюЛечение
Лечение увеличенного сердца с упором на устранение причины.
Лекарства
Если причиной увеличения сердца является кардиомиопатия или другой тип сердечного заболевания, врач может порекомендовать лекарства. Сюда могут входить:
- Диуретики для снижения количества натрия и воды в организме, которые могут помочь снизить давление в артериях и сердце
- Ингибиторы ангиотензинпревращающего фермента (АПФ) для снижения артериального давления и улучшения насосной способности сердца
- Блокаторы рецепторов ангиотензина II (БРА) для обеспечения преимуществ ингибиторов АПФ для тех, кто не может принимать ингибиторов АПФ
- Бета-адреноблокаторы для снижения артериального давления и улучшения работы сердца
- Антикоагулянты для снижения риска образования тромбов, которые могут вызвать сердечный приступ или инсульт
- Антиаритмические средства для поддержания нормального ритма сердцебиения
Хирургия или другие процедуры
Если лекарств недостаточно для лечения увеличенного сердца, могут потребоваться медицинские процедуры или хирургическое вмешательство.
Медицинские устройства для регулирования сердцебиения. При определенном типе увеличенного сердца (дилатационная кардиомиопатия) может потребоваться кардиостимулятор, который координирует сокращения между левым и правым желудочками. У людей, которые могут быть подвержены риску серьезных аритмий, альтернативой может быть лекарственная терапия или имплантируемый кардиовертер-дефибриллятор (ИКД).
ИКД — это небольшие устройства размером с пейджер, имплантированные в грудную клетку для непрерывного контроля сердечного ритма и подачи электрического разряда, когда это необходимо для контроля ненормального, быстрого сердцебиения.Устройства также могут работать как кардиостимуляторы.
Если основной причиной вашего увеличенного сердца является фибрилляция предсердий, вам могут потребоваться процедуры, чтобы вернуть сердцу нормальный ритм или предотвратить слишком быстрое сердцебиение.
- Хирургия клапана сердца. Если ваше увеличенное сердце вызвано проблемой с одним из сердечных клапанов или если оно вызвало проблемы с сердечным клапаном, вам может быть сделана операция по восстановлению или замене пораженного клапана.
- Операция коронарного шунтирования. Если ваше увеличенное сердце связано с ишемической болезнью сердца, ваш врач может порекомендовать операцию аортокоронарного шунтирования.
- Вспомогательное устройство левого желудочка (LVAD). Если у вас сердечная недостаточность, вам может понадобиться этот имплантируемый механический насос, чтобы помочь вашему ослабленному сердцу перекачивать кровь. Вам может быть имплантирован LVAD , пока вы ждете трансплантации сердца или, если вы не являетесь кандидатом на трансплантацию сердца, в качестве долгосрочного лечения сердечной недостаточности.
- Пересадка сердца. Если лекарства не могут контролировать ваши симптомы, пересадка сердца может быть последним вариантом. Из-за нехватки донорских сердец даже тяжелобольным людям придется долго ждать пересадки сердца.
Дополнительная информация
Показать дополнительную информациюОбраз жизни и домашние средства
Есть способы улучшить ваше состояние, даже если вы не можете его вылечить.Ваш врач может порекомендовать следующие изменения образа жизни:
- Бросить курить.
- Избавьтесь от лишнего веса.
- Ограничьте употребление соли в рационе.
- Контроль диабета.
- Следите за своим кровяным давлением.
- Выполняйте умеренные упражнения после обсуждения с врачом наиболее подходящей программы физических нагрузок.
- Избегайте или прекратите употреблять алкоголь и кофеин.
- Попробуйте спать по восемь часов каждую ночь.
Подготовка к приему
Если вы считаете, что у вас может быть увеличенное сердце, или беспокоитесь о риске сердечных заболеваний из-за вашего семейного анамнеза, запишитесь на прием к врачу.Если у вас болезнь сердца, ваш врач может направить вас к кардиологу (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните о любых ограничениях, связанных с предварительной записью. При записи на прием спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить диету или поститься перед обследованием.
- Запишите свои симптомы, включая те, которые могут показаться не связанными с ишемической болезнью сердца.
- Запишите ключевую личную информацию, включая семейный анамнез сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также серьезных стрессов или недавних изменений в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые можно задать своему врачу.
Составление списка вопросов поможет вам максимально эффективно проводить время с врачом. При сердечных заболеваниях врачу следует задать следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы или состояние?
- Каковы другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Какое лечение лучше всего?
- Какие продукты мне следует есть или избегать?
- Какой уместный уровень физической активности?
- Есть ли ограничения, которым я должен следовать?
- Как часто я должен проходить скрининг на сердечные заболевания? Например, как часто мне нужно проходить тест на холестерин?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Стоит ли обратиться к специалисту?
- Следует ли проверять моих детей на это заболевание?
- Есть ли альтернатива лекарству, которое вы прописываете?
- Можно ли взять с собой брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам вопросы, в том числе:
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Какая у вас типичная диета?
- Вы употребляете алкоголь? Сколько?
- Вы курите?
- Вы физически активны? Как часто ты занимаешься?
- Были ли у вас диагностированы другие заболевания?
- Есть ли у вас в семейном анамнезе болезни сердца?
Янв.16, 2020
Показать ссылки- Что такое сердечная недостаточность? Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/heart-failure/what-is-heart-failure#.WCh2wFUrJ0w. По состоянию на 12 ноября 2019 г.
- Colucci WS. Обследование пациента с подозрением на сердечную недостаточность. https://www.uptodate.com/contents/search. По состоянию на 12 ноября 2019 г.
- Кардиомиопатия. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/cardiomyopathy#.По состоянию на 12 ноября 2019 г.
- Манкад Р. (заключение эксперта). Клиника Майо. 16 ноября 2016 г.
- Предупреждающие признаки сердечного приступа. Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/heart-attack/warning-signs-of-a-heart-attack. По состоянию на 12 ноября 2019 г.
- Купер LT. Определение и классификация кардиомиопатий. https://www.uptodate.com/contents/search. По состоянию на 3 ноября 2016 г.
- Изменения образа жизни при сердечной недостаточности. Американская Ассоциация Сердца.https://www.heart.org/en/health-topics/heart-failure/treatment-options-for-heart-failure/lifestyle-changes-for-heart-failure#.WCH7KVUrJ0x. По состоянию на 12 ноября 2019 г.
- Bonow RO, et al., Eds. Расширенные, рестриктивные и инфильтративные кардиомиопатии. В: Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины. 11-е изд. Сондерс Эльзевьер; 2019. https://www.clinicalkey.com. По состоянию на 12 ноября 2019 г.
- Кардиологические процедуры и операции. Американская Ассоциация Сердца.https://www.heart.org/en/health-topics/heart-attack/treatment-of-a-heart-attack/cardiac-procedures-and-surgeries#.WCDYQlUrJ0w. По состоянию на 12 ноября 2019 г.
Связанные
Связанные процедуры
Показать другие связанные процедурыСердечная недостаточность — Диагностика и лечение
Диагностика
Чтобы диагностировать сердечную недостаточность, ваш врач тщательно изучит историю болезни, изучит ваши симптомы и проведет физический осмотр.Ваш врач также проверит, есть ли у вас факторы риска сердечной недостаточности, такие как высокое кровяное давление, ишемическая болезнь сердца или диабет.
Ваш врач может послушать ваши легкие на предмет признаков скопления жидкости (застой в легких) и ваше сердце на предмет свистящих звуков (шумов), которые могут указывать на сердечную недостаточность. Врач может осмотреть вены на вашей шее и проверить, нет ли скопления жидкости в брюшной полости и ногах.
После медицинского осмотра ваш врач может также назначить некоторые из следующих анализов:
- Анализы крови. Анализы крови делают для выявления признаков заболеваний, которые могут повлиять на сердце.
- Рентген грудной клетки. Рентгеновские снимки могут показать состояние легких и сердца.
- Электрокардиограмма (ЭКГ). Этот быстрый и безболезненный тест регистрирует электрические сигналы в сердце. Он может показывать время и продолжительность сердечных сокращений.
- Эхокардиограмма. Звуковые волны используются для создания изображений сердца в движении. Этот тест показывает размер и структуру сердца и сердечных клапанов, а также кровоток через сердце.Эхокардиограмму можно использовать для измерения фракции выброса, которая показывает, насколько хорошо сердце работает, и помогает классифицировать сердечную недостаточность и направлять лечение.
Стресс-тест. Стресс-тесты измеряют здоровье сердца во время активности. Вас могут попросить пройтись по беговой дорожке, подключенной к тренажеру ECG , или вы можете получить внутривенное лекарство, которое стимулирует воздействие упражнений на сердце.
Иногда стресс-тест проводится в маске, которая измеряет, насколько хорошо сердце и легкие получают кислород и выдыхают углекислый газ.
- Компьютерная томография сердца (КТ). При сканировании сердца CT вы лежите на столе внутри устройства в форме пончика. Рентгеновская трубка внутри аппарата вращается вокруг вашего тела и собирает изображения сердца и груди. Иногда дается контраст. Поскольку контрастное вещество может повлиять на функцию почек, поговорите со своим врачом, если у вас есть проблемы с почками.
Магнитно-резонансная томография (МРТ). В кардиологическом MRI вы лежите на столе внутри длинного трубчатого аппарата.Радиоволны создают образы сердца.
Сердечная МРТ может быть сделана с красителем (контрастом). Важно сообщить своему врачу о любых проблемах с почками, прежде чем вы сделаете MRI или другой MRI , потому что контраст может вызвать редкие и серьезные осложнения у людей с заболеванием почек.
- Коронарная ангиограмма. В этом тесте тонкая гибкая трубка (катетер) вводится в кровеносный сосуд, обычно в паху, и направляется к сердечным артериям.Через катетер вводится краситель (контраст), чтобы артерии более четко отображались на рентгеновском снимке, что помогает врачу выявлять закупорки.
- Биопсия миокарда. В этом тесте врач вводит небольшой гибкий шнур в вену на шее или паху и удаляет очень маленькие кусочки сердечной мышцы для исследования. Этот тест может быть проведен для диагностики определенных типов заболеваний сердечной мышцы, вызывающих сердечную недостаточность.
Результаты тестов для диагностики сердечной недостаточности помогают врачам определить причину любых признаков и симптомов и принять решение о плане лечения.Чтобы определить лучший способ лечения сердечной недостаточности, врачи могут классифицировать сердечную недостаточность, используя две системы:
Классификация Нью-Йоркской кардиологической ассоциации
По этой шкале сердечная недостаточность разделена на четыре категории.
- Сердечная недостаточность I степени. Симптомов сердечной недостаточности нет.
- Сердечная недостаточность II степени. Повседневные дела можно выполнять без труда, но физическая нагрузка вызывает одышку или усталость.
- Сердечная недостаточность III степени. Трудно выполнять повседневные дела.
- Сердечная недостаточность IV степени. Одышка возникает даже в состоянии покоя. В эту категорию входит самая тяжелая сердечная недостаточность.
Классификация Американского колледжа кардиологов / Американской кардиологической ассоциации
Эта поэтапная система классификации использует буквы от A до D и включает категорию людей, которые подвержены риску развития сердечной недостаточности. Врачи используют эту систему классификации для выявления факторов риска и раннего начала более агрессивного лечения, чтобы предотвратить или отсрочить сердечную недостаточность.
- Стадия A. Существует несколько факторов риска сердечной недостаточности, но нет никаких признаков или симптомов.
- Стадия B. Имеется заболевание сердца, но нет признаков или симптомов сердечной недостаточности.
- Стадия C. Имеется заболевание сердца и признаки или симптомы сердечной недостаточности.
- Стадия D. Серьезная сердечная недостаточность требует специального лечения.
Ваш врач часто будет использовать обе системы классификации вместе, чтобы выбрать наиболее подходящие варианты лечения.Ваш врач может помочь вам интерпретировать ваш результат и спланировать лечение в зависимости от вашего состояния.
Дополнительная информация
Показать дополнительную информациюЛечение
Сердечная недостаточность — хроническое заболевание, требующее пожизненного лечения. Однако при лечении признаки и симптомы сердечной недостаточности могут улучшиться, а сердце иногда становится сильнее.
Иногда врачи могут исправить сердечную недостаточность, устраняя ее причину.Например, восстановление сердечного клапана или контроль учащенного сердечного ритма могут обратить вспять сердечную недостаточность. Но для большинства людей лечение сердечной недостаточности включает в себя баланс правильных лекарств и, иногда, использование устройств, которые помогают сердцу правильно биться и сокращаться.
Лекарства
Врачи обычно лечат сердечную недостаточность с помощью комбинации лекарств. В зависимости от ваших симптомов вы можете принимать одно или несколько лекарств, в том числе:
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти препараты расслабляют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают эналаприл (Vasotec, Epaned), лизиноприл (Zestril, Qbrelis, Prinivil) и каптоприл.
- Блокаторы рецепторов ангиотензина II. Эти препараты, в состав которых входят лозартан (Козаар), валсартан (Диован) и кандесартан (Атаканд), обладают многими из тех же преимуществ, что и ингибиторы ACE . Они могут быть вариантом для людей, которые не переносят ингибиторы ACE .
- Бета-блокаторы. Эти препараты замедляют частоту сердечных сокращений и снижают артериальное давление. Бета-адреноблокаторы могут уменьшить признаки и симптомы сердечной недостаточности, улучшить работу сердца и помочь вам жить дольше. Примеры включают карведилол (Coreg), метопролол (Lopressor, Toprol-XL, Kapspargo Sprinkle) и бисопролол.
Диуретики. Часто называемые водными таблетками, мочегонные средства заставляют вас чаще мочиться и препятствуют накоплению жидкости в вашем теле. Мочегонные средства, такие как фуросемид (Лазикс), также уменьшают жидкость в легких, чтобы вам было легче дышать.
Поскольку диуретики заставляют ваш организм терять калий и магний, ваш врач может также назначить добавки с этими минералами. Если вы принимаете мочегонное средство, ваш врач, скорее всего, будет контролировать уровень калия и магния в вашей крови с помощью регулярных анализов крови.
Антагонисты альдостерона. Эти препараты включают спиронолактон (Альдактон, Кароспир) и эплеренон (Инспра). Это калийсберегающие диуретики, которые обладают дополнительными свойствами, которые могут помочь людям с тяжелой систолической сердечной недостаточностью прожить дольше.
В отличие от некоторых других диуретиков, спиронолактон и эплеренон могут повысить уровень калия в крови до опасного уровня, поэтому поговорите со своим врачом, если повышенный уровень калия вызывает беспокойство, и узнайте, нужно ли вам изменить потребление пищи с высоким содержанием калия.
- Инотропы. Эти лекарства вводятся внутривенно пациентам с тяжелой сердечной недостаточностью, находящимся в больнице. Инотропы помогают сердцу более эффективно перекачивать кровь и поддерживать кровяное давление.
- Дигоксин (ланоксин). Этот препарат, также называемый дигиталисом, увеличивает силу сокращений сердечной мышцы. Он также замедляет сердцебиение. Дигоксин уменьшает симптомы сердечной недостаточности при систолической сердечной недостаточности. Более вероятно, что его назначат человеку с нарушением сердечного ритма, например с мерцательной аритмией.
- Гидралазин и динитрат изосорбида (BiDil). Эта комбинация лекарств помогает расслабить кровеносные сосуды. Его можно добавить в ваш план лечения, если у вас наблюдаются тяжелые симптомы сердечной недостаточности, а ингибиторы АПФ или бета-блокаторы не помогли.
- Vericiguat (Verquvo). Это новое лекарство от хронической сердечной недостаточности принимают внутрь один раз в день. Это лекарство, называемое стимулятором растворимой гуанилатциклазы (рГЦ) для приема внутрь. Согласно исследованиям, люди с сердечной недостаточностью высокого риска, которые принимали верицигуат, реже госпитализировались из-за сердечной недостаточности и смертей, связанных с сердечными заболеваниями, по сравнению с теми, кто принимал неактивные таблетки (плацебо).
- Прочие лекарства. Ваш врач может назначить другие лекарства для лечения определенных симптомов.Например, некоторые люди могут получать нитраты от боли в груди, статины для снижения уровня холестерина или разжижающие кровь препараты для предотвращения образования тромбов.
Вашему врачу может потребоваться часто корректировать дозы, особенно если вы только начали принимать новое лекарство или когда ваше состояние ухудшается.
Вас могут госпитализировать, если у вас обострение симптомов сердечной недостаточности. Находясь в больнице, вы можете получать дополнительные лекарства, которые улучшат работу сердца и облегчат симптомы.Вы также можете получать дополнительный кислород через маску или небольшие трубки, помещенные в нос. Если у вас тяжелая сердечная недостаточность, вам может потребоваться дополнительный кислород в течение длительного времени.
Хирургия или другие процедуры
Хирургия или другие процедуры по имплантации сердечных устройств могут быть рекомендованы для лечения основной проблемы, которая привела к сердечной недостаточности. Хирургические или другие процедуры при сердечной недостаточности могут включать:
- Операция коронарного шунтирования. Если сердечная недостаточность вызвана сильно закупоренными артериями, врач может порекомендовать операцию коронарного шунтирования. Процедура включает взятие здорового кровеносного сосуда из вашей ноги, руки или груди и соединение его ниже и выше заблокированных артерий в вашем сердце. Новый путь улучшает приток крови к сердечной мышце.
Ремонт или замена сердечного клапана. Если сердечная недостаточность вызвана неисправным сердечным клапаном, врач может порекомендовать отремонтировать или заменить клапан.Хирурги могут восстановить клапан, повторно соединив створки клапана или удалив лишнюю ткань клапана, чтобы створки могли плотно закрыться. Иногда ремонт клапана включает в себя затяжку или замену кольца вокруг клапана.
Восстановление или замена сердечного клапана может выполняться как операция на открытом сердце, минимально инвазивная операция или операция на сердце с использованием гибких трубок, называемых катетерами (катетеризация сердца).
Имплантируемые кардиовертер-дефибрилляторы (ИКД). ICD используется для предотвращения осложнений сердечной недостаточности. Это не лечение самой сердечной недостаточности. ICD — это устройство, похожее на кардиостимулятор. Он имплантируется под кожу в груди с помощью проводов, ведущих через вены к сердцу.
ICD контролирует сердечный ритм. Если сердце начинает биться в опасном ритме или если ваше сердце останавливается, ICD пытается установить ритм вашего сердца или вернуть его в нормальный ритм. ICD также может работать как кардиостимулятор и ускорять сердцебиение, если оно работает слишком медленно.
- Сердечная ресинхронизирующая терапия (СРТ). Также называется бивентрикулярной стимуляцией, CRT — это лечение сердечной недостаточности у людей, чьи нижние камеры сердца (желудочки) не работают синхронно друг с другом. Устройство, называемое бивентрикулярным кардиостимулятором, посылает электрические сигналы в желудочки. Сигналы заставляют ваши желудочки сокращаться более скоординированным образом, что улучшает откачку крови из вашего сердца. CRT может использоваться с ICD .
Вспомогательные желудочковые устройства (VAD). A VAD — также известное как устройство для механической поддержки кровообращения — это устройство, которое помогает перекачивать кровь из нижних камер сердца (желудочков) в остальную часть тела. Хотя VAD можно разместить в одном или обоих желудочках сердца, чаще всего он имплантируется в левый желудочек.
Ваш врач может порекомендовать VAD , если вы ждете пересадки сердца.Иногда VAD используется в качестве постоянного лечения для людей с сердечной недостаточностью, которые не подходят для пересадки сердца.
Пересадка сердца. У некоторых людей сердечная недостаточность настолько тяжелая, что операция или лекарства не помогают. Этим людям может потребоваться замена сердца на здоровое донорское сердце.
Пересадка сердца не для всех подходит. Команда врачей в центре трансплантологии оценит вас, чтобы определить, может ли процедура быть безопасной и полезной для вас.
Паллиативная помощь и уход в конце жизни
Ваш врач может порекомендовать включить паллиативную помощь в ваш план лечения. Паллиативная помощь — это специализированная медицинская помощь, направленная на облегчение симптомов и улучшение качества жизни. Любой, кто страдает серьезным или опасным для жизни заболеванием, может получить пользу от паллиативной помощи, либо для лечения симптомов заболевания, таких как боль или одышка, либо для облегчения побочных эффектов лечения, таких как усталость или тошнота.
Вполне возможно, что ваша сердечная недостаточность может обостриться до такой степени, что лекарства больше не работают, а пересадка сердца или устройство не подходят. В этом случае вам может потребоваться помощь хосписа. Хосписная помощь предусматривает специальный курс лечения неизлечимо больных.
Уход в хосписе позволяет семье и друзьям — с помощью медсестер, социальных работников и обученных волонтеров — заботиться и утешать любимого человека дома или в резиденциях хосписа. Уход в хосписе оказывает эмоциональную, психологическую, социальную и духовную поддержку больным людям и их близким.
Уход в хосписе доступен в вашем собственном доме или в домах престарелых и центрах ухода за престарелыми. Людям, которые остаются в больнице, специалисты по уходу в конце жизни могут обеспечить комфорт, заботу и достоинство.
Несмотря на то, что это может быть сложно, обсуждение вопросов, связанных с окончанием жизни, с семьей и медицинским персоналом очень важно. Часть этого обсуждения, вероятно, будет включать в себя предварительные инструкции по уходу — общий термин для устных и письменных инструкций, которые вы даете относительно вашего медицинского обслуживания, если вы не можете говорить за себя.
Если у вас есть ICD , одно важное соображение, которое следует обсудить с семьей и врачами, — это то, следует ли его выключать, чтобы он не мог вызывать разряды, заставляющие ваше сердце продолжать биться.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Изменение образа жизни часто помогает облегчить признаки и симптомы сердечной недостаточности и предотвратить обострение болезни. Эти изменения могут быть одними из самых важных и полезных, которые вы можете сделать:
Бросьте курить. Курение повреждает кровеносные сосуды, повышает кровяное давление, снижает количество кислорода в крови и заставляет сердце биться быстрее.
Если вы курите, попросите врача порекомендовать программу, которая поможет вам бросить курить. Если вы продолжаете курить, вас не могут рассматривать для пересадки сердца. Также избегайте пассивного курения.
- Ежедневно проверяйте ноги, лодыжки и ступни на предмет отека. Если отек усиливается, обратитесь к врачу.
- Обсудите с врачом мониторинг веса. Увеличение веса может означать, что вы задерживаете жидкость и нуждаетесь в изменении плана лечения.Спросите своего врача, как часто вам следует взвешиваться и когда обращаться к врачу из-за увеличения веса.
- Поддерживайте здоровый вес. Если у вас избыточный вес, диетолог поможет вам достичь идеального веса. Даже небольшая потеря веса может помочь улучшить здоровье вашего сердца.
- Соблюдайте здоровую диету. Старайтесь придерживаться диеты, включающей фрукты и овощи, цельнозерновые продукты, обезжиренные или нежирные молочные продукты и нежирные белки.
Ограничение соли. Слишком много соли (натрия) может вызвать задержку воды, из-за чего сердце будет работать тяжелее и вызвать одышку и отек ног, лодыжек и ступней.
Спросите своего врача, следует ли вам придерживаться бессолевой или малосолевой диеты. Имейте в виду, что соль уже добавлена в готовые продукты, и будьте осторожны при использовании заменителей соли.
- Ограничьте употребление насыщенных или трансжиров в своем рационе. Помимо отказа от соленой пищи, ограничьте количество насыщенных и трансжиров в своем рационе.Эти потенциально вредные пищевые жиры повышают риск сердечных заболеваний.
- Сделайте прививки. Спросите своего врача о вакцинации против гриппа, пневмонии и COVID-19.
Ограничьте употребление алкоголя и жидкостей. Ваш врач может порекомендовать вам не употреблять алкоголь при сердечной недостаточности, поскольку он может взаимодействовать с вашим лекарством, ослаблять сердечную мышцу и повышать риск нарушения сердечного ритма.
Если у вас тяжелая сердечная недостаточность, врач может также посоветовать вам ограничить количество выпиваемой жидкости.
- Будьте активны. Умеренная аэробная активность помогает поддерживать здоровье и физическую форму остального тела, снижая нагрузку на сердечную мышцу. Но обязательно поговорите со своим врачом о программе упражнений, которая подходит именно вам. Ваш врач может порекомендовать программу ходьбы или программу кардиологической реабилитации в вашей местной больнице.
Снижение стресса. Когда вы беспокоитесь или расстроены, ваше сердце бьется быстрее, вы дышите тяжелее, и ваше кровяное давление часто повышается.Это может усугубить сердечную недостаточность, так как ваше сердце уже не может удовлетворять потребности организма.
Найдите способы уменьшить стресс в своей жизни. Чтобы дать сердцу отдохнуть, по возможности попробуйте вздремнуть или приподнять ноги. Проводите время с друзьями и семьей, чтобы общаться и сдерживать стресс.
- Спи спокойно. Если у вас одышка, особенно ночью, спите, подперев голову подушкой или клином. Если вы храпите или у вас были другие проблемы со сном, убедитесь, что вы прошли тестирование на апноэ во сне.
Помощь и поддержка
Правильное лечение сердечной недостаточности иногда может улучшить симптомы и помочь вам прожить дольше. Вы и ваш врач можете работать вместе, чтобы вам было максимально комфортно. Обратите внимание на свое тело и на то, как вы себя чувствуете, и сообщите своему врачу, когда вам станет лучше или хуже. Таким образом, ваш врач будет знать, какое лечение вам больше всего подходит.
Эти шаги могут помочь вам справиться с сердечной недостаточностью:
- Следите за принимаемыми лекарствами. Составьте список всех лекарств, которые вы принимаете, возьмите его с собой и поделитесь с врачами. Не прекращайте принимать лекарства, не посоветовавшись предварительно с врачом. Если побочные эффекты от принимаемых вами лекарств вызывают дискомфорт или вызывают беспокойство, сообщите об этом своему врачу.
- Проверьте свои лекарства. Некоторые лекарства, отпускаемые без рецепта, такие как ибупрофен (Advil, Motrin IB, другие), напроксен натрия (Aleve) и таблетки для похудания, могут усугубить сердечную недостаточность и привести к скоплению жидкости.Обсудите со своим врачом все лекарства, которые вы принимаете.
- Будьте осторожны с добавками. Некоторые пищевые добавки могут мешать лечению сердечной недостаточности или ухудшать ваше состояние. Поговорите со своим врачом о любых добавках, которые вы принимаете.
- Используйте дневник, чтобы следить за своим весом. Берите записи с собой на прием к врачу. Увеличение веса может быть признаком скопления жидкости.
- Следите за своим кровяным давлением. Подумайте о покупке домашнего прибора для измерения артериального давления. Записывайте свои показатели артериального давления между визитами к врачу и приносите записи с собой на посещения.
- Запишите свои вопросы к врачу. Перед визитом к врачу подготовьте список любых вопросов или опасений. Например, безопасно ли заниматься сексом для вас и вашего партнера? Большинство людей с сердечной недостаточностью могут продолжать половую жизнь, как только симптомы купируются. При необходимости попросите разъяснений.Убедитесь, что вы понимаете все, что хочет от вас врач.
- Знайте контактную информацию своего врача. Держите под рукой номер телефона вашего врача, номер телефона больницы и дорогу до больницы или клиники. Вы захотите, чтобы они были доступны на случай, если у вас возникнут вопросы к врачу или вам нужно будет обратиться в больницу.
Лечение сердечной недостаточности требует открытого общения между вами и вашим врачом. Скажите честно, соблюдаете ли вы рекомендации относительно диеты, образа жизни и приема лекарств.Ваш врач часто может предложить стратегии, которые помогут вам не сбиться с пути.
Подготовка к приему
Если вы считаете, что у вас может быть сердечная недостаточность, или вы беспокоитесь о риске сердечной недостаточности из-за других сопутствующих заболеваний, запишитесь на прием к семейному врачу. Если сердечная недостаточность обнаружена на ранней стадии, ваше лечение может быть более легким и эффективным.
Поскольку встречи могут быть короткими и часто есть что обсудить, неплохо подготовиться к встрече.Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Помните о любых ограничениях, связанных с предварительной записью. Во время записи на прием не забудьте спросить, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион. Например, для некоторых визуализационных тестов вам может потребоваться некоторое время голодать.
- Запишите все симптомы, которые вы испытываете, в том числе те, которые могут показаться не связанными с сердечной недостаточностью.
- Запишите ключевую личную информацию, включая семейный анамнез сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также любых серьезных стрессов или недавних изменений в жизни. Узнайте, не было ли у кого-нибудь в вашей семье сердечной недостаточности. Некоторые сердечные заболевания, вызывающие сердечную недостаточность, передаются по наследству. Очень важно знать как можно больше об истории своей семьи.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Будьте готовы обсудить вашу диету и привычки, связанные с упражнениями. Если вы еще не соблюдаете диету или режим упражнений, будьте готовы поговорить со своим врачом о любых проблемах, с которыми вы можете столкнуться при начале работы.
- Запишите вопросы, которые можно задать своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. При сердечной недостаточности вам нужно задать врачу следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Есть ли другие возможные причины моих симптомов?
- Какие тесты мне понадобятся? Требуют ли эти тесты специальной подготовки?
- Какие методы лечения доступны? Что вы мне порекомендуете?
- Какие продукты мне следует есть или избегать?
- Какой уместный уровень физической активности?
- Как часто я должен проходить обследование на предмет изменений в моем состоянии?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Нужно ли проверять членов моей семьи на наличие состояний, которые могут вызвать сердечную недостаточность?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Когда вы впервые заметили свои симптомы?
- Ваши симптомы возникают постоянно или они приходят и уходят?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что-нибудь ухудшает ваши симптомы?
Что вы можете сделать за это время
Никогда не рано изменить здоровый образ жизни, например бросить курить, сократить потребление соли и употреблять здоровую пищу.Эти изменения могут помочь предотвратить начало или обострение сердечной недостаточности.
симптомов, причин, методов диагностики и лечения
Под кардионеврозом понимается психическое расстройство, возникающее при выходе из строя сердечно-сосудистой системы, которое вызывает у пациента панику, беспокойство и страх за собственную жизнь, хотя врачи не могут обнаружить наличие какой-либо серьезной патологии. Само заболевание характеризуется расстройствами нервной системы, влияющими на появление у пациента мыслей о том, что его сердце бьется очень быстро и неравномерно, оно застыло или «зажато в тиски».Такие мысли мотивированы наличием в области сердца режущих или тянущих болей, которые просто указывают на незначительный сбой в работе этого органа. Итак, давайте разберемся, почему возникает кардионевроз, какие симптомы он имеет, методы диагностики и лечения.Кардионевроз: причины
В целом все причины, вызывающие кардионевротические расстройства, можно разделить на две группы: физическое перенапряжение и психическое расстройство. Кардиологи подчеркивают, что иногда это состояние может быть вызвано чрезмерным употреблением крепкого кофе, алкогольных напитков или табака.Поскольку пациенты не могут четко описать, что они переживают, они неоправданно испытывают страх за свою жизнь. Это может быть вызвано частым стрессом, гормональными изменениями в организме, климаксом, переходным возрастом, беременностью или периодом кормления грудью, частыми физическими нагрузками и т. Д.
Кардионевроз: симптомы
Невротические нарушения кардиотипа сопровождаются: симптомы:- Сильное беспокойство, беспокойство.
- Чувство удушья, скованности или комы в горле.
- Истощение, возникающее даже при небольшом физическом напряжении.
- Прерывистое или учащенное дыхание.
- Отсутствие возможности сделать глубокий вдох.
- Условие.
- Острые головные боли.
- Головокружение и тошнота.
- Горячие приливы.
- Обильное потоотделение.
- Бессонница или повышенная сонливость.
Кардионевроз, симптомы которого проявляются разной степени интенсивности, имеет свойство исчезать и неожиданно появляться.Но несмотря на то, что особых изменений в сердце нет, пациенту все же необходимо назначить курс лечения, направленный на регулирование правильной работы сердца, иначе может развиться гипертония или стенокардия.
Кардионевроз: диагностика и лечениеЛечение заболевания напрямую зависит от формы невроза, которая наблюдается в каждом конкретном случае. Вначале выявляются причины, спровоцировавшие возникновение расстройства, затем назначается комплексное лечение.В целом препаратов для лечения кардионевроза, симптомы которого видны, не существует. Большинство из них обладают успокаивающим действием. Хороший эффект оказывают транквилизаторы и фитотерапия. Из методов диагностики используются перкуссия (постукивание грудной клетки), аускультация (выслушивание), измерение пульса и давления. Необходимо проводить мониторинг ЭКГ. Таким образом, обнаружив у себя или близких к себе кардионевроз, симптомы которого легко определить по внешнему виду человека, рекомендуется немедленно обратиться к врачу, так как если не лечить этот вид невротического расстройства, это может привести к развитие тяжелых психических отклонений.
Симптомы, причины, лечение, типы, стадии
От сердечной недостаточности страдают почти 6 миллионов американцев. Ежегодно у 670 000 человек диагностируется сердечная недостаточность. Это основная причина, по которой люди старше 65 лет попадают в больницу.
Что такое сердечная недостаточность?
Сердечная недостаточность не означает, что сердце перестало работать. Скорее это означает, что сердце работает менее эффективно, чем обычно. Из-за различных возможных причин кровь движется через сердце и тело медленнее, и давление в сердце увеличивается.В результате сердце не может перекачивать достаточно кислорода и питательных веществ для удовлетворения потребностей организма.
Камеры сердца могут реагировать, растягиваясь, чтобы удерживать больше крови для прокачки через тело, или становясь жесткими и утолщенными. Это помогает поддерживать кровоток, но стенки сердечной мышцы со временем могут ослабнуть и перестать перекачивать кровь так же эффективно. Почки могут отреагировать, заставляя организм задерживать жидкость (воду) и соль. Если жидкость скапливается в руках, ногах, лодыжках, ступнях, легких или других органах, тело становится перегруженным.Застойная сердечная недостаточность — это термин, используемый для описания этого состояния.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана множеством состояний, повреждающих сердечную мышцу, в том числе:
- Ишемическая болезнь сердца. Ишемическая болезнь сердца (ИБС), заболевание артерий, снабжающих сердце кровью и кислородом, вызывает снижение притока крови к сердечной мышце. Если артерии закупориваются или сильно сужаются, сердце испытывает недостаток кислорода и питательных веществ.
- Сердечный приступ. Сердечный приступ происходит, когда коронарная артерия внезапно блокируется, останавливая приток крови к сердечной мышце. Сердечный приступ повреждает сердечную мышцу, в результате чего рубцовая область не работает должным образом.
- Кардиомиопатия. Повреждение сердечной мышцы по причинам, отличным от проблем с артерией или кровотоком, например, из-за инфекций, употребления алкоголя или наркотиков.
- Заболевания, перегружающие сердце. Состояния, включая высокое кровяное давление, болезнь клапана, болезнь щитовидной железы, болезнь почек, диабет или пороки сердца, присутствующие при рождении, могут вызвать сердечную недостаточность.Кроме того, сердечная недостаточность может возникнуть при одновременном наличии нескольких заболеваний или состояний.
Каковы симптомы сердечной недостаточности?
У вас может не быть никаких симптомов сердечной недостаточности или симптомы могут быть от легких до тяжелых. Симптомы могут быть постоянными или приходить и уходить. Симптомы могут включать:
- Застой в легких. Резервная жидкость в легких может вызвать одышку при физической нагрузке или затрудненное дыхание в состоянии покоя или лежа в постели. Заложенность легких также может вызывать сухой отрывистый кашель или хрипы.
- Удержание жидкости и воды. Меньшее количество крови к почкам вызывает задержку жидкости и воды, что приводит к опухшим лодыжкам, ногам, животу (так называемый отек) и увеличению веса. Симптомы могут вызывать повышенную потребность в мочеиспускании в ночное время. Вздутие живота может вызвать потерю аппетита или тошноту.
- Головокружение, утомляемость и слабость. Меньшее количество крови к основным органам и мышцам заставляет вас чувствовать усталость и слабость. Меньшее попадание крови в мозг может вызвать головокружение или спутанность сознания.
- Учащенное или нерегулярное сердцебиение.Сердце бьется быстрее, чтобы перекачивать достаточно крови в тело. Это может вызвать учащенное или нерегулярное сердцебиение.
Если у вас сердечная недостаточность, у вас может быть один или все из этих симптомов или у вас может не быть ни одного из них. Они могут указывать, а могут и не указывать на ослабленное сердце.
Какие типы сердечной недостаточности?
Систолическая дисфункция (или систолическая сердечная недостаточность) возникает, когда сердечная мышца не сокращается с достаточной силой, поэтому по всему телу перекачивается меньше богатой кислородом крови.
Диастолическая дисфункция (или диастолическая сердечная недостаточность) возникает, когда сердце сокращается нормально, но желудочки не расслабляются должным образом или становятся жесткими, и при нормальном наполнении в сердце поступает меньше крови.
Расчет, выполняемый во время эхокардиограммы, называемый фракцией выброса (ФВ), используется для измерения того, насколько хорошо ваше сердце качается при каждом ударе, чтобы определить, присутствует ли систолическая или диастолическая дисфункция. Ваш врач может обсудить, какое у вас заболевание.
Как диагностировать сердечную недостаточность?
Ваш врач задаст вам много вопросов о ваших симптомах и истории болезни.Вас спросят о любых состояниях, которые могут вызвать сердечную недостаточность (например, ишемическая болезнь сердца, стенокардия, диабет, болезнь сердечного клапана и высокое кровяное давление). Вас спросят, курите ли вы, принимаете ли наркотики, алкоголь (и сколько вы пьете) и какие наркотики принимаете.
Вы также пройдете полный медицинский осмотр. Ваш врач послушает ваше сердце и будет искать признаки сердечной недостаточности, а также других заболеваний, которые могли вызвать ослабление или жесткость сердечной мышцы.
Ваш врач может также назначить другие анализы для определения причины и степени тяжести сердечной недостаточности. К ним относятся:
- Анализы крови. Анализы крови используются для оценки функции почек и щитовидной железы, а также для проверки уровня холестерина и наличия анемии. Анемия — это заболевание крови, которое возникает, когда в вашей крови недостаточно гемоглобина (вещества в красных кровяных тельцах, которое позволяет крови транспортировать кислород по телу).
- Анализ крови на натрийуретический пептид B-типа (BNP).BNP — это вещество, секретируемое сердцем в ответ на изменения артериального давления, которые происходят при развитии или ухудшении сердечной недостаточности. Уровни BNP в крови повышаются, когда симптомы сердечной недостаточности ухудшаются, и уменьшаются, когда состояние сердечной недостаточности стабилизируется. Уровень BNP у человека с сердечной недостаточностью — даже у кого-то, состояние которого стабильно — может быть выше, чем у человека с нормальной функцией сердца. Уровни BNP не обязательно коррелируют с тяжестью сердечной недостаточности.
- Рентген грудной клетки.Рентген грудной клетки показывает размер вашего сердца и наличие скопления жидкости вокруг сердца и легких.
- Эхокардиограмма. Этот тест представляет собой ультразвуковое исследование, которое показывает движение, структуру и функцию сердца.
- Фракция выброса (ФВ) используется для измерения того, насколько хорошо ваше сердце качает кровь с каждым ударом, чтобы определить, присутствует ли систолическая дисфункция или сердечная недостаточность с сохраненной функцией левого желудочка. Ваш врач может обсудить, какое у вас заболевание.
- Электрокардиограмма (ЭКГ или ЭКГ).ЭКГ регистрирует электрические импульсы, проходящие через сердце.
- Катетеризация сердца. Эта инвазивная процедура помогает определить, является ли ишемическая болезнь сердца причиной застойной сердечной недостаточности.
- Стресс-тест. Неинвазивные стресс-тесты предоставляют информацию о вероятности ишемической болезни сердца.
В зависимости от вашего состояния можно заказать другие тесты.
Есть ли лечение сердечной недостаточности?
Существует больше вариантов лечения сердечной недостаточности, чем когда-либо прежде.Первые шаги — это жесткий контроль над приемом лекарств и образом жизни в сочетании с тщательным наблюдением. По мере прогрессирования состояния врачи, специализирующиеся на лечении сердечной недостаточности, могут предложить более сложные варианты лечения.
Цели лечения сердечной недостаточности — предотвратить ее ухудшение (снизить риск смерти и необходимость госпитализации), облегчить симптомы и улучшить качество жизни.
Некоторые распространенные типы лекарств, используемых для его лечения:
- Ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента)
- Антагонисты альдостерона
- БРА (блокаторы рецепторов ангиотензина II)
- ARNI (ингибиторы ангиотензиновых рецепторов-неприлизинов)
- Бета-адреноблокаторы
- Расширители кровеносных сосудов
- Дигоксин
- Блокаторы кальциевых каналов
- Диуретики
- Лекарства от сердечной помпы
- Калий или магний
- Селективные ингибиторы синусового узла
- Растворимая гуанилатциклаза (
- 5) 9000 Стимулятор sGC 9090 Врач также может порекомендовать программу сердечной реабилитации, которая поможет вам безопасно заниматься спортом и вести здоровый образ жизни.Обычно он включает в себя тренировки, разработанные специально для вас, обучение и советы по снижению вероятности сердечных приступов, например, отказ от курения или изменение диеты.
Кардиологическая реабилитация также предлагает эмоциональную поддержку. Вы можете встретить таких же людей, как вы, которые помогут вам не сбиться с пути.
Стадии сердечной недостаточности
В 2001 году Американская кардиологическая ассоциация (AHA) и Американский колледж кардиологов (ACC) описали «стадии сердечной недостаточности». Эти этапы, обновленные в 2005 году, помогут вам понять, что сердечная недостаточность часто является прогрессирующим заболеванием и со временем может ухудшаться.Они также помогут вам понять, почему в ваш план лечения было добавлено новое лекарство, и помогут понять, почему необходимы изменения в образе жизни и другие виды лечения.
Стадии, классифицируемые AHA и ACC, отличаются от клинических классификаций сердечной недостаточности Нью-Йоркской кардиологической ассоциации (NYHA), которые относят пациентов к классам I-II-III-IV в зависимости от степени симптомов или функциональных ограничений. Спросите своего врача, в какой стадии сердечной недостаточности вы находитесь.
Посмотрите в таблице ниже, соответствует ли ваша терапия рекомендациям AHA и ACC.Обратите внимание, что вы не можете вернуться назад по этапу, только вперед.
В таблице ниже представлен базовый план обслуживания, который может или не может применяться к вам, в зависимости от причины сердечной недостаточности и ваших особых потребностей. Попросите врача объяснить перечисленные методы лечения, если вы не понимаете, почему вы их принимаете или не принимаете.
Стадия
Определение стадии
Обычное лечение
Стадия A
75
Сердечная недостаточность с высоким риском развития сердечной недостаточности ), в том числе:
- Высокое кровяное давление
- Диабет
- Ишемическая болезнь сердца
- Метаболический синдром
- Кардиотоксическая лекарственная терапия в анамнезе
- История злоупотребления алкоголем
- Ревматическая лихорадка в анамнезе
- Семейный анамнез кардиомиопатии
Регулярно занимайтесь спортом. - Бросить курить.
- Лечит высокое кровяное давление.
- Лечит липидные нарушения.
- Прекратите употребление алкоголя или запрещенных наркотиков.
- Ингибитор ангиотензинпревращающего фермента (ингибитор АПФ) или блокатор рецепторов ангиотензина II (БРА) назначают, если у вас есть ишемическая болезнь сердца, диабет, высокое кровяное давление или другие сосудистые или сердечные заболевания.
- Бета-блокаторы могут быть назначены, если у вас высокое кровяное давление или если у вас в прошлом был сердечный приступ.
Стадия B
Люди с диагнозом систолическая дисфункция левого желудочка, но у которых никогда не было симптомов сердечной недостаточности (предсердной недостаточности), в том числе люди с:
- Предыдущий инфаркт
- Клапанная болезнь
- Кардиомиопатия
Диагноз обычно ставится, когда во время эхокардиограммы обнаруживается фракция выброса менее 40%.
- Применяются методы лечения, указанные выше для стадии А
- Всем пациентам следует принимать ингибитор ангиотензинпревращающего фермента (ингибиторы АПФ) или блокатор рецепторов ангиотензина II (БРА)
- Бета-блокаторы следует назначать пациентам после сердечного приступа
- Следует обсудить варианты хирургического вмешательства для восстановления коронарной артерии и восстановления или замены клапана (при необходимости).
При необходимости следует обсудить варианты хирургического вмешательства для пациентов, перенесших сердечный приступ.
Стадия C
Пациенты с известной систолической сердечной недостаточностью и текущими или предшествующими симптомами. Наиболее частые симптомы включают:
- Одышка
- Усталость
- Сниженная способность к упражнениям
- Применять методы лечения, указанные выше для стадии A
- Всем пациентам следует принимать ингибитор ангиотензинпревращающего фермента (ингибиторы АПФ) и бета -блокаторы
- Пациентам афроамериканского происхождения может быть назначена комбинация гидралазина / нитрата, если симптомы сохраняются
- Диуретики (водные таблетки) и дигоксин могут быть назначены, если симптомы сохраняются
- Ингибитор альдостерона может быть назначен, когда симптомы остаются тяжелыми при использовании других методов лечения
- Ограничьте потребление натрия (соль)
- Вес монитора
- Ограничьте потребление жидкости (при необходимости)
- Следует прекратить прием препаратов, ухудшающих состояние
- При необходимости может быть рекомендована сердечная ресинхронизирующая терапия (бивентрикулярный кардиостимулятор)
- Имплантируемый кардиодефибриллятор (ICD) можно рекомендовать ed
Стадия D
Пациенты с систолической сердечной недостаточностью и наличием выраженных симптомов после получения оптимальной медицинской помощи.
- Применяются методы лечения для стадий A, B и C
- Пациент должен быть обследован, чтобы определить, доступны ли следующие варианты лечения: трансплантация сердца, вспомогательные устройства для желудочков, варианты хирургии, исследовательские методы лечения, непрерывная инфузия инотропных препаратов внутривенно и уход в конце жизни (паллиативный или хосписный)
Клиническая классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации (NYHA) относит людей к классам I-II-III-IV в зависимости от степени симптомов. или функциональные ограничения.Вы можете спросить своего врача, хотите ли вы знать, на какой стадии сердечной недостаточности вы находитесь.
- Класс I: не влияет на физическую активность, и у вас нет необычной усталости, одышки, сердцебиения или боли во время нормальной деятельности. .
- Класс II: Незначительные ограничения нормальной деятельности. У вас может быть легкая усталость, одышка, учащенное сердцебиение или боль во время нормальной деятельности; в покое нет симптомов.
- Класс III: Заметное ограничение нормальной деятельности. У вас есть усталость, одышка, учащенное сердцебиение или боль, когда вы занимаетесь меньше, чем обычно; в покое нет симптомов.
- Класс IV: Вам неудобно даже в состоянии покоя. Дискомфорт усиливается при любой физической активности.
Как предотвратить дальнейшее повреждение сердца?
Чтобы предотвратить дальнейшее повреждение сердца:
Какие лекарства мне следует избегать при сердечной недостаточности?
Существует несколько различных типов лекарств, которых лучше избегать при сердечной недостаточности, включая:
- Нестероидные противовоспалительные препараты, такие как Motrin или Aleve.Для облегчения боли или лихорадки вместо этого принимайте Тайленол.
- Некоторые антиаритмические средства
- Большинство блокаторов кальциевых каналов (при систолической сердечной недостаточности)
- Некоторые пищевые добавки, такие как заменители соли и препараты для лечения гормона роста
- Антациды, содержащие натрий (соль)
- Противоотечные средства, такие как Sudafed
Если вы принимаете какие-либо из этих препаратов, обсудите их со своим врачом.
Важно знать названия ваших лекарств, для чего они используются, а также как часто и в какое время вы их принимаете.Ведите список своих лекарств и приносите их с собой на каждый визит к врачу. Никогда не прекращайте прием лекарств, не посоветовавшись с врачом. Даже если у вас нет симптомов, лекарства уменьшают работу вашего сердца, чтобы оно могло работать более эффективно.
Как мне улучшить качество жизни при сердечной недостаточности?
Есть несколько вещей, которые вы можете сделать, чтобы улучшить качество своей жизни, если у вас сердечная недостаточность. Среди них:
- Придерживайтесь здорового питания. Ограничьте потребление натрия (соли) до менее 1500 миллиграммов (1 1/2 грамма) каждый день. Ешьте продукты с высоким содержанием клетчатки. Ограничьте употребление продуктов с высоким содержанием трансжиров, холестерина и сахара. При необходимости уменьшите общее суточное потребление калорий, чтобы похудеть.
- Регулярно занимайтесь спортом. Регулярная программа упражнений для сердечно-сосудистой системы, назначенная врачом, поможет улучшить ваши силы и улучшить самочувствие. Это также может замедлить прогрессирование сердечной недостаточности.
- Не переусердствуйте. Планируйте свою деятельность и предусматривайте периоды отдыха в течение дня. Определенные действия, такие как толкание или тянущие тяжелые предметы и работа лопатой, могут усугубить сердечную недостаточность и ее симптомы.
- Профилактика респираторных инфекций. Спросите своего врача о вакцинах от гриппа и пневмонии.
- Принимайте лекарства в соответствии с предписаниями. Не прекращайте их прием, не посоветовавшись предварительно с врачом.
- При необходимости получите эмоциональную или психологическую поддержку. Сердечная недостаточность может быть тяжелой для всей вашей семьи.Если у вас есть вопросы, спросите своего врача или медсестру. Если вам нужна эмоциональная поддержка, вам позвонят социальные работники, психологи, священнослужители и группы поддержки, работающие с сердечной недостаточностью. Попросите врача или медсестру указать вам правильное направление.
Можно ли использовать операцию для лечения сердечной недостаточности?
При сердечной недостаточности хирургическое вмешательство может иногда предотвратить дальнейшее повреждение сердца и улучшить его функцию. Используемые процедуры включают:
- Операция по аортокоронарному шунтированию. Наиболее распространенной операцией по поводу сердечной недостаточности, вызванной ишемической болезнью сердца, является операция шунтирования. Хотя операция более рискованна для людей с сердечной недостаточностью, новые стратегии до, во время и после операции снизили риски и улучшили результаты.
- Хирургия сердечного клапана . Заболевания клапанов сердца можно лечить как хирургическим (традиционная хирургия клапана сердца), так и нехирургическим путем (баллонная вальвулопластика).
- Имплантируемое вспомогательное устройство левого желудочка (LVAD). LVAD известен как «мост к трансплантации» для пациентов, которые не ответили на другие виды лечения и госпитализированы с тяжелой систолической сердечной недостаточностью. Это устройство помогает сердцу перекачивать кровь по всему телу. Это позволяет вам быть мобильным, иногда возвращаясь домой в ожидании пересадки сердца. Его также можно использовать в качестве целевой терапии для долгосрочной поддержки пациентов, которые не подходят для трансплантации.
- Пересадка сердца. Пересадка сердца рассматривается, когда сердечная недостаточность настолько серьезна, что не поддается лечению всеми другими методами лечения, но в остальном здоровье человека хорошее.
Лечение сердечной недостаточности — это командная работа
Лечение сердечной недостаточности — это командная работа, и вы — ключевой игрок в этой команде. Ваш кардиолог пропишет вам лекарства и решит другие проблемы со здоровьем. Другие члены команды, в том числе медсестры, диетологи, фармацевты, специалисты по физическим упражнениям и социальные работники, помогут вам добиться успеха. Но вы сами должны принимать лекарства, вносить изменения в рацион, вести здоровый образ жизни, записываться на приемы и быть активным членом команды.
Если вы заметили что-нибудь необычное, не ждите следующего приема, чтобы обсудить это со своим врачом. Немедленно позвоните им, если у вас есть:
- Необъяснимая прибавка в весе (более 2 фунтов в день или 5 фунтов в неделю)
- Отек лодыжек, ступней, ног или живота, усиливающийся
- Одышка ситуация ухудшается или случается чаще, особенно если вы просыпаетесь с таким ощущением
- Вздутие живота с потерей аппетита или тошнотой
- Сильная усталость или большие трудности с завершением повседневной деятельности
- Инфекция легких или усиливающийся кашель
- Ускоренное сердцебиение (более 100 ударов в минуту или частота, указанная врачом)
- Новое нерегулярное сердцебиение
- Боль или дискомфорт в груди во время активности, которые улучшаются, если вы отдыхаете
- Проблемы с дыханием во время обычных занятий или в состоянии покоя
- Изменения в том, как вы спите, например, вам трудно спать или вы чувствуете необходимость спать намного больше, чем обычно
- Меньше потребности в мочеиспускании
- Беспокойство, замешательство
- Минусы резкое головокружение или дурноту
Тошнота или плохой аппетит
Когда мне следует обращаться за неотложной помощью?
Обратитесь в скорую помощь или позвоните 911, если у вас:
- Новая, необъяснимая и сильная боль в груди, которая сопровождается одышкой, потоотделением, тошнотой или слабостью
- Быстрое сердцебиение (более 120-150 ударов в секунду). минуту или скорость, указанную врачом), особенно если у вас одышка
- Одышка, которая не проходит, если вы отдыхаете
- Внезапная слабость или вы не можете двигать руками или ногами
- Внезапно , сильная головная боль
- Обмороки
Каковы перспективы у людей с сердечной недостаточностью?
При правильном уходе сердечная недостаточность не может помешать вам заниматься любимыми делами.Ваш прогноз или перспективы на будущее будут зависеть от того, насколько хорошо функционирует ваша сердечная мышца, от ваших симптомов, а также от того, насколько хорошо вы реагируете на свой план лечения и соблюдаете его.
Каждый, кто страдает хроническим заболеванием, например сердечной недостаточностью, должен обсудить свое желание получить расширенную медицинскую помощь со своим врачом и семьей. «Предварительное распоряжение» или «завещание» — это один из способов сообщить всем о своих желаниях. Living will выражает ваше желание использовать медицинские процедуры для продления вашей жизни.Этот документ готовится, пока вы полностью компетентны, на случай, если вы не сможете принять эти решения позже.
Расшифровка получена | 310 слов в расшифрованном виде из накопленных
Мы нашли 310 Всего слов, которые соответствуют вашему поиску, найдено
Слова из 5 букв , образованные расшифровкой букв из
Слова из 6 букв , составленные путем расшифровки буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов декор 8 5 кедр 8 5 сырая 8 5 под опекой 8 5 электронная карта 8 5 вулканизированный 8 5 Кер 8 5 кодировщик 8 5 участвовал 8 5 кадров 8 5 драко 8 5 образование 8 5 кредо 8 5 ядра 8 5 креда 8 5 кардо 8 5 сердечник 8 5 ред. 8 5 dacor 8 5 douce 8 5 acord 8 5 куоре 8 5 куэро 8 5 корда 8 5 карде 8 5 orcad 8 5 наш 8 5 дрюс 8 5 седро 8 5 acero 8 5 Каду 8 5 шнур 8 5 дакр 8 5 cerda 8 5 rcode 8 5 Craue 8 5 код 8 5 Крудо 8 5 код 8 5 дюрок 8 5 credu 8 5 educo 8 5 Дюсер 8 5 куэр 8 5 купе 8 5 дугообразный 8 5 Croda 8 5 ecord 8 5 rcade 8 5 кадер 8 5 ucode 8 5 картон 8 5 oardc 8 5 dcore 8 5 Дарко 8 5 кура 8 5 coare 8 5 Ecora 8 5 декру 8 5 arceo 8 5 ardec 8 5 cadro 8 5 Кроуд 8 5 ducor 8 5 акрео 8 5 ucred 8 5 кожух 8 5 Круда 8 5 курад 8 5 Radco 8 5 acrod 8 5 caerd 8 5 cerdo 8 5 окр. 8 5 родек 8 5 dacer 8 5 acred 8 5 каудо 8 5 окреа 8 5 acrue 8 5 куора 8 5 Эрука 8 5 происходит 8 5 кодек 8 5 cerca 8 5 дека 8 5 согласно 8 5 кроче 8 5 рокка 8 5 Рекка 8 5 ceroc 8 5 cerco 8 5 cardc 8 5 Crace 8 5 круче 8 5 счет 8 5 кауз 8 5 ceaco 8 5 carec 8 5 accer 8 5 ceacr 8 5 recco 8 5 код 8 5 ccard 8 5 corec 8 5 Кадко 8 5 СЕДКО 8 5 код 8 5 кард 8 5 Куэка 8 5 седак 8 5 coarc 8 5 Coeca 8 5
Слова из 7 букв , составленные путем расшифровки букв изWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов декора 9 6 Creado 9 6 куадро 9 6 кадоре 9 6 декаро 9 6 куэрда 9 6 кудре 9 6 курс 9 6 аккорд 9 6 начислено 9 6 adecco 9 6 аккредитованный 9 6 курс 9 6 ecardc 9 6 раз 9 6 ecocar 9 6 Слово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов Эквадор 10 7 Акуэрдо 10 7 начислено 9 7 произошло 9 7 экокард 9 7 кудерк 9 7 аккредо 9 7 cardecu 9 7 кокарда 9 7 What
9 буквенных слов в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов зачислено 10 9 зачислено 10 9 cocurated 10 9 What
10 буквенных слов в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов начислено 9 10 начислено 9 10 калокедрус 9 10 сверкающий 9 10 взломано 9 10 What
Слова из 11 букв в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов deccacolour 9 11 твердые 9 11 сердечный 9 11 хордовый 9 11 ржавчина 9 11 кроцидурат 9 11 cotransduce 9 11 резервный источник 9 11 дулократии 9 11 What
Слова из 12 букв в том числе из буквWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов accountorder 9 12 нервная система 9 12 в обращении 9 12 несоответствие 9 12 cocoabuilder 9 12 mccorquodale 9 12 раковые 9 12 кадоцентрально 9 12 котрансдуцированный 9 12 двояковыпук 9 12 эндосакулярный 9 12 орхидеи 9 12 недоступен 9 12 без угля 9 12 ациредуктон 9 12 облаков 9 12 цветной 9 12 кубооктаэдры 9 12 радиопрозрачность 9 12 повторно 9 12 кедровый 8 12 недемократический 8 12 traducciones 8 12 кузовщик 8 12 коадапторы 8 12 радиопрозрачность 8 12 участвовал в сговоре 8 12 противодействовали 8 12 заключили договор 8 12 децемлокулярный 8 12 занятые 8 12 What
Слова из 13 букв в том числе из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов рошфуко 9 13 светотень 9 13 правильное Амундо 9 13 контрфасад 9 13 эпакридовая 9 13 псевдокардиальный 9 13 опережение 9 13 противоугонная 9 13 кубооктаэдрический 9 13 кубооктаэдры 9 13 автокорректированный 9 13 согласования 9 13 несоответствия 9 13 владелец счета 8 13 кубооктаэдр 8 13 эндокутикулярный 8 13 псевдоархаический 8 13 псевдобрекчия 8 13 кохлеозаврид 8 13 корпускулятивный 8 13 кубооктаэдрический 8 13 кубовоктоугольник 8 13 дракоцефал 8 13 глюкоцерамид 8 13 радиопрозрачности 8 13 хориодецидуа 8 13 компьютерный 8 13 цилиндрический 8 13 кузовостроители 8 13 скробикулированный 8 13 What
Слова из 14 букв в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов обвиняемые 9 14 хордовые 9 14 аккордеон 8 14 карбовращение 8 14 кардиопункция 8 14 контррадикал 8 14 крепидотовый 8 14 лактоидные 8 14 ликопердовый 8 14 сверхдемократия 8 14 невзаимный 8 14 противозаряд 8 14 Зачарованный 8 14 контрфасады 8 14 контрмаршан 8 14 кубооктаэдрический 8 14 электрокард 8 14 неполная занятость 8 14 cybereducation 8 14 с микроядрами 8 14 плутодемократия 8 14 счетчиков 8 14 встречный иск 8 14 кубооктаэдры 8 14 дракоцефалы 8 14 глюкокерамиды 8 14 кардионевротический 8 14 хориодецидуальный 8 14 кубооктаэдр 8 14 перерасчет 8 14 подокарпозный 8 14 двояковыпук 8 14 восстановлено 8 14 What
Слова из 15 букв в том числе из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов около вторичного 9 15 эндокорпускулярный 9 15 глюкозахарид 9 15 псевдохарактер 9 15 псевдодемократия 9 15 сверхаккумулировано 9 15 контроблокада 8 15 микровакуумированный 8 15 карбануклеозид 8 15 кардиопункции 8 15 контррадикалы 8 15 кладофор 8 15 What
Слова из 16 букв в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов микропроводимость 8 16 псевдодемократический 8 16 квадроэлектроника 8 16 дакримицетат 8 16 без регистрации 8 16 supracoracoideus 8 16 универсальная карта 8 16 псевдоахроматический 8 16 контроблокады 8 16 плутодемократии 8 16 аудиоконференция 8 16 источник данных объекта 8 16 дейтероканонический 8 16 сердцевидный 8 16 глюкозахариды 8 16 mesoeucrocodylia 8 16 псевдокархарид 8 16 псевдохарактеры 8 16 What
Слова из 17 букв в т.ч. из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов кладохитриевые 9 17 троходендрейный 9 17 без регистрации 8 17 дуоденопанкреатическая 8 17 углеводородные 8 17 неокардиоваскулярная 8 17 Рушфуко 8 17 двустворчатый 8 17 сердечно-сосудистая система 8 17 не принимает 8 17 противокоррелированные 8 17 What
Слова из 18 букв в т.ч. из письмаСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов меркаптоундекановая кислота 8 18 мукополисахарид 8 18 склеродерматозный 8 18 неполный 8 18 фтордисахарид 8 18 деглюкогирканозид 8 18 What
Слова из 19 букв в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов псевдонокардиозный 8 19 панкреатодуоденальный 8 19 псевдоакантоцереус 8 19 What
Слова из 20 букв в том числе из буквСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов кардиофациально-кожный 8 20 гепатокардиомышечный 8 20 What
Слова из 21 буквы в том числе из буквWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов сердечно-сосудистые 9 21 сердечно-сосудистые 9 21 фруктоолигосахарид 8 21 What
Слова из 22 букв в том числе из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов панкреатодуденэктомия 8 22 What
Слова из 23 букв в том числе из письмаСлово Точки поиска в Scrabble Lookup-id Слова с друзьями баллов панкреатодуоденэктомия 8 23 fasoburundicamerooncape 8 23 What
Слова из 25 букв в том числе из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов додекабензоциркумкоронен 8 25 What
Слова из 27 букв в том числе из письмаWord Точки поиска в Scrabble Lookup-id Слова с друзьями баллов октадекабензоциркумкоронен 8 27 мальчик 8 27 Типы, симптомы, причины и методы лечения
Обзор
2015 Медицинские инновации: новый препарат от сердечной недостаточности.Что такое сердечная недостаточность?
Термин «сердечная недостаточность» может пугать. Это не значит, что сердце «отказало» или перестало работать. Это означает, что сердце работает не так хорошо, как должно.
Сердечная недостаточность — серьезная проблема со здоровьем в Соединенных Штатах, от которой страдают около 5,7 миллиона американцев. Ежегодно происходит около 550 000 новых случаев сердечной недостаточности. Это основная причина госпитализации людей старше 65 лет.
Если у вас сердечная недостаточность, ваше здоровье и качество жизни улучшатся, если вы будете заботиться о себе и сохранять равновесие.Важно узнать о сердечной недостаточности, о том, как поддерживать равновесие и когда вызывать врача.
Насколько распространена сердечная недостаточность?
Почти 6 миллионов американцев страдают сердечной недостаточностью, и более чем у 870 000 человек ежегодно диагностируется сердечная недостаточность. Это состояние является основной причиной госпитализации людей старше 65 лет.
Сердечная недостаточность и старение
Хотя риск сердечной недостаточности не меняется с возрастом, у вас больше шансов получить сердечную недостаточность, когда вы станете старше.
Женщины и сердечная недостаточность
У женщин такая же вероятность развития сердечной недостаточности, как и у мужчин, но есть некоторые различия:
- У женщин сердечная недостаточность развивается позже, чем у мужчин.
- Женщины, как правило, страдают сердечной недостаточностью, вызванной высоким кровяным давлением, и имеют нормальную фракцию выброса (фракция выброса; см. Ниже).
- У женщин может быть более выраженная одышка, чем у мужчин. Нет различий в лечении мужчин и женщин с сердечной недостаточностью.
Какие типы сердечной недостаточности?
Существует множество причин сердечной недостаточности, но обычно это состояние делится на два типа:
Сердечная недостаточность со сниженной функцией левого желудочка (HF-rEF)
Нижняя левая камера сердца (левый желудочек) становится больше (увеличивается) и не может сжиматься (сокращаться) достаточно сильно, чтобы перекачивать нужное количество богатой кислородом крови к остальной части тела.Сердечная недостаточность с сохраненной функцией левого желудочка (HF-pEF)
Сердце сокращается и качает кровь нормально, но нижние камеры сердца (желудочки) толще и жестче, чем обычно.Из-за этого желудочки не могут расслабиться должным образом и полностью заполниться. Поскольку в желудочках меньше крови, меньше крови перекачивается в остальную часть тела при сокращении сердца.Что такое фракция выброса?
Фракция выброса (ФВ) указывает на то, насколько хорошо ваш левый желудочек (или правый желудочек) перекачивает кровь при каждом ударе сердца. В большинстве случаев EF относится к количеству крови, откачиваемой из левого желудочка при каждом его сокращении. Левый желудочек — это основная насосная камера сердца.
Ваш EF выражается в процентах. ФВ ниже нормы может быть признаком сердечной недостаточности. Если у вас сердечная недостаточность и ФВ ниже нормы (пониженный), ваш ФВ помогает врачу узнать, насколько серьезно ваше состояние.
Как измеряется EF?
Фракцию выброса можно измерить с помощью:
Почему так важно знать свой EF
Если у вас сердечное заболевание, вам и вашему врачу важно знать ваш ФВ. Ваш EF может помочь вашему врачу выбрать лучший курс лечения для вас.Измерение вашего EF также помогает вашей медицинской бригаде проверить, насколько хорошо работает наше лечение.
Спросите своего врача, как часто вам следует проверять EF. Как правило, вам следует измерять EF при первом диагнозе сердечного заболевания и по мере необходимости при изменении вашего состояния.
Что означают цифры?
Фракция выброса (EF) от 55% до 70%
- Насосная способность сердца: нормальная.
- Уровень сердечной недостаточности / влияние на накачивание: сердечная функция может быть нормальной, или у вас может быть сердечная недостаточность с сохраненной EF (HF-pEF).
Фракция выброса (EF) от 40% до 54%
- Насосная способность сердца: немного ниже нормы.
- Уровень сердечной недостаточности / Влияние на накачивание: меньше крови доступно, поэтому меньше крови выбрасывается из желудочков. Для остальной части тела доступно меньшее, чем обычно, количество богатой кислородом крови. У вас может не быть симптомов.
Фракция выброса (EF) от 35% до 39%
- Накачивающая способность сердца: Умеренно ниже нормы.
- Уровень сердечной недостаточности / влияние на откачивание: легкая сердечная недостаточность со сниженным EF (HF-rEF).
Фракция выброса (EF) Менее 35%
- Насосная способность сердца: значительно ниже нормы.
- Уровень сердечной недостаточности / влияние на сцеживание: от умеренного до тяжелого HF-rEF. Тяжелая HF-rEF увеличивает риск опасных для жизни сердечных сокращений и сердечной диссинхронии / десинхронизации (правый и левый желудочки не работают одновременно).
Нормальное сердце. Нормальная фракция выброса левого желудочка (ФВЛЖ) колеблется от 55% до 70%. Например, LVEF 65% означает, что 65% от общего количества крови в левом желудочке откачивается с каждым ударом сердца. Ваш EF может повышаться и понижаться в зависимости от состояния вашего сердца и эффективности вашего лечения.
HF-pEF. Если у вас HF-pEF, ваш EF находится в пределах нормы, потому что левый желудочек все еще работает правильно. Ваш врач измерит ваш EF и может проверить сердечные клапаны и жесткость мышц, чтобы определить, насколько серьезна ваша сердечная недостаточность.
HF-REF. Если у вас ФВ менее 35%, у вас повышается риск опасных для жизни нерегулярных сердечных сокращений, которые могут вызвать внезапную остановку сердца / смерть. Если ваш EF ниже 35%, ваш врач может поговорить с вами о лечении с помощью имплантируемого кардиовертера-дефибриллятора (ICD) или сердечной ресинхронизирующей терапии (CRT). Ваш врач может также порекомендовать определенные лекарства или другие методы лечения, в зависимости от степени сердечной недостаточности. Менее распространенные варианты лечения включают трансплантацию сердца или вспомогательное устройство желудочков (VAD).Если качество вашей жизни очень низкое или ваш врач сказал вам, что ваше состояние очень тяжелое, спросите о других возможных методах лечения.
У некоторых пациентов есть HF-rEF (и EF ниже 40%) и признаки HF-pEF, такие как жесткий (но не всегда увеличенный) левый желудочек.
Симптомы и причины
Каковы симптомы сердечной недостаточности?
Бывают случаи, когда ваши симптомы незначительны или могут не проявляться вообще. Это не значит, что у вас больше нет сердечной недостаточности.Симптомы сердечной недостаточности могут варьироваться от легких до тяжелых и могут появляться и исчезать.
В целом сердечная недостаточность со временем ухудшается. По мере ухудшения у вас может появиться больше или других признаков или симптомов. Важно сообщить своему врачу, если у вас появятся новые симптомы или они ухудшатся.
Общие признаки и симптомы сердечной недостаточности
- Одышка или затрудненное дыхание. У вас могут возникнуть проблемы с дыханием во время физических упражнений, отдыха или лежа в постели.Одышка возникает, когда жидкость попадает в легкие (застой) или когда ваше тело не получает достаточно богатой кислородом крови. Если вы внезапно просыпаетесь ночью, чтобы сесть и отдышаться, проблема серьезная и вам требуется медицинская помощь.
- Чувство усталости (утомляемости) и слабости в ногах, когда вы активны. Когда ваше сердце не перекачивает достаточно богатой кислородом крови к основным органам и мышцам, вы устаете и ваши ноги могут чувствовать слабость.
- Отек лодыжек, ног и живота; увеличение веса. Когда ваши почки не фильтруют достаточно крови, ваше тело удерживает лишнюю жидкость и воду. Избыток жидкости в организме вызывает отек отек и увеличение веса .
- Потребность в мочеиспускании в ночное время. Гравитация увеличивает приток крови к почкам, когда вы лежите. Итак, ваши почки производят больше мочи, и у вас есть потребность в мочеиспускании.
- Головокружение , спутанность сознания, трудности с концентрацией внимания, обморок . У вас могут быть эти симптомы, потому что ваше сердце не перекачивает в мозг достаточно богатой кислородом крови.
- Быстрое или нерегулярное сердцебиение ( сердцебиение ): Когда сердечная мышца не качает кровь с достаточной силой, ваше сердце может биться быстрее, чтобы попытаться получить достаточно богатой кислородом крови к основным органам и мышцам. У вас также может быть нерегулярное сердцебиение, если ваше сердце больше обычного (после сердечного приступа или из-за аномального уровня калия в крови).
- Сухой отрывистый кашель. Кашель, вызванный сердечной недостаточностью, чаще возникает, когда вы лежите ровно и в легких имеется избыточная жидкость.
- Полный ( раздутый ) или твердый желудок, потеря аппетита или расстройство желудка ( тошнота ).
Для вас очень важно управлять другими заболеваниями, такими как диабет, заболевание почек, анемия, высокое кровяное давление, заболевание щитовидной железы, астма или хроническое заболевание легких.Некоторые состояния имеют признаки и симптомы, похожие на сердечную недостаточность. Если у вас появились новые или ухудшающиеся несрочные симптомы, сообщите об этом своему врачу.
Что вызывает сердечную недостаточность?
Сердечная недостаточность может быть вызвана множеством заболеваний, повреждающих сердечную мышцу. Общие условия:
- Ишемическая болезнь сердца (также называемая коронарным атеросклерозом или «затвердением артерий») поражает артерии, которые переносят кровь и кислород к сердцу (коронарные артерии).Нормальная оболочка внутри артерий разрушается, стенки артерий становятся толстыми, а отложения жира и зубного налета частично блокируют кровоток. Со временем артерии становятся очень узкими или полностью закупоренными, что вызывает сердечный приступ. Блокировка мешает сердцу перекачивать кровь, достаточную для поддержания здоровья ваших органов и тканей (включая сердце). Когда артерии заблокированы, у вас может быть боль в груди (стенокардия) и другие симптомы сердечных заболеваний.
- Сердечный приступ .Сердечный приступ происходит, когда коронарная артерия внезапно блокируется, и кровь не может поступать ко всем областям сердечной мышцы. Сердечная мышца становится необратимо поврежденной, и мышечные клетки могут погибнуть. Нормальные клетки сердечной мышцы могут работать тяжелее. Сердце может стать больше (HF-rEF) или жестким (HF-pEF).
- Кардиомиопатия . Кардиомиопатия — это термин, который описывает повреждение и увеличение сердечной мышцы, не вызванное проблемами с коронарными артериями или кровотоком. Кардиомиопатия может возникать по многим причинам, включая вирусы, злоупотребление алкоголем или наркотиками, курение, генетику и беременность (послеродовая кардиомиопатия).
- Пороки сердца при рождении (врожденный порок сердца).
- Диабет .
- Высокое артериальное давление (гипертония). Артериальное давление — это сила давления крови на стенки кровеносных сосудов (артерий). Если у вас высокое кровяное давление, это означает, что давление в артериях выше нормы. Когда артериальное давление высокое, сердцу приходится сильнее перекачивать кровь в организм. Это может привести к утолщению или жесткости левого желудочка, и у вас может развиться HF-pEF.Высокое кровяное давление также может вызвать сужение коронарных артерий и привести к ишемической болезни сердца.
- Аритмия (нарушение сердечного ритма, включая мерцательную аритмию).
- Болезнь почек .
- Ожирение (избыточный вес).
- Табак и употребление запрещенных наркотиков.
- Лекарства . Некоторые препараты, используемые для борьбы с раком (химиотерапия), могут привести к сердечной недостаточности.
Диагностика и тесты
Отведения на теле для ЭКГДиагностика сердечной недостаточности
Чтобы определить, есть ли у вас сердечная недостаточность, вашему врачу необходимо знать о ваших симптомах и истории болезни.Ваш врач спросит вас о таких вещах, как:
Вам также предстоит пройти медицинский осмотр. Врач будет искать признаки сердечной недостаточности и заболеваний, которые могли стать причиной ослабления или жесткости сердечной мышцы.
Какие типы тестов используются для диагностики сердечной недостаточности?
У вас будут анализы, чтобы узнать, насколько серьезна ваша сердечная недостаточность и чем она вызвана. Общие тесты включают:
- Анализы крови помогают нам понять, насколько хорошо работают ваши почки и щитовидная железа.Мы проверим ваш уровень холестерина и эритроцитов на предмет высокого уровня холестерина и анемии. Анемия означает, что уровень гемоглобина в крови ниже нормы. Гемоглобин — это часть красных кровяных телец, которая позволяет крови переносить кислород по телу. Низкий уровень гемоглобина вызывает у вас усталость и другие симптомы, похожие на симптомы сердечной недостаточности.
- NT-pro ** Анализ крови на натрийуретический пептид (BNP) типа B **. BNP — это гормон, который выделяется в кровь нижними камерами сердца (желудочками) у людей с сердечной недостаточностью.NT-pro BNP — это неактивная молекула, которая высвобождается в кровь вместе с BNP. Уровень меняется в зависимости от того, насколько серьезна ваша сердечная недостаточность. Более высокие уровни NT-pro BNP означают, что желудочки подвергаются большему стрессу. Низкий уровень означает, что сердечная недостаточность стабильна. Если у вас одышка, уровень NT-pro BNP в крови может помочь вашему врачу узнать, вызвана ли она сердечной недостаточностью. Уровень более 450 пг / мл для пациентов младше 50 лет или 900 пг / мл для пациентов 50 лет и старше может означать, что у вас сердечная недостаточность.
- Катетеризация сердца . Если вам назначена катетеризация, ваш врач может проверить вашу EF во время процедуры. Катетеризация позволяет врачу проверить ваше сердце изнутри. Длинная тонкая трубка, называемая катетером, вводится в артерию руки или ноги. Врач использует специальный рентгеновский аппарат, чтобы направить катетер к сердцу. Катетеризация сердца бывает двух видов — левая и правая. Если у вас катетеризация левых отделов сердца, ваш врач может ввести краситель, чтобы записать видео о ваших сердечных клапанах, коронарных артериях и камерах сердца (предсердиях и желудочках).При катетеризации правых отделов сердца краситель не используется; это позволяет вашему врачу узнать, насколько хорошо ваше сердце перекачивает кровь.
- Рентген грудной клетки показывает размер вашего сердца и любые скопления жидкости вокруг сердца и легких.
- Эхокардиограмма (эхо) . Это ультразвуковое исследование, чтобы увидеть, насколько хорошо ваше сердце может перекачивать и расслабляться, чтобы проверить сердечные клапаны, измерить свое сердце и проверить кровоток. Изображения снимаются с помощью ультразвуковой палочки, которую перемещают по коже груди.Эхо часто делается с помощью допплеровского теста, чтобы врач мог увидеть изменения давления внутри ваших сердечных камер и то, как ваша кровь течет через сердечные клапаны. Это наиболее распространенный способ определения вашего EF.
- Фракция выброса (EF ) . Ваш EF — это показатель крови, выкачиваемой из вашего сердца с каждым ударом. Ваш EF может быть измерен с помощью эхокардиограммы (эхо), сканирования с множественным сканированием (MUGA), ядерного стресс-теста, магнитно-резонансной томографии (МРТ) или во время катетеризации сердца.Фракция выброса указывается в процентах. Нормальный EF составляет от 55% до 70%. Ваш EF может улучшиться или ухудшиться в зависимости от того, насколько стабильна ваша сердечная недостаточность и насколько эффективно ваше лечение сердечной недостаточности. Вашему врачу важно знать ваш ФВ. Вам следует измерять EF, когда вам поставили диагноз сердечной недостаточности и так часто, как рекомендует ваш врач.
- Электрокардиограмма (ЭКГ или ЭКГ) . Этот тест регистрирует электрическую активность вашего сердца с помощью электродов, соединенных проводами с монитором электрокардиографа.Электроды — это небольшие липкие пятна, которые размещаются на вашем теле. По проводам информация передается на монитор, и он создает график, показывающий электрическую активность.
- Многострочное сканирование сбора данных (сканирование MUGA) . Этот тест показывает вашему врачу, насколько хорошо нижние камеры вашего сердца (желудочки) перекачивают кровь. В вену вводят небольшое количество радиоактивного красителя. Специальная камера (гамма-камера) используется для создания видеозаписи биения вашего сердца.
- Стресс-тест . Этот тест показывает, как ваше сердце реагирует на стресс. Скорее всего, вы будете тренироваться на беговой дорожке или велотренажере с разными уровнями сложности, пока записываются ваш пульс, электрокардиограф и артериальное давление. Если вы не можете заниматься спортом, можно использовать лекарства, чтобы вызвать такой же эффект, как и упражнения на сердце (фармакологический стресс-тест).
В зависимости от вашего состояния могут потребоваться другие тесты.
Ведение и лечение
Как лечить сердечную недостаточность?
Ваше лечение будет зависеть от типа сердечной недостаточности и, частично, от ее причины.Лекарства и образ жизни являются частью плана лечения каждого пациента. Ваша медицинская бригада расскажет вам о наиболее подходящем для вас плане лечения. Узнайте больше о лечении сердечной недостаточности.
Какие стадии сердечной недостаточности?
Сердечная недостаточность — хроническое длительное состояние, которое со временем ухудшается. Существует четыре стадии сердечной недостаточности (стадии A, B, C и D). Этапы варьируются от «высокого риска развития сердечной недостаточности» до «тяжелой сердечной недостаточности» и содержат планы лечения.Спросите своего лечащего врача, на какой стадии сердечной недостаточности вы находитесь. Эти стадии отличаются от клинических классификаций сердечной недостаточности Нью-Йоркской кардиологической ассоциации (NYHA) (классы I-II-III-IV), которые отражают тяжесть симптомов или функциональные ограничения. из-за сердечной недостаточности.
По мере того, как состояние ухудшается, ваша сердечная мышца перекачивает меньше крови к вашим органам, и вы переходите к следующей стадии сердечной недостаточности. Вы не можете пройти через этапы назад. Например, если вы находитесь на стадии B, вы не можете снова попасть на стадию A.Цель лечения — не дать вам продвинуться по этапам или замедлить прогрессирование.
Лечение на каждой стадии сердечной недостаточности может включать изменение лекарств, образа жизни и сердечных устройств. Вы можете сравнить свой план лечения с планом лечения для каждой стадии сердечной недостаточности. Перечисленные методы лечения основаны на действующих рекомендациях по лечению. В таблице представлен базовый план медицинского обслуживания, который может относиться к вам. Если у вас есть какие-либо вопросы по какой-либо части вашего плана лечения, спросите члена вашей медицинской бригады.
Этап A
Стадия А считается пре-сердечной недостаточностью. Это означает, что вы подвержены высокому риску развития сердечной недостаточности, потому что у вас есть семейная история сердечной недостаточности или у вас есть одно из следующих заболеваний:
- Гипертония.
- Диабет.
- Ишемическая болезнь сердца.
- Метаболический синдром.
- История злоупотребления алкоголем.
- История ревматической лихорадки.
- Семейный анамнез кардиомиопатии.
- История приема лекарств, которые могут повредить сердечную мышцу, например, некоторых противораковых.
Стадия A
Обычный план лечения пациентов с сердечной недостаточностью стадии А включает:
- Регулярные упражнения, активный образ жизни, ходьба каждый день.
- Бросить курить.
- Лечение повышенного артериального давления (медикаменты, диета с низким содержанием натрия, активный образ жизни).
- Лечение повышенного холестерина.
- Не употреблять алкоголь и наркотики.
- Лекарства:
- Ингибитор ангиотензинпревращающего фермента (ACE-I) или блокатор рецепторов ангиотензина II (ARB), если у вас ишемическая болезнь сердца, диабет, высокое кровяное давление или другие сосудистые или сердечные заболевания.
- Бета-адреноблокатор, если у вас повышенное артериальное давление.
Этап B
Стадия B считается пре-сердечной недостаточностью. Это означает, что вам диагностировали систолическую дисфункцию левого желудочка, но никогда не было симптомов сердечной недостаточности.У большинства людей с сердечной недостаточностью стадии B эхокардиограмма (эхо) показывает фракцию выброса (ФВ) 40% или меньше. В эту категорию входят люди с сердечной недостаточностью и пониженной ФВ (HF rEF) по любой причине.
Стадия B
Обычный план лечения пациентов с сердечной недостаточностью стадии B включает:
- Обработки, перечисленные в Стадии A.
- Ингибитор ангиотензинпревращающего фермента (АПФ-I) или блокатор рецепторов ангиотензина II (БРА) (если вы не принимаете один из них в рамках плана лечения стадии А).
- Бета-адреноблокатор, если у вас был сердечный приступ, и ваш EF составляет 40% или ниже (если вы не принимаете его в рамках своего плана лечения на стадии A).
- Антагонист альдостерона, если у вас был сердечный приступ или если у вас диабет и EF 35% или меньше (чтобы снизить риск увеличения вашей сердечной мышцы и плохой перекачивания крови).
- Возможная операция или вмешательство в качестве лечения закупорки коронарной артерии, сердечного приступа, болезни клапана (вам может потребоваться операция по восстановлению или замене клапана) или врожденного порока сердца.
Этап C
Пациентам с сердечной недостаточностью стадии C был поставлен диагноз сердечной недостаточности, и они имеют (в настоящее время) или имели (ранее) признаки и симптомы этого состояния.
Существует множество возможных симптомов сердечной недостаточности. Наиболее распространены:
- Одышка.
- Чувство усталости (утомляемость).
- Менее способен заниматься спортом.
- Слабые ноги.
- Пробуждение для мочеиспускания.
- Опухание стоп, лодыжек, голеней и живота (отек).
Стадия C
Обычный план лечения пациентов с HF-rEF стадии C включает:
- Процедуры, перечисленные на стадиях A и B.
- Бета-блокатор (если вы его не принимаете), чтобы помочь сердечной мышце работать сильнее.
- Антагонист альдостерона (если вы его не принимаете), если сосудорасширяющее лекарство (комбинация ACE-I, ARB или рецептора ангиотензина / ингибитор неприлизина) и бета-блокатор не облегчают ваши симптомы.
- Комбинация гидралазина и нитрата, если другие методы лечения не купируют ваши симптомы. Пациенты афроамериканского происхождения должны принимать это лекарство (даже если они принимают другие сосудорасширяющие препараты), если у них наблюдаются умеренные или тяжелые симптомы.
- Лекарства, замедляющие частоту сердечных сокращений, если частота сердечных сокращений превышает 70 ударов в минуту, а симптомы не устраняются.
- Мочегонное средство («водные таблетки») может быть назначено, если симптомы не исчезнут.
- Ограничьте употребление натрия (соли) в рационе.Спросите своего врача или медсестру, каков ваш дневной лимит.
- Следите за своим весом каждый день. Сообщите своему врачу, если вы набираете или теряете более 4 фунтов из-за своего «сухого» веса.
- Возможное ограничение жидкости. Узнайте у врача или медсестры, каков ваш дневной лимит жидкости.
- Возможная сердечная ресинхронизирующая терапия (бивентрикулярный кардиостимулятор).
- Возможна терапия имплантируемым сердечным дефибриллятором (ЖКД).
Если лечение заставляет ваши симптомы улучшаться или прекращаться, вам все равно необходимо продолжить лечение, чтобы замедлить прогрессирование до стадии D.
Stage D и уменьшенный E
Пациенты со стадией D HF-rEF имеют запущенные симптомы, которые не проходят при лечении. Это последняя стадия сердечной недостаточности.
Стадия D
Обычный план лечения пациентов с сердечной недостаточностью стадии D включает:
- Процедуры, перечисленные на стадиях A, B и C.
- Оценка для более сложных вариантов лечения, включая:
- Пересадка сердца.
- Вспомогательные устройства для желудочков.
- Кардиохирургия.
- Непрерывное введение инотропных препаратов внутривенно.
- Паллиативная или хосписная помощь.
- Исследовательские методы лечения.
Этапы C и D с сохраненным EF
Лечение пациентов с сердечной недостаточностью стадии C и стадии D и зарезервировано EF (HF-pEF) включает:
- Процедуры, перечисленные на стадиях A и B.
- Лекарства для лечения заболеваний, которые могут вызвать сердечную недостаточность или ухудшить состояние, таких как фибрилляция предсердий, высокое кровяное давление, диабет, ожирение, ишемическая болезнь сердца, хронические заболевания легких, высокий уровень холестерина и болезни почек.
- Мочегонное средство («водные таблетки») для уменьшения или облегчения симптомов.
ВЫ — САМАЯ ВАЖНАЯ ЧАСТЬ ВАШЕГО ПЛАНА ЛЕЧЕНИЯ!
Вы должны предпринять шаги, чтобы улучшить здоровье своего сердца. Принимайте лекарства в соответствии с инструкциями, соблюдайте диету с низким содержанием натрия, оставайтесь активными или становитесь физически активными, обращайте внимание на внезапные изменения веса, ведите здоровый образ жизни, записывайтесь на приемы и отслеживайте свои симптомы. Обсудите со своим лечащим врачом вопросы или опасения, которые у вас есть по поводу ваших лекарств, изменения образа жизни или любой другой части вашего плана лечения.
Перспективы / Прогноз
Каковы перспективы?
При правильном уходе сердечная недостаточность не помешает вам заниматься любимыми делами. Ваш прогноз или перспективы на будущее будут зависеть от того, насколько хорошо работает ваша сердечная мышца, от ваших симптомов и от того, насколько хорошо вы реагируете на свой план лечения и следуете ему.
Жить с
Как сердечная недостаточность влияет на качество жизни и образ жизни?
При правильном уходе и плане лечения сердечная недостаточность может ограничивать вашу активность, но многие взрослые по-прежнему наслаждаются жизнью.Насколько хорошо вы себя чувствуете, зависит от того, насколько хорошо работает ваша сердечная мышца, от ваших симптомов, а также от того, насколько хорошо вы реагируете на свой план лечения и соблюдаете его. Это включает в себя заботу о себе (прием лекарств, активный образ жизни, соблюдение диеты с низким содержанием натрия, отслеживание и информирование вашего лечащего врача о новых или ухудшающихся симптомах) и ведение здорового образа жизни (регулярные контрольные визиты к врачу. провайдер, ежегодная прививка от гриппа).
Поскольку сердечная недостаточность является хроническим долгосрочным заболеванием, поговорите со своим врачом и членами семьи о своих предпочтениях в отношении медицинской помощи.Вы можете заполнить предварительное распоряжение или завещание, чтобы все, кто ухаживает за вами, знали о ваших желаниях. В журнале A living подробно рассказывается о том, какое лечение вы проводите или не хотите продлевать. Хорошая идея — подготовить завещание к жизни, пока вы здоровы, на случай, если вы не сможете принять эти решения позже.
Лечение сердечного приступа
Лечение сердечного приступа
Понятно, что лечение сердечного приступа может быть сложным.Но этот раздел о лечении сердечного приступа поможет вам поговорить с вашими врачами и поставщиками медицинских услуг.
Узнав о своем плане лечения, не бойтесь задавать вопросы. Обязательно озвучивайте любые опасения, которые могут у вас возникнуть.
Распространенные виды сердечного приступа и лечение
Тип сердечного приступа (также называемого инфарктом миокарда или ИМ), который вы пережили, определяет лечение, которое порекомендует ваша медицинская бригада. Сердечный приступ возникает, когда закупорка одной или нескольких коронарных артерий снижает или останавливает приток крови к сердцу, что лишает часть сердечной мышцы кислорода.
Блокировка может быть полной или частичной:
- Полная закупорка коронарной артерии означает, что у вас инфаркт миокарда с подъемом сегмента ST или инфаркт миокарда с подъемом сегмента ST.
- Частичная блокада — это сердечный приступ «ИМбпST» или инфаркт миокарда без подъема сегмента ST.
Лечение сердечного приступа с ИМпST и ИМбпST отличается, хотя может быть некоторое совпадение.
В больницах обычно используются методы восстановления кровотока в части сердечной мышцы, поврежденной во время сердечного приступа:
- Вы можете получить препараты, растворяющие сгустки крови (тромболизис), баллонную ангиопластику (ЧКВ), хирургическое вмешательство или комбинацию методов лечения.
- Около 36 процентов больниц в США оборудованы для использования процедуры, называемой чрескожным коронарным вмешательством (ЧКВ), механического средства лечения сердечного приступа.
В больнице, оборудованной для проведения ЧКВ, вас, скорее всего, направят в отделение, специализирующееся на катетеризации сердца, которое иногда называют «катетеризацией». Там диагностическая ангиограмма может проверить приток крови к вашему сердцу и определить, насколько хорошо ваше сердце работает. В зависимости от результатов этой процедуры вас могут направить на одно из трех направлений лечения: только медикаментозное лечение, ЧКВ или аортокоронарное шунтирование (АКШ).
Больница, в которой нет оборудования для проведения ЧКВ, может перевести вас в такую больницу. Или ваша медицинская бригада может принять решение ввести препараты, известные как фибринолитические агенты, для восстановления кровотока. Вам могут назначить ангиографию (метод визуализации, используемый для визуализации ваших артерий, вен и камер сердца), за которым, возможно, последует инвазивная процедура, называемая реваскуляризацией, для восстановления кровообращения в вашем сердце.
Если в больнице установлено, что у вас был сердечный приступ ИМбпST, врачи обычно используют одну из двух стратегий лечения.Оба могут включать в себя тест, называемый катетеризацией сердца, чтобы исследовать внутреннюю часть вашего сердца:
- В стратегии, ориентированной на ишемию, используются различные препараты (антиагреганты и антикоагулянты) для подавления образования тромбов.
- Ранняя инвазивная стратегия будет начинаться с использования различных лекарств (антиагрегантов и антикоагулянтов) для подавления образования тромбов, но может также перейти к медикаментозной терапии, ЧКВ со стентированием или коронарному шунтированию (АКШ) с последующим определением виды постбольничной помощи.
Ваш врач и другие члены вашей медицинской бригады могут объяснить подход к лечению сердечного приступа. Они могут ответить на любые ваши вопросы.
Обычные методы лечения сердечного приступа
Здесь вы найдете множество распространенных методов лечения сердечного приступа. Более подробные объяснения этих методов лечения см. На нашей странице, посвященной кардиологическим процедурам.
- Ангиопластика: Специальная трубка с прикрепленным к ней спущенным баллоном вводится в коронарные артерии.
- Ангиопластика, лазер: Подобна ангиопластике, за исключением того, что у катетера есть лазерный наконечник, который открывает заблокированную артерию.
- Хирургия искусственного сердечного клапана: Замена аномального или больного сердечного клапана на здоровый.
- Атерэктомия: Подобна ангиопластике, за исключением того, что на кончике катетера есть вращающаяся бритва для удаления налета с артерии.
- Шунтирование: Лечит закупорку сердечных артерий, создавая новые пути для кровотока в сердечной мышце.
- Кардиомиопластика: Экспериментальная процедура, при которой скелетные мышцы берутся со спины или живота пациента.
- Пересадка сердца: Удаляет больное сердце и заменяет его подаренным здоровым человеческим сердцем.
- Минимально инвазивная операция на сердце: Альтернатива стандартному шунтированию.
- Радиочастотная абляция: Катетер с электродом на кончике направляется по венам к сердечной мышце для разрушения тщательно отобранных клеток сердечной мышцы на очень небольшой площади.
- Процедура установки стента: Стент представляет собой трубку из проволочной сетки, которая используется для поддержки открытой артерии во время ангиопластики.
- Трансмиокардиальная реваскуляризация (TMR): Лазер используется для просверливания серии отверстий с внешней стороны сердца в насосную камеру сердца.
В дополнение к вышеперечисленным методам лечения вы могли слышать об имплантируемых медицинских устройствах, используемых для лечения некоторых сердечных приступов.
Виды лекарств
Для лечения сердечного приступа используются различные препараты.В списке ниже представлен краткий обзор наиболее распространенных типов. Вы также можете подробнее узнать о сердечных препаратах.
Ваш врач порекомендует вам лучшую комбинацию лекарств от сердечного приступа в вашей ситуации.
- Антикоагулянт: Используется для лечения некоторых заболеваний кровеносных сосудов, сердца и легких.
- Антитромбоцитарный агент: Предотвращает образование тромбов, предотвращая слипание тромбоцитов.
- Ингибитор ангиотензинпревращающего фермента (АПФ): Расширяет кровеносные сосуды и снижает резистентность за счет снижения уровня ангиотензина II.Позволяет крови течь легче и делает работу сердца легче или эффективнее.
- Блокатор рецепторов ангиотензина II: Вместо того, чтобы снижать уровни ангиотензина II (как это делают ингибиторы АПФ), блокаторы рецепторов ангиотензина II предотвращают какое-либо воздействие этого химического вещества на сердце и кровеносные сосуды. Это предотвращает повышение артериального давления.
- Ингибитор неприлизина рецептора ангиотензина: Неприлизин — это фермент, расщепляющий естественные вещества в организме, открывающие суженные артерии.Подавляя неприлизин, эти природные вещества могут иметь свой нормальный эффект. Это улучшает открытие артерий и кровоток, снижает задержку натрия (соли) и снижает нагрузку на сердце.
- Бета-блокатор: Уменьшает частоту сердечных сокращений и сердечный выброс, что снижает кровяное давление и заставляет сердце биться медленнее и с меньшей силой.
- Комбинированный альфа- и бета-блокатор: Комбинированные альфа- и бета-блокаторы используются в качестве капельницы для тех пациентов, которые испытывают гипертонический криз.Их могут назначить амбулаторно при повышенном артериальном давлении, если у пациента есть риск сердечной недостаточности.
- Блокатор кальциевых каналов: Прерывает движение кальция в клетки сердца и кровеносных сосудов. Может снизить насосную силу сердца и расслабить кровеносные сосуды.
- Лекарства, снижающие холестерин: Различные лекарства могут снизить уровень холестерина в крови, но статины — лучший первый курс действия. Когда статины оказываются неэффективными или у пациента наблюдаются серьезные побочные эффекты от терапии статинами, могут быть рекомендованы другие препараты.
- Препарат наперстянки: Увеличивает силу сердечных сокращений, что может быть полезно при сердечной недостаточности и нерегулярном сердцебиении.
- Диуретики: Заставляют организм избавляться от лишней жидкости и натрия через мочеиспускание. Помогите снизить нагрузку на сердце. Диуретики также уменьшают накопление жидкости в легких и других частях тела, таких как лодыжки и ноги. Различные диуретики удаляют жидкость с разной скоростью и разными методами.
- Сосудорасширяющее средство: Расслабляет кровеносные сосуды и увеличивает приток крови и кислорода к сердцу, снижая при этом его рабочую нагрузку. Выпускается в виде таблеток для приема внутрь, жевательных таблеток и для местного применения (крем).
Двойная антитромбоцитарная терапия (DAPT)
Некоторых пациентов с сердечными приступами, у которых в коронарные артерии установлены стенты или перенесших операцию по аортокоронарному шунтированию (АКШ) лечат одновременно двумя типами антитромбоцитарных препаратов для предотвращения свертывания крови.Это называется двойной антитромбоцитарной терапией (ДАТТ).
Одно антитромбоцитарное средство — аспирин. Почти все люди с ишемической болезнью сердца, включая тех, кто перенес инфаркт, стентирование или АКШ, получают аспирин на всю оставшуюся жизнь. Второй тип антиагрегантов, называемый ингибитором P2Y 12 , обычно назначается в течение месяцев или лет в дополнение к терапии аспирином.
Тип лекарства и продолжительность вашего лечения будут зависеть от вашего состояния и других факторов риска.Риски и преимущества DAPT следует обсудить с вашим лечащим врачом.
Если у вас был сердечный приступ и вам был установлен стент коронарной артерии, или вы проходите медикаментозное лечение (без стента, тромбоза или хирургического вмешательства) , помимо аспирина, вы должны также быть на P2Y 12 Ингибитор на 6-12 мес. В некоторых случаях может быть целесообразно оставаться на DAPT дольше. Это нужно будет обсудить с вашим лечащим врачом.


 Всё это сопровождается сильным страхом и паникой. При глубоком обследовании у кардиолога отклонений в здоровье обнаружить не удаётся или они выражены незначительно.
Всё это сопровождается сильным страхом и паникой. При глубоком обследовании у кардиолога отклонений в здоровье обнаружить не удаётся или они выражены незначительно.