Связаны ли агрессия и насилие с психическими заболеваниями?
- Клаудиа Хаммонд
- BBC Future
Автор фото, Getty
Широкая публика, согласно опросам, склонна связывать насильственные преступления с психическими заболеваниями. Как выяснила корреспондент BBC Future, данные научных исследований опровергают эти представления.
24 марта 2015 года самолет авиакомпании Germanwings, выполнявший рейс 9525, разбился во Французских Альпах. Погибли 144 пассажира и шесть членов экипажа. В последующие дни следствие стало подозревать, что второй пилот Андреас Любиц намеренно отправил самолет в смертельное пике.
Активисты кампании за прекращение дискриминации по признаку психического здоровья Time to Change, которая проводится благотворительными организациями Mind и Rethink Mental Illness, выступили с заявлением, в котором призывали общественность не считать априори, что люди, страдающие от депрессии, обязательно будут поступать так, как повел себя Любиц.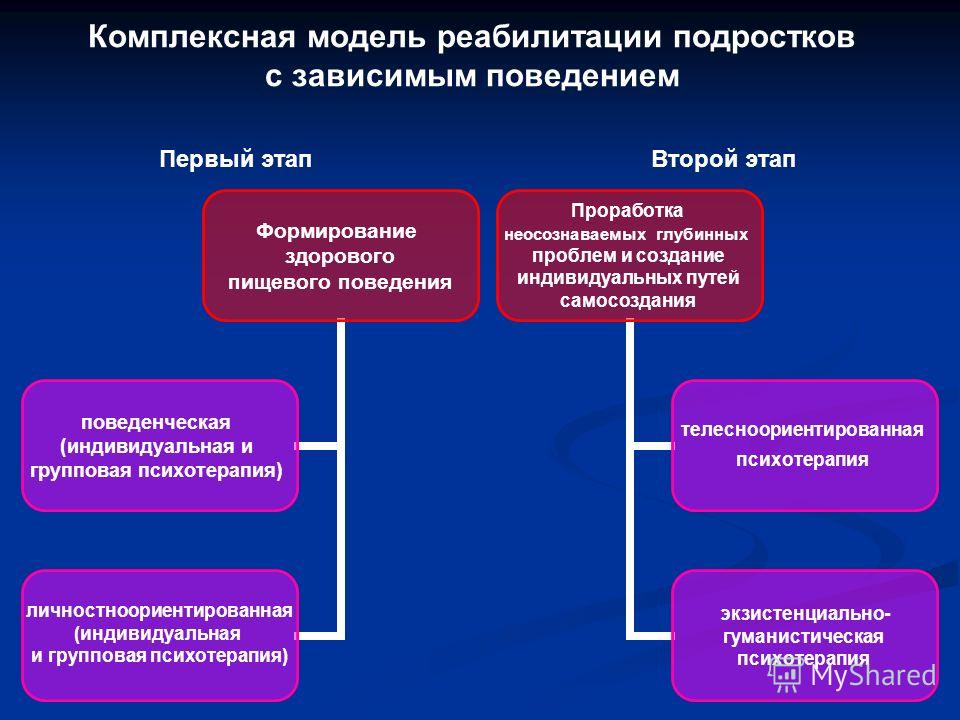
Собственная статистика благотворительных организаций свидетельствует, что предубеждения такого рода, скорее всего, превалируют в массовом сознании. По их словам, более трети опрошенных считают, что люди, испытывающие проблемы с психическим здоровьем, более склонны к насильственным действиям.
Статистика насильственных преступлений рисует иную картину. Как следует из результатов одного исследования, только 1% жертв насильственных преступлений считали, что случившееся с ними явилось следствием психического заболевания преступника.
Однако эти преступники составляют ничтожную долю от тех примерно семи миллионов человек в стране, у которых в тот или иной момент времени наблюдались серьезные психические расстройства.
Алкоголь, наркотики, психоз
Представляется маловероятным, чтобы люди с психическими заболеваниями непременно становились убийцами. Но как обстоят дела с повседневным, бытовым насилием?
Но как обстоят дела с повседневным, бытовым насилием?
Один из самых цитируемых источников – это доклад «Исследования риска насильственных действий» (Violence Risk Assessment Study), подготовленный в 1998 году «Фондом Макартуров», США.
Автор фото, iStock
Подпись к фото,Более трети опрошенных считают, что люди, испытывающие проблемы с психическим здоровьем, более склонны к насильственным действиям
Более тысячи человек подвергались проверке каждые 10 недель в течение года после выписки из психиатрической лечебницы. Их поведение сравнивали с поведением людей, живших в том же районе, но не попадавших в психбольницы.
В самых общих чертах оказалось, что между двумя группами наблюдаемых лиц нет никакой разницы в уровне склонности к насильственным действиям, за исключением тех случаев, когда в деле фигурировали наркотики или алкоголь.
И бывшие пациенты и другие, «нормальные», люди из данного района были более склонны к насилию в тех случаях, когда у них отмечалось злоупотребление вредными веществами.
При этом выяснилось, что люди с психическими заболеваниями более склонны к злоупотреблению наркотиками и спиртным, чем их соседи.
Но одного только психического заболевания оказалось недостаточно для того, чтобы человек повел себя более агрессивно.
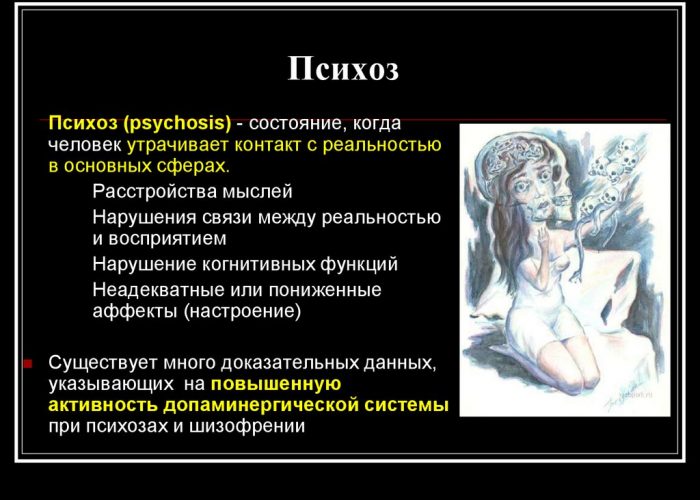
Существуют такие диагнозы психических расстройств, которые в представлениях широкой публики чаще ассоциируются с насилием. Например, психоз. Но опять-таки — большинство людей с психозом не совершает насильственных действий.
Имеют место случаи, когда люди считают, что их разум контролируют внешние силы. Раньше исследователи приходили к выводу, что это повышает риск склонности к насилию. Однако другой массив данных из доклада «Исследования риска насильственных действий» дает основания полагать, что бредовые мысли не связаны с повышенным уровнем склонности к насилию.
Итак, если устойчивой связи между этими аспектами не существует, тогда почему же среди заключенных выше процент людей, страдающих психическими расстройствами и зачастую не получивших лечения?
Это связано со множеством факторов. Лишение свободы повышает риск того, что заключенный совершит преступление, и помимо этого повышается опасность развития у него психического расстройства.
Лишение свободы повышает риск того, что заключенный совершит преступление, и помимо этого повышается опасность развития у него психического расстройства.
Автор фото, iStock
Подпись к фото,Находясь за решеткой, трудно сохранять спокойствие и хорошее настроение
Таким образом, сложно рассматривать эти факторы раздельно. И те, кто детально изучали проблему, отмечают, что статистика не дает подтверждения предположениям, что именно психические расстройства привели преступников, находящихся в тюрьме, к совершению преступлений.
И все же злоупотребление алкоголем и наркотиками может оказаться фактором, влияющим на тюремную статистику. Еще в 1988 году было проведено исследование, авторы которого проанализировали цифры арестов среди отобранной группы пациентов с психическими расстройствами. Оказалось, что те из них, кто злоупотреблял алкоголем и наркотиками, во взрослом возрасте чаще подвергались арестам.
Логика и внимание
Но даже если люди, страдающие психическими расстройствами, в целом редко становятся источником насильственных действий в отношении окружающих, то как обстоят дела с насилием со стороны пациентов, с которым порой сталкивается персонал в замкнутом пространстве психиатрических клиник?
По подсчетам ученых, в Соединенных Штатах 40-50% младших докторов, проходящих клиническую практику в ходе четырехлетнего курса обучения по специальности «психиатрия», в тот или иной момент подвергнутся нападению.
Одно интересное исследование, проводившееся в Великобритании, обнаружило, что такие нападения, хотя они и пугают персонал, как правило, не происходят ни с того ни с сего, на ровном месте.
Автор фото, iStock
Подпись к фото,Куда сильней, чем психическим заболеванием, насилие провоцируется наркотиками и алкоголем
Исследователи опрашивали медсестер и пациентов в течение трех дней после инцидентов с применением насилия и обнаружили, что, как правило, насилие вспыхивало после того, как сиделки просили пациентов сделать что-то такое, чего те делать не хотели.
Иными словами, нападение было спровоцировано обидой и раздражением, а не психическим заболеванием пациента как таковым.
Исследование показало, что только меньшая часть пациентов вела себя агрессивно при отсутствии факторов, провоцирующих огорчение.
Мы не сможем точно узнать, реагирует ли человек без психического расстройства аналогичным образом на такие раздражители или нет, поскольку это еще не изучалось.
Успешные попытки сократить число актов насилия дают основание полагать, что агрессия не является обязательным последствием болезни. Окружение также имеет существенное значение.
Одно исследование показало, что насилие чаще случается, если вокруг шумно и неприятно. Кроме того, инциденты чаще происходят вечером или рано утром. Следовательно, в эти периоды суток нужно обеспечить присутствие достаточного количества персонала, который мог бы ответить на вопросы пациента.
Голландские ученые провели три месяца в палате психиатрической лечебницы и затем сравнили результаты своих действий и наблюдений с тем, что происходило в двух других палатах, где все оставалось по-прежнему.
Автор фото, Getty
Подпись к фото,Определенные условия, в которых живет человек, повышают степень вероятности того, что он проявит агрессию
В той палате, в которой работали исследователи, всем пациентам подробно объяснили, как все устроено, почему двери заперты, когда люди могут выходить, когда на дежурстве находятся те или иные сотрудники, как можно попасть на прием к психиатрам.
Идея заключалась в том, чтобы сократить, насколько это возможно, количество источников раздражения и неопределенности. Исследователи обнаружили, что подобный подход действительно привел к снижению числа вспышек насилия в палате.
Но вот что интересно: в двух других палатах инциденты с применением насилия также стали более редкими.
Ученые предположили, что простая фиксация инцидентов имеет значение сама по себе. Возможно, исследование заставило персонал в первую очередь задумываться о том, как исключить ситуации, которые могут привести к насилию.
Конечно, существуют частные случаи, когда люди с психическими расстройствами совершали насильственные преступления. При определенном стечении обстоятельств душевная болезнь может стать дополнительным фактором.
Однако это миф, что люди с психическими заболеваниями представляют большую опасность для общества, чем другие, психически здоровые.
Отказ от ответственности
Содержание этой статьи предназначено только для общей информации и не должно рассматриваться в качестве замены медицинских советов вашего лечащего врача или любого другого специалиста из сферы здравоохранения. Би-би-си не несет ответственности и не может быть привлечено к таковой за любой диагноз, который может поставить пользователь на основании содержания этого сайта. Би-би-си не может привлекаться к ответственности за содержание внешних интернет-сайтов, указанных в этой публикации. Она не предлагает какие-либо коммерческие продукты или услуги, упоминаемые или рекомендуемые на этих сайтах. Всегда обращайтесь за консультацией к вашему врачу, если у вас возникают опасения по поводу вашего здоровья.
Би-би-си не несет ответственности и не может быть привлечено к таковой за любой диагноз, который может поставить пользователь на основании содержания этого сайта. Би-би-си не может привлекаться к ответственности за содержание внешних интернет-сайтов, указанных в этой публикации. Она не предлагает какие-либо коммерческие продукты или услуги, упоминаемые или рекомендуемые на этих сайтах. Всегда обращайтесь за консультацией к вашему врачу, если у вас возникают опасения по поводу вашего здоровья.
Проблемы психического здоровья в современном обществе
Что такое здоровье? Согласно определению, данному Всемирной организацией здравоохранения, «здоровье является состоянием полного физического, душевного и социального благополучия, а не только отсутствием болезней и физических дефектов». Отсюда следует, что все три составляющих: тело, «душа» и общество тесно взаимосвязаны между собой и влияют на самочувствие и состояние человека. Как правило, уравновешенные, устойчивые к стрессу люди более здоровы и успешны в жизни. Они умеют создавать благоприятный климат в семье, поддерживают высокую активность, у них хватает сил и работать, и заботиться о близких, подавая детям положительный пример. Умение противостоять стрессам, бороться с тревогой, плохим настроением снижает вероятность развития психосоматических заболеваний, в основе развития которых лежат психологические причины. Это всем известные заболевания сердца и сосудов, инфаркты, инсульты, гипертония, язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма и многие другие. О типах и причинах психологических и психических расстройств, а также способах борьбы с ними нам рассказала главный врач ГКУЗ «Ульяновская областная клиническая психиатрическая больница», главный внештатный психиатр Министерства здравоохранения Ульяновской области Гаврилина Ольга Владимировна.
Они умеют создавать благоприятный климат в семье, поддерживают высокую активность, у них хватает сил и работать, и заботиться о близких, подавая детям положительный пример. Умение противостоять стрессам, бороться с тревогой, плохим настроением снижает вероятность развития психосоматических заболеваний, в основе развития которых лежат психологические причины. Это всем известные заболевания сердца и сосудов, инфаркты, инсульты, гипертония, язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма и многие другие. О типах и причинах психологических и психических расстройств, а также способах борьбы с ними нам рассказала главный врач ГКУЗ «Ульяновская областная клиническая психиатрическая больница», главный внештатный психиатр Министерства здравоохранения Ульяновской области Гаврилина Ольга Владимировна.
Когда психика человека начинает давать сбои? Каковы причины психических расстройств?
Современный ритм жизни таков, что именно психическое здоровье наиболее и первично подвержено негативному влиянию.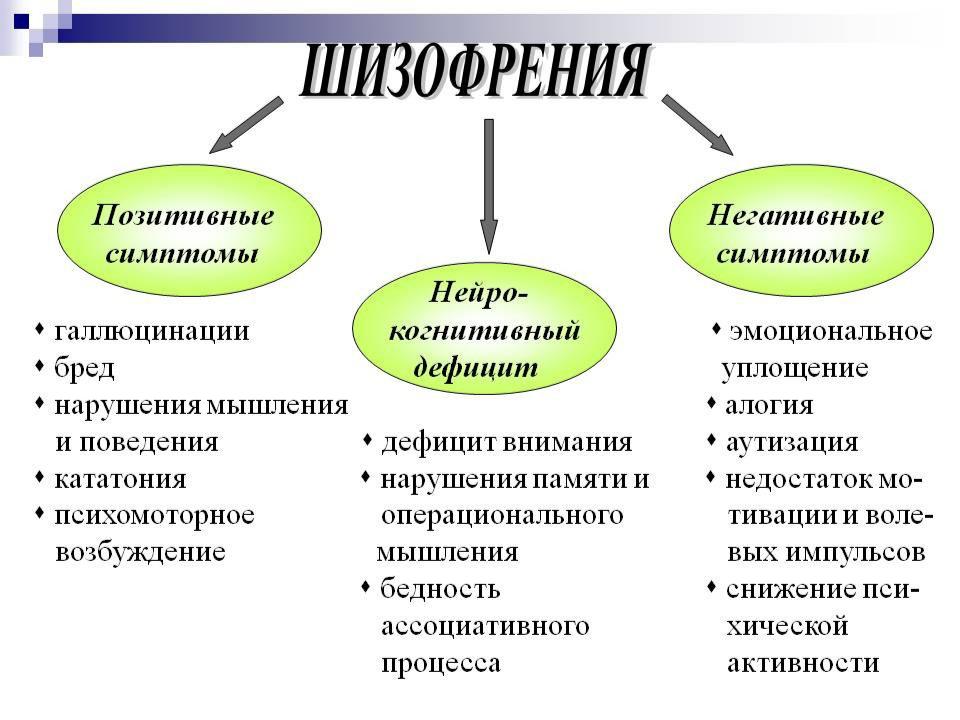 Огромное количество стрессов, причем везде: на работе, дома, большой поток различной информации, которая сыплется на человека со всех сторон и несет зачастую негативный характер, экология, неправильное питание и прочее. Про стрессы сегодня говорят практически все, и большинство людей склонны считать их причиной своих проблем, в том числе и проблем со здоровьем. А вот что означает это понятие, мало кто задумывается.
Огромное количество стрессов, причем везде: на работе, дома, большой поток различной информации, которая сыплется на человека со всех сторон и несет зачастую негативный характер, экология, неправильное питание и прочее. Про стрессы сегодня говорят практически все, и большинство людей склонны считать их причиной своих проблем, в том числе и проблем со здоровьем. А вот что означает это понятие, мало кто задумывается.
Каким же образом стресс влияет на нас?
Наш организм устроен так, что ему необходимо равновесие, и это очень мудро. Однако люди своим поведением, отношением к себе и друг другу часто нарушают это равновесие, и организму приходится постоянно работать «на грани», стремясь поддерживать нормальное течение всех физиологических и психических процессов, то есть практически не отдыхать. Воздействие стресса на организм может быть и очень вредным. Почему? Дело в том, что эта реакция организма очень древняя: ещё в каменном веке наши предки, охотясь на диких зверей, побеждали и спасали свои жизни именно благодаря воздействию стресса. В экстремальной ситуации в кровь выбрасываются гормоны, обеспечивающие поступление энергии туда, куда нужно – поэтому древние люди успевали либо убить животное, либо убежать от него, спасая свою жизнь. В наше время, хотя мы и не охотимся на опасных зверей с риском для жизни, физиологическая реакция осталась прежней. Как только в кровь выбрасываются гормоны стресса, организм приходит в боевую готовность. Стресс задуман природой для того, чтобы позволить нам совершить активные действия в очень короткий период времени, не более того. Но, в отличие от наших предков, мы не позволяем себе отдыхать и расслабляться даже когда это жизненно важно, поэтому организм находится в состоянии боевой готовности постоянно. Представьте себе, что ваш организм всё время работает так, как описано выше. Долго ли он «протянет»? Организм старается восстановить равновесие любыми путями – ему надо приспособиться к стрессу, если он затягивается. Повышается давление, снижается количество глюкозы в крови – всё это произвольно, в поисках оптимальных вариантов.
В экстремальной ситуации в кровь выбрасываются гормоны, обеспечивающие поступление энергии туда, куда нужно – поэтому древние люди успевали либо убить животное, либо убежать от него, спасая свою жизнь. В наше время, хотя мы и не охотимся на опасных зверей с риском для жизни, физиологическая реакция осталась прежней. Как только в кровь выбрасываются гормоны стресса, организм приходит в боевую готовность. Стресс задуман природой для того, чтобы позволить нам совершить активные действия в очень короткий период времени, не более того. Но, в отличие от наших предков, мы не позволяем себе отдыхать и расслабляться даже когда это жизненно важно, поэтому организм находится в состоянии боевой готовности постоянно. Представьте себе, что ваш организм всё время работает так, как описано выше. Долго ли он «протянет»? Организм старается восстановить равновесие любыми путями – ему надо приспособиться к стрессу, если он затягивается. Повышается давление, снижается количество глюкозы в крови – всё это произвольно, в поисках оптимальных вариантов. Но мы не даём своему организму найти эти варианты, постоянно добавляем ему проблем. Например, начинаем бесконтрольно принимать химические лекарства, пытаясь с их помощью «гасить» стресс. А получается ещё хуже… Находясь в состоянии затяжного стресса, мы ослабляем свой иммунитет. Иммунная система, постоянно находясь в состоянии боевой готовности, не может уделить внимание борьбе с инфекциями, простудами или развивающейся онкологией. А привычка «заедать» стресс разными «вкусностями», продающимися в готовом виде в магазинах, добавляет проблем перегруженному организму, истощая последние запасы энергии. При этом нарушается нормальный аппетит, масса тела снижается или, наоборот, повышается. Человек ощущает постоянную усталость, настроение часто меняется – возникает беспричинное волнение или подавленность. Если не остановить этот разрушительный процесс, то наша жизнь будет ухудшаться, пока не превратится в кошмар.
Но мы не даём своему организму найти эти варианты, постоянно добавляем ему проблем. Например, начинаем бесконтрольно принимать химические лекарства, пытаясь с их помощью «гасить» стресс. А получается ещё хуже… Находясь в состоянии затяжного стресса, мы ослабляем свой иммунитет. Иммунная система, постоянно находясь в состоянии боевой готовности, не может уделить внимание борьбе с инфекциями, простудами или развивающейся онкологией. А привычка «заедать» стресс разными «вкусностями», продающимися в готовом виде в магазинах, добавляет проблем перегруженному организму, истощая последние запасы энергии. При этом нарушается нормальный аппетит, масса тела снижается или, наоборот, повышается. Человек ощущает постоянную усталость, настроение часто меняется – возникает беспричинное волнение или подавленность. Если не остановить этот разрушительный процесс, то наша жизнь будет ухудшаться, пока не превратится в кошмар.
Какие же расстройства психического здоровья встречаются чаще всего?
Ошибочно думать, что психические расстройства – это только шизофрения и другие психозы. Львиная доля психических расстройств – это невротические и тревожные расстройства, патология характера, аффективные и психосоматические нарушения. Кстати, в последнее время число неврозов и депрессивных расстройств возрастает. Каждый из нас сталкивается с негативными периодами стресса и горя, но симптомы психического расстройства наблюдаются гораздо дольше и часто не связаны с реакцией на ежедневные события. Когда эти симптомы набирают силу, достаточную для того, чтобы мешать нормальному функционированию человека, их можно рассматривать в качестве психического или психологического заболевания. К примеру, человек с клинической депрессией постоянно будет чувствовать сильную грусть, плохое настроение, тоску, причем совершенно безосновательно. Такие симптомы обычно развиваются в течение нескольких недель или месяцев, иногда это может происходить и гораздо быстрее. Проблемы психического здоровья определяются и классифицируются для того, чтобы помочь экспертам назначать правильный уход и лечение пациентам.
Львиная доля психических расстройств – это невротические и тревожные расстройства, патология характера, аффективные и психосоматические нарушения. Кстати, в последнее время число неврозов и депрессивных расстройств возрастает. Каждый из нас сталкивается с негативными периодами стресса и горя, но симптомы психического расстройства наблюдаются гораздо дольше и часто не связаны с реакцией на ежедневные события. Когда эти симптомы набирают силу, достаточную для того, чтобы мешать нормальному функционированию человека, их можно рассматривать в качестве психического или психологического заболевания. К примеру, человек с клинической депрессией постоянно будет чувствовать сильную грусть, плохое настроение, тоску, причем совершенно безосновательно. Такие симптомы обычно развиваются в течение нескольких недель или месяцев, иногда это может происходить и гораздо быстрее. Проблемы психического здоровья определяются и классифицируются для того, чтобы помочь экспертам назначать правильный уход и лечение пациентам. Невротические расстройства – крайние формы «нормальных» эмоциональных переживаний, таких как депрессия, тревога или обсессивно-компульсивное расстройство (развитие навязчивых мыслей, воспоминаний, движений и действий, а также разнообразные патологические страхи). Примерно каждый десятый человек сталкивается с подобными расстройствами в тот или иной момент времени. Психотические симптомы встречаются гораздо реже – у одного человека из 100. Они искажают восприятие реальности, влияя на мысли и суждения. К счастью, большинство людей с невротическими расстройствами при правильном подходе выздоравливают или учатся жить с проблемой, особенно если диагноз поставлен на ранних стадиях.
Невротические расстройства – крайние формы «нормальных» эмоциональных переживаний, таких как депрессия, тревога или обсессивно-компульсивное расстройство (развитие навязчивых мыслей, воспоминаний, движений и действий, а также разнообразные патологические страхи). Примерно каждый десятый человек сталкивается с подобными расстройствами в тот или иной момент времени. Психотические симптомы встречаются гораздо реже – у одного человека из 100. Они искажают восприятие реальности, влияя на мысли и суждения. К счастью, большинство людей с невротическими расстройствами при правильном подходе выздоравливают или учатся жить с проблемой, особенно если диагноз поставлен на ранних стадиях.
Как не допустить развития неврозов и сохранить психическое здоровье? Как бороться со стрессом?
Повлиять на большинство внешних факторов, вызывающих стресс, сложно, то помочь своему организму может каждый – было бы желание. Ведь организму, находимся мы под действием стресса или нет, нужно работать – у него нет выходных дней, и отпуск он взять не может. Предупреждение стрессов является лучшим средством борьбы с ними. И хотя мы не в состоянии полностью избавиться от стрессов, правильно бороться с ними можно научиться. Исследования показали, что наиболее эффективными для выработки в организме устойчивости к стрессам являются упражнения, связанные с тренировкой дыхания – бег, ходьба. Также научитесь расслабляться физически. Со временем вы заметите, что при этом расслабляетесь и психологически. Находите время для отдыха. Это могут быть и спортивные игры, и занятия с детьми, и просто гуляние по парку. Главное, чтобы вы при этом хоть немного отвлеклись от повседневных забот и отдохнули. Помогает бороться со стрессом и снижение потребления стимуляторов, которые содержатся в кофе, алкоголе, сигаретах. Причина в том, что организм на любой стимулятор реагирует, как на встряску. Если у вас есть вредные привычки, начните борьбу с ними. Следите за своим рационом питания. Старайтесь придерживаться одного и того же времени приема пищи. Здоровая пища поможет лучше чувствовать себя физически.
Предупреждение стрессов является лучшим средством борьбы с ними. И хотя мы не в состоянии полностью избавиться от стрессов, правильно бороться с ними можно научиться. Исследования показали, что наиболее эффективными для выработки в организме устойчивости к стрессам являются упражнения, связанные с тренировкой дыхания – бег, ходьба. Также научитесь расслабляться физически. Со временем вы заметите, что при этом расслабляетесь и психологически. Находите время для отдыха. Это могут быть и спортивные игры, и занятия с детьми, и просто гуляние по парку. Главное, чтобы вы при этом хоть немного отвлеклись от повседневных забот и отдохнули. Помогает бороться со стрессом и снижение потребления стимуляторов, которые содержатся в кофе, алкоголе, сигаретах. Причина в том, что организм на любой стимулятор реагирует, как на встряску. Если у вас есть вредные привычки, начните борьбу с ними. Следите за своим рационом питания. Старайтесь придерживаться одного и того же времени приема пищи. Здоровая пища поможет лучше чувствовать себя физически. Если вас постоянно беспокоят стрессы, замучила бессонница, тревожные ощущения, не стесняйтесь обратиться за помощью к психологу, психиатру или психотерапевту. Не замыкайтесь в себе: если проблема обговорена, она не будет постоянно вас преследовать. Научитесь отвлекаться от негативных мыслей. Кроме того, следует научиться управлять своим временем. У каждого бывают моменты, когда наваливается очень много работы, и неизбежны перегрузки. Правильное планирование рабочего и личного времени поможет вам избежать ненужных эмоциональных и физических перегрузок. Есть и другие способы защитить себя от стресса и справиться с его последствиями. Например, следует всегда ставить перед собой чёткие и ясные цели. Не нужно переживать по поводу глобальных проблем, решение которых вам не под силу. Массаж, акупунктура, визуализация, гимнастика и медитация, дыхательные упражнения и водные процедуры – всё это тоже помогает. Когда в жизни случаются неприятные моменты, не обвиняйте никого, особенно себя. Лучше подумайте, почему это с вами произошло, чему вы можете научиться благодаря этой ситуации? Если не допускать негативной реакции, стрессов будет становиться всё меньше.
Если вас постоянно беспокоят стрессы, замучила бессонница, тревожные ощущения, не стесняйтесь обратиться за помощью к психологу, психиатру или психотерапевту. Не замыкайтесь в себе: если проблема обговорена, она не будет постоянно вас преследовать. Научитесь отвлекаться от негативных мыслей. Кроме того, следует научиться управлять своим временем. У каждого бывают моменты, когда наваливается очень много работы, и неизбежны перегрузки. Правильное планирование рабочего и личного времени поможет вам избежать ненужных эмоциональных и физических перегрузок. Есть и другие способы защитить себя от стресса и справиться с его последствиями. Например, следует всегда ставить перед собой чёткие и ясные цели. Не нужно переживать по поводу глобальных проблем, решение которых вам не под силу. Массаж, акупунктура, визуализация, гимнастика и медитация, дыхательные упражнения и водные процедуры – всё это тоже помогает. Когда в жизни случаются неприятные моменты, не обвиняйте никого, особенно себя. Лучше подумайте, почему это с вами произошло, чему вы можете научиться благодаря этой ситуации? Если не допускать негативной реакции, стрессов будет становиться всё меньше. Кстати, утверждение, что смех является лучшим лекарством, абсолютно верно. Разумеется, когда вы расстроены, смеяться совсем не хочется, но попробовать стоит. Попробуйте включить весёлую музыку или посмотреть смешной фильм.
Кстати, утверждение, что смех является лучшим лекарством, абсолютно верно. Разумеется, когда вы расстроены, смеяться совсем не хочется, но попробовать стоит. Попробуйте включить весёлую музыку или посмотреть смешной фильм.
120 фильмов о душевных расстройствах. Посмотри и найди у себя все — Что посмотреть
Фильмы о психических расстройствах ужасно интересны, прежде всего тем, что персонажи в них ведут себя вообще не как все. А еще это такой эмоциональный туризм — посмотрели как все может быть плохо, порадовались, что у нас не так и давай жить дальше.
Предлагаем вам список фильмов, классифицированых по болезням, про которые они сняты. Это настоящая энциклопедия психиатра, будьте осторожны, можно нечаянно найти у себя все.
Агорафобия1. Имитатор (1995)
2. Обнаженный страх (1999)
3. Застывший от страха (2000)
4. Влюблённый Тома (2000)
Влюблённый Тома (2000)
5. Общественное достояние (2003)
Расстройства аутистического спектра6. Мальчик, который умел летать (1986)
7. Человек дождя (1988)
8. Карточный домик (1993)
9. Куб (1997)
10. Меркурий в опасности (1998)
11. Без ума от любви (2005)
12. Снежный пирог (2006)
13. Бен Икс (2007)
14. Чёрный шар (2008)
15. Адам (2009)
16. Меня зовут Кхан (2010)
17. Тэмпл Грандин (2010)
18. Теория большого взрыва (с 2007)
Биполярное аффективное расстройство (маниакально-депрессивный психоз)19. Мистер Джонс (1993)
20. Поллок (2001)
21. Сильвия (2003)
22. Безумная любовь (1935)
23. Заклинатель лошадей (1998)
24. Майкл Клейтон (2007)
25. Информатор! (2009)
Информатор! (2009)
26. Интерьеры (1978)
27. Обыкновенные люди (1980)
28. Ангел за моим столом (1990)
29. Мясник (1997)
30. Девственницы-самоубийцы (1999)
31. Нация прозака (2001)
32. Часы (2002)
33. Убить президента. Покушение на Ричарда Никсона (2004)
34. Вероника решает умереть (2009)
Диссоциативные расстройства35. Три лица Евы (1957)
36. Психо (1960)
37. Сибил (1976)
38. Сердце ангела (1987)
39. Цвет ночи (1994)
40. Никогда не разговаривай с незнакомцами (1995)
41. Два убийцы (1998)
42. Ураган (1999)
43. Я, снова я и Ирэн (2000)
44. Две жизни (2000)
45. История двух сестёр (2003)
46. Идентификация (2003)
Идентификация (2003)
47. Гипноз (2004)
48. Тайное окно (2004)
49. Машинист (2004)
50. Игра в прятки (2005)
51. Пиджак (2005)
52. Три ключа (2007)
53. Безумный следователь (2007)
54. Беспомощный (2007)
55. Дороти Миллс (2008)
56. Тёмные этажи (2008)
57. Незваные (2009)
58. Пикок (2010)
59. Фрэнки и Элис (2010)
Расстройства личности Пограничное расстройство личности60. Сыграйте мне туманно (1971)
61. Роковое влечение (1987)
62. Ядовитый плющ (1992)
63. Увлечение без взаимности (1993)
64. Прерванная жизнь (1999)
65. Одна (Германия, 2004)
66. Хлоя (2009)
Нарциссическое расстройство личности67. Уолл-стрит (1987)
68. За что стоит умереть (1995)
Диссоциальное расстройство личности69. Заводной апельсин (1971)
70. Молчание ягнят (1991)
Молчание ягнят (1991)
71. Прирожденные убийцы (1994)
72. Американский психопат (2000)
73. Необратимость (2002)
74. Старикам тут не место (2007)
Обсессивно-компульсивное расстройство75. Секреты души (1926)
76. Люди-кошки (1942)
77. А как же Боб? (1991)
78. Лучше не бывает (1997)
79. Планета Ка-Пэкс (2001)
80. Великолепная афера (2003)
81. Грязная Любовь (2004)
82. Авиатор (2004)
83. Фиби в Стране чудес (2008)
Ретроградная амнезия84. Змеиная яма (1948)
85. Малхолланд Драйв (2001)
86. Роковое число 23 (2007)
Шизофрения87. Сквозь тусклое стекло (1961)
Сквозь тусклое стекло (1961)
88. Образы (1972)
89. Король-рыбак (1991)
90. Бенни и Джун (1993)
91. Безумие короля Георга (1994)
92. Чистый, бритый (1995)
93. Теория заговора (1997)
94. Ослёнок Джулиэн (1999)
95. Посланница: История Жанны д’Арк (1999)
96. Игры разума (2001)
97. Донни Дарко (2001)
98. Планета Ка-Пэкс (2001)
99. Revolution 9 (2001)
100. Мэй (2002)
101. Игби идет ко дну (2002)
102. Паук (2002)
103. В руках бога (2004)
104. Паучий лес (2004)
105. Кто Вы, Мистер Брукс? (2007)
106. Солист (2008)
107. Остров проклятых (2010)
108. Черный лебедь (2010)
109. Идеальный хозяин (2010)
110. Запрещенный прием (2011)
Бредовое расстройство и другие психотические расстройства111. Отвращение (1965)
112. Король комедии (1982)
Король комедии (1982)
113. Роковое влечение (1987)
114. Ларс и настоящая девушка (2007)
115. Одержимость (2009)
Тревожный невроз116. Обыкновенные люди (1980)
117. Любовь, сбивающая с ног (2002)
118. Миссис Даллоуэй (1997)
119. Девятая сессия (2001)
120. Эллинг (2001)
Источник: cameralabs.org
Нашли ошибку? Выделите фрагмент и нажмите Ctrl+Enter.
Информация о болезни Альцгеймера (для больных и их близких)
Многие люди могут хоть раз в жизни встретиться с ситуацией, когда их память и внимание находится не в таком хорошем состоянии, как хотелось бы. Часто такое состояние является проходящим, и обычно сопровождает стресс, беспокойство, депрессию или нарушения сна.
С возрастом люди все чаще встречаются с проблемами памяти. Это может быть как естественным проявлением старения, так и признаком болезни. В большинстве случаев возрастное изменение не вызывает серьезных проблем в повседневной жизни. Если же постоянное забывание начинает мешать повседневной жизни человека, и он не может справиться с ранее выполненными действиями, это может быть проявлением деменции.
Это может быть как естественным проявлением старения, так и признаком болезни. В большинстве случаев возрастное изменение не вызывает серьезных проблем в повседневной жизни. Если же постоянное забывание начинает мешать повседневной жизни человека, и он не может справиться с ранее выполненными действиями, это может быть проявлением деменции.
Деменция — это нарастающее ухудшение памяти, умственных способностей и способности справляться с ежедневными делами, которое приводит к такому состоянию, когда человек не может справиться без посторонней помощи.
Существует несколько причин деменции, и чаще всего причиной является болезнь Альцгеймера.
Болезнь Альцгеймера — это хроническое заболевание нервной системы, которое впервые было описано доктором Алоисом Альцгеймером в 1906 году. Болезнь получила свое название по его имени. Заболевание вызывает медленное повреждение нейронов и отмирание тканей мозга. Из-за заболевания постепенно ухудшаются память, умственные способности, а также снижается способность справляться с ежедневными делами.
Другими причинами деменции могут быть, например, рецидивирующее цереброваскулярное расстройство (сосудистая деменция), дегенерация лобной и височной доли (фронтотемпоральная деменция) и болезнь Паркинсона, протекающая долгое время.
Иногда к снижению умственных способностей приводит тяжелая почечная или печеночная недостаточность, недостаточность щитовидной железы, опухоли или травмы мозга. Если врач подозревает наличие у человека с нарушениями памяти наличие вышеупомянутых заболеваний, он может провести необходимые тесты и обследования, чтобы исключить эти заболевания.
Диагноз болезни Альцгеймера не может быть подтвержден анализом крови. Снижение объема мозга можно увидеть при обследовании мозга.
В связи с старением популяции увеличивается и частота заболеваемости болезнью Альцгеймера. Поэтому очень важно повысить информированность общества о данной болезни. Лечение болезни Альцгеймера помогает замедлить течение заболевания, поэтому очень важно обратиться к врачу как можно раньше.
Руководство для пациентов, которое Вы держите в руках, предназначено для пациентов с болезнью Альцгеймера и их близких, а также и для всех других заинтересованных сторон. Целью руководства является помощь людям с болезнью Альцгеймера и их близким в понимании характера заболевания, ее диагностики и поиске подходящих решения в случае возникновения проблем. Целостные знания о болезни помогают распознать болезнь как можно раньше, и благодаря этому мы сможем лучше понимать проблемы пациента и оказывать ему эффективную помощь.
Ацетилхолин – транспортное вещество, при помощи которого происходит связь между клетками мозга. Болезнь Альцгейемера вызывает нехватку ацетилхолина в мозгу.
Деменция – это усугубляющееся ухудшение памяти, умственных способностей и способности справляться с ежедневными делами, которое приводит к такому состоянию, что человек нуждается в посторонней помощи.
Попечительство – правовые отношения, в которых суд назначает попечителя человеку с ограниченной дееспособностью (подопечному) для защиты его личных и имущественных прав лица и для осуществления конкретных действий, предусмотренных законом и предусмотренных судом для защиты и благополучия лиц.
Глутамат – транспортное вещество, при помощи которого происходит связь между клетками мозга. Причиной болезни Альцгейемера является излишнее освобождение глутамата в мозгу.
Первичный опекун (англ. primary caregiver) — человек, близкий к пациенту или какое-либо другое лицо, ответственное за благополучие пациента.
Дееспособность – способность человека самостоятельно совершать действующие сделки. Наличие дееспособности подразумевает, что человек может адекватно понимать смысл своих действий.
Краткое обследование психического статуса – это скринингтест, используемый для диагностики деменции и оценки тяжести заболевания.
|
Запускающие механизмы для болезни Альцгеймера еще не выяснены до конца. Болезнь Альцгеймера с ранним началом может впервые проявиться ранее 65 лет и может быть связана с наследственностью. Если у вас есть родственники с болезнью Альцгеймера и у вас есть вопросы о наследственности заболевания, рекомендуется проконсультироваться с генетиком.

Болезнь Альцгеймера с поздним началом встречается гораздо чаще, чем болезнь Альцгеймера с ранним началом. Неизвестно, почему у некоторых людей развивается болезнь Альцгеймера, а у других мышление остается ясным до конца жизни. Свою роль, вероятно, играют и факторы наследственности и окружающей среды, а также образ жизни. Самым точно определенным фактором риска является возраст. В качестве способствующих факторов риска еще приводят курение и депрессию, возникшую в среднем возрасте. Известно, что умеренная физическая активность, здоровое питание и общение имеют хороший эффект как на психическое, так и на физическое здоровье, но они не защищают от развития болезни Альцгеймера.
Характерные для болезни Альцгеймера изменения возникают в ткани мозга уже за десятки лет до проявления симптомов болезни. Откладывающиеся в ткани мозга патологические белки (амилоидные и тау-белки) нарушают работу нервных клеток, что приводит в конце концов к отмиранию нервной ткани (атрофии).
Ухудшение памяти является наиболее распространенным симптомом болезни Альцгеймера.
 Сначала его бывает трудно отличить от нормального, связанного с возрастом (например, трудности с вспоминанием имен и лиц). При заболевании начинают забывать мелкие детали: теряются ключи и документы, при выходе из дома забывают его закрывать, при приготовлении пищи посуда с едой забывается на плите или газовый кран остается открытым, уже много времени используемые рецепты блюд начинают путаться при приготовлении и вкус еды становится уже не такой как прежде, действия, связанные с приведением дома в порядок, больше не удаются и т.д. (см. Рисунок 1).
Сначала его бывает трудно отличить от нормального, связанного с возрастом (например, трудности с вспоминанием имен и лиц). При заболевании начинают забывать мелкие детали: теряются ключи и документы, при выходе из дома забывают его закрывать, при приготовлении пищи посуда с едой забывается на плите или газовый кран остается открытым, уже много времени используемые рецепты блюд начинают путаться при приготовлении и вкус еды становится уже не такой как прежде, действия, связанные с приведением дома в порядок, больше не удаются и т.д. (см. Рисунок 1).У людей с высоким уровнем образования и занимающихся умственным трудом первыми признаками заболевания могут проявиться позже, поскольку их мозг лучше справляется с изменениями в нем. Проявление болезни индивидуально у каждого человека. Некоторым людям на ранней стадии может быть трудно найти слова, распознать лица и предметы, найти правильный путь в знакомом месте, понять и принять решения, а расстройство памяти может произойти позже.
Рисунок 1. Изменения, связанные с болезнью Альцгеймера
Изменения, связанные с болезнью Альцгеймера
В зависимости от тяжести заболевания его течение можно разделить на периоды: в начале заболевания развивается легкая деменция, дальше развивается умеренное нарушение памяти, а в поздний период заболевания это уже тяжелая деменция (см. Приложение 1).
В начале заболевания человек часто сам замечает свои проблемы. В течение этого периода человек может понять свое состояние, он может самостоятельно искать помощь и справляться с большей частью своей повседневной деятельности. Этот период должен быть лучшим временем для диагностики болезни.
- Когда расстройство памяти и забывчивость усугубляются, человек может повторять одну и ту же историю, задавать одни и те же вопросы, забывать ответы на них, забывать даты, свои обещания и обязательства (например, оплату счетов). При походе в магазин забывается покупка необходимых вещей.
- Может случиться так, что человек начинает небрежно обращаться с деньгами и покупает ненужные вещи вместо необходимых.

- Навыки ведения домашнего хозяйства забываются и их на выполнение требуется больше времени (например, все труднее справиться с готовкой, уборкой, ремонтом и строительством, стиркой белья, качество проведенных действий ухудшается и результат становится с каждым разом все более упрощенным).
- Больной больше не может обучаться новым видам деятельности (например, использование нового телефона, открытие нового дверного замка и т. д.).
- Часто возникает равнодушие и потеря интересов, теряется желание убираться дома и посещать друзей.
- Ухудшается уход за собой — ранее всегда ухоженная прическа и со вкусом выбранная одежда становятся все более небрежными.
По мере прогрессирования болезни способность к критической оценке и внимание еще более снижаются, а ухудшение памяти на- чинает выражаться все более сильнее. Люди с болезнью Альцгеймера забывает дату, день недели и года, забывает свой адрес и место, где они находятся в настоящее время. В большинстве случаев пациенты не замечают изменения вокруг и в себе, хотя иногда могут быть моменты прояснения, когда понимание более ясное.
В большинстве случаев пациенты не замечают изменения вокруг и в себе, хотя иногда могут быть моменты прояснения, когда понимание более ясное.
- Появляются трудности в распознавании знакомых, предметов и мест. Часто путаются в знакомых местах.
- Действовать в новых ситуациях становится все труднее, возникает тревожность.
- Оценка времени может уменьшаться/исчезать.
- Больному становится все труднее справляться с повседневными делами, это требует все больше времени (например, оплата счетов и операции с деньгами, приготовление еды, одевание, прием пищи, посещение туалета).
- Могут возникнуть и расстройства психики и поведения (подозрения, припрятывание вещей, агрессия, вскрикивания).
- Постепенно уменьшается способность узнавать своих близких. Суточный ритм нарушается, формируются расстройства сна. Часто человек более активен по вечерам и ночью, когда он кличет и блуждает.
 Тем важнее становится невербальное общение с близкими — тон голоса, выражение лица, жесты. Все прежние навыки человека исчезают, и он больше не может встать с постели, одеваться, ходить, посещать туалет или принимать пищу.
Тем важнее становится невербальное общение с близкими — тон голоса, выражение лица, жесты. Все прежние навыки человека исчезают, и он больше не может встать с постели, одеваться, ходить, посещать туалет или принимать пищу.При нарушении памяти и умственных способностей, а также ухудшении обычно хорошо выполняемых навыков рекомендуется прежде всего обратиться к семейному врачу (см. рисунок 2). При возможности больному нужно прийти к врачу вместе с близким человеком, который поможет описать изменения в качестве стороннего наблюдателя, это поможет подтверждению диагноза. Больной сам может недооценивать некоторые проблемы или забыть поделиться ими с врачом. Врач может попросить близкого человека заполнить вопросник о поведении пациента и его ежедневной активности в течении последних шести месяцев.
Расскажите семейному врачу:
- в чем основная проблема, из-за которой Вы обращаетесь к врачу?
- как долго проявляются данные проблемы?
- что было первым признаком того, что что-то не так?
- как изменилось поведение человека?
- насколько он нуждается в посторонней помощи в повседневной жизни?
- присутствуют ли у него перепады настроения, мысли о самоубийстве, радостях, агрессивном поведении?
- есть ли сопутствующие заболевания и какие лекарства, включая пищевые добавки, он потребляет?
- как и в каком возрасте проявлялась деменция среди членов семьи?
 Mini Mental State Examination, MMSE). При помощи теста оценивается способность ориентироваться в пространстве и времени, также оцениваются внимание и память, а также способность спланировать деятельность, необходимую для задания. Максимальное количество баллов в тесте — 30, на деменцию будет указывать результат 24 и менее. Для анализа результатов врач учитывает уровень образования пациента, знания языков и другие возможные факторы, влияющие на уровень выполнения заданий (например, расстройства слуха и зрения). При помощи теста можно определить степень тяжести деменции (легкая, умеренная, тя- желая) (см. Приложение 1).
Mini Mental State Examination, MMSE). При помощи теста оценивается способность ориентироваться в пространстве и времени, также оцениваются внимание и память, а также способность спланировать деятельность, необходимую для задания. Максимальное количество баллов в тесте — 30, на деменцию будет указывать результат 24 и менее. Для анализа результатов врач учитывает уровень образования пациента, знания языков и другие возможные факторы, влияющие на уровень выполнения заданий (например, расстройства слуха и зрения). При помощи теста можно определить степень тяжести деменции (легкая, умеренная, тя- желая) (см. Приложение 1).Для диагностики болезни Альцгеймера недостаточно только проведения теста. Тест также не дает информацию о причинах нарушения памяти. Для этого будет необходимо проведение дополнительных обследований.
При помощи анализа крови можно исследовать, являются ли причиной проблемы с памятью какие-либо другие заболевания – такие, например, как пониженная функция щитовидной железы, малокровие (анемия), недостаток витаминов, инфекционные заболевания (например, боррелиоз, сифилис, СПИД) и др. При правильном лечении приведенных выше заболеваний нарушения памяти могут в той или иной степени отступить.
При правильном лечении приведенных выше заболеваний нарушения памяти могут в той или иной степени отступить.
При необходимости семейный врач направляет пациента на прием к специалисту, занимающимся нарушениями памяти (невролог, психиатр, гериатр).
Больному с подозрением на болезнь Альцгеймера проводится обзорное обследование головы (компьютерная томография или магнитно-резонансная томография), чтобы исключить другие болезни мозга (например опухоль мозга, хроническое кровоизлияние, гидроцефалия).
Если диагноз остается невыясненным, врач может направить пациента на нейропсихологическое обследование, которое проводит клинический психолог. Тесты, проведенные в ходе обследования, помогут определить точно, какой из видов нарушений памяти присутствуют у больного. Нейропсихологическое обследование дает хорошие результаты только в случае пациентов с легким деменционным синдромом и пациентов с ранним началом заболевания. Для пациентов, находящихся в поздней стадии заболевания тесты могут оказаться слишком тяжелыми и утомительными.
Рисунок 2. Сотрудничество пациента со специалистами из разных областей
Лечение болезни Альцгеймера замедляет ее развитие. Чем раньше обнаруживают заболевание и начинают лечение, тем дольше сохраняется способность пациента справляться с повседневной деятельностью. Так у близких и ухаживающих лиц остается больше времени, чтобы приспособится к изменяющемуся образу жизни и продумать самые важные вопросы, неизбежно возникающие в конце жизни.
Болезнь Альцгеймера прогрессирует медленно. Поздняя стадия заболевания формируется в течение в среднем от пяти до десяти лет. Такое состояние считается стадией конца жизни, которую невозможно излечить и продлевание жизни различными медицинскими процедурами не считается этически приемлемым.
Поскольку причина заболевания неясна, предотвратить его невозможно. Полноценное разнообразное питание, умеренная физическая активность, социальная активность, умственная работа и хобби (например, театр, решение кроссвордов, танцы, рыбалка, походы, путешествия, походы за грибами и др.
 ) хорошо влияют на душевное и физическое состояние и помогают уменьшить риск возникновения болезни Альцгеймера. Исследованиями не было доказано, что употребление витаминов и пищевых добавок помогает предотвратить возникновение заболевания.
) хорошо влияют на душевное и физическое состояние и помогают уменьшить риск возникновения болезни Альцгеймера. Исследованиями не было доказано, что употребление витаминов и пищевых добавок помогает предотвратить возникновение заболевания.
Больным рекомендуется есть разнообразную полноценную пищу (см. Рисунок 3). Они не должны придерживаться какой-либо специальной диеты. В пирамиде питания можно посмотреть, какие продукты и в каком количестве рекомендуется употреблять в пищу.
Рисунок 3. Пирамида питания (подробнее на сайте http://toitumine.ee/ru/kak-pravilno-pitatsya/rekomendatsii-v-oblasti-pitaniya-i-piramida-%20pitaniya)
У пациентов с болезнью Альцгеймера часто возникает риск снижения веса. Они могут забывать о приеме пищи и не замечать чувство голода. Снижению аппетита могут способствовать снижение физической активности, некоторые лекарства, снижение обоняния и вкуса. Причиной этого может быть плохо установленные протезы, а также то, что больные не узнают еду и др. Таким образом больные могут слишком сильно похудеть и потерять мышечную массу, что, в свою очередь, увеличивает риск падения и возникновения других заболеваний. Поэтому рекомендуется прием богатой белком пищи и предотвращение снижения веса. При уменьшении аппетита могут помочь белковые пищевые добавки (белковые порошки или напитки), продаваемые в аптеках, а также более частый прием пищи в виде небольших порций. Важную роль играет и достаточное потребление жидкости.
Таким образом больные могут слишком сильно похудеть и потерять мышечную массу, что, в свою очередь, увеличивает риск падения и возникновения других заболеваний. Поэтому рекомендуется прием богатой белком пищи и предотвращение снижения веса. При уменьшении аппетита могут помочь белковые пищевые добавки (белковые порошки или напитки), продаваемые в аптеках, а также более частый прием пищи в виде небольших порций. Важную роль играет и достаточное потребление жидкости.
С другой стороны, есть случаи, когда проявлялся чрезмерный аппетит из-за потери/уменьшения чувства сытости. Некоторые люди с болезнью Альцгеймера едят слишком много сладкого. Больные должны стараться питаться полноценно и разнообразно, и совершать небольшие перекусы между основными приемами пищи. В то же время чрезмерное ограничение пищи может вызвать у больного беспокойство и раздражение.
Во время прогрессирования болезни Альцгеймера больные не могут больше самостоятельно использовать кухонные принадлежности и готовить пищу из-за постепенного угасания навыков. Здесь могут помочь заранее приготовленная еда, напоминание о приеме пищи. Лучше всего проводить совместные трапезы. В случае расстройств глотания пищу можно заранее измельчить или разделить на небольшие кусочки, напитки лучше загустить.
Здесь могут помочь заранее приготовленная еда, напоминание о приеме пищи. Лучше всего проводить совместные трапезы. В случае расстройств глотания пищу можно заранее измельчить или разделить на небольшие кусочки, напитки лучше загустить.
Существует два типа возможностей лечения для больных с нарушениями памяти: поддерживающие методы лечения и лечение лекарствами (см. Рисунок 4). В обоих случаях целью является улучшение качества жизни больного и его близких, удержание имеющегося уровня навыков и как можно более долгое сохранение на одном уровне способности справляться с повседневными делами.
Рисунок 4. Лечение болезни Альцгеймера
Поддерживающие методы лечения
Среди возможных видов лечения болезни Альцгеймера особенно отмечают важность разных видов творческой деятельности. Постоянное общение и деятельность замедляют усугубление расстройств речи, внимания и поведения. Человек с болезнью Альцгеймера думает медленнее и может не понимать более сложную речь.
 Во время беседы нужно запастись терпением, на раздражаться из-за повторяющихся вопросов больного, или его неуместных или «детских» заявлений. Желательно говорить медленно и простыми фразами, избегать командного, повышенного или раз- драженного тона речи.
Во время беседы нужно запастись терпением, на раздражаться из-за повторяющихся вопросов больного, или его неуместных или «детских» заявлений. Желательно говорить медленно и простыми фразами, избегать командного, повышенного или раз- драженного тона речи.Больным со средним и умеренным расстройством памяти рекомендуются разные игры, уход за садом или домашними животными, музыкальная, художественная или ароматическая терапия, приготовление еды и другие активизирующие виды деятельности. Разносторонняя физическая активность улучшает скорость походки, крепости организма, силу мышц, равновесие, душевное состояние и благоприятствует лучшей способности справляться с повседневной деятельностью.
Прослушивание любимой знакомой музыки может вызвать поло- жительные эмоции и воспоминания и таким образом хорошо влиять на настроение и качество жизни. Не имеет значения, какую музыку слушать — самое главное, что она нравилась человеку!
Важно продолжать заниматься уже имеющимися увлечениями. Если человек раньше играл на каком-либо музыкальном инструменте, нужно продолжать игру на нем. Это хороший способ стимулировать работу мозга и поддерживать хорошее настроение. Вышеописанные виды деятельности просты и подходят как больным так и их близким.
Если человек раньше играл на каком-либо музыкальном инструменте, нужно продолжать игру на нем. Это хороший способ стимулировать работу мозга и поддерживать хорошее настроение. Вышеописанные виды деятельности просты и подходят как больным так и их близким.
Лекарства
Лекарства могут помочь сохранить память и притормозить исчезновение имеющихся навыков. На происходящий вследствие болезни процесс отмирания нервных клеток невозможно повлиять лекарствами.
В процессе работы памяти важную роль играет ацетилхолин, который отвечает за связь между нервными клетками. Причиной болезни Альцгейемера является недостаток ацетилхолина в мозгу. В начальной стадии болезни обычно лечение начинают с донепезила, который приостанавливает распад ацетилхолина. В начале лечения иногда могут проявиться побочные действия — чувство тошноты, рвота, понос, головокружение, снижение веса, замедление ритма сердца и кратковременная потеря сознания. Для уменьшения побочных действий лечение начинают с небольших доз и обычно в течение первого месяца побочные действия проходят. После этого дозу лекарства можно увеличить.
После этого дозу лекарства можно увеличить.
Для больных с болезнью Альцгеймера с высокой степенью тяжести в качестве препарата первого выбора используется мемантин, который можно комбинировать с донепезилом. Точно не известно, как именно мемантин помогает сохранить приобретенные навыки. Однако было обнаружено, что в случае болезни Альцгеймера у больных в мозгу возникает излишнее освобождение транспортного вещества глутамата, которое разрушает нервные клетки. Мемантин уравновешивает действие глутамата и возможно, таким образом он замедляет разрушение нервных клеток. Самым частым побочным действием мемантина является сонное, заторможенное состояние. Реже могут проявиться иллюзии или агрессивное поведение. Обо всех побочных явлениях нужно обязательно сообщить врачу и затем решить вопрос о дальнейшем использовании лекарства.
Донепезил и/или мемантин эффективны не во всех случаях. При прогрессировании болезни эффективность лекарств уменьшается. Поэтому врач должен регулярно оценивать течение болезни, эффект от лекарств и их побочные действия.
Донепезил и мемантин – это названия действующих веществ препаратов. Лекарственные препараты, содержащие данные действующие вещества, продаются под разными брендовыми названиями, однако их эффективность одинакова.
У пациентов с болезнью Альцгеймера часто встречаются расстройства психики и поведения. Они могут быть следующими:
- раздражительность
- агрессивность
- перепады настроения
- апатия
- необоснованное, чрезмерное чувство страха
- тревожность
- подозрительность (подозрение, что кто-то желает пациенту зла, и намеренно вредит каким-либо образом)
- нарушения сна (затруднения с засыпанием, нарушение суточного режима, ночные блуждания)
Важно понять, что человек с болезнью Альцгеймера не ведет себя так преднамеренно, а это вызвано его заболеванием!
Человек с болезнью Альцгеймера не всегда умеет говорить о своих проблемах, поэтому важно понять, что именно ему мешает или раздражает его. Иногда это может быть повышенная температура или чувство боли. В другой раз забывается путь в туалет или теряется навык есть бутерброд или использовать вилку. Сбой может вызвать слишком большое количество людей вокруг или ожидания других людей от больного. При прогрессировании заболевания все труднее разъяснить свои желания и чувства другим людям, не находятся правильные слова, и больной не может найти решения своих проблем. Все это может выступать в качестве раздражающих и депрессивных факторов.
Успокойте больного и говорите с ним дружественным тоном, достаточно медленно и короткими фразами. Дайте ему время для ответа, поскольку болезнь обычно замедляет процесс мышления. Раздражительность по отношению к больному может вывести его из себя, а повторное восстановление доверительных отношений может занять некоторое время.
При возникновении нарушений психики и поведения обратитесь к семейному врачу, чтобы постараться выяснить причины возникновения проблем. Не все расстройства требуют использования лекарств, иногда достаточно изменения поведения близких или ухаживающего человека (можно успокоить пациента, увести мысли в другую область, вовлечь в посильный вид деятельности и др.)
Иногда причиной изменения поведения может быть неудовлетворенные основные потребности — недостаточное питание и потребление воды: слишком мало или слишком много общения с близкими, усталость и/или нарушения сна, шум и другие факторы окружающей среды, боль или другое чувство неудобства в теле.
Иногда больной может быть агрессивным, представлять опасность себе и окружающим. В некоторых случаях может возникнуть депрессия, из-за которой повседневные дела могут оставаться невыполненными, человек становится апатичным, говорит о бессмысленно- сти жизни, теряет надежду. В таких случаях обязательно обратитесь к психиатру. Совместное проживание с людьми, страдающими от болезни Альцгеймера может быть утомительным и обременительным. Некоторые дни могут быть тяжелее других. Забота о больном не должна ложиться на плечи только одного члена семьи.
Для поддержки человека, который заботится о больном:
- Будьте в контакте с ним, спросите его, как он справляется с уходом и как ему помочь. Например, если Вы планируете пойти в торговый центр, спросите, нужно ли что-то купить для него. Спросите, можете ли Вы помочь ему по уходу за домом (приготовление еды, уход за садом).
- Дайте ему возможность продолжать занятия своими хобби и интересами. Иногда достаточно нескольких часов, чтобы он смог заняться личными делами или просто расслабиться.
- Будьте благожелательным и сочувствующим слушателем. Вы не всегда должны давать советы, но дать людям возможность поговорить об их проблемах или будничной работе.
- Читайте как можно больше о болезни Альцгеймера. Таким образом Вы сможете лучше помочь и поддержать как самого больного, так и членов его семьи.
Болезнь Альцгеймера ухудшает лечение сопутствующих хронических заболеваний и наоборот. В начале заболевания больному показаны лечебные процедуры, улучшающие качество жизни, например, операция по удалению катаракты, хирургическое лечение перелома ребер, лечение зубов, уход за ротовой полостью, приобретение слухового аппарата или очков.
Важен регулярный контроль за другими хроническими заболеваниями и их лечение, так как сердечно-сосудистая недостаточность или перепады уровня сахара в крови ухудшают нормальное питание нервных клеток. При лечении хронических заболеваний необходимо контролировать безопасный прием лекарств для предотвращения передозировки и снижения дозировки лекарств из-за нарушения памяти.
Вопрос о прекращении лечения таблетками для сохранения имеющихся навыков и качества жизни решается индивидуально, учитывая пожелания пациента. Если пациент сам не может больше решать, то учитывают пожелания его близких, при этом нужно учитывать благополучие пациента. Например, если пациент отказывается от лекарств или невозможно гарантировать их безопасное применение, то разумным решением будет прекращение такого лечения. Если у больного кроме болезни Альцгеймера есть и другое тяжелое заболевание, то прием лекарств может быть причиной дополнительных неудобств, поскольку он не улучшает качество жизни и не продлевает жизнь.
Также лечение заканчивают, если заболевание прогрессирует до такого уровня, когда больному требуется во всех действиях посторонняя помощь, он сам не может встать с кровати, не может ходить и отказывается от еды и питья.
По мере прогрессирования болезни все более важным становится лечение, которое смягчает страдания (паллиативное лечение). Его цель — сделать самочувствие пациента максимально комфортным и освободить его от мучений. Целью ухода за пациентом является ее благополучие. Благополучие обеспечивается в том числе и заботой о гигиене. Если человек постоянно находится в постели и не может самостоятельно поменять свою позу, нужно помочь ему делать это каждые три часа — таким образом можно предотвратить появление пролежней. Убедитесь, что ни одна из частей тела не прижата к жесткой поверхности — это вызывает нарушение кровоснабжения и способствует образованию пролежней. Для сухой кожи требуются кремы, при сухости во рту — увлажнение. Могут понадобиться и болеутоляющие средства. Если человек больше не может глотать самостоятельно, то не нужно продлевать его страдания и перейти на питание через вену или зонд. Организм на этом этапе угасает и больше не усваивает питательные вещества и не производит энергию.
Ухудшение памяти и умственной деятельности, а также проблемы с общением являются причиной проблем, связанных с повседневными делами. Со временем проблемы усугубляются, у разных пациентов этот процесс происходит по-разному. На него влияет вид деятельности, которой пациент занимался раньше, уровень его образования, личностные особенности, предыдущий образ жизни и течение болезни.
Близким или опекунам важно по возможности рано ввести себя в курс с необходимыми деловыми вопросами, его юридическими и денежными обязательствами. Если больной все еще самостоятелен, то можно следить за тем, правильно он оплачивает счета или помогать ему с походом в магазин. Важно сохранить дружественные и доверительные отношения.
Для людей с нарушением памяти постепенно угасает внимание и способность критически оценивать свою деятельность. В какой-то момент он не может больше правильно оценивать риски, поэтому важные дела остаются невыполненными (неоплаченные счета, неубранный дом) или возникают опасные ситуации (газовый кран забывается в открытом состоянии, неаккуратно используются рабочие инструменты, невнимательность при переходе улицы).
Прогрессирующие расстройства памяти и поведения пациента могут вызвать у обслуживающих лиц и членов семьи сильный стресс, особенно в состоянии, когда пациент сам уже не способен понять наличие проблемы. Учитывая это, близким нужно организовать помощь и уход за пациентом. Если члены семьи самостоятельно не могут ухаживать за больным, то нужно искать помощь в имеющихся социальных службах: домашний уход, центры дневного ухода, дома престарелых или использовать другие системы поддержки. Дополнительную информацию можно получить у социального работника из местного органа самоуправления.
Если члены семьи ухаживают за больным на дому, то для упрощения повседневных процедур можно воспользоваться вспомогательными средствами (например подгузниками, функциональной кроватью, инвалидной коляской или рамой для хождения). Вспомогательные средства можно купить или взять в прокат в магазинах, торгующими товарами для инвалидов. Для проката или покупки со льготой лечащий врач или семейный врач должны выдать свидетельство для получения личной карты вспомогательных средств и уведомление о необходимости в конкретном вспомогательном средстве. Больше информации можно получить у семейных врачей, социальных работников и фирм, торгующих вспомогательными средствами.
Если человек с болезнью Альцгеймера больше не может справляться самостоятельно, а родственники не могут ухаживать за ним, тогда можно найти безопасное место проживания для человека в учреждении по уходу. Информацию об учреждениях по уходу Вы можете запросить у социального работника. Если больной находится вне своего дома, то можно постараться сделать окружающее пространство схожим с домашним, чтобы он узнавал знакомые предметы, например, для этого подходят его фотографии времен юности и др. Адаптированная окружающая среда может уменьшить беспокойство пациентов с деменцией и улучшить их поведение.
Ограничение дееспособности
Идеальным вариантом является такая ситуация, когда человек с болезнью Альцгеймера еще до заболевания или в его начальной стадии принимает необходимые меры и подписывает доверенности для управления своими заключенными договорами, финансами и имуществом. По мере прогрессирования болезни он больше не может принимать четкие решения и выполнять свои обязательства. Таким образом может произойти и злоупотребление финансовыми средствами больного — например, когда соседи, родственники или незнакомцы, по отношению к которым больной вдруг становится очень доверчивым, выманивают у больного деньги, жилье или другое имущество. Иногда у больного могут быть договоры, которые необходимо отслеживать и выполнять. У близких есть возможность через суд ограничить дееспособность человека, страдающего болезнью Альцгеймера, и/или назначить определенного попечителя для совершения юридических операций, а также для защиты своих интересов, прав и собственности. Вы можете запросить информацию у социального работника из органов местного самоуправления или судебных секретарей. Вопросами попечительства людей, у которых нет родственников, занимаются органы местного самоуправления.
Вождение моторного транспортного средства
Синдром деменции, присутствующий у больных болезнью Альцгеймера — это тяжелое психическое расстройство, которое ограничивает право на управление автомобилем.
Люди с расстройством памяти не верят и часто не замечают, что их способности управлять автомобилем и другие приобретенные навыки начинают снижаться. Люди с легким нарушением памяти обычно справляются с ездой на знакомой территории, но их близкие должны регулярно оценивать ситуацию и при необходимости ограничивать доступ к автомобилю. Справку о состоянии здоровья для получения прав вождения для человека с расстройствами памяти семейный врач должен выписывать на меньший, чем обычно период времени (например, на 3-6 месяцев или на год). Каждый раз, когда справку нужно продлить, состояние ходатайствующего лица оценивается снова и, при необходимости, его направляют на нейропсихологическое обследование. Иногда могут проводиться пробные выезды для оценки навыков вождения и способности к езде на автомобиле.
Право на вождение автомобиля людей с болезнью Альцгеймера ограничивается законом о дорожном движении.
Владение оружием
Для владения оружием требуется разрешение на оружие, которое регулируется в Эстонии Законом об оружии. Для выдачи разрешения на оружие требуется медицинская справка. Синдром деменции, присутствующий у больных болезнью Альцгеймера — это тяжелое психическое расстройство, которое является противо- показанием для получения и продления разрешения на владение оружием. Близкие должны ограничить доступ к оружию для людей с болезнью Альцгеймера, поскольку они могут быть опасны для самих себя и для других.
- Договоритесь с членами семьи о том, кто будет главным ответственным за уход за больным и как будет распределяться нагрузка по уходу.
- С больным нужно стараться удерживать доверительные отношения и регулярно отслеживать его состояние и поведение.
- Ходите вместе с больным к врачу, при необходимости и в других местах.
- Обращайте внимание на изменения в состоянии больного, регулярно удаляйте из его окружения предметы, ставшие для него опасными, и создайте вокруг подопечного благоприятную для него среду.
- Отслеживайте прием лекарств. Хорошим подспорьем могут стать коробочки для лекарств, в которые можно будет положить таблетки согласно порядку приема для каждого дня. Некоторые аптеки предлагают возможность переупаковки лекарств. Так у больного и у ухаживающего персонала будет более четкая картина о приеме лекарств. Иногда может помочь пересчет имеющихся в упаковке лекарства таблеток.
- Напоминайте больному о том, что ему пора есть. Часто больные забывают самостоятельно находить и брать еду из холодильника. При возможности ешьте вместе и следите, чтобы подопечный мог справиться с согреванием еды или с применением кухонной техники. Для обеспечения безопасности проконтролируйте, выключены ли бытовые приборы после их использования.
- Старайтесь создать больному четкий план дня и помогите ему сформировать из него соблюдаемый режим, рутину. Поместите план дня на видное место в доме, например, на дверь холодильника. При обеспечении необходимой физической, психической и социальной активности, режима питания, ухода за собой и коллективной деятельности (это может быть совместный просмотр фотографий и припоминание запечатленных на них событий, совместные трапезы, чтение книг и др.) всегда учитывайте реальные возможности больного и его пожелания.
- Отслеживайте, с кем общается человек с болезнью Альцгеймера. Человек с болезнью Альцгеймера может быть легко внушаемым и доверчивым по отношению к чужим людям, поэтому его можно легко использовать. Его доверием могут злоупотреблять и знакомые.
- Старайтесь избегать конфликтов. Больной может и сам своим поведением использовать в своих целях родных, плохо обращаться с ними, манипулировать. В случае проблем проконсультируйтесь с социальным работником.
- Не приносите алкоголь в свой дом или не принимайте его вместе с больным. Прием алкоголя вызывает конфликты и поведенческие расстройства, а также недоразумения с близкими и знакомыми.
- Если близкий больному человек чувствует, что ему требуется профессиональная помощь в вопросах психического здоровья, то лучше найти возможность проконсультироваться на данную тему. Подробную информацию можно получить у своего врача или зайти на тематические сайты в интернете.
- Людям с болезнью Альцгеймера лучше звонить почаще, напоминать им о делах из плана дня и проверять, совершил ли он их. Ежедневная деятельность может быть облегчена путем размещения этикеток на дверях. Подчеркните необходимость ухода за собой, важность общения с друзьями и семьей и, при необходимости, о возможностях получения помощи.
Дополнительная информация в интернете на эстонском языке:
Другие материалы и издания:
- „Käsiraamat dementsete haigete hooldajale“, Ülla Linnamägi, Mark Braschinsky, Kai Saks, Eve Võrk, Terje Lääts. Iloprint, 2008.
- Eesti toitumis- ja liikumissoovitused, 2015, kättesaadav: www.tai.ee.
- Juhtimisõiguse ja relvalubade alane seadusandlus, kättesaadav: www.riigiteataja.ee.
- „Elu dementsusega“, Angela Caughey. Petrone Print, 2017.
- „Siiski veel Alice“, Lisa Genova. Kunst, 2016
- „Loomulik vananemine ja dementsus“, Anna Follestad. TEA Kirjastus, 2016
- „Mul on Alzheimer. Minu isa lugu“, Stella Braam. Tammerraamat, 2008.
Дополнительная информация в интернете на английском языке:
- Aссоциация болезни Альцгеймера, интернет-сайт: www.alz.org.
- Ассоциация болезни Альцгеймера Великобритании, интернет-сайт: www.alzheimers.org.uk.
Дополнительная информация в интернете на русском языке:
Дополнительная информация в интернете на немецком языке:
| Количество баллов | Степень тяжести | Потребность в последующих тестах | Дееспособность |
| 25-30 | Клиническая важность под вопросом |
Если обнаружены клинические признаки, проведение новых тестов может быть полезным |
Нормальная/ Может быть представлен клинический спад |
| 20-24 | Легкая |
Могут быть полезными для оценки масштаба дефицита и его выраженность |
Значительный спад, может нуждаться в посторонней помощи и контроле |
|
10-19 |
Умеренная | Могут быть полезными |
Четкое уменьшение, может круглосуточно нуждаться в посторонней помощи |
| 0-9 | Тяжелая | Скорее всего проведение тестов невозможно |
Тяжелые нарушения, нуждается в постоянной круглосуточной помощи |
- Prince, M., Anders, W., Guerchet, M., Ali, G., Wu, Y., Prina, M. World Alzheimer Report 2015. The Global Impact of Dementia [Internet]. Alzheimer’s Disease International; 2015. Available from: http://www.worldalzreport2015.org
- Tanna, S. Alzheimer Disease and other Dementias Background Paper 6.11 [Internet]. 2013. Available from: http://www.who. int/medicines/areas/priority_medicines/BP6_11Alzheimer.pdf
- Hort, J., O’Brien, J. T., Gainotti, G., Pirttila, T., Popescu, B. O., Rektorova, I., et al. EFNS guidelines for the diagnosis and management of Alzheimer’s disease. Eur J Neurol. 2010 Oct; 17 (10): 1236–48.
- Bruni, A. C., Conidi, M. E., Bernardi, L. Genetics in degenerative dementia: current status and applicability. Alzheimer Dis Assoc Disord. 2014 Sep; 28 (3): 199–205.
- Linnamägi, Ü. Alzheimeri tõve riskiteguritest. Eesti Arst. 2014; 93 (2): 90–4.
- Alzheimer’s Disease Fact Sheet [Internet]. National Institute on Aging. [cited 2017 Sep 1]. Available from: https://www.nia.nih.gov/health/alzheimers-disease-fact-sheet
- Kryscio, R. J., Abner, E. L., Caban-Holt, A., Lovell, M., Goodman, P., Darke, A.K., et al. Association of Antioxidant Supplement Use and Dementia in the Prevention of Alzheimer’s Disease by Vitamin E and Selenium Trial (PREADViSE). JAMA Neurol. 2017 May 1; 74 (5): 567–73.
- Charemboon, T., Jaisin, K. Ginkgo biloba for prevention of dementia: a systematic review and meta-analysis. J Med Assoc Thail Chotmaihet Thangphaet. 2015 May; 98 (5): 508–13.
- Olazarán, J., Reisberg, B., Clare, L., Cruz, I., Peña-Casanova, J., Del Ser, T., et al. Nonpharmacological therapies in Alzheimer’s disease: a systematic review of efficacy. Dement Geriatr Cogn Disord. 2010; 30 (2): 161–78.
- APA Work Group on Alzheimer’s Disease and other Dementias. Rabins, P. V., Blacker, D., Rovner, B.W., Rummans, T., Schneider, L. S., et al. American Psychiatric Association practice guideline for the treatment of patients with Alzheimer’s disease and other dementias. Second edition. Am J Psychiatry. 2007 Dec; 164 (12 Suppl): 5–56.
- Segal-Gidan, F., Cherry, D., Jones, R., Williams, B., Hewett, L., Chodosh, J., et al. Alzheimer’s disease management guideline: update 2008. Alzheimers Dement J Alzheimers Assoc. 2011 May; 7 (3): e51–9.
- Liiklusseadus. Riigi Teataja (internet). Kättesaadav: https://www.riigiteataja.ee/akt/117032011021?leiaKehtiv
- „Soetamisloa ja relvaloa taotleja tervisekontrolli kord, loa andmist välistavate tervisehäirete loetelu ning tervisetõendi sisu ja vormi nõuded“. Riigi Teataja (internet). Kättesaadav: https://www.riigiteataja.ee/akt/126032015012?leiaKehtiv
- Alzheimeri assotsiatsiooni koduleht. Kättesaadav: https://www.alz.org/care/alzheimers-food-eating.asp
- Eesti toitumis- ja liikumissoovitused. Kättesaadav: https://intra.tai.ee//images/prints/documents/149019033869_eesti%20toitumis-%20ja%20liikumissoovitused.pdf
- Linnamägi, Ü., et al. Dementsuse Eesti ravi- tegevus- ja diagnostikajuhend. 2006. Kättesaadav: http://www.enns.ee/Ravijuhendid/Dementsuse_ravijuhend.pdf
- Tahlhauser, C.J., et al. Alzheimer’s disease: rapid and slow progression. J R Soc Interface. 2012. Jan 7; 9 (66): 119–126.
- Toidupüramiid. Kättesaadav: http://tervisliktoitumine.ee/toidupuramiid-on-tervisliku-toitumise-alus/; http://toitumine.ee/ru/kak-pravilno-pitatsya/rekomendatsii-v-%20oblasti-pitaniya-i-piramida-pitaniya
- Folstein, M.F. et al. “Mini-mental state”. A practical method for grading the cognitive state of patients for the clinician. Journal of Psychiatric Research. 1975: 189–198.
Психические заболевания в пожилом возрасте: формы, лечение, болезнь Альцгеймера
Старческое слабоумие (сенильная деменция)
К сенильным, или проще говоря, старческим расстройствам относят ряд психических расстройств, которые развиваются у людей старше 65 лет.
Синдром деменции (слабоумие) чаще всего встречается в структуре таких заболеваний, как болезнь Альцгеймера и при сосудистых поражениях головного мозга. Кратко этот синдром можно охарактеризовать как хронические прогрессирующее нарушения высших функций коры головного мозга:
- память;
- мышление;
- ориентировка в месте и времени;
- понимание речи;
- счет;
- способность к обучению;
- способность к суждениям.
Развивающаяся сенильная деменция сопровождается внешними проявлениями. Пациенты испытывают затруднения в обслуживании самих себя. Им сложно умыться, одеться, они теряют навыки в приёме пищи, теряют способность к арифметическим действиям (оплатить коммунальные услуги, посчитать сдачу), не поддаются обучению, не могут самостоятельно справиться с отправлением физиологических функций.
Кроме того, в повседневной жизни таких больных могут прослеживаться явления «психической спутанности». Как правило, такие состояния возникают во второй половине дня, характеризуются психомоторным возбуждением. Пациенты внезапно начинают куда-то собираться, одеваться, (или наоборот раздеваться до гола) и уходить из дома. При это они могут оставить двери открытыми или газ включенным. Наибольшую опасность представляют бытовые травмы.
Пожилые люди не узнают ближайших родственников, не понимают, где находятся. Описанное состояние может самостоятельно закончиться спустя несколько часов, либо растянуться на длительный период времени.
Больным назначается индивидуальная схема лечения для купирования состояний возбуждения и устранения суетливого поведения
Вот почему крайне необходима своевременная диагностика и назначение медикаментозной терапии на самых ранних этапах развития заболевания.
5 неявных признаков психических расстройств
По статистике, психическими расстройствами (включая их легкие формы) страдает значительная часть населения планеты (например, в США — 20% населения). Но далеко не всегда это заметно или очевидно для окружающих.
Первые проявления психических проблем легко упустить. Порой их не замечают даже врачи, не говоря уже о друзьях и родственниках. Причиной может быть как недостаток информации, так и различные предубеждения, в том числе профессиональные. Особенно это касается пациентов с необычными симптомами.
Между тем очень важно выявить расстройство еще на ранней стадии и оказать человеку необходимую помощь и поддержку. Это значительно повышает вероятность выздоровления. При отсутствии лечения расстройство может прогрессировать.
Многие больные, не до конца понимая, что с ними происходит, пытаются «заглушать» тяжелые симптомы алкоголем или наркотиками. Чтобы вовремя заметить ментальное расстройство и помочь человеку, важно уметь распознавать скрытые признаки, которые зачастую легко спутать с проявлениями других заболеваний или просто чертами характера.
Вот несколько таких признаков.
Постоянная усталость
Вряд ли кого-то удивит, что психические расстройства могут приводить к постоянной усталости. К примеру, если человек страдает недиагностированным обсессивно-компульсивным расстройством (ОКР), его постоянно терзают крайне неприятные навязчивые мысли, с которыми он пытается бороться с помощью определенных ритуалов.
Разумеется, эта бесплодная борьба отнимает у него огромное количество сил. Помимо этого ему приходится справляться и с другими обязанностями (рабочими, учебными, семейными). Также человек изо всех сил старается скрыть свои симптомы от окружающих, боясь показаться «больным» и столкнуться с осуждением. Попытки казаться «нормальным» отнимают у него огромное количество энергии.
Хроническая усталость при психических расстройствах может быть связана с психологическими, биологическими и социальными факторами. Поэтому, если кто-то из ваших близких или знакомых все время жалуется на недостаток сил без явных причин, возможно, стоит расспросить его о том, что с ним происходит.
Физическая боль
Наши тело и психика неразрывно связаны. Физические болезни влияют на наше психическое состояние и наоборот. По данным медицинских исследований, до 50% пациентов, страдающих от хронической боли, также испытывают симптомы депрессии. В свою очередь, тревога и депрессия могут вызывать проблемы с желудком и пищеварением, телесные и головные боли и многие другие физические симптомы.
Если кто-то из ваших друзей или близких постоянно страдает от различных болей, не связанных с физическими заболеваниями, причиной этому может быть психическое расстройство.
Перфекционизм
Некоторые психические заболевания искажают наше восприятие самих себя и нашего окружения. Иногда это выражается в том, что мы начинаем предъявлять к себе нереалистичные требования. К примеру, люди, страдающие тревожными или пищевыми расстройствами, могут пытаться это компенсировать, стремясь, чтобы все в их жизни было «идеальным»: учеба, работа, тело, диета…
Но никто из нас не идеален. Стремление к самосовершенствованию похвально, однако важно реалистично оценивать свои возможности и не предъявлять к себе завышенных требований. Перфекционизм может быть тревожным признаком, свидетельствующим о скрытых ментальных проблемах.
Отсутствие эмоций
Безэмоциональность — очень распространенный симптом психических расстройств, о котором редко говорят. Нам кажется, что психически больные люди обязательно страдают от сильных и тяжелых переживаний: депрессии, тревоги, тоски или эмоционального перевозбуждения.
Часто это действительно так, но нельзя сбрасывать со счетов и другую крайность. Некоторые больные испытывают прямо противоположный симптом: они не чувствуют вообще ничего, им становятся безразличны как они сами, так и мир вокруг них. Например, при депрессии мы можем потерять всякий интерес к нашим прежним увлечениям и к людям, которые были для нас важны.
Неспособность испытывать удовольствие в психиатрии называется «ангедонией». У всех бывают неудачные дни, но если человека уже длительное время ничего не радует, это тревожный признак.
Избегающее поведение
Все мы иногда стараемся избежать каких-то дел или общения с определенными людьми. Причины могут быть разными: прокрастинация, стресс или просто отсутствие интереса. Но если избегающее поведение входит в привычку, это может быть признаком более глубоких проблем.
К примеру, пациенты, страдающие паническим расстройством, часто начинают избегать ситуаций, провоцирующих у них панические атаки. Больные шизофренией также могут устраняться от определенных видов деятельности или общения с некоторыми людьми из-за своих бредовых убеждений (например, что-то или кто-то кажется им «злым» или опасным).
Некоторые психически нездоровые люди пытаются бороться со своими симптомами, попросту избегая всего, что доставляет дискомфорт. Тем самым они сами накладывают на себя жесткие ограничения, убеждая себя, что «не способны» делать определенные вещи. Часто это лишь усугубляет их симптомы.
Психические расстройства могут проявиться у каждого и выражаться по-разному. Осознание и признание проблемы — первый шаг на пути к выздоровлению.
причины, симптомы, лечение и психотерапия дисморфофобии у женщин
Синдром дисморфофобии проявляется чрезмерной обеспокоенностью своей внешностью, желанием улучшить ее, что впоследствии переходит в болезненное состояние. Человек ощущает неудовлетворенность своей внешностью, несмотря на любые изменения. Причины развития расстройства заключаются в генетической предрасположенности заболевшего. Дисморфофобии подвержены как женщины, так и мужчины. Для многих внешность – это главная ценность, от которой зависит успех у противоположного пола и личное счастье. Также симптомы синдрома нередко проявляются в подростковом возрасте независимо от пола, когда человек оценивает себя максимально критически.
Дисморфофобия напрямую связана с нарушениями психики. Лечение должно осуществляться под контролем специалиста. Наблюдение у врача-психиатра и психотерапия поможет справиться с маниакальным желанием улучшить свою внешность, позволит полюбить себя и признать свою уникальность.
Содержание статьи:
Описание болезни
Синдром дисморфофобии – это состояние психики, при котором человек чересчур озабочен своей внешностью, не может адекватно оценивать особенности собственного тела, и делает все для исправления надуманных недостатков. При расстройстве мужчины и женщины начинают увлекаться пластической хирургией и диетами. Нередко это приводит к булимии и анорексии.
При расстройстве существует страх, что не получится достичь идеальной фигуры. В этом случае развиваются симптомы серьезной депрессии, появляются суицидальные мысли. Так как все проблемы в психике, то восприятие внешности больным и окружающими очень сильно отличается. Лечение расстройства у женщин и мужчин требует глубокой психотерапии.
Очень важно научить пациента ценить себя, потому как при дисморфофобии не существует конечной точки в преображениях – пациент постоянно находит новые несовершенства.
Дисморфофобия у подростков
Чаще всего страдают дисморфофобией именно подростки. Во время взросления внешности уделяется повышенное внимание. Любые особенности собственного тела и недостатки воспринимаются психикой подростка негативно. Синдром часто относят к бредовым, ипохондрическим, сверхценным или навязчивым расстройствам. Он развивается на страхах, которые связаны с особенностями психики человека.
Решение о лечении дисморфофобии основывается на наличии трех признаков:
- болезненная уверенность в наличии недостатка – реально существующего и преувеличенного, или надуманного;
- идея отношения;
- подавленное настроение.
Основная сложность состоит в том, что подростки скрывают свои мысли и страхи, поэтому часто лечение начинается уже после серьезных попыток изменить свою внешность.
Если у подростка обнаружены симптомы болезни, то ему срочно требуется консультация врача-психиатра и лечение с помощью психотерапии. Заметить синдром возможно, если внимательно наблюдать за ребенком, фиксировать странные изменения в поведении, привычках, стиле одежды. Заболевший чаще всего перестает делиться своими переживаниями с близкими, не отвечает на вопросы о плохом настроении.
Родные могут заметить косвенные симптомы:
- чрезмерное внимание к себе, поиск ракурса, при котором недостатки будут незаметны – человек постоянно носит с собой зеркало;
- болезненное отношение к фотографированию – фото убираются с видных мест, потому что, якобы служат доказательством несовершенств.
Заболевание необходимо лечить у психиатра, пациенту необходима и психотерапия, без лечения болезнь может прогрессировать. В будущем, взрослые женщины могут столкнуться с проблемами в личной жизни и стрессом на фоне дисморфофобии.
Способы диагностики
Как правило, пациенты не видят проблемы и необходимости в психотерапии. Симптомы болезни могут заметить близкие и родственники.
Согласно МБК-10 для дисморфофобии у пациента должны быть выявлены следующие признаки:
- озабоченность несовершенством или заболеванием физической природы, которое быстро прогрессирует;
- сосредоточивание внимания на одном или двух органах;
- имеющиеся расстройства используются для манипулирования окружающими;
- самостоятельное лечение, увлечение различными диетами.
При обнаружении симптомов необходимо разобраться в причинах их появления. Специалисту потребуется исключить наличие других психических расстройств.
Симптомы болезни
Синдромом чрезмерного беспокойства проявляется постоянным желанием рассматривать свое отражение, оценивая внешность, страхом фотографироваться. Женщины, чрезмерно озабоченные своим внешним видом, постоянно спрашивают близких о своих дефектах и пытаются их скрыть.
Развитие синдрома дисморфофобии сказывается на всех сферах жизни, потому как пациент теряет интерес к учебе, работе, стремится к социальной изоляции. При отсутствии лечения, как правило, появляется чрезмерное увлечение спортом, диетами. Женщины начинают копить деньги на хирургические операции. Могут наблюдаться такие проблемы, как:
- злоупотребление алкоголем;
- потеря концентрации;
- панические атаки;
- поиск способов избавления от имеющихся дефектов.
У женщин к симптомам можно отнести использование большого количества косметики, выбор одежды больших размеров, чтобы скрыть недостатки. Важно как можно скорее начать лечение. Необходимо применять психотерапию, а иногда потребуется и медикаментозная помощь.
Причины возникновения
Существует прямая зависимость эффективности лечения психотерапией с точным пониманием, почему появился синдром дисморфофобии. У мужчины или женщины болезнь может развиваться по следующим причинам:
- биологические – нарушение обмена нейромедиаторов, аномалии развития мозга, наличие генетической предрасположенности женщины или мужчины;
- психологические – травмы, связанные с критикой, недостатком любви и внимания;
- социальные – давление со стороны СМИ, пропаганда нездоровых параметров тела, активизация страхов, связанных с одиночеством;
- личностные – синдром дисморфофобии характерен для людей с такими качествами, как робость и неуверенность, перфекционизм, невроз, повышенная чувствительность к критике.
В редких случаях женщинам или представителям противоположного пола лечение синдрома необходимо из-за шизофрении.
Лечение дисморфофобии
Для лечения дисморфофобии у подростков, женщин и мужчин применяется узконаправленная психотерапия. Как правило, во время обострения депрессии назначается медикаментозная терапия. Возможно использование антидепрессантов, транквилизаторов, чтобы исключить попытки суицида, уменьшить тревогу и стабилизировать состояние.
На втором этапе лечения начинаются сеансы психотерапии. Специалисты говорят, что переубедить женщину, мужчину в неправильности мыслей невозможно. Поэтому проводится работа по принятию своего облика. Категорически нельзя разрешать пластические операции или строгие диеты, так как это приводит к обострению синдрома.
Лечение дисморфофобии чаще всего проводится амбулаторно, в запущенных случаях возможна госпитализация. Это необходимо, если психотерапия не помогает, были попытки суицида, больной тайно продолжает попытки себя изменить. Лечение в стационаре позволяет изолировать пациента от воздействия негативных факторов и устранить риски ухудшения состояния.
Когнитивно-поведенческая терапия
Чтобы вылечить женщину или мужчину, нередко используется когнитивно-поведенческая терапия. Данный подход направлен на то, чтобы помощь больному избавиться от ритуалов, связанных с постоянной оценкой своих недостатков. В процессе лечения необходима саморефлексия:
- отслеживание своего состояния;/li>
- фиксирование появления негативных мыслей;/li>
- преодоление негатива.
Когнитивно-поведенческая терапия направлена на осознание больным своего состояния в полной мере и опасных последствий для здоровья. Это является главным условием успешного выздоровления. Данный метод допустимо сочетать с приемом медикаментов или другими видами терапии.
Групповая и индивидуальная терапия
При различных нарушениях адекватного восприятия собственного тела важно сочетать индивидуальную работу с занятиями в группе. Такой подход дает следующие преимущества:
- важные инсайды, когда общение с психотерапевтом тет-а-тет зашло в тупик;
- возможность посмотреть на проблему со стороны;
- развитие эмпатии, дружеской поддержки;
- получение сил для борьбы с недугом от людей, столкнувшихся с той же проблемой;
- объединение с тем, кто уже вернулся в социум к нормальному образу жизни;
- получение дополнительных ресурсов и помощи для предотвращения рецидивов.
Группы можно посещать и по окончанию основного курса лечения в качестве закрепительной терапии или профилактической меры.
Прогнозы
При развитии синдрома больные обычно обращаются за помощью к дерматологам, диетологам, пластическим хирургам. Это не только не приносит облегчения, но и усугубляет течение заболевания. Выздоровление возможно только при работе с квалифицированным психиатром и психологом. Грамотно используемая психотерапия позволяет получить заметный эффект в 82% случаев, если пациент продолжает лечиться. Поддержка близких людей способствует более быстрому выздоровлению. Возможно использование мультисемейной терапии.
Многим пациентам помогает использование антидепрессантов. Выбор препарата и дозировки должны назначаться лечащим врачом.
Обращение к профессионалам
ЦИРПП специализируется на помощи пациентам с дисморфофобией. Мы используем британские руководства по диагностике и лечению, применяем только современные методы для борьбы с анорексией, булимией и другими расстройствами.
Мы предлагаем профессиональную амбулаторную и стационарную помощь. Полное понимание проблемы без осуждения и давления. В клинике работают лучшие специалисты, проходящие супервизию, регулярно повышающие квалификацию за рубежом. Чтобы записаться на консультацию в Москве, звоните по телефону +7(499) 703-20-51 или заполняйте онлайн-форму.
Автор: Чупеев Владислав Андреевич
Заведующий амбулаторным отделением.
Врач-психиатр, психотерапевт
Психическое здоровье и употребление психоактивных веществ
Гендерное неравенство и психическое здоровье: факты
Психические заболевания связаны со значительным бременем заболеваемости и инвалидности.
Показатели распространенности любого вида психологического расстройства в течение жизни выше, чем предполагалось ранее, увеличиваются в недавних когортах и затрагивают почти половину населения.
Несмотря на то, что психическое заболевание является обычным явлением, врачи недооценивают его. Менее половины тех, кто соответствует диагностическим критериям психологических расстройств, выявляются врачами.
Пациенты тоже неохотно обращаются за профессиональной помощью. Только 2 из 5 человек, страдающих расстройством настроения, беспокойством или употреблением психоактивных веществ, обращаются за помощью в год начала расстройства.
Общая частота психических расстройств почти одинакова для мужчин и женщин, но в характере психических заболеваний обнаруживаются разительные гендерные различия.
Почему пол?
Пол — важнейший детерминант психического здоровья и психических заболеваний. Заболеваемости, связанной с психическими заболеваниями, уделялось значительно больше внимания, чем детерминантам и механизмам, специфичным для пола, которые способствуют укреплению и защите психического здоровья и повышают устойчивость к стрессу и невзгодам.
Гендер определяет различную власть и контроль мужчин и женщин над социально-экономическими детерминантами их психического здоровья и жизни, их социальным положением, статусом и обращением в обществе, а также их восприимчивостью и подверженностью конкретным рискам для психического здоровья.
Гендерные различия проявляются, в частности, в частоте распространенных психических расстройств — депрессии, тревоги и соматических жалоб. Эти расстройства, в которых преобладают женщины, затрагивают примерно 1 из 3 человек в сообществе и представляют собой серьезную проблему для общественного здравоохранения.
Униполярная депрессия, которая, по прогнозам, станет второй ведущей причиной глобального бремени инвалидности к 2020 году, в два раза чаще встречается у женщин.
Депрессия — не только самая распространенная проблема психического здоровья женщин, но и может быть более стойкой у женщин, чем у мужчин. Требуются дополнительные исследования.
Снижение чрезмерной представленности женщин, страдающих депрессией, в значительной степени способствовало бы уменьшению глобального бремени инвалидности, вызванной психологическими расстройствами.
Уровень распространенности алкогольной зависимости, еще одного распространенного расстройства, в течение всей жизни у мужчин более чем в два раза выше, чем у женщин.В развитых странах примерно у 1 из 5 мужчин и 1 из 12 женщин развивается алкогольная зависимость в течение жизни.
У мужчин также более чем в три раза больше шансов получить диагноз антисоциального расстройства личности, чем у женщин.
Нет заметных гендерных различий в частоте тяжелых психических расстройств, таких как шизофрения и биполярное расстройство, которыми страдают менее 2% населения.
Сообщалось о гендерных различиях в возрасте появления симптомов, частоте психотических симптомов, течении этих расстройств, социальной адаптации и долгосрочном исходе.
Инвалидность, связанная с психическим заболеванием, в наибольшей степени выпадает на долю тех, кто страдает тремя или более сопутствующими расстройствами. Опять же, женщины преобладают.
Гендерные факторы риска
Депрессия, тревога, соматические симптомы и высокий уровень сопутствующих заболеваний в значительной степени связаны с взаимосвязанными и сопутствующими факторами риска, такими как гендерные роли, стрессоры и негативный жизненный опыт и события.
Гендерные факторы риска распространенных психических расстройств, которые непропорционально затрагивают женщин, включают гендерное насилие, социально-экономическое положение, низкий доход и неравенство доходов, низкий или подчиненный социальный статус и ранг, а также постоянную ответственность за заботу о других.
Высокая распространенность сексуального насилия, которому подвергаются женщины, и, соответственно, высокий уровень посттравматического стрессового расстройства (ПТСР) после такого насилия, делает женщин самой крупной отдельной группой людей, страдающих этим расстройством.
Воздействие на психическое здоровье долгосрочных кумулятивных психосоциальных невзгод не изучено должным образом.
Реструктуризация оказывает гендерное влияние на психическое здоровье
Экономическая и социальная политика, которая вызывает внезапные, разрушительные и серьезные изменения доходов, занятости и социального капитала, которые невозможно контролировать или избежать, значительно увеличивает гендерное неравенство и частоту распространенных психических расстройств .
Гендерная предвзятость
Гендерная предвзятость возникает при лечении психологических расстройств. Врачи с большей вероятностью диагностируют депрессию у женщин по сравнению с мужчинами, даже если у них схожие баллы по стандартизированным показателям депрессии или у них идентичные симптомы.
Женский пол является важным предиктором назначения психотропных препаратов, изменяющих настроение.
Существуют гендерные различия в способах обращения за помощью при психологическом расстройстве. Женщины чаще обращаются за помощью и сообщают о проблемах своего психического здоровья своему лечащему врачу, в то время как мужчины чаще обращаются за помощью к специалистам в области психического здоровья и являются основными пользователями стационарной помощи.
Мужчины чаще, чем женщины, сообщают о проблемах, связанных с употреблением алкоголя, своему врачу.
Гендерные стереотипы в отношении предрасположенности к эмоциональным проблемам у женщин и проблем с алкоголем у мужчин, по-видимому, усиливают социальную стигму и сдерживают стереотипные обращения за помощью. Они препятствуют точному выявлению и лечению психологического расстройства.
Несмотря на эти различия, большинство женщин и мужчин, испытывающих эмоциональные страдания и / или психологические расстройства, не диагностируются и не проходят лечение у своего врача.
Проблемы психического здоровья, связанные с насилием, также плохо выявляются. Женщины неохотно раскрывают историю насильственной виктимизации, если только врачи не спросят об этом напрямую.
Сложность последствий для здоровья, связанных с насилием, возрастает, когда виктимизация не обнаруживается, что приводит к высоким и дорогостоящим показателям использования системы здравоохранения и психиатрической помощи.
Психическое здоровье женщин: факты
- На депрессивные расстройства приходится почти 41 человек.9% инвалидности от психоневрологических расстройств среди женщин по сравнению с 29,3% среди мужчин.
- Ведущими проблемами психического здоровья пожилых людей являются депрессия, органические мозговые синдромы и деменции. Большинство составляют женщины.
- По оценкам, 80% из 50 миллионов человек, пострадавших от насильственных конфликтов, гражданских войн, стихийных бедствий и перемещения, составляют женщины и дети.
- Уровень распространенности насилия в отношении женщин в течение жизни колеблется от 16% до 50%.
- По крайней мере, каждая пятая женщина в своей жизни подвергается изнасилованию или попытке изнасилования.
Депрессия, тревога, психологическое расстройство, сексуальное насилие, домашнее насилие и рост уровня употребления психоактивных веществ в большей степени влияют на женщин, чем на мужчин, в разных странах и разных условиях. Давление, создаваемое их множеством ролей, гендерной дискриминацией и связанными с этим факторами бедности, голода, недоедания, переутомления, домашнего насилия и сексуального насилия, в совокупности объясняет плохое психическое здоровье женщин. Существует положительная взаимосвязь между частотой и серьезностью таких социальных факторов и частотой и серьезностью проблем психического здоровья у женщин.Тяжелые жизненные события, вызывающие чувство потери, неполноценности, унижения или захвата, могут предсказать депрессию.
До 20% лиц, обращающихся за первичной медико-санитарной помощью в развивающихся странах, страдают тревожными и / или депрессивными расстройствами. В большинстве центров таких пациентов не признают и поэтому не лечат. Во многих странах общение между медицинскими работниками и женщинами-пациентами является крайне авторитарным, что затрудняет раскрытие женщинами психологического и эмоционального стресса и часто подвергает его стигматизации.Когда женщины осмеливаются раскрыть свои проблемы, многие медицинские работники склонны к гендерным предубеждениям, из-за чего они либо чрезмерно, либо недостаточно обращаются с женщинами.
Исследования показывают, что есть 3 основных фактора, которые сильно защищают от развития психических проблем, особенно депрессии. Это:
- , обладающие достаточной автономией для осуществления некоторого контроля в ответ на серьезные события.
- доступ к некоторым материальным ресурсам, которые позволяют делать выбор перед лицом серьезных событий.
- Психологическая поддержка со стороны семьи, друзей или медицинских работников оказывает сильное защитное действие.
В центре внимания ВОЗ в области психического здоровья женщин
- Сбор данных о распространенности и причинах проблем с психическим здоровьем у женщин, а также о посреднических и защитных факторах.
- Содействовать разработке и осуществлению политики в области здравоохранения, направленной на удовлетворение потребностей и проблем женщин с детства до старости.
- Повышение компетентности поставщиков первичной медико-санитарной помощи по распознаванию и лечению последствий домашнего насилия, сексуального насилия, острого и хронического стресса для психического здоровья женщин.
Влияние депрессии на женщин: причины, симптомы и лечение
Вот факты о депрессии у женщин: В США около 15 миллионов человек ежегодно страдают депрессией. Большинство из них — женщины. К сожалению, почти две трети не получают необходимой помощи.
Депрессия у женщин — очень распространенное явление. Фактически, вероятность развития клинической депрессии у женщин в два раза выше, чем у мужчин. Примерно каждая четвертая женщина может в какой-то момент жизни пережить эпизод большой депрессии.
Что такое депрессия?
Клиническая депрессия — серьезное и широко распространенное расстройство настроения. Это вызывает чувство печали, безнадежности, беспомощности и никчемности. Депрессия может быть легкой или умеренной с симптомами апатии, плохого аппетита, проблем со сном, низкой самооценки и легкой утомляемости. Или может быть более серьезным.
Каковы симптомы депрессии у женщин?
Симптомы депрессии у женщин включают:
- Устойчивое грустное, тревожное или «пустое» настроение
- Потеря интереса или удовольствия от деятельности, включая секс
- Беспокойство, раздражительность или чрезмерный плач
- Чувство вины, никчемности , беспомощность, безнадежность, пессимизм
- Слишком много или слишком мало сна, пробуждение ранним утром
- Аппетит и / или потеря веса, или переедание и увеличение веса
- Меньше энергии, усталость, ощущение «замедления»
- Мысли о смерти или самоубийство, или попытки самоубийства
- Проблемы с концентрацией внимания, запоминанием или принятием решений
- Постоянные физические симптомы, которые не поддаются лечению, такие как головные боли, расстройства пищеварения и хроническая боль
Каковы симптомы мании у женщин?
Мания — это состояние повышенной активности с приподнятым настроением, которое может возникнуть при биполярном расстройстве.Настроение при биполярном расстройстве колеблется в течение нескольких дней, недель или месяцев от минимумов депрессии до пиков мании. Несмотря на то, что мания — это приподнятое настроение, она серьезна и требует медицинского обследования и лечения.
Симптомы мании включают:
- Аномально приподнятое настроение
- Капризность
- Меньшая потребность во сне
- Грандиозные идеи
- Сильно усиленная речь
- Гоночные мысли
- Повышенная активность, в том числе сексуальная
- Заметно повышенная энергия
- Плохое суждение, которое может привести к рискованному поведению
- Неподходящее социальное поведение
Почему депрессия у женщин более распространена, чем депрессия у мужчин?
До подросткового возраста депрессия встречается редко и примерно одинаково у девочек и мальчиков.Но с началом полового созревания риск депрессии у девочек резко возрастает — вдвое по сравнению с мальчиками.
Некоторые эксперты считают, что более высокая вероятность депрессии у женщин может быть связана с изменениями уровня гормонов, которые происходят на протяжении всей жизни женщины. Эти изменения очевидны во время полового созревания, беременности и менопаузы, а также после родов или выкидыша. Кроме того, гормональные колебания, которые происходят с менструальным циклом каждого месяца, вероятно, способствуют предменструальному синдрому (ПМС) и предменструальному дисфорическому расстройству (ПМДР), тяжелому синдрому, особенно выраженному депрессией, тревогой и перепадами настроения, которые случаются за неделю до менструации и мешает повседневной жизни.
Что увеличивает шансы депрессии у женщин?
По данным Национального института здоровья, факторы, повышающие риск депрессии у женщин, включают репродуктивные, генетические или другие биологические факторы; межличностные факторы; и определенные психологические и личностные характеристики. Кроме того, женщины, которые работают вместе с воспитанием детей, а женщины-одиночки страдают от стресса, который может вызвать симптомы депрессии. Другие факторы, которые могут повысить риск, включают:
- Семейный анамнез расстройств настроения
- Расстройства настроения в раннем репродуктивном возрасте
- Потеря одного из родителей в возрасте до 10 лет
- Потеря системы социальной поддержки или угроза такой утраты
- Постоянный психологический и социальный стресс, такой как потеря работы, стресс в отношениях, разделение или развод
- Физическое или сексуальное насилие в детстве
- Использование определенных лекарств
Женщины также могут получить послеродовую депрессию после родов.У некоторых людей зимой возникает сезонное аффективное расстройство. Депрессия — одна из составляющих биполярного расстройства.
Депрессия наследственная?
Депрессия может передаваться по наследству. Когда это происходит, это обычно начинается в возрасте от 15 до 30 лет. Семейная связь с депрессией гораздо чаще встречается у женщин. Но не всегда существует очевидная генетическая или наследственная связь, объясняющая, почему у кого-то может быть клиническая депрессия.
Чем депрессия у женщин отличается от депрессии у мужчин?
Депрессия у женщин отличается от депрессии у мужчин несколькими способами:
- Депрессия у женщин может наступить раньше, длиться дольше, с большей вероятностью вернуться, с большей вероятностью быть связана со стрессовыми жизненными событиями и быть более чувствительной к ним. сезонные изменения.
- Женщины чаще испытывают чувство вины и пытаются покончить жизнь самоубийством, хотя на самом деле они кончают жизнь реже, чем мужчины.
- Депрессия у женщин чаще связана с тревожными расстройствами, особенно с паническими и фобическими симптомами, а также с расстройствами пищевого поведения.
Как ПМС и ПМДР связаны с депрессией у женщин?
Примерно 3 из каждых 4 менструирующих женщин страдают предменструальным синдромом или ПМС, который характеризуется эмоциональными и физическими симптомами, интенсивность которых меняется от одного менструального цикла к другому.Обычно страдают женщины в возрасте от 20 до 30 лет.
Примерно от 3% до 5% менструирующих женщин страдают ПМДР, тяжелой формой ПМС, характеризующейся эмоциональными симптомами, такими как грусть, беспокойство, перепады настроения, капризность и потеря интереса к вещам.
У женщин с ПМС и ПМДР симптомы обычно проявляются за 7–10 дней до менструации, а после начала менструации наступает резкое облегчение.
За последнее десятилетие эти состояния стали признаны важными причинами дискомфорта и изменения поведения женщин.Хотя точная связь между ПМС, ПМДР и депрессией все еще не ясна, считается, что этому способствуют нарушения в функционировании мозговых цепей, регулирующих настроение, наряду с колебаниями уровня гормонов.
Как лечат ПМС и ПМДР?
Многие женщины, страдающие депрессией вместе с ПМС или ПМДР, достигают улучшения с помощью упражнений или медитации. Людям с тяжелыми симптомами могут помочь лекарства, индивидуальная или групповая психотерапия или управление стрессом. Ваш лечащий врач или акушер-гинеколог — хорошее место для начала.Ваш врач может проверить вас на депрессию и лечить симптомы.
Бывает ли депрессия у женщин во время беременности?
Когда-то считалось, что беременность — это период благополучия, который защищает женщин от психических расстройств. Но депрессия почти так же часто встречается у беременных женщин, как и у небеременных. Факторы, которые могут повысить риск депрессии у женщин во время беременности:
- Депрессия в анамнезе или PMDD
- Возраст на момент беременности (чем вы моложе, тем выше риск)
- Одинокая жизнь
- Ограниченная социальная поддержка
- Брачный конфликт
- Неопределенность в отношении беременности
Как депрессия влияет на беременность?
Потенциальное влияние депрессии на беременность включает:
- Влияние на способность женщины заботиться о себе во время беременности.У них может быть меньше возможностей следовать медицинским рекомендациям, а также нормально спать и есть.
- Принуждение женщины к употреблению таких веществ, как табак, алкоголь и / или запрещенные наркотики, которые могут нанести вред ребенку.
- Из-за того, что трудно привязаться к ребенку.
Беременность может влиять на депрессию у женщин:
- Стрессы во время беременности могут способствовать началу депрессии, рецидиву симптомов депрессии или ухудшению симптомов.
- Депрессия во время беременности может повысить риск депрессии после родов (так называемая послеродовая депрессия).
Что делать, если у меня депрессия во время беременности?
Подготовка к рождению ребенка — это тяжелая работа. Но ваше здоровье должно быть на первом месте. Не поддавайтесь желанию все сделать, сократить объемы рутинной работы и заняться делами, которые помогут вам расслабиться. Кроме того, очень важно говорить о вещах, которые вас беспокоят. Поговорите со своими друзьями, партнером и семьей. Если вы попросите поддержки, вы обнаружите, что часто ее получаете.
Если вы чувствуете себя подавленным и тревожным, подумайте о том, чтобы обратиться за терапией.Попросите вашего врача или акушерку направить вас к психиатру.
Как лечить депрессию у женщин во время беременности?
Растущее количество данных свидетельствует о том, что многие антидепрессанты, включая большинство СИОЗС (кроме паксила), по-видимому, имеют минимальный (если есть) риск при лечении депрессии во время беременности, по крайней мере, с точки зрения потенциального краткосрочного воздействия на ребенка. Долгосрочные эффекты продолжают изучаться.
Риски могут различаться в зависимости от лекарств, а также многих других факторов во время беременности, которые могут поставить под угрозу развивающийся плод.Нелеченная депрессия может подвергнуть риску как мать, так и ребенка. Иногда электросудорожная терапия (ЭСТ) или транскраниальная магнитная стимуляция (ТМС) используются для лечения тяжелой депрессии во время беременности, когда другие методы лечения не работают.
Обсудите возможные риски и преимущества лечения со своим врачом.
Как лечится послеродовая депрессия у женщин?
Иногда послеродовую депрессию или депрессию после родов можно лечить так же, как и другие формы депрессии.Это означает использование лекарств и психотерапии. Если женщина кормит грудью, решение о приеме антидепрессанта следует принимать вместе с педиатром и их психиатром после обсуждения рисков и преимуществ. Большинство антидепрессантов в очень малых количествах выделяются с грудным молоком, и их возможное влияние на грудного ребенка, если таковое имеется, недостаточно изучено.
Препарат под названием брексанолон (Zulresso) был одобрен специально для лечения послеродовой депрессии. Было обнаружено, что введение через капельницу в течение 3 дней приносит облегчение большинству женщин.
Усиливается ли депрессия у женщин в среднем возрасте?
Перименопауза — это этап репродуктивной жизни женщины, который обычно начинается в возрасте 40 лет (или раньше) и длится до прекращения менструации на год. В последние 1-2 года перименопаузы снижение уровня эстрогена ускоряется. На этом этапе у многих женщин наблюдаются симптомы менопаузы.
Менопауза — это период времени, когда у женщины прекращаются месячные и появляются симптомы, связанные с недостатком выработки эстрогена.По определению, менопауза наступает после того, как менструация прекратилась на год. Менопауза обычно случается у женщин в возрасте от 40 до 50 лет. Но у женщин, у которых хирургическим путем удалены яичники, наступает «внезапная» менопауза.
Падение уровня эстрогена во время перименопаузы и менопаузы вызывает физические и эмоциональные изменения, такие как депрессия или беспокойство. Как и в любой другой момент жизни женщины, существует взаимосвязь между уровнем гормонов и физическими и эмоциональными симптомами. Некоторые физические изменения включают неравномерные или пропущенные месячные, более тяжелые или более легкие месячные и приливы.
Как мне справиться с симптомами менопаузы?
Есть много способов облегчить симптомы менопаузы и сохранить свое здоровье. Эти советы включают способы справиться с перепадами настроения, страхами и депрессией:
- Ешьте здоровую пищу и регулярно занимайтесь спортом.
- Займитесь чем-нибудь творческим или займитесь хобби, которое способствует достижению цели.
- Найдите себе успокаивающий навык для практики, такой как йога, медитация или медленное, глубокое дыхание.
- Следите за тем, чтобы в спальне было прохладно, чтобы предотвратить ночное потоотделение и нарушение сна.
- При необходимости обратитесь за эмоциональной поддержкой к друзьям, членам семьи или профессиональному консультанту.
- Оставайтесь на связи со своей семьей и обществом и поддерживайте дружеские отношения.
- Принимайте лекарства, витамины и минералы в соответствии с предписаниями врача.
- Примите меры, например, наденьте свободную одежду, чтобы оставаться прохладным во время приливов.
Как лечить депрессию у женщин?
Существует множество способов лечения депрессии, включая лекарства, такие как антидепрессанты, методы стимуляции мозга, такие как ЭСТ или ТМС, и индивидуальную психотерапию.
Семейная терапия может помочь, если семейный стресс усугубляет вашу депрессию. Ваш поставщик психиатрических услуг или врач первичной медико-санитарной помощи определят для вас лучший курс лечения. Если вы не знаете, к кому обратиться за помощью при депрессии, подумайте о следующих ресурсах:
- Общественные центры психического здоровья
- Программы помощи сотрудникам
- Семейные врачи
- Семейные службы / социальные агентства
- Организации по поддержанию здоровья
- Больничная психиатрия отделения и поликлиники
- Местные медицинские и / или психиатрические общества
- Специалисты по психическому здоровью, такие как психиатры, психологи, социальные работники или консультанты по психическому здоровью
- Частные клиники и учреждения
- Поликлиники государственной больницы
- Университет или медицинский институт- аффилированные программы
Девять признаков проблем с психическим здоровьем
Чрезмерное употребление алкоголя, участие в вечеринке, постоянный плач или любые другие продолжающиеся значительные изменения в поведении, мыслях или чувствах человека могут быть контрольными признаками психического расстройства. болезнь.
Выучите признаки, которые могут подтолкнуть вас к мысли, что друг или член семьи — один из пяти австралийцев, страдающих психическим расстройством.
Часто это не отдельное изменение, а комбинация. Следующие 9 признаков не помогут вам диагностировать психическое расстройство, а, наоборот, убедят вас в том, что у вас может быть веская причина для получения дополнительной информации о ваших проблемах.
Если вы обеспокоены, что друг или близкий человек находится в непосредственной опасности самоубийства или членовредительства, наберите тройной ноль (000) и попросите скорую помощь.
1. Чувство тревоги или беспокойства
Все мы время от времени переживаем или нервничаем. Но беспокойство может быть признаком психического расстройства, если оно постоянно и мешает. Другие симптомы беспокойства могут включать учащенное сердцебиение, одышку, головную боль, потливость, дрожь, головокружение, беспокойство, диарею или беспокойство.
2. Чувство депрессии или несчастья
Признаки депрессии: грусть или раздражительность в течение последних нескольких или более недель, отсутствие мотивации и энергии, потеря интереса к хобби или постоянная слезливость.
3. Вспышки эмоций
У всех разное настроение, но внезапные и резкие изменения настроения, такие как крайнее недомогание или гнев, могут быть симптомом психического заболевания.
4. Проблемы со сном
Устойчивые изменения режима сна человека могут быть симптомом психического расстройства. Например, бессонница может быть признаком беспокойства или злоупотребления психоактивными веществами. Слишком много или слишком мало сна может указывать на депрессию или нарушение сна.
5.Изменения веса или аппетита
Для некоторых людей колебания веса или быстрая потеря веса могут быть одним из предупреждающих признаков психического расстройства, такого как депрессия или расстройство пищевого поведения.
6. Тихо или отозвано
Отказ от жизни, особенно если это серьезное изменение, может указывать на психическое расстройство. Если друг или любимый человек регулярно изолируется, у них может быть депрессия, биполярное расстройство, психотическое расстройство или другое расстройство психического здоровья.Отказ участвовать в общественной деятельности может быть признаком того, что им нужна помощь.
7. Злоупотребление психоактивными веществами
Употребление психоактивных веществ, таких как алкоголь или наркотики, может быть признаком психического расстройства. Употребление психоактивных веществ также может способствовать психическим заболеваниям.
8. Чувство вины или бесполезности
Мысли типа «Я неудачник», «Это моя вина» или «Я никуда не годен» — все это возможные признаки психического расстройства, такого как депрессия. Вашему другу или любимому человеку может потребоваться помощь, если они часто критикуют или обвиняют себя.В тяжелом состоянии человек может выразить желание причинить себе боль или убить себя. Это чувство может означать, что человек склонен к суициду и ему нужна срочная помощь. Немедленно позвоните в скорую помощь Triple Zero (000).
9. Изменения в поведении или чувствах
Психическое расстройство может начаться с незначительных изменений в чувствах, мышлении и поведении человека. Текущие и значительные изменения могут быть признаком того, что у них есть или развивается психическое расстройство. Если что-то кажется вам не совсем правильным, важно начать разговор о том, как получить помощь.
Куда обратиться за помощью
Если вы беспокоитесь о друге или любимом человеке, спросите их, чем вы можете помочь. Первым шагом для человека с симптомами психического расстройства является посещение врача или другого медицинского работника.
Если вам нужна дополнительная информация и поддержка, посетите Сообщество по вопросам здравоохранения или психических заболеваний Австралии (MIFA), где вы найдете ресурсы, телефоны доверия, приложения, онлайн-программы и форумы.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз отзыв: март 2021 г.
Связанные страницы
Найдите на нашем сайте
Нужна дополнительная информация?
У этих надежных информационных партнеров есть дополнительная информация по этой теме.
Общие результаты поиска
Результаты для медицинских работников
Лучшие результаты
Послеродовая депрессия
Многие женщины испытывают «детскую хандру» после беременности, но если чувства сохраняются после этих первых дней, это может быть признаком депрессии.
Подробнее на сайте «Беременность, роды и ребенок»
Депрессия
Депрессия может случиться с каждым. Это больше, чем просто чувство подавленности или грусти в трудные времена.Важно понимать, какие признаки депрессии и куда обратиться за помощью. Вам не нужно сталкиваться с этим в одиночку. Доступна помощь.
Подробнее на сайте Lifeline
Признаки и симптомы депрессии — Beyond Blue
Некоторые признаки и симптомы депрессии включают большую часть времени грусть, подавленность или несчастье, а также потерю интереса или удовольствия от обычных занятий.
Подробнее на сайте Beyond Blue
Объяснение перинатальной депрессии и беспокойства | ЭТО ПУТЬ
Понимание признаков, симптомов и вариантов лечения, доступных для страдающих перинатальной депрессией и тревогой в Австралии.
Подробнее на сайте This Way Up
Депрессия и сон
Я думаю, что в депрессии, откуда мне знать? Если вы продолжаете чувствовать себя безнадежным, беспомощным и грустным, у вас может быть клиническая депрессия.У вас может быть низкая мотивация и низкая энергия. Казалось бы, радости в жизни больше нет. Изменения в том, как вы спите и едите, также являются признаком депрессии. Некоторые люди в депрессии чувствуют себя
Подробнее на сайте Фонда здоровья сна
Депрессия и беременность
Беременность может иметь свои взлеты и падения, но сохраняющееся чувство беспомощности, изоляции или негативных мыслей может быть признаком дородовой депрессии.
Подробнее на сайте «Беременность, роды и ребенок»
Признаки и симптомы тревоги и депрессии у пожилых людей — Beyond Blue
Симптомы тревоги или депрессии у пожилых людей иногда не очевидны, поскольку они часто развиваются постепенно, так как у них могут быть не все симптомы.
Подробнее на сайте Beyond Blue
MumMoodBooster — онлайн-лечение дородовой депрессии по сравнению с передовыми альтернативами
MumMoodBooster — это Интернет-программа лечения, разработанная для женщин, страдающих послеродовой депрессией.
Подробнее на сайте MumSpace
Mum2BMoodBooster — онлайн-лечение дородовой депрессии по сравнению с передовыми альтернативами
Mum2BMoodBooster — это Интернет-программа лечения, разработанная для женщин, страдающих дородовой депрессией.
Подробнее на сайте MumSpace
Тревога и депрессия при беременности и в раннем детстве
Если вы читаете это, возможно, вас беспокоят ваши мысли, чувства или поведение, а также мысли, чувства или поведение вашего партнера или кого-то из ваших близких, которые беременны или недавно родили ребенка.
Подробнее на сайте Perinatal Anxiety and Depression Australia (PANDA)
Показать большеЛучшие результаты
Депрессия
Депрессия — это состояние настроения, которое характеризуется значительно пониженным настроением и потерей интереса или удовольствия от занятий, которые обычно доставляют удовольствие.Такое подавленное настроение — обычное и нормальное явление для населения. Однако большой депрессивный эпизод можно отличить от этой «нормальной» депрессии по тяжести, продолжительности, продолжительности и наличию характерных симптомов (например, нарушений сна).
Подробнее на веб-сайте CRUfAD — подразделения клинических исследований тревожности и депрессии
Что такое депрессия / большое депрессивное расстройство? | Ausmed
Это человеческая природа — время от времени чувствовать себя подавленным на свалке.Однако депрессия — это диагностируемое заболевание, которое проявляется в чувствах сильной печали, негатива и плохого настроения, продолжающихся в течение длительного периода времени.
Подробнее на сайте Ausmed Education
Депрессия при деменции | Выпуск 6 | Том 38 | Австралийский врач-консультант
Люди с деменцией любого типа часто страдают большой депрессией.
Подробнее на сайте австралийского врача, выписывающего предписания
Расстройства пищевого поведения — типы, признаки и лечение | Ausmed
Расстройства пищевого поведения — это сложные психические заболевания, на которые влияет ряд факторов.Расстройство пищевого поведения — это заболевание, характеризующееся нерегулярным питанием, беспокойством по поводу еды и одержимостью массой тела. Расстройства пищевого поведения очень серьезны, имеют серьезные осложнения для здоровья и даже могут привести к летальному исходу.
Подробнее на сайте Ausmed Education
Психоз: признаки раннего предупреждения и лечение | Ausmed
В большинстве случаев психоз переживается как «эпизод».В этот период человек будет испытывать такие острые симптомы, как бред и галлюцинации.
Подробнее на сайте Ausmed Education
Признаки и симптомы низкого артериального давления (гипотонии)
Низкое кровяное давление — или гипотензия — возникает, когда сила, с которой сердце качает кровь по артериям, падает.Гипотония может проявляться различными симптомами: от тошноты, головокружения до учащенного сердцебиения. Проверка артериального давления — важная часть оценки себя или своего пациента.
Подробнее на сайте Ausmed Education
Смена и прекращение приема антидепрессантов | Выпуск 3 | Том 39 | Австралийский врач-консультант
Обычно требуется переключение людей с одного антидепрессанта на другой, но это может вызвать симптомы отмены лекарств, лекарственные взаимодействия и рецидив депрессии….
Подробнее на сайте австралийского врача, выписывающего предписания
Гипогликемия — неотложная помощь при диабете | Ausmed
Гипогликемия может причинить физический и эмоциональный вред, повлиять на заболеваемость и, в крайних случаях, стать причиной смерти.Важно научить людей, страдающих диабетом, в вашей практике распознавать гипогликемию как чрезвычайную ситуацию и незамедлительно реагировать на признаки и симптомы.
Подробнее на сайте Ausmed Education
Гипотермия: обратимые причины остановки сердца | Ausmed
Гипотермия возникает, когда внутренняя температура тела опускается ниже 35 ° C (95 ° F).Первичная гипотермия — это когда способность человека поддерживать внутреннюю температуру тела нарушается из-за чрезмерно низких температур. Вторичная гипотермия — это когда переохлаждение связано с острыми событиями или болезнью.
Подробнее на сайте Ausmed Education
План лечения психического здоровья | Ausmed
План лечения психических заболеваний (MHTP) — это план поддержки для лиц, страдающих психическими расстройствами.Врач общей практики (GP) оценит, есть ли у человека признаки психического заболевания и будет ли ему полезно лечение психического здоровья (6 сеансов субсидируются Medicare).
Подробнее на сайте Ausmed Education
Показать большеМы — служба, финансируемая государством, предоставляющая качественную, утвержденную медицинскую информацию и консультации.
Женщины и психическое здоровье | Фонд психического здоровья
В Англии примерно каждая пятая женщина имеет общие проблемы психического здоровья, такие как тревожность, депрессия или членовредительство.
* Последнее обновление: 12 октября 2021 г.
Социальные и экономические факторы могут подвергать женщин большему риску ухудшения психического здоровья, чем мужчины. Однако женщинам, как правило, легче говорить о своих чувствах и иметь более сильные социальные связи, которые могут помочь защитить их психическое здоровье.
Эта страница предназначена для всех женщин, но транс-женщины также могут найти полезную информацию от русалок и гендерного интеллекта.
Что влияет на психическое здоровье женщин?
Примерно каждая пятая женщина страдает общей проблемой психического здоровья, такой как депрессия и тревожность.Хотя может быть много причин, по которым они развиваются, некоторые факторы риска влияют на многих женщин. Женщины чаще мужчин:
- ухаживать за ребенком, что может привести к стрессу, тревоге и изоляции. Carers UK предоставляет информацию о том, как заботиться о вашем психическом здоровье
- жить в бедности, что, наряду с заботой о личной безопасности и работой в основном дома, может привести к социальной изоляции
- подвергнуться физическому и сексуальному насилию, которое может иметь долгосрочные последствия для их психического здоровья.Свяжитесь с Refuge, если вы столкнулись с насилием в семье
- подвергнуться сексуальному насилию, которое может вызвать посттравматическое стрессовое расстройство. У нас есть советы по уходу за собой, если вы узнали о сексуальном насилии в средствах массовой информации.
Когда женщинам трудно говорить о трудных чувствах, они склонны усваивать их. Это может привести к депрессии, расстройствам пищевого поведения и членовредительству. Мужчины с большей вероятностью проявят свои чувства подрывным или антиобщественным поведением.
С другой стороны, некоторые факторы защищают психическое здоровье женщин: они, как правило, имеют лучшие социальные связи, чем мужчины, им легче довериться своим друзьям и с большей вероятностью вылечились от проблемы психического здоровья.
Проблемы со здоровьем женщин
Жизненные события и гормональные изменения могут повлиять на психическое здоровье женщины.
Перинатальная депрессияРождение ребенка — событие, которое меняет жизнь. У некоторых женщин это может вызвать послеродовую депрессию (после родов) и / или антенатальную депрессию (во время беременности). Термин «перинатальная депрессия» охватывает и то, и другое.
Перинатальная депрессия не является признаком слабости и не означает, что вы плохой родитель. Доступна помощь: разговорная терапия, лекарства или услуги специалиста в зависимости от ваших симптомов и того, что вам подходит.
PANDAS предлагает информацию и поддержку людям, страдающим перинатальными проблемами психического здоровья.
МенопаузаХотя каждая женщина переживает менопаузу по-разному, многие женщины обнаруживают, что помимо остановки менструации у них есть симптомы. Это могут быть изменения вашего психического здоровья, такие как перепады настроения, беспокойство и подавленность. Лечение включает заместительную гормональную терапию (ЗГТ) или терапию разговором. Поговорите со своим терапевтом о том, что лучше для вас.
Что мне делать, если я беспокоюсь о своем психическом здоровье?
Если вы хотите получить несколько советов о том, как оставаться здоровым, начните с рассмотрения наших 10 практических способов заботиться о своем психическом здоровье. Простые изменения, такие как разговоры о своих чувствах, поддержание активности и хорошее питание, могут помочь вам почувствовать себя лучше.
Если вы беспокоитесь, что у вас проблемы с психическим здоровьем, поговорите со своим терапевтом. Это может быть пугающе, но большинство людей считают, что общение со своим терапевтом, получение помощи и поддержки могут иметь большое значение в их жизни.
Если вы находитесь в бедственном положении и нуждаетесь в немедленной помощи или чувствуете, что хотите покончить с собой, позвоните по номеру 999 или обратитесь в службу A&E и попросите связаться с ближайшей группой по разрешению кризисных ситуаций. Это группы специалистов в области психического здоровья, которые работают с людьми, находящимися в тяжелом состоянии.
Есть организации, которые предлагают практические и эмоциональные советы и поддержку. Узнайте больше на нашей странице «Получение помощи».
Признаков психического заболевания
У каждого время от времени происходят изменения в своих эмоциях, мыслях и поведении.Но когда эти изменения ухудшают вашу повседневную жизнь, это может быть признаком психического заболевания.
Психическое заболевание принимает различные формы, включая депрессию, тревожные расстройства, биполярное расстройство и шизофрению. Это обычное явление, от которого ежегодно страдают около 44 миллионов американцев.
Не существует простого теста, чтобы определить, страдаете ли вы или кто-то из ваших знакомых психическим заболеванием. Часто вы или окружающие замечаете небольшие изменения в своих действиях задолго до того, как симптомы серьезно повлияют на вас.
Если вы заметили, что что-то кажется неправильным, вы можете поговорить с врачом или психиатром о том, что делать. Получение помощи на раннем этапе часто помогает предотвратить ухудшение психического заболевания.
Определенные симптомы могут быть признаком того, что пора обратиться за помощью, особенно если вы заметили больше пары. К ним относятся:
- Печаль или раздражительность, длящиеся дольше обычного
- Отставание от друзей и семьи
- Потеря интереса к вещам, которыми вы раньше наслаждались
- Высокие и низкие крайности эмоций
- Большие изменения в привычках сна или питания
- Беспорядки или страхи, которые кажутся несоразмерными
- Игнорирование личной гигиены и гигиены
- Изменения в вашем половом влечении
- Неорганизованные или спутанные мысли
- Чрезмерный гнев
- Злоупотребление наркотиками или алкоголем
- Множество необъяснимых физических заболеваний
- не соответствует действительности
- Видеть или слышать то, что другие не могут
- Думать или говорить о самоубийстве
Признаки психического заболевания у детей
Когда ребенок страдает психическим заболеванием, у него могут быть некоторые из них симптомы у взрослых, такие как чрезмерное беспокойство или изменения в сне и пищевых привычках.
Вы также можете заметить:
- Изменения в их успеваемости в школе
- Агрессия или непослушание
- Частые кошмары
- Множество приступов гнева
- Они кажутся слишком чувствительными к взглядам, звукам, запахам или прикосновениям
- Странно или необычное поведение
Следует ли вам обращаться за помощью?
То, что вы заметили один или два из этих симптомов, не означает, что вы или ваш любимый человек страдаете психическим заболеванием.
Крупные жизненные события, такие как потеря работы или потери любимого человека, могут нормально сказаться на вашем настроении и способности функционировать.Некоторые из этих симптомов могут вызвать физическое заболевание, новое лекарство или изменение дозировки.
Но, возможно, пришло время обратиться за помощью, если:
- Вы заметили несколько из этих знаков.
- Они не связаны ни с одним очевидным событием.
- Они длятся достаточно долго, чтобы мешать вашей жизни.
Если вы начнете лечение раньше, вы сможете отсрочить или даже предотвратить самые серьезные последствия.
Немедленно обратитесь за помощью к врачу или специалисту по психическому здоровью, если у вас есть мысли о том, чтобы причинить вред себе или кому-то еще.В экстренной ситуации с психическим здоровьем звоните 911 или в Национальную линию помощи по предотвращению самоубийств по телефону 800-273-8255. Lifeline работает круглосуточно.
Куда обратиться за помощью
Если это не экстренная ситуация, позвоните своему лечащему врачу. Они могут помочь вам связаться со службами психического здоровья. Если у вас нет постоянного врача, позвоните в свою медицинскую страховую компанию или в управление психического здоровья вашего штата или округа.
В Интернете можно найти множество ресурсов. Для получения информации о помощи, которую вы можете получить в вашем районе, позвоните или напишите по электронной почте в Национальный альянс по психическим заболеваниям (800-950-6264 или [электронная почта защищена]).
Или позвоните в национальную администрацию служб здравоохранения и социальных служб по борьбе с наркозависимостью и психическим здоровьем (SAMHSA) по телефону 877-726-4727. Эта линия работает с понедельника по пятницу с 8:00 до 20:00. ET.
Диагностика и лечение
Ваш врач или консультант захочет узнать обо всех ваших симптомах, любых изменениях в поведении и о том, были ли у вас важные жизненные события, которые могли бы объяснить происходящее.
Даже если они обнаружат, что у вас психическое заболевание, для постановки правильного диагноза может потребоваться несколько посещений.Лечение часто включает комбинацию лекарств и разговорной терапии. Также могут помочь группы поддержки и изменение образа жизни.
Изменения личности и поведения — расстройства психического здоровья
Врачи сначала задают вопросы о симптомах человека и его истории болезни. Затем врачи проводят медицинский осмотр, включая неврологическое обследование. Неврологическое обследование. При подозрении на неврологическое расстройство врачи обычно оценивают все системы организма во время физического обследования, но основное внимание уделяется нервной системе.Обследование нервной системы — … читать дальше с обследованием психического статуса Психическое состояние При подозрении на неврологическое расстройство врачи обычно оценивают все системы организма во время физического обследования, но основное внимание уделяется нервной системе. Исследование нервной системы — … читать дальше (среди прочего, оценивает способность обращать внимание, память, настроение и способность мыслить абстрактно, выполнять команды и использовать язык). То, что они обнаруживают во время анамнеза и физического осмотра, часто указывает на возможную причину изменений и анализы, которые могут потребоваться (см. Таблицу Некоторые причины и особенности изменений личности и поведения Некоторые причины и особенности изменений личности и поведения Здоровые люди различаются существенно в их личности, настроении и поведении.Каждый человек тоже меняется изо дня в день, в зависимости от обстоятельств. Однако внезапное, серьезное изменение … подробнее).
Вопросы включают, когда появились симптомы. Многие психические расстройства начинаются в подростковом или 20-летнем возрасте. Если психическое расстройство начинается в среднем возрасте или позже, особенно если нет очевидного триггера (например, потеря любимого человека), причиной, скорее всего, будет физическое расстройство. Физическое расстройство также с большей вероятностью может быть причиной того, что психические симптомы значительно меняются в среднем возрасте или позже у людей с хроническим психическим расстройством.Если изменения начались недавно и внезапно у людей любого возраста, врачи интересуются условиями, которые могут вызвать такие изменения. Например, они спрашивают, начали ли люди принимать рецептурные или рекреационные наркотики или прекратили их принимать.
Врачи спрашивают о других симптомах, которые могут указывать на причину, например,
Сердцебиение: возможно гиперактивность щитовидной железы, прием или отмена лекарства
Тремор: болезнь Паркинсона или отмена лекарства
Затруднения при ходьбе или речи: рассеянный склероз, болезнь Паркинсона, инсульт или интоксикация опиоидом или седативным средством
Головная боль: инфекция головного мозга, опухоль головного мозга или кровотечение в головной мозг (кровоизлияние)
Онемение или покалывание: A инсульт, рассеянный склероз или дефицит витаминов
Людей также спрашивают, были ли они ранее диагностированы и лечились от психического расстройства или судорожного расстройства.Если их лечили, врачи спрашивают, прекратили ли они прием лекарств или уменьшили дозу. Однако, поскольку у людей с психическими расстройствами могут развиваться физические расстройства, врачи не предполагают автоматически, что какое-либо новое ненормальное поведение вызвано психическим расстройством.
Врачи спрашивают о физических заболеваниях людей (например, диабет) и об их образе жизни (таких как семейное положение, положение на работе, образование, употребление алкоголя и рекреационных наркотиков, а также условия проживания).Врачи также спрашивают, были ли у членов семьи какие-либо физические расстройства, которые могут вызывать психические симптомы (например, рассеянный склероз).
Во время медицинского осмотра врачи ищут признаки физических расстройств, которые могут вызвать изменения психического статуса, в частности следующие:
Лихорадка и / или учащенное сердцебиение (что указывает на инфекцию, отмену алкоголя или употребление алкоголя). амфетаминов или кокаина в высоких дозах)
Замешательство или делирий (предполагающие наркотическое опьянение или абстинентный синдром)
Нарушения во время неврологического обследования, такие как затруднения в формировании слов или понимание языка (возможно, предполагающие расстройство мозга)
Путаница и делирий чаще возникают в результате физического расстройства.Люди с психическими расстройствами редко бывают сбитыми с толку или бредят. Однако многие физические расстройства, вызывающие изменения в поведении, не вызывают замешательства или делирия, но часто вызывают другие симптомы, которые могут показаться психическим расстройством.
Врачи наклоняют шею человека вперед. Если это сложно или болезненно, причиной может быть менингит. Врачи проверяют ноги и живот на предмет отеков, которые могут возникнуть в результате почечной или печеночной недостаточности. Если кожа или белки глаз выглядят желтыми, причиной может быть печеночная недостаточность.
Психическое здоровье афроамериканских женщин
Это правда, что каждый испытывает временные периоды печали, а также времена беспокойства и нервозности. Но что насчет того, когда эти чувства не исчезнут? Слишком часто цветные женщины пытаются самостоятельно преодолеть депрессию и тревогу, говорит Эрика Ричардс, председатель и медицинский директор отделения психиатрии и поведенческого здоровья в больнице Sibley Memorial. Это может быть ошибкой: вам действительно нужен кто-то, кто поможет вам разобраться в том, через что вы проходите, и предоставит поддержку и варианты лечения.
«Любой может испытать психическое заболевание. Нет группы, пола, сексуальной идентичности, расы или культурных убеждений, которые могли бы предотвратить это », — говорит Ричардс. «И на самом деле это происходит чаще, чем при большинстве других болезней, включая болезни сердца, диабет и рак».
Это особенно тревожно для женщин из числа меньшинств. По словам Ричардса, женщины по крайней мере в два раза чаще страдают депрессией, чем мужчины. И, по сравнению со своими кавказскими сверстницами, афроамериканки лишь в два раза реже обращаются за помощью.
Сделайте психическое здоровье своим приоритетом
Частью проблемы при получении медицинской помощи является культурное убеждение, что к специалистам в области психического здоровья обращаются только «сумасшедшие» или «слабые». «Во многих чернокожих сообществах существует мнение, что женщины должны быть сильными и стойкими», — объясняет Ричардс. «Женщины так заняты заботой обо всех — своих партнерах, своих пожилых родителях и своих детях — они не заботятся о себе. Однако женщинам следует напоминать, что удовлетворение их собственных потребностей, физических или эмоциональных, не делает вас слабыми.Это позволяет вам лучше заботиться о своих близких в долгосрочной перспективе ».
Нет никакой замены помощи, которую вы можете получить от специалиста по психическому здоровью. Но вы также можете защитить свое эмоциональное здоровье с помощью этих методов ухода за собой:
- Хорошо отдохните: Старайтесь спать не менее семи часов каждую ночь. Недостаток сна дестабилизирует ваше настроение, делая все, что вы делаете, менее эффективным.
- Больше двигайтесь: Занимайтесь спортом по 30 минут каждый день для улучшения здоровья и повышения уровня эндорфинов хорошего самочувствия, которые могут помочь некоторым людям справиться с симптомами депрессии или предотвратить их.
- Ешьте хорошо: Здоровое сочетание фруктов, овощей и белка поддерживает стабильный уровень энергии, помогая вам лучше справляться со взлетами и падениями в течение дня.
- Connect: Планируйте время с другом каждую неделю, даже чтобы выпить чашечку кофе или прогуляться. Многие исследования показали, что социальная поддержка улучшает психическое благополучие женщин, помогает уменьшить стресс и последствия депрессии.
- Медитируйте: Исследователи Джона Хопкинса обнаружили, что люди, прошедшие восьминедельный курс медитации осознанности, смогли облегчить симптомы депрессии, тревоги и боли.
- Знайте свои пределы: По возможности отклоняйте запросы, которые создают ненужный стресс, например, проведение вечеринок или планирование мероприятий. Установление границ на работе, например отказ от проверки электронной почты по прошествии определенного времени, также может помочь снизить уровень стресса.
Признаки депрессии и расстройства настроения
В чем разница между ощущением уныния или усталости и чем-то более серьезным? По словам Ричардса, депрессия чаще всего возникает в возрасте от 25 до 44 лет, но может возникнуть в любом возрасте.И хотя депрессия является наиболее распространенным расстройством настроения, также распространены тревожные расстройства и биполярное расстройство. Некоторые признаки, указывающие на состояние психического здоровья, включают:
- Спать больше или меньше обычного
- Повышенный или пониженный аппетит
- Чувство никчемности, безнадежности или опустошенности
- Чувство незаинтересованности и невозможности получать удовольствие от вещей, которые обычно приносят удовольствие
- Перепады настроения
- Чувствую себя из-под контроля
- Проблемы с концентрацией внимания
Если вы или ваш близкий человек испытываете те или иные симптомы в течение двух или более недель, вам следует обратиться за помощью к специалисту в области здравоохранения.
Варианты лечения и поиск подходящей поддержки
Как цветная женщина, вы можете найти врача, похожего на вас или имеющего аналогичный жизненный опыт. Это понятно, но сделать сложно. К сожалению, цветные женщины составляют менее 5 процентов психиатров, психологов и социальных работников, которые могут лечить пациентов.
Вместо этого, говорит Ричардс, сосредоточьтесь на контакте с поставщиком, который готов узнать о вас и ваших жизненных обстоятельствах.Это не обязательно должен быть человек, специализирующийся на психическом здоровье и не обязательно поставщик цвета. Часто врачи первичного звена и гинекологи чувствуют себя комфортно, выписывая лекарства для лечения депрессии, беспокойства и других расстройств настроения, и часто могут направить вас к коллеге, который может предоставить дополнительное специализированное лечение (лекарства и / или разговорная терапия). Важно то, что ваша команда врачей познакомится с вами, вместе с вами поставит диагноз и разработает план лечения, который подходит именно вам.Узнайте больше о факторах, которые следует учитывать при выборе терапевта.
Первые шаги
- Поговорите со своим лечащим врачом или гинекологом.
- Обратитесь к другу, партнеру или члену сообщества, которому вы доверяете.
- Оставайтесь последовательными и приверженными своему лечению.
Помните, миллионы людей с депрессией получают лечение и живут успешной жизнью. Присоединяйтесь к ним и возьмите под контроль свое здоровье.
.
 Если Вы заметили эти изменения у близкого Вам человека, помогите ему пойти на прием семейного врача. Оставайтесь с ним на визите у врача, чтобы помочь описать изменения, если это необходимо.
Если Вы заметили эти изменения у близкого Вам человека, помогите ему пойти на прием семейного врача. Оставайтесь с ним на визите у врача, чтобы помочь описать изменения, если это необходимо. У пациентов с болезнью Альцгеймера часто встречаются расстройства психики и поведения. Они могут быть связаны с заболеванием, но также могут быть вызваны и недостаточным лечением других сопутствующих заболеваний. Расстройства поведения ухудшают существенно способность справляться с ежедневными делами.
У пациентов с болезнью Альцгеймера часто встречаются расстройства психики и поведения. Они могут быть связаны с заболеванием, но также могут быть вызваны и недостаточным лечением других сопутствующих заболеваний. Расстройства поведения ухудшают существенно способность справляться с ежедневными делами. Отслеживайте способность людей с болезнью Альцгеймера водить машину и работать с бытовой техникой. Если он не может совершать данные виды деятельности на должном безопасном уровне, то от них нужно отказаться.
Отслеживайте способность людей с болезнью Альцгеймера водить машину и работать с бытовой техникой. Если он не может совершать данные виды деятельности на должном безопасном уровне, то от них нужно отказаться.