К какому врачу идти при панической атаке
Психотерапевты Москвы — последние отзывы
Прием длился минут тридцать. Всё прошло хорошо. Только мне показалось, что специалист такой замученный и уставший. Марина Юрьевна очень хороший доктор. Врач поставил мне иголочки, от которых я стала лучше спать. Всё доступно объяснил и ответил на мои вопросы. А также назначил лекарство, от которого я плохо себя чувствую. Обращусь повторно к этому специалисту и буду рекомендовать его знакомым.
Аноним, 30 ноября 2021
 Анвара Владимировна очень хорошая, отзывчивая, доброжелательная, спокойная и приятная женщина. Всегда задает вопросы, без лишнего навязывания. Я очень довольна приемом. Доктор дал необходимые консультации, совет по препарату, в котором я сомневалась.
Анвара Владимировна очень хорошая, отзывчивая, доброжелательная, спокойная и приятная женщина. Всегда задает вопросы, без лишнего навязывания. Я очень довольна приемом. Доктор дал необходимые консультации, совет по препарату, в котором я сомневалась.Алла, 29 ноября 2021
 Иногда нетерпимая боль. Чего только не перепробовала и у каких я только врачей не была. То, что не помогало годами Светлана Николаевна сделала за один месяц. Спасибо Вам большое
Иногда нетерпимая боль. Чего только не перепробовала и у каких я только врачей не была. То, что не помогало годами Светлана Николаевна сделала за один месяц. Спасибо Вам большоеЕкатерина, 28 ноября 2021
Данным доктором мне впервые был поставлен диагноз. Спасибо доктору, что всё увидела на ранних стадиях, когда ещё можно что-то исправить без операции. Начав выполнять рекомендации доктора: медикаментозное лечение, ношение корсета и «лежачая» зарядка я уже почувствовала облегчение и очень надеюсь на долгий эффект. Доктора советую, толковый врач.
Олеся, 25 ноября 2021
Андрей, 23 ноября 2021
 Обычно этого нет, но здесь мне хочется следовать прописанному курсу. Видно, что Елена Валерьевна знает своё дело в сфере неврологии. Чем я очень довольна! Приняли меня на пятнадцать минут раньше и в общем времени на приёме было уделено более чем достаточно. Порекомендую специалиста при необходимости!
Обычно этого нет, но здесь мне хочется следовать прописанному курсу. Видно, что Елена Валерьевна знает своё дело в сфере неврологии. Чем я очень довольна! Приняли меня на пятнадцать минут раньше и в общем времени на приёме было уделено более чем достаточно. Порекомендую специалиста при необходимости!Надежда, 23 ноября 2021
Мы вызывали врача для мамы на дом. Доктор мне очень понравилась. Она приехала вовремя. На приёме Наталья Юрьевна сделала новокаиновую блокаду с добавлением других лекарств и назначила лечение. К вечеру мамино состояние уже улучшилось. Врач внимательный, вежливый, доброжелательный, оптимистичный.
Врач внимательный, вежливый, доброжелательный, оптимистичный.
Татьяна, 22 ноября 2021
Доктор видно, что профессионал, с индивидуальным подходом. На приеме Марианна Альбертовна провела консультацию, достаточно деликатно разговаривает, хотела дать конкретный совет, именно для меня, который подходит мне. В целом мне понравилось. По итогу получила больше информации о своем диагнозе, спокойствие, лечение. Есть уровень доверия достаточно высокий.
Наталья, 13 ноября 2021
Мне всё понравилось.
Франк, 23 сентября 2021
Гурун, 18 июня 2021
Показать 10 отзывов из 7747Что такое панические атаки и как с ними справиться
Моя первая паническая атака прошла кошмарно. Случилось это года три назад. Тогда я рассталась с парнем после долгих отношений, умер друг, появились проблемы со здоровьем и деньгами — как-то сразу много навалилось. Я часто нервничала, всё время ходила подавленная.
Случилось это года три назад. Тогда я рассталась с парнем после долгих отношений, умер друг, появились проблемы со здоровьем и деньгами — как-то сразу много навалилось. Я часто нервничала, всё время ходила подавленная.
Однажды я пришла домой с учёбы, села на диван и вдруг почувствовала, что начинаю задыхаться. Сердце забилось чаще, меня затрясло, я ощутила настолько сильный страх, что закричала. Я вообще не понимала, откуда взялся этот ужас. Сперва подумала, что схожу с ума, а потом все мысли исчезли, остался только страх. Я сползла с дивана на пол, прислонилась к столу и обхватила колени.
Следующие минут 30 я просто тряслась, кричала и плакала. Дома никого не было, а о том, что нужно звонить в скорую, я подумала, когда уже успокоилась.
Панические атаки у меня бывают примерно раз в полгода, когда долго испытываю эмоциональное напряжение. Но справляюсь с ними гораздо лучше, чем в первый раз.
Что такое паническая атака и каковы её симптомы
Паническая атака — это приступ сильного беспричинного страха, который может настигнуть в любое время и в любом месте, даже во сне. Кажется, что сейчас вы сойдёте с ума или умрёте.
Кажется, что сейчас вы сойдёте с ума или умрёте.
Приступы случаются обычно у подростков и молодых людей, причём женщины страдают чаще мужчин.
Во время панической атаки появляются некоторые из этих симптомов или все сразу:
- чувство потери контроля над собой или ситуацией;
- ощущение нереальности происходящего;
- частое сердцебиение;
- слабость, головокружение, иногда даже обморок;
- головная боль;
- покалывание или онемение в руках и пальцах;
- прилив жара или озноб;
- усиленное потоотделение;
- боль в груди;
- дрожь;
- одышка или ком в горле;
- спазмы в животе или тошнота;
- затруднённое дыхание.
Обычно эпизоды длятся 5–30 минут, хотя некоторые признаки сохраняются дольше.
Когда нужно звонить в скорую
Медицинская помощь понадобится , если:
- Паническая атака длится дольше 20 минут, а попытки прекратить её ни к чему не приводят.

- Пострадавший чувствует внезапную сильную физическую слабость и недомогание. Обычно это заканчивается обмороком.
- Во время панической атаки заболело сердце. Это может быть признаком сердечного приступа.
Откуда берутся панические атаки
Неясно, что именно их вызывает. Но эксперты считают , что приступы могут появляться из-за стресса или изменений в жизни. Например, увольнения или выхода на новую работу, развода, свадьбы, рождения ребёнка, потери близкого человека.
Генетика тоже играет роль. Если кто-то из членов семьи страдает от панических атак, то и вы можете быть к этому предрасположены.
В зоне риска также находятся курильщики, заядлые кофеманы и те, кто употребляет наркотики.
Наталья Тараненко
врач-невролог высшей квалификационной категории клинико-диагностического центра «Мединцентр», филиала ГлавУпДК при МИД России
В организме происходит срыв саморегуляции, управления собственным психическим состоянием, адаптационных возможностей организма. Часто это реакция на физическое или умственное перенапряжение, на стрессовые и конфликтные ситуации.
Часто это реакция на физическое или умственное перенапряжение, на стрессовые и конфликтные ситуации.
Почему панические атаки опасны
Единичные эпизоды обычно безвредны. Но панические атаки нужно лечить, если они повторяются, иначе те перейдут в паническое расстройство. Из-за него человек живёт в постоянном страхе.
Есть и другие осложнения :
- Специфические фобии. Например, боязнь вождения или полётов.
- Проблемы с успеваемостью в школе или институте, ухудшение работоспособности.
- Замкнутость, нежелание общаться с другими людьми.
- Депрессия или тревожные расстройства.
- Мысли о суициде, вплоть до попыток покончить с жизнью.
- Злоупотребление алкоголем или наркотиками.
- Финансовые трудности.
Как самостоятельно справиться с панической атакой
У меня приступы чаще всего случаются ночью, когда рядом никого нет. Первое, что я делаю — немедленно включаю свет и любой фильм или сериал (только не ужастик), чтобы не чувствовать себя в одиночестве. Тишина и темнота вызывают ещё больший страх.
Тишина и темнота вызывают ещё больший страх.
Может показаться, что паника не пройдёт и вы уже не сможете совладать с собой. Но это не так. Есть несколько способов успокоиться .
1. Дышите глубже
Во время приступа может появиться одышка, и человек чувствует, что не контролирует себя. Скажите себе, что одышка — это просто временный симптом, она скоро пройдёт. Затем сделайте глубокий вдох, подождите секунду, а потом выдыхайте, мысленно считая до четырёх.
Повторяйте упражнение, пока нормальное дыхание не восстановится.
2. Расслабьте мышцы
Это вернёт вам контроль над телом. Сожмите ладонь в кулак и держите в таком положении, считая до 10. Потом разожмите и полностью расслабьте руку.
Попробуйте также напрячь и расслабить ноги, а затем постепенно продвигайтесь вверх по телу, затрагивая ягодицы, живот, спину, руки, плечи, шею и лицо.
3. Повторяйте позитивную установку
Попробуйте про себя или вслух произносить несколько ободряющих фраз. Например: «Это временно. Со мной всё будет в порядке. Мне просто нужно дышать. Я успокаиваюсь. Всё хорошо».
Например: «Это временно. Со мной всё будет в порядке. Мне просто нужно дышать. Я успокаиваюсь. Всё хорошо».
4. Сосредоточьтесь на каком-нибудь объекте
Изучите его до мельчайших подробностей: цвет, размер, рисунок, форму. Постарайтесь вспомнить другие объекты, похожие на него. Сравните их между собой, мысленно найдите отличия. Это поможет отвлечься и меньше думать о страхе, который вы испытываете.
5. Откройте окна
Если вы в душном помещении, свежий воздух поможет прийти в себя.
Как лечить панические атаки
Если приступы повторяются, проконсультируйтесь с врачом. Это поможет предотвратить паническое расстройство или начать его лечение.
Сначала обратитесь к терапевту, который в зависимости от симптомов назначит обследование, а потом направит к неврологу, психотерапевту или психиатру. Важно сдать анализы, чтобы исключить заболевания внутренних органов, а также проблемы с щитовидной железой, артериальным давлением и уровнем сахара в крови.
Наталья Тараненко
врач-невролог высшей квалификационной категории
Панические расстройства лечат медикаментозно, с помощью психотерапии или комплексно.
Психотерапия
Применяют когнитивно-поведенческую терапию. Во время неё человек учится контролировать себя, свои чувства и эмоции. Приступы паники будут проходить быстрее, если изменить реакцию на физические ощущения страха и тревоги.
Лекарства
Они помогут справляться с паникой. Препараты особенно нужны, если приступы тяжёлые и контролировать их самостоятельно очень трудно.
Некоторые лекарства вызывают побочные эффекты: головные боли, тошноту, бессонницу. Обычно они не опасны, но если вы будете ощущать их постоянно, скажите об этом доктору.
Читайте также 🙀👨⚕️😰
⚕ Что такое паническая атака?
 Сегодня поговорим об этих аспектах.
Сегодня поговорим об этих аспектах.Что такое паническая атака?
Паническая атака (ПА) – это приступ внезапных тревоги и страха, который может произойти с кем угодно, где угодно и в любое время. Его основная характеристика – внезапность. Тревога и страх на фоне стресса и опасности – нормальная реакция организма. Но если человеку ничего не угрожает, а он паникует – это уже нападение ПА.
Причины
Причинами панических атак становятся:
- частые потрясения и стрессы;
- большие физические нагрузки;
- расстройства эндокринной системы – снижение сахара, гипертиреоз;
- прием некоторых медикаментов;
- проблемы с сердцем, могут вызвать ПА сразу после перенесенного инсульта;
- гормональные изменения – беременность, климакс;
- продолжительная депрессия и т.
 д.
д.
Симптомы
Основные симптомы атаки:
- чувство тревоги и страха без видимых причин;
- частое дыхание;
- ощущение недостатка воздуха;
- повышенное потоотделение;
- дрожь тела;
- головокружение;
- боль в области сердца;
- перепады давления;
- онемение рук и ног;
- бессонница;
- угнетение, чувство приближения смерти.
Как помочь себе справиться с панической атакой
Если нападение произошло, постарайтесь помочь себе самостоятельно:
- по возможности сядьте и закройте глаза;
- контролируйте свое дыхание, старайтесь нормализовать его, не делайте резких вдохов и выдохов;
- представьте, что вы сейчас дома, в постели и пытаетесь заснуть;
- подумайте о чем-то приятном – отпуске, прекрасном воспоминании и т.
 д.
д.
Помогают при приступе и таблетках, но обязательно посоветуйтесь с врачом какие медикаменты вам подходят.
Куда обращаться
Панические атаки лечатся в зависимости от причин. В семейной клинике Пульс принимают специалисты, помогающие в диагностике ПА: кардиолог, невролог, эндокринолог. Если нет проблем со стороны работы желез внутренней секреции и сердца, ПА лечит невролог. Также необходима психотерапия для устранения приступов атак, уменьшения их проявлений и самоконтроля.
Паническая атака – не такая уж и редкость сегодня. Вы не одиноки в этой проблеме. Главное понять ее и начать борьбу.
Желаем равновесия и гармонии!
Специалист по депрессии и тревоге — Форест-Хилл Квинс, Нью-Йорк и Финансовый район Нью-Йорк, Нью-Йорк: Комплексное неврологическое лечение: неврология и эпилептология для взрослых и детей
Вызывают ли неврологические расстройства депрессию и тревогу?
Многие неврологические состояния, включая инсульты, эпилепсию, рассеянный склероз, черепно-мозговые травмы и слабоумие, могут напрямую вызывать беспокойство и депрессию. Некоторые из симптомов, связанных с депрессией и тревогой, такие как усталость, тошнота, головокружение и головные боли, могут сигнализировать о серьезном нервном расстройстве.
Некоторые из симптомов, связанных с депрессией и тревогой, такие как усталость, тошнота, головокружение и головные боли, могут сигнализировать о серьезном нервном расстройстве.
Также естественно чувствовать депрессию или тревогу, когда вы сталкиваетесь с постоянными проблемами своего неврологического состояния, будь то хроническая боль, усталость, двигательные расстройства или судороги.
Какие симптомы развиваются, если у меня возникает тревога?
Каждый время от времени испытывает беспокойство или беспокойство, например, когда вам предстоит экзамен или это первый день на новой работе. Этот тип нормального беспокойства играет важную роль, сосредотачивая вашу энергию на текущей задаче.
Когда у вас более серьезная тревога или тревожное расстройство, ваш страх не проходит, и ваше тело остается начеку.Вы можете чувствовать страх большую часть дня, испытывать невыносимое беспокойство при определенных обстоятельствах или целенаправленно избегать ситуаций, вызывающих беспокойство.
Многие люди с тревогой становятся чрезмерно бдительными и у них развиваются такие симптомы, как беспокойство, трудности с концентрацией внимания, проблемы с пищеварением и тремор.
Депрессия и тревога обычно вызывают физическую боль, в том числе:
- Головные боли
- Боль в спине
- Боль в шее
- Мышечные боли
Постоянное беспокойство может привести к панической атаке, которая возникает внезапно и вызывает такие симптомы, как боль в груди , затрудненное дыхание и головокружение.
Какие симптомы развиваются, если у меня депрессия?
Депрессия — это больше, чем просто грусть. Когда вы в депрессии, вы можете испытывать непреодолимое чувство печали, безнадежности и никчемности. Депрессия вызывает крайнюю усталость и заставляет вас терять интерес к занятиям, которые вам нравились раньше, включая времяпрепровождение с семьей и друзьями.
Большинству людей, страдающих депрессией, трудно сконцентрироваться. Кроме того, они едят больше или меньше, чем обычно, и либо не могут спать, либо слишком много спят.Тяжелая или продолжительная депрессия заставляет людей думать о смерти или самоубийстве.
Кроме того, они едят больше или меньше, чем обычно, и либо не могут спать, либо слишком много спят.Тяжелая или продолжительная депрессия заставляет людей думать о смерти или самоубийстве.
Как неврологи лечат депрессию и тревогу?
Команда Complete Neurological Care занимается лечением всего человека, включая диагностику и лечение депрессии и тревоги. Сначала они проводят комплексное обследование и неврологическое обследование, чтобы выявить любые неврологические состояния.
Помимо лечения вашего неврологического состояния, они прописывают лекарства, помогающие при депрессии и тревоге.Ваш поставщик медицинских услуг также может направить вас к надежному специалисту в области психического здоровья для консультации, снятия стресса или другого лечения.
Также необходимо пройти курс лечения в отделении комплексной неврологической помощи по поводу состояния, которое влияет на ваше психическое состояние, вызывая тревогу или депрессию.
Если у вас есть симптомы тревоги или депрессии, позвоните в отдел неврологической помощи или запишитесь на прием через Интернет сегодня.
Неврологические синдромы, которые могут быть ошибочно приняты за психические состояния
Все болезни имеют как психологические, так и физические аспекты.Это утверждение может показаться поразительным, но если подумать, оно бесспорно. Болезни не приходят к врачам, а пациенты — и процессы, с помощью которых пациенты обнаруживают, описывают и размышляют о своих симптомах, в высшей степени психологичны. Этот теоретический момент имеет практическое значение. Если мы примем «биопсихосоциальный» подход к болезни в целом, который признает биологические, психологические и социальные аспекты нашей жизни, мы с меньшей вероятностью будем пренебрегать излечимыми психологическими причинами многих физических жалоб (от истерического шара до истерического шара). полномасштабное конверсионное расстройство) и излечимые психологические последствия (такие как депрессия и тревога) многих физических заболеваний.
НЕВРОЛОГИЯ, ПСИХОЛОГИЯ И ПСИХИАТРИЯ
Неврология имеет особенно тесные отношения с психологией и психиатрией, поскольку все три дисциплины сосредоточены на функциях и нарушениях одного органа — мозга. Основными целями традиционного британского «неврологического обследования» могут быть элементарные двигательные и сенсорные процессы, но любая адекватная оценка «функции мозга» должна учитывать познание и поведение. Представление, которое многие из нас привносят в неврологию, что лишь небольшая часть неврологических расстройств имеет существенное психологическое или психиатрическое измерение, почти наверняка неверно.Когнитивные и поведенческие нарушения являются правилом, а не исключением, среди пациентов с расстройствами центральной нервной системы (ЦНС). Таким образом, физические и психологические симптомы болезни могут быть связаны следующим образом: (1) физические симптомы обнаруживаются в результате сложных психологических процессов; (2) психологическое расстройство может проявляться в физических симптомах; (3) физические заболевания обычно вызывают вторичную психологическую реакцию; (4) одна категория физических заболеваний, поражающих мозг, может более или менее напрямую вызывать психологические проявления.
Основными целями традиционного британского «неврологического обследования» могут быть элементарные двигательные и сенсорные процессы, но любая адекватная оценка «функции мозга» должна учитывать познание и поведение. Представление, которое многие из нас привносят в неврологию, что лишь небольшая часть неврологических расстройств имеет существенное психологическое или психиатрическое измерение, почти наверняка неверно.Когнитивные и поведенческие нарушения являются правилом, а не исключением, среди пациентов с расстройствами центральной нервной системы (ЦНС). Таким образом, физические и психологические симптомы болезни могут быть связаны следующим образом: (1) физические симптомы обнаруживаются в результате сложных психологических процессов; (2) психологическое расстройство может проявляться в физических симптомах; (3) физические заболевания обычно вызывают вторичную психологическую реакцию; (4) одна категория физических заболеваний, поражающих мозг, может более или менее напрямую вызывать психологические проявления.
Важность широкого подхода к оценке хорошо проиллюстрирована на примере деменции, в первую очередь когнитивного и поведенческого расстройства: ключ к диагнозу может исходить от общего медицинского обследования (выявляющего, например, опухоль яичка, вызывающую лимбический энцефалит, или брадикардия гипотиреоза), традиционного неврологического обследования (тонкая хорея на ранних стадиях болезни Хантингтона), когнитивной оценки (изолированное нарушение антероградной памяти при ранней стадии болезни Альцгеймера) или наблюдения за поведением (пациент с деменцией лобной доли, который склоняется над вашим столом) и разбирает вашу ручку).Более того, этот тип оценки важен, если нужно отдать должное симптомам деменции, которые больше всего беспокоят пациентов: они чаще являются «психиатрическими», чем «неврологическими».
В этой статье мы сначала подчеркиваем общую мысль о том, что расстройства ЦНС имеют тенденцию вызывать когнитивные и поведенческие, а также «неврологические» проявления, рассматривая некоторые нейропсихиатрические ассоциации основных классов неврологических заболеваний, выделяя некоторые конкретные примеры и случаи. истории, как мы это делаем.Затем мы выбираем ряд неврологических расстройств, которые особенно подвержены «путанице в дисциплине», когда оказываемся в психиатрической клинике, группируя эти расстройства с точки зрения психоневрологической функции, которую они наиболее заметно нарушают (например, память в случай преходящей глобальной амнезии). Как вы уже поняли, на самом деле мы не пытаемся научить вас «спасать» неврологических пациентов от психиатров: напротив, мы считаем, что и психиатры, и неврологи могут многое выиграть, делясь своими взаимодополняющими навыками и обмениваясь ими.Судить о том, насколько мы, неврологи, можем доверять своей психиатрической проницательности, и когда нам следует обращаться за помощью, необходимо, но сложно. Многое можно извлечь из совместной работы с заинтересованными коллегами-психиатрами. Хотя название этой статьи привлекает внимание к риску ошибочно принять «неврологические» расстройства за психиатрические, обратная ошибка почти наверняка более распространена.
истории, как мы это делаем.Затем мы выбираем ряд неврологических расстройств, которые особенно подвержены «путанице в дисциплине», когда оказываемся в психиатрической клинике, группируя эти расстройства с точки зрения психоневрологической функции, которую они наиболее заметно нарушают (например, память в случай преходящей глобальной амнезии). Как вы уже поняли, на самом деле мы не пытаемся научить вас «спасать» неврологических пациентов от психиатров: напротив, мы считаем, что и психиатры, и неврологи могут многое выиграть, делясь своими взаимодополняющими навыками и обмениваясь ими.Судить о том, насколько мы, неврологи, можем доверять своей психиатрической проницательности, и когда нам следует обращаться за помощью, необходимо, но сложно. Многое можно извлечь из совместной работы с заинтересованными коллегами-психиатрами. Хотя название этой статьи привлекает внимание к риску ошибочно принять «неврологические» расстройства за психиатрические, обратная ошибка почти наверняка более распространена.
Мы считаем, что всем неврологам, проходящим обучение, было бы полезно провести некоторое время с нейропсихиатром или вспомогательным психиатром, который имеет опыт работы с «неврологическими» пациентами и должен подготовиться к выполнению хотя бы базового нейропсихиатрического обследования.Есть несколько отличных учебников, которые дают базовую информацию по этому предмету.
Мы не можем обсудить все неврологические расстройства, которые могут быть ошибочно приняты за психиатрические, в этой короткой статье: мы выбрали иллюстративный ассортимент, чтобы передать общий подход, который мы рекомендуем. По всему тексту вы встретите слова неврологический , психологический и психиатрический , заключенные в «запугивающие цитаты». Это необходимо для того, чтобы подчеркнуть, что, хотя расстройства мозга часто делятся на эти подкатегории для практических или эвристических целей, эти различия часто незначительны.
ОСНОВНЫЕ КАТЕГОРИИ НЕВРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ И ИХ ПСИХИАТРИЧЕСКИЕ ПРЕДСТАВЛЕНИЯ
Когнитивные, психологические и поведенческие последствия расстройств ЦНС зависят, среди прочего, от: темпа основного расстройства; пораженные участки мозга; системы нейротрансмиттеров, которые он включает; и различные индивидуальные характеристики, такие как возраст, пол и психосоциальный фон:
Tempo — Острые патологии, вызванные травмами, метаболическими нарушениями, приемом лекарств и инфекциями, например, особенно связаны с «делирием» или состояниями спутанности сознания с выраженным нарушением внимания, в то время как медленно прогрессирующие патологии чаще вызывают « хронические мозговые синдромы », такие как деменция (таблица 1).

Зона — Можно провести несколько более или менее мелких анатомо-клинических различий: в дополнение к хорошо установленному контрасту между корковыми и подкорковыми паттернами когнитивных нарушений (таблица 2), патологии в определенных областях мозга связаны с определенными совокупностями психологические и поведенческие расстройства; инсульт правого полушария, например, вызывает манию чаще, чем левый, а повреждение орбитофронтальной коры особенно связано с расторможенным поведением.
Нейротрансмиттерная система — Относительно сильное истощение ацетилхолина при ранней стадии болезни Альцгеймера послужило основанием для разработки современных, умеренно эффективных методов лечения этого расстройства; депрессия при болезни Паркинсона связана с вовлечением серотонинергической и норадренергической нейротрансмиссии в дополнение к классическому дофаминергическому дефициту.
Индивидуальные различия — Такие факторы, как возраст, пол, уровень образования и предыдущий психиатрический анамнез, могут влиять на вероятность того, что патология мозга вызовет «психологические» симптомы.
 Например, более высокий уровень образования обеспечивает некоторую защиту от болезни Альцгеймера; Тревожное расстройство в анамнезе может быть фактором риска возникновения иктального страха.
Например, более высокий уровень образования обеспечивает некоторую защиту от болезни Альцгеймера; Тревожное расстройство в анамнезе может быть фактором риска возникновения иктального страха.
Делирий против деменции
Таблица 2Корковая деменция в сравнении с подкорковой
Краткий обзор основных категорий неврологических расстройств подчеркивает важность психоневрологических симптомов во всем спектре заболеваний ЦНС.
НАСЛЕДСТВЕННЫЕ ЗАБОЛЕВАНИЯ
Многие из наследственных заболеваний центральной нервной системы имеют психоневрологические, а также традиционно «неврологические» проявления. Это хорошо известно при некоторых состояниях, например, при болезни Хантингтона, которая обычно ассоциируется с депрессией, апатией и агрессивностью, а иногда — с психозом, обсессивно-компульсивным расстройством и самоубийством; эти особенности или преимущественно подкорковое слабоумие при болезни Хантингтона могут предшествовать или затенять ассоциированную хорею. Болезнь Вильсона проявляется в основном психоневрологическими симптомами, включая изменение личности, расстройство настроения, психоз и когнитивные нарушения примерно в одной трети случаев. Острая перемежающаяся порфирия может вызвать острый психоз, часто связанный с болью в животе. Нейроакантоцитоз часто связан с когнитивными и поведенческими особенностями:
Болезнь Вильсона проявляется в основном психоневрологическими симптомами, включая изменение личности, расстройство настроения, психоз и когнитивные нарушения примерно в одной трети случаев. Острая перемежающаяся порфирия может вызвать острый психоз, часто связанный с болью в животе. Нейроакантоцитоз часто связан с когнитивными и поведенческими особенностями:
История болезни 1 — 50-летний безработный мужчина был направлен в психиатрическую службу срочно из-за импульсивного и расторможенного поведения, например, когда он выходил голым в свой сад за домом и громко разговаривал сам с собой на публике.Он плохо спал. Его жена сообщила, что он много лет копил в своем доме «хлам». Примерно 10 лет назад его уволили с работы поваром из-за неорганизованности. Он был единственным ребенком в семье, и у него не было соответствующего семейного анамнеза. Он с детства был «беспокойным». Обследование выявило отсутствие инсайта, ненадлежащую шутливую манеру поведения, хорею, пограничное истощение голеней и арефлексию.
 Его креатинкиназа была повышена до 1350 Ед / л (нормальный диапазон 24–161 Ед / л). В конечном итоге в его мазке крови были обнаружены акантоциты.Группировка крови и генотипирование подтвердили диагноз синдрома Маклеода, подтипа нейроакантоцитоза. Его поведенческие расстройства прогрессировали, что в конечном итоге привело к принудительному заключению в соответствии с Законом о психическом здоровье.
Его креатинкиназа была повышена до 1350 Ед / л (нормальный диапазон 24–161 Ед / л). В конечном итоге в его мазке крови были обнаружены акантоциты.Группировка крови и генотипирование подтвердили диагноз синдрома Маклеода, подтипа нейроакантоцитоза. Его поведенческие расстройства прогрессировали, что в конечном итоге привело к принудительному заключению в соответствии с Законом о психическом здоровье.
Недавние исследования показывают, что психоневрологические особенности также довольно часто встречаются при многих наследственных заболеваниях, которые считаются строго «неврологическими», например, наследственный спастический парапарез и наследственная спиноцеребеллярная атаксия. Оба расстройства могут быть связаны с «лобными» или дисэкспективными особенностями, по-видимому, потому, что вовлечены префронтальные области или области мозжечка, участвующие в исполнительных функциях.Мозжечок был определенно связан с «когнитивно-аффективным синдромом мозжечка», предполагаемой комбинацией изменения личности, дизэкспективного синдрома, нарушения зрительной памяти и тонких языковых дефицитов. 1
1
История болезни 2 — 46-летний мужчина был направлен на лечение с пятилетним анамнезом изменений личности, включая лабильное настроение, агрессивные вспышки и негибкость в отношении распорядка дня. Он жаловался на забывчивость и трудности при выполнении более чем одного дела за раз.Его речь стала слегка невнятной, походка слегка неустойчивой, а ловкость снизилась. Несмотря на то, что он набрал 30/30 на мини-экспертизе психического состояния, комплексное нейропсихологическое тестирование в двух отдельных случаях выявило нарушение исполнительной функции. Его мать обладала схожими когнитивными, поведенческими и двигательными особенностями. Оба позже дали положительный результат на спиноцеребеллярную атаксию 8 типа.
Унаследованные лейкодистрофии могут иметь нейропсихиатрические признаки.Например, метахроматическая лейкодистрофия, вызванная дефицитом лизосомального фермента арилсульфатазы-A (ASA), приводящим к демиелинизации в периферическом и центральном белом веществе, имеет младенческие, юношеские и взрослые формы. Поражение периферических нервов и двигательная дисфункция характеризуют начальное проявление инфантильной и юношеской форм. В более редкой взрослой форме преобладают когнитивные и психиатрические особенности, и пациенты могут иметь слабоумие или психоз. Последнее особенно связано с началом в подростковом возрасте и обычно включает слуховые галлюцинации, сложные бредовые идеи, несоответствующий аффект или странное поведение.Диагноз шизофрении, а иногда и мании, может сохраняться в течение многих лет до тех пор, пока не станут очевидными моторная дисфункция, пирамидная или экстрапирамидная дисфункция, судороги и вовлечение периферических нервов. Было высказано предположение, что психотические особенности возникают в результате лобно-подкоркового разъединения, вызванного демиелинизацией. Однако возраст должен быть дополнительным определяющим фактором, поскольку сходная картина демиелинизации наблюдается при всех трех формах болезни.
Поражение периферических нервов и двигательная дисфункция характеризуют начальное проявление инфантильной и юношеской форм. В более редкой взрослой форме преобладают когнитивные и психиатрические особенности, и пациенты могут иметь слабоумие или психоз. Последнее особенно связано с началом в подростковом возрасте и обычно включает слуховые галлюцинации, сложные бредовые идеи, несоответствующий аффект или странное поведение.Диагноз шизофрении, а иногда и мании, может сохраняться в течение многих лет до тех пор, пока не станут очевидными моторная дисфункция, пирамидная или экстрапирамидная дисфункция, судороги и вовлечение периферических нервов. Было высказано предположение, что психотические особенности возникают в результате лобно-подкоркового разъединения, вызванного демиелинизацией. Однако возраст должен быть дополнительным определяющим фактором, поскольку сходная картина демиелинизации наблюдается при всех трех формах болезни.
ПРИОБРЕТЕННЫЕ НАРУШЕНИЯ
Нейродегенеративные расстройства
Дегенеративные расстройства ЦНС обычно связаны с психоневрологическими симптомами. В некоторых случаях — например, при лобном варианте лобно-височной деменции (fvFTD) — эти симптомы являются наиболее характерными проявлениями.
В некоторых случаях — например, при лобном варианте лобно-височной деменции (fvFTD) — эти симптомы являются наиболее характерными проявлениями.
История болезни 3 — 63-летний мужчина был направлен из-за опасений его жены по поводу изменения его личности. Ранее ласковый и дотошный, он становился все более отстраненным и самовлюбленным. Недавно он шел к стойке местного кафе, собирал, нюхал и заменял каждый торт по очереди.Его речь была немного невнятной, с небольшими трудностями в подборе слов. У него были двусторонние ладонно-ментальные рефлексы. Он набрал 30/30 на мини-экспертизе психического состояния, но плохо показал нейропсихологические тесты функции лобных долей. Компьютерная томография (КТ) выявила избирательную атрофию лобных долей.
Несмотря на то, что лобно-височная деменция (ЛВД) в целом является редкой причиной деменции, она составляет 10–15% случаев деменции в возрасте до 65 лет. 2 Некоторые случаи носят семейный характер. FvFTD, проиллюстрированный здесь, часто сначала обращается к психиатру, как правило, с притуплением эмоций, апатией и эгоцентризмом. Некоторые пациенты становятся инертными и спонтанными, другие становятся тревожными и беспокойными, что приводит к диагнозу депрессии или тревожного расстройства. Компульсивное поведение и ритуалы могут быть заметными: недостаток понимания помогает отличить состояние от обсессивно-компульсивного расстройства. Пренебрежение внешним видом и гигиеной, приподнятое настроение, расторможенность и плохие суждения могут привести к путанице с расстройством личности, алкоголизмом или гипоманией; галлюцинации и бред возникают примерно у 20% пациентов.Обследование может выявить утилизирующее поведение (бездумное, очевидно автоматическое использование предметов, представленных пациенту) и примитивные рефлексы (надутые, ладонно-ментальные и хватательные). Вариант височной доли ЛВД чаще всего проявляется «семантической деменцией», синдромом прогрессирующей трудности с поиском слов, потерей понимания языка, истощением концептуальных знаний (очевидным как при невербальных, так и при вербальных тестах) и нарушении распознавания объектов.
FvFTD, проиллюстрированный здесь, часто сначала обращается к психиатру, как правило, с притуплением эмоций, апатией и эгоцентризмом. Некоторые пациенты становятся инертными и спонтанными, другие становятся тревожными и беспокойными, что приводит к диагнозу депрессии или тревожного расстройства. Компульсивное поведение и ритуалы могут быть заметными: недостаток понимания помогает отличить состояние от обсессивно-компульсивного расстройства. Пренебрежение внешним видом и гигиеной, приподнятое настроение, расторможенность и плохие суждения могут привести к путанице с расстройством личности, алкоголизмом или гипоманией; галлюцинации и бред возникают примерно у 20% пациентов.Обследование может выявить утилизирующее поведение (бездумное, очевидно автоматическое использование предметов, представленных пациенту) и примитивные рефлексы (надутые, ладонно-ментальные и хватательные). Вариант височной доли ЛВД чаще всего проявляется «семантической деменцией», синдромом прогрессирующей трудности с поиском слов, потерей понимания языка, истощением концептуальных знаний (очевидным как при невербальных, так и при вербальных тестах) и нарушении распознавания объектов. . Эти особенности отражают дисфункцию левой височной доли.Если правая височная доля поражена более серьезно, особенно заметными могут быть прозопагнозия (нарушение распознавания лиц) и потеря знаний о людях. Известны две другие клинические разновидности ЛТД: «прогрессирующая нелегкая афазия» возникает у пациентов с дегенерацией перисильвиевых структур, включая островок, нижние лобные и верхние височные доли; «ЛВД с заболеванием двигательных нейронов» представляет собой комбинацию лобного варианта ЛВД или прогрессирующей афазии с признаками заболевания двигательных нейронов, обычно особенно затрагивающими речь и глотание («бульбарный» тип).В основе признаков ЛВД могут лежать несколько типов патологии. К пяти основным типам относятся: классическая патология болезни Пика с положительными по тау- и убиквитину кортикальными включениями (тельца Пика) и раздутыми нейронами; потеря нейронов с микровакуолизацией наружных корковых слоев и астроцитозом; тау-положительные включения в нейрональных и глиальных клетках при семейной ЛТД с паркинсонизмом, связанные с мутациями в гене тау на хромосоме 17; патология по типу заболевания двигательного нейрона; патология кортикобазального типа дегенерации.
. Эти особенности отражают дисфункцию левой височной доли.Если правая височная доля поражена более серьезно, особенно заметными могут быть прозопагнозия (нарушение распознавания лиц) и потеря знаний о людях. Известны две другие клинические разновидности ЛТД: «прогрессирующая нелегкая афазия» возникает у пациентов с дегенерацией перисильвиевых структур, включая островок, нижние лобные и верхние височные доли; «ЛВД с заболеванием двигательных нейронов» представляет собой комбинацию лобного варианта ЛВД или прогрессирующей афазии с признаками заболевания двигательных нейронов, обычно особенно затрагивающими речь и глотание («бульбарный» тип).В основе признаков ЛВД могут лежать несколько типов патологии. К пяти основным типам относятся: классическая патология болезни Пика с положительными по тау- и убиквитину кортикальными включениями (тельца Пика) и раздутыми нейронами; потеря нейронов с микровакуолизацией наружных корковых слоев и астроцитозом; тау-положительные включения в нейрональных и глиальных клетках при семейной ЛТД с паркинсонизмом, связанные с мутациями в гене тау на хромосоме 17; патология по типу заболевания двигательного нейрона; патология кортикобазального типа дегенерации.
Хотя нейропсихиатрическая картина является правилом при fvFTD, она характерна для многих других нейродегенеративных расстройств, а нейропсихиатрические симптомы встречаются повсеместно. Примеры нейропсихиатрических проявлений включают депрессию или расстройство поведения во сне, связанное с быстрым движением глаз, предшествующее моторному началу болезни Паркинсона, иногда на несколько лет; ранние галлюцинации при диффузной корковой болезни тельцов Леви; бредовая ревность в начале прогрессирующего надъядерного паралича; или апатия как ранний и характерный признак болезни Альцгеймера.
Сосудистые заболевания
Когнитивные и поведенческие симптомы являются частым результатом цереброваскулярных заболеваний и являются важными детерминантами долгосрочного исхода. Состояния спутанности сознания возникают примерно у трети пациентов с острым инсультом и иногда являются его наиболее характерной особенностью. Очаговое нарушение поведения, вызванное церебральной ишемией, может имитировать «функциональное» расстройство.
История болезни 4 — Через десять дней после декомпрессии задней черепной ямки тревожный 30-летний мужчина сообщил, что его левые конечности кажутся ему не принадлежащими ему.Вскоре после этого было замечено, что он имитировал движения предметов в комнате своей нормальной правой рукой. Когда его уровень сознания снизился, было проведено сканирование головного мозга, выявившее двустороннюю ишемию на территориях передних мозговых артерий, включая переднюю поясную извилину коры.
Когнитивные нарушения — вызванные широко распространенной подкорковой ишемией, множественными инфарктами или «стратегически размещенным» одиночным инсультом — изменение личности, аффективное расстройство и иногда психоз — важные нейропсихиатрические последствия инсульта.Их цереброваскулярная этиология обычно, хотя и не всегда, выявляется из истории болезни.
Воспалительные и инфекционные заболевания
Большинство воспалительных и инфекционных заболеваний ЦНС могут проявляться психоневрологическими симптомами. Например, рассеянный склероз (РС) иногда оказывается объяснением прогрессирующих когнитивных нарушений во взрослом возрасте. Изредка рассеянный склероз также может проявляться утомляемостью, депрессией, манией или психозом.Интересная возможность того, что рассеянный склероз может предрасполагать к «истерическим» представлениям, имитирующим «функциональное» неврологическое расстройство, часто высказывалась, но никогда не подтверждалась неопровержимо. Системная красная волчанка (СКВ) особенно связана с преходящей энцефалопатией — «волчаночным психозом». Во всем мире деменция, связанная с ВИЧ, стала частой причиной коварной подкорковой деменции: апатия и социальная изоляция могут быть наиболее заметными чертами, затмевающими связанную с этим забывчивость и замедление познания.Вариант болезни Крейтцфельдта-Якоба (БКЯ) представляет собой особенно яркое недавнее напоминание о фундаментальном единстве неврологии и психиатрии. Первоначальные симптомы этой трансмиссивной губчатой энцефалопатии обычно психиатрические, в частности тревога или депрессия.
Например, рассеянный склероз (РС) иногда оказывается объяснением прогрессирующих когнитивных нарушений во взрослом возрасте. Изредка рассеянный склероз также может проявляться утомляемостью, депрессией, манией или психозом.Интересная возможность того, что рассеянный склероз может предрасполагать к «истерическим» представлениям, имитирующим «функциональное» неврологическое расстройство, часто высказывалась, но никогда не подтверждалась неопровержимо. Системная красная волчанка (СКВ) особенно связана с преходящей энцефалопатией — «волчаночным психозом». Во всем мире деменция, связанная с ВИЧ, стала частой причиной коварной подкорковой деменции: апатия и социальная изоляция могут быть наиболее заметными чертами, затмевающими связанную с этим забывчивость и замедление познания.Вариант болезни Крейтцфельдта-Якоба (БКЯ) представляет собой особенно яркое недавнее напоминание о фундаментальном единстве неврологии и психиатрии. Первоначальные симптомы этой трансмиссивной губчатой энцефалопатии обычно психиатрические, в частности тревога или депрессия. Они часто бывают достаточно серьезными, чтобы обратиться к психиатру. Боль в конечностях или покалывание возникают умеренно в начале болезни. Через несколько месяцев обычно развиваются когнитивные симптомы, вызывающие трудности в школе или на работе, а также различные неврологические признаки, включая пирамидные, экстрапирамидные, мозжечковые симптомы и миоклонус.Расстройство развивается медленнее, чем спорадическая CJD, со средней продолжительностью до смерти 14 месяцев. 3
Они часто бывают достаточно серьезными, чтобы обратиться к психиатру. Боль в конечностях или покалывание возникают умеренно в начале болезни. Через несколько месяцев обычно развиваются когнитивные симптомы, вызывающие трудности в школе или на работе, а также различные неврологические признаки, включая пирамидные, экстрапирамидные, мозжечковые симптомы и миоклонус.Расстройство развивается медленнее, чем спорадическая CJD, со средней продолжительностью до смерти 14 месяцев. 3
Неопластические и паранеопластические
Связь между медленно растущими опухолями лобной доли, аносмией и изменением личности является одной из самых известных в поведенческой неврологии. Диффузно инфильтрирующие опухоли также могут проявляться поведенческими симптомами, которые иногда не учитываются при первичной нейровизуализации. Паранеопластический лимбический энцефалит, чаще всего связанный с мелкоклеточной карциномой легких и антинейрональными антителами («анти-ху»), обычно вызывает глубокий амнезический синдром, но иногда на первый план выходят психиатрические симптомы. Лишман приводит случай с 61-летней женщиной, у которой «развилось нарушение памяти и трудности с секретарской работой, а также онемение конечностей. Она впала в депрессию, стала подозрительной, сбитой с толку и сильно дезориентировалась ». У нее оказался мелкоклеточный рак легкого. Недавно подобный синдром лимбического энцефалита, вызванный антителами к потенциалозависимым калиевым каналам, был описан у пациентов без признаков рака. 4
Лишман приводит случай с 61-летней женщиной, у которой «развилось нарушение памяти и трудности с секретарской работой, а также онемение конечностей. Она впала в депрессию, стала подозрительной, сбитой с толку и сильно дезориентировалась ». У нее оказался мелкоклеточный рак легкого. Недавно подобный синдром лимбического энцефалита, вызванный антителами к потенциалозависимым калиевым каналам, был описан у пациентов без признаков рака. 4
Травма
Травма головы — частая причина психоневрологических симптомов.Обычно это проявляется в анамнезе, но иногда пациенты с хроническими субдуральными гематомами после незначительной травмы проявляются делирием, коварным снижением когнитивных функций или странностями в поведении.
Метаболические / эндокринные
Эти расстройства не носят преимущественно неврологический характер, но, безусловно, могут присутствовать как у неврологов, так и у психиатров. Хорошо известные примеры включают гипотиреоз, связанный с летаргией и нарушением познания, иногда сопровождающийся галлюцинациями и бредом, часто параноидальный; гипертиреоз, вызывающий беспокойство, раздражительность, делирий и, возможно, психоз; и феохромоцитома, которая может быть связана как с хроническим тревожным состоянием, так и с приступообразным страхом, сродни панике.
Хорошо известные примеры включают гипотиреоз, связанный с летаргией и нарушением познания, иногда сопровождающийся галлюцинациями и бредом, часто параноидальный; гипертиреоз, вызывающий беспокойство, раздражительность, делирий и, возможно, психоз; и феохромоцитома, которая может быть связана как с хроническим тревожным состоянием, так и с приступообразным страхом, сродни панике.
Дефицитные расстройства
Состояние спутанности сознания, которое сопровождает атаксию и офтальмоплегию энцефалопатии Вернике, является неотложной неврологической ситуацией, требующей срочного внутривенного введения тиамина; снижение когнитивных функций и органический психоз из-за дефицита витамина B12 могут возникать при отсутствии анемии или макроцитоза, что требует анализа B12 для диагностики.
Структурные нарушения
Доступность компьютерной томографии снизила риск упущения структурных причин для психиатрических представлений. По-прежнему требуется бдительность.
По-прежнему требуется бдительность.
История болезни 5 — Пожилая женщина в течение нескольких месяцев постепенно прекратила свое существование после небольшой операции. Депрессию заподозрил ее терапевт, а позже и психиатр, но она не ответила на лечение антидепрессантами. Хотя компьютерная томография показала несколько расширенные желудочки, корковая мантия выглядела нормальной, а расширение желудочков не считалось значительным.Пациент впал в ступор, был госпитализирован и лечился электросудорожной терапией (ЭСТ), без улучшения. Неврологическое обследование было затруднено, но выявила гипертонус и, возможно, подошвенные разгибатели. Люмбальная пункция показала концентрацию белка в спинномозговой жидкости (CSF) 1,8 г / л, а магнитно-резонансная томография (МРТ) мозга выявила менингиому в большом затылочном отверстии. Считалось, что опухоль вызывает гидроцефалию из-за повышения уровня белка в спинномозговой жидкости и вмешательства в реабсорбцию спинномозговой жидкости.
 Менингиому удалили, и через несколько месяцев она вернулась к своему нормальному независимому существованию.
Менингиому удалили, и через несколько месяцев она вернулась к своему нормальному независимому существованию.
НЕОБЫЧНЫЕ НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ, КОТОРЫЕ МОГУТ ПРЕДСТАВЛЯТЬСЯ ПСИХИАТРИЧЕСКИМИ
Во второй части этой статьи мы выделяем ряд неврологических синдромов, которые из-за их преимущественно поведенческого, а иногда и странного проявления часто ошибочно диагностируются как психиатрические. Мы группируем их в соответствии с наиболее выраженными нарушениями нервно-психической функции.
Сознание
Сознание имеет два ключевых компонента: возбуждение (придающее «способность» к сознанию) и осознание (придающее «содержание» сознания). Модуляция возбуждения во время цикла сна-бодрствования регулируется сетью нейронов в стволе головного мозга, промежуточном мозге (таламус и гипоталамус) и базальном переднем мозге, которые распределяют норадреналин, ацетилхолин, серотонин, дофамин, гистамин и недавно широко описанные гипокретины. по всей ЦНС.
по всей ЦНС.
Нарколепсия
Нарколепсия — отличительное расстройство возбуждения, вызывающее чрезмерную дневную сонливость. Это включает как хроническую сонливость, так и частые короткие эпизоды сна, после которых пациент часто просыпается отдохнувшим. 5 Это связано с четырьмя другими характерными признаками: катаплексией (70%, почти патогномоничной частичной или генерализованной потерей мышечного тонуса, продолжающейся около минуты, обычно в ответ на эмоции, особенно веселье), гипнагогические галлюцинации (30% ), сонный паралич (25%) и нарушение ночного сна (60–80%).Распространенность составляет 3-5 / 10 000, с началом болезни чаще всего в возрасте 10-30 лет. Соотношение полов равное; Страдают 1-2% родственников первой степени родства. Существует сильная ассоциация с аллелем HLA DQB1 0602. Характерно, что физиологические результаты включают уменьшение средней латентности сна и ранний переход в фазу быстрого сна (начало фазы быстрого сна). Многие особенности нарколепсии можно понять с точки зрения дисфункциональных механизмов быстрого сна (например, катаплексия и сонный паралич оба отражают неправильную активацию атонии быстрого сна), но нарушенный ночной сон нарколепсии предполагает лежащую в основе нестабильность состояний сознания в целом.Последние данные показывают, что нарколепсия человека вызвана недостатком гипокретина, что открывает путь к новым методам лечения.
Многие особенности нарколепсии можно понять с точки зрения дисфункциональных механизмов быстрого сна (например, катаплексия и сонный паралич оба отражают неправильную активацию атонии быстрого сна), но нарушенный ночной сон нарколепсии предполагает лежащую в основе нестабильность состояний сознания в целом.Последние данные показывают, что нарколепсия человека вызвана недостатком гипокретина, что открывает путь к новым методам лечения.
Поздний диагноз и неправильный диагноз нарколепсии — очень распространенное явление. Жалобы на усталость, особенно в контексте социальных проблем или трудностей на работе, могут привести к диагнозу хронической усталости или аффективного расстройства. Яркие галлюцинации, иногда возникающие в течение дня, могут быть ошибочно приняты за признак психоза, а иногда и за эпилепсию, причем последнему ошибочному диагнозу также способствуют подергивания, которые могут проявляться в эпизодах катаплексии.Наконец, может возникнуть путаница с психическим заболеванием из-за типичного возбуждения катаплексии эмоциональными стимулами.
Расстройство быстрого сна
Эта поразительная парасомния, предсказанная на теоретических основаниях до того, как она была описана у человека, вызвана атонией потери фазы быстрого сна; пациенты воплощают в жизнь свои сны, которые часто бывают агрессивными, подвергая себя и своих партнеров по постели значительному риску. 6 Диагностический ключ заключается в том, что после пробуждения больные могут вспомнить рассказ сновидений.Расстройство, связанное с быстрым сном, связано с рядом нейродегенеративных расстройств, в частности с болезнью Паркинсона и атрофией нескольких систем. Расстройство может предшествовать узнаваемому началу этих состояний на несколько лет. Клоназепам часто оказывается эффективным средством лечения.
Внимание
Внимание — это сложная способность: оно может быть «выборочным», «устойчивым», «разделенным» или «подготовительным»; каждый из них может быть направлен на множество целей, начиная от пространственных событий и заканчивая когнитивными задачами. Неспособность удерживать внимание, проявляющаяся, например, в неспособности повторять месяцы назад или выполнять «серию семерок», является нейропсихологическим признаком делирия. Нейронные системы, которые направляют и поддерживают наше внимание, широко распространены в головном мозге, но решающее значение имеют префронтальные и теменные доли. Например, повреждение правой теменной коры часто приводит к одностороннему пренебрежению — синдрому, который можно рассматривать как изолированное нарушение пространственного внимания.Бипариетальная патология вызывает более яркое, но менее известное нарушение пространственного восприятия.
Неспособность удерживать внимание, проявляющаяся, например, в неспособности повторять месяцы назад или выполнять «серию семерок», является нейропсихологическим признаком делирия. Нейронные системы, которые направляют и поддерживают наше внимание, широко распространены в головном мозге, но решающее значение имеют префронтальные и теменные доли. Например, повреждение правой теменной коры часто приводит к одностороннему пренебрежению — синдрому, который можно рассматривать как изолированное нарушение пространственного внимания.Бипариетальная патология вызывает более яркое, но менее известное нарушение пространственного восприятия.
Синдром Балинта
Синдром Балинта, первоначально описанный в 1909 году, обычно трактуется как неспособность видеть более одного объекта одновременно (одновременная диагностика) и, следовательно, как дефицит зрительного внимания. В исходном отчете о болезни Балинта описаны две дополнительные особенности: глазная апраксия, неспособность направлять произвольные движения глаз; и атаксия зрительного нерва, затруднение дотягивания до объектов под визуальным контролем. Симултанагнозия чаще всего возникает в результате бипариетального повреждения, но также сообщается о поражении затылочной кости и таламуса.
Симултанагнозия чаще всего возникает в результате бипариетального повреждения, но также сообщается о поражении затылочной кости и таламуса.
История болезни 6 — У активной 60-летней учительницы математики на пенсии, у которой были все большие проблемы со своими хобби. Она больше не могла координировать движения со своим партнером по кантри-танцам, не могла решить, где разместить плитки в Scrabble, и при чтении сохраняла «пропущенные строки». Ей было трудно правильно поставить столовые приборы на стол, и она не могла найти предметы, на которые указывал ее муж, хотя она чувствовала, что с ее зрением все в порядке.МРТ показала двустороннюю тяжелую атрофию теменной и затылочной долей.
Исполнительная функция
«Управляющие функции» включают планирование, инициирование и мониторинг движений и поведения, функции, тесно связанные с социальной осведомленностью, мотивацией и эмоциями. Исполнительные способности особенно связаны с лобными долями, которые обслуживают их в тесном сотрудничестве с подкорковыми структурами, базальными ганглиями, таламусом и мозжечком.Как обсуждалось в предыдущем разделе, расстройства лобных долей часто проявляются в первую очередь в изменении поведения, в результате чего психиатрия или психологические службы часто оказываются в первую очередь.
Исполнительные способности особенно связаны с лобными долями, которые обслуживают их в тесном сотрудничестве с подкорковыми структурами, базальными ганглиями, таламусом и мозжечком.Как обсуждалось в предыдущем разделе, расстройства лобных долей часто проявляются в первую очередь в изменении поведения, в результате чего психиатрия или психологические службы часто оказываются в первую очередь.
Память
Жалобы на память часто встречаются в клинической практике. Сообщенные проблемы иногда отражают упущенное внимание: «Куда я положил ключи?» Это обычное явление в повседневной жизни, но иногда может быть симптомом психического или неврологического расстройства.Коварный изолированный дефицит эпизодической памяти (памяти на события) является наиболее частым ранним когнитивным симптомом болезни Альцгеймера, в то время как семантическая память (фактические знания о языке и мире) особенно подвержена временному варианту лобно-височной деменции (см. Выше). . Преходящие нарушения памяти также могут вызывать диагностическую путаницу.
Транзиторная глобальная амнезия
Синдром преходящей глобальной амнезии (ТГА) хорошо известен, но плохо изучен.Атака амнезиаком начинается внезапно, память обычно приходит в норму в течение нескольких часов, а рецидивы случаются редко. Во время приступа пациент, обычно в позднем среднем или пожилом возрасте, не может усвоить новую информацию (антероградная амнезия) и не может вспомнить события из более или менее недавнего прошлого (ретроградная амнезия). Причина неизвестна: вероятна мигреноподобная депрессия функции височных долей. Функциональная визуализация и диффузионно-взвешенная МРТ выявили аномалии преимущественно, но не исключительно, в медиальных височных долях.Приступы связаны с физическим или эмоциональным стрессом в значительном меньшинстве случаев, что создает возможность путаницы с психогенной амнезией. Несколько функций должны помочь врачам избежать этой ошибки. Психогенная амнезия редко встречается у пожилых пациентов. Это характерно для воспоминаний о длинных отрезках прошлого, иногда вызывая потерю личности. Проблемы с памятью могут быть ограничены вопросами, вызывающими личную озабоченность, и могут быть несоответствия в производительности или доказательствах выгоды.Ни одна из этих черт отсутствует у пациентов с TGA, которые ведут себя полностью надлежащим образом во время приступов, обычно стремясь заполнить пробел в памяти с помощью тревожных вопросов.
Преходящие нарушения памяти при височной эпилепсии
Преходящее нарушение памяти может быть единственным проявлением припадков височной доли. 7
История болезни 7 — 72-летний журналист на пенсии с историей ишемической болезни сердца проснулся однажды утром во время отпуска и начал постоянно спрашивать свою жену: «Где я? Что я здесь делаю?» Похоже, он не мог вспомнить события последних нескольких дней.Это состояние сохранялось, пока он одевался и завтракал, но через час он вернулся в норму. Он был частично способен «вспомнить, что не мог вспомнить». В течение следующих нескольких месяцев произошло шесть подобных эпизодов. Во время одной из атак, когда он играл в бридж, его жена заметила, что он причмокивает. ЭЭГ не выявила аномалий тройничного нерва, но приступы резко разрешились после введения карбамазепина. Однако пациент начал жаловаться на частичную, но значительную потерю воспоминаний о событиях последних 30 лет.
Приступы обычно короткие (менее часа), повторяющиеся и часто возникают при пробуждении. Они могут быть связаны с другими проявлениями височной эпилепсии, такими как обонятельные галлюцинации или чмоканье губ. Кроме того, может быть нарушена интертиктальная память: пациенты иногда жалуются на ускоренное забывание и необычную потерю воспоминаний о важных жизненных событиях в далеком прошлом, таких как праздники или свадьбы, автобиографическая амнезия. ЭЭГ часто ничем не примечательна, но приступы обычно хорошо поддаются лечению противосудорожными препаратами.Дежавю и ямайс вю могут возникать у здоровых людей и при ряде психических расстройств, но иногда являются симптомами височной эпилепсии.
Редупликативная парамнезия
Пациенты, демонстрирующие этот феномен, сохраняют два несовместимых отношения к своему окружению, даже не подозревая о несоответствии. Например, они могут утверждать, что находятся в больнице в одном городе, а в другом — дома.Такие убеждения колеблются бок о бок или могут быть согласованы поверхностными рационализациями, такими как недавнее путешествие между ними. Редупликативная парамнезия обычно возникает в контексте диффузного заболевания головного мозга.
Восприятие
Восприятие — это сложный процесс, в котором интерпретация играет большую роль: нейрорадиолог-консультант и патронажный врач видят МРТ-сканирование мозга по-разному. Сложные галлюцинации, в которых субъект принимает внутренние образы за реальность, являются фундаментальной особенностью психотического заболевания.Однако галлюцинации и псевдогаллюцинации (при сохранении озарения) также могут возникать при ряде «неврологических» состояний.
Синдром Шарля Бонне
Синдром Шарля Бонне характеризуется сложным зрительным галлюцинозом, возникающим в контексте глазной патологии, чаще всего дегенерации желтого пятна у пожилых людей. Пациент обычно видит яркие образы пейзажей, животных или людей, часто в вечернее время. Пациенты обычно обладают полным пониманием и обычно не огорчаются изображениями.Многие могут остановить свои галлюцинации с помощью простых маневров, таких как открытие или закрытие глаз. Функциональная визуализация выявляет активацию коры зрительных ассоциаций во время этих галлюцинаций. 8
Галлюциноз на ножке
Это явление было впервые описано Лермиттом в 1922 году. Патология среднего мозга и таламуса, часто вызываемая инфарктом в рострально-базилярной области, может приводить к яркому, хорошо сформированному зрительному галлюцинозу, иногда ограниченному одним полушарием и возникающему с или без дефект поля зрения.Галлюцинации обычно возникают по вечерам и могут быть связаны с нарушением сна. Обычно они начинаются через несколько дней после инсульта и проходят через несколько недель. Механизм неясен.
Изменение восприятия также возникает при припадках височной доли, которые могут вызывать как искажение реального восприятия, такое как макро / микропсия, гипер / гипоакузис и дереализация, так и спонтанные галлюцинации, влияющие на зрение, слух, вкус или запах.
Синдромы неправильной идентификации
Заблуждение Капгра
Заблуждение Капгра («illusion de sosies») — это вера в то, что родственник или друг был заменен самозванцем, который в точности похож на оригинала.Бред Капгра может возникать при параноидной шизофрении, но в 25-40% случаев связан с признаками органического заболевания мозга, включая деменцию, травму головы, эпилепсию и цереброваскулярные заболевания. Было высказано предположение, что синдром возникает в результате отсоединения веретенообразной области распознавания лиц правой височной доли от лимбической системы, что ухудшает обычную эмоциональную реакцию на знакомые лица.
Заблуждение Фреголи
Этот родственный тип синдрома ошибочной идентификации назван в честь известного итальянского актера Леопольдо Фреголи, который был великим пародистом.В этом состоянии преследователь, как полагают, принял несколько маскировок, так что, хотя у нескольких разных людей вокруг пациента распознается различная внешность, все они, как полагают, представляют одного знакомого человека, который стремится причинить вред пациенту. Как и в случае с бредом Капгра, существует связь с патологией правого полушария, хотя бред Фреголи также сообщалось с бифронтальным повреждением.
Язык
Языковая функция связана с перисильвиевыми областями доминирующего, обычно левого, полушария, хотя растет понимание роли правого полушария в эмоциональных аспектах языковой обработки.Беглость (дисфазия Вернике) иногда приводит к обильной «жаргонной» афазии или «словесному салату», которые могут быть ошибочно приняты за продукт психического расстройства мышления. Иногда бывает трудно провести различие, возможно потому, что верхняя височная извилина участвует и в речи, и в мышлении:
История болезни 8 — Мужчина 50 лет, свободно болеющий афазией на жаргоне. Первоначально его направили к психиатру, который заподозрил «органическую» причину.Выяснилось, что у пациента долгая история сложных парциальных припадков с плавной дисфазией, возникающей постиктально. Визуализация головного мозга выявила обширную артериовенозную мальформацию в левой височной доле. Когда его дисфазия разрешилась, у него развилось периодическое формальное расстройство мышления без каких-либо других признаков психического расстройства.
Praxis
Praxis — воплощение идеи в действие; Диспраксия обычно определяется как неспособность действовать эффективно, несмотря на желание действовать, и сохранность элементарных двигательных способностей.Диспраксия иногда сопровождается выполнением относительно сложных, очевидно, невольных действий. К ним относятся имитационное поведение (непроизвольная имитация движений экзаменатора), служебное поведение (непроизвольное использование предложенных предметов, чтобы субъект мог, например, надеть несколько пар очков одновременно) и синдром чужой или «анархической» руки (см. ниже). Доминантное полушарие особенно вовлечено в праксис, особенно теменную и лобные доли.
Синдром чужой руки
При этом синдроме пораженная конечность выполняет автономные сложные движения либо против воли пациента, либо, по крайней мере, без его или ее приказов. Обычно наблюдаемые признаки включают межручный конфликт, при котором одна рука действует вразрез с другой, и импульсивные попытки нащупать предметы. Есть несколько анатомических оснований для феномена инопланетных конечностей, включая патологию мозолистого тела, нарушающую нормальный контроль левого полушария над обеими конечностями, и патологию в медиальной лобной доле, мешающую обработке волевых движений.
Настроение и эмоции
Настроения и эмоции, такие как гнев, печаль, счастье и страх, представляют собой сложные состояния с физиологическими, поведенческими, когнитивными и субъективными аспектами. Они тесно связаны с неврологическими заболеваниями посредством всех четырех механизмов, обсуждаемых во введении к этой статье. Поражения головного мозга, затрагивающие лимбическую систему (включая гипоталамус, миндалевидную железу и поясную извилину) или тесно связанные структуры, такие как базальные ганглии, особенно часто связаны с нарушением настроения, которое может быть первым симптомом неврологического заболевания.
История болезни 9 — У 63-летнего журналиста на пенсии, не имевшего ранее психиатрического анамнеза, развилась тяжелая, не поддающаяся лечению депрессия с манией преследования и сильным чувством вины. Это спонтанно разрешилось. Два года спустя у него развились признаки идиопатической болезни Паркинсона, которая вначале хорошо поддалась лечению леводопой. Однако позже он стал все более замкнутым, неподвижным, страдающим анорексией и периодически повторяющимся манией вины.Антидепрессанты были неэффективны, но ЭСТ привела к резкому улучшению его настроения и подвижности.
Депрессия является обычным явлением при болезни Паркинсона, как было отмечено в 1817 году самим Паркинсоном, который называл пациентов «несчастными больными» и «меланхоликами». При предполагаемой распространенности 50–60%, это чаще встречается в этой группе, чем среди контрольной группы соответствующего возраста с аналогичной степенью инвалидности от параплегии, и иногда, как в приведенном выше случае, является симптомом до появления «неврологических» признаков. очевидно.Широко распространенное нарушение моноаминовых путей мозга при болезни Паркинсона, вероятно, лежит в основе связанного с этим расстройства настроения.
Пароксизмальные приступы сильного страха, связанные с рядом соматических симптомов, таких как сердцебиение, потоотделение, одышка и гипервентиляция, характерны для панического расстройства, психиатрического диагноза, классифицированного в DSM-IV как тревожное расстройство. Идентичная клиническая картина может наблюдаться у некоторых пациентов с височной эпилепсией, приступы которых одинаково спонтанные, неожиданные, стереотипные и самоограничивающиеся в течение нескольких минут.Различить эпилептическое или психологическое происхождение может быть чрезвычайно сложно: паническое расстройство может возникнуть при отсутствии другой психопатологии; судорожная активность, возникающая глубоко в височных долях, может быть не обнаружена на поверхностной ЭЭГ.
Мысль
Нарушение содержания мысли, в отличие от формы, является фундаментальной особенностью бредовых расстройств. Бред может возникать при ряде уже обсуждавшихся «глобальных» неврологических состояний, таких как рассеянный склероз, болезнь Альцгеймера и СКВ.Очаговые поражения также могут приводить к нарушениям содержания мыслей, как, например, при анозогнозии после инсульта правой теменной доли, когда пациент отрицает слабость, инвалидность или даже право собственности на пораженную конечность, или при синдроме Антона, когда пациент с корковой слепотой может отрицать какое-либо нарушение зрения, несмотря на все доказательства обратного.
Эпилепсия может быть причиной преходящего нарушения содержания мыслей, как при периктальном, постиктальном и интерриктальном психозе. Наиболее часто встречается постиктальный психоз — он может следовать за генерализованным или фокальным припадком и, особенно если предшествующий конвульсий остался нераспознанным, может привести к обращению в психиатрическую службу.После приступа перед началом психоза часто бывает период просветления. Последующие изменения настроения, бред и галлюцинации могут длиться несколько дней или даже недель. Серьезные нарушения поведения, физическая агрессия и попытки суицида — все это хорошо задокументировано. Распространенность шизофреноподобного психоза («интерриктального психоза»), вероятно, выше у пациентов с височной эпилепсией. «Чередующийся психоз» относится к психозу, возникающему в то время, когда частота приступов падает; «Принудительная нормализация» относится к связанному с этим феномену психического расстройства, возникающему, когда ЭЭГ-проявления эпилепсии устраняются медикаментозным лечением.
Поведение и личность
Поведение и личность находятся на вершине дерева в классификации психоневрологических функций. Они, по крайней мере, частично являются выражением других перечисленных нами функций. Они часто выделяются информантами как основные области изменений у пациентов с нервно-психическими расстройствами. Постепенное изменение личности и поведения является, например, кардинальным признаком заболевания лобной доли, но также может происходить при поражении других областей мозга, таких как базальные ганглии, и даже при системном заболевании, таком как гипертиреоз.
Неврологические основы беспокойства
Человек, страдающий тревожным расстройством, испытывает неврологические изменения настроения и функций организма, которые более подробно обсуждаются в этой статье.
Как и в случае с тревогой, различные черты личности и эмоциональные реакции являются побочными продуктами взаимодействия между нашим генетическим кодированием и влияниями окружающей среды. Наши гены делают нас более восприимчивыми к некоторым специфическим стимулам и играют роль в развитии устойчивости к некоторым другим стимулам.Наш мозг — пластичный орган. Таким образом, нельзя отрицать роль факторов окружающей среды в его развитии и отливке.
Страх и стресс — это нормальные защитные реакции на угрозы, которые помогают нашему организму более эффективно справляться с проблемами. Тревога отличается от страха тем, что представляет собой набор эмоциональных и соматических реакций на будущую угрозу, которая, , может быть, а может и не быть, реалистичной. В некоторой степени беспокойство — это нормальная человеческая реакция. Однако, если это продолжается в течение длительного периода, это может отрицательно сказаться на нашей повседневной жизни и здоровье.
В состоянии тревоги беспокойство о будущем затрудняет концентрацию внимания и приводит к раздражительности. Соматические симптомы, такие как пальпация, потоотделение и изменения желудочно-кишечного тракта, также распространены в этом состоянии. Беспокойство считается расстройством, если такие симптомы сохраняются в течение шести или более месяцев.
Тревожные расстройства наиболее распространены среди людей с психическими расстройствами, затрагивая около 10% населения в любой момент времени. Тем не менее, лишь небольшое число людей, страдающих тревожными расстройствами, обращаются за лечением.Частично это можно объяснить сложностями определения состояния. Общее тревожное расстройство, паническое расстройство, специфические фобии и социальная тревожность — одни из наиболее распространенных типов тревожных расстройств.
Что делает человека уязвимым к тревожным расстройствам?
Наследственная природа различных форм тревожных расстройств была установлена посредством клинических и наблюдательных исследований. Многочисленные исследования показали, что риск развития тревожных расстройств у человека в 3-5 раз выше, если такое состояние встречается среди родственников первой степени родства.Важность семейной кластеризации при тревоге была продемонстрирована рядом близнецовых исследований. Другие внутренние факторы, такие как определенные черты личности, также делают человека более уязвимым к развитию тревожных расстройств.
Помимо внутренних факторов, некоторых людей более тревожными могут также вызывать факторы окружающей среды. Эти факторы включают стрессовое состояние, употребление наркотиков или алкоголя, стиль воспитания и стрессовые жизненные события.
Нейроанатомия стресса и тревоги
Высшие когнитивные центры нашего мозга расположены в префронтальной коре.Они участвуют в мышлении, планировании и социальном поведении. С эволюционной точки зрения префронтальная кора — это «новая» часть мозга, которая помогает нам контролировать наши эмоциональные реакции.
Большая часть обработки эмоций происходит в более древних частях коры головного мозга. Эти анатомические структуры мозга вместе называют «лимбической системой». Одной из фундаментальных структур лимбической системы является гиппокамп, который играет жизненно важную роль в реакции на стресс и регуляции оси гипоталамус-гипофиз-надпочечники (HPA).И рост гиппокампа, и нейрогенез играют важную роль в развитии устойчивости к стрессу и тревоге.
Но, возможно, наиболее важной частью лимбической системы, которая играет центральную роль в регуляции эмоций, является миндалевидное тело. Миндалевидное тело играет центральную роль в формировании памяти, связанной со страхом и тревогой, и было показано, что она гиперактивна при тревожных расстройствах. Он хорошо связан с другими структурами мозга, такими как гиппокамп, таламус и гипоталамус.
Помимо анатомических изменений, важно понимать, что функциональность мозга или связь между различными мозговыми центрами и сетями осуществляется через нейротрансмиттеры. В случае эмоциональных реакций гамма-аминомасляная кислота (ГАМК), как известно, оказывает подавляющее действие на эмоции, в то время как глутамат оказывает возбуждающее действие. Роль серотонина, дофамина и норэпинефрина также хорошо задокументирована в патогенезе различных эмоциональных состояний. Другими нейротрансмиттерами, которые могут играть роль в патогенезе тревожных расстройств, являются холецистокинин (CCK), галанин (Gal), нейропептид Y (NPY), окситоцин (OT), вазопрессин (AVP) и рилизинг-фактор кортикотрофина.
Нейроанатомические изменения при стрессе
Большинство случаев тревожного расстройства развивается в детстве, когда длительное и повторяющееся переживание тревоги приводит к изменениям в определенных структурах мозга, которые можно наблюдать с помощью нейровизуализации. Исследования генерализованного тревожного расстройства (ГТР) с помощью фМРТ показали более высокий уровень активности вентролатеральной префронтальной коры. Кроме того, в миндалевидном теле наблюдается значительный уровень активности, особенно когда человеку говорят сосредоточиться на своем стрессе, а также на изменениях в коре головного мозга и островка.
В подростковом возрасте наблюдается ускорение физического роста, а также изменения в поведении, познании и эмоциональном контроле. Развитие тела в этот период может привести к необратимым изменениям в различных областях мозга, которые могут быть причастны к развитию психических расстройств во взрослой жизни.
В подростковом возрасте может быть легче реконструировать различные структуры мозга с помощью когнитивно-поведенческой терапии или других методов, чем у взрослых.Между тем, у взрослых можно использовать различные терапевтические агенты для изменения биохимической структуры мозга.
Пациентам с тревожными расстройствами в качестве терапии первой линии часто назначают селективные ингибиторы обратного захвата серотонина (СИОЗС) и ингибиторы обратного захвата серотонина-норадреналина (СИОЗСН). Другие препараты, которые можно использовать для лечения различных тревожных расстройств, включают ингибиторы моноаминоксидазы, трициклические антидепрессанты и бензодиазепины.
Несмотря на огромный прогресс в нашем понимании нейроанатомии и нейроэндокринологии, в настоящее время не все случаи тревоги можно лечить.Однако последние исследования в этой области позволили улучшить выбор препаратов для лечения различных тревожных расстройств. Например, известно, что бензодиазепины более эффективны при лечении панических расстройств, чем ГТР.
Поскольку технологии нейровизуализации продолжают развиваться, лучшее понимание нейробиологии тревоги обязательно повлияет на то, как мы лечим тревогу и другие связанные с ней расстройства.
Список литературы
Эндрюс, Г., Стюарт, Г., Аллен, Р., И Хендерсон А.С. (1990). Генетика шести невротических расстройств: исследование близнецов. Журнал аффективных расстройств , 19 (1), 23–29. DOI: 10.1016 / 0165-0327 (90)
-SБанделоу, Б., и Михаэлис, С. (2015). Эпидемиология тревожных расстройств в 21 веке. Диалоги в клинической неврологии , 17 (3), 327–335. PMCID: PMC4610617
Быстрицкий А., Хальса С. С., Камерон М. Э. и Шиффман Дж. (2013). Современная диагностика и лечение тревожных расстройств. Аптека и терапия , 38 (1), 30–57. PMCID: PMC3628173
Мартин Э. И., Ресслер К. Дж., Биндер Э. и Немерофф К. Б. (2009). Нейробиология тревожных расстройств: томография головного мозга, генетика и психонейроэндокринология. Психиатрические клиники Северной Америки , 32 (3), 549–575. DOI: 10.1016 / j.psc.2009.05.004
Мигель-Идальго, Дж. Дж. (2013). Структурные и функциональные изменения мозга у подростков с психическими расстройствами. Международный журнал подростковой медицины и здоровья , 25 (3), 245–256. DOI: 10.1515 / ijamh-2013-0058
Моррис-Розендаль, Д. Дж. (2002). Есть тревожные гены? Диалоги в клинической неврологии , 4 (3), 251–260. PMCID: PMC3181683
Равиндран, Л. Н., и Стейн, М. Б. (2010). Фармакологическое лечение тревожных расстройств: обзор прогресса. Журнал клинической психиатрии , 71 (7), 839–854.DOI: 10.4088 / JCP.10r06218blu
Изображение с Graehawk / Pixabay.
тревожных расстройств? Вот чем мы можем помочь: Неврология Мемфиса: Специалисты по неврологии
Каждый время от времени испытывает беспокойство. Но если тревога мешает вашей повседневной жизни, у вас может быть тревожное расстройство.
Психическое здоровье подвергается сильному стигматизации. Вот почему важно понимать, что тревожные расстройства — это настоящие серьезные заболевания.Также как болезнь сердца или диабет. Здесь нечего стыдиться.
Тревожные расстройства — наиболее распространенный тип психических расстройств в США. Данные показывают, что около 40 миллионов человек в США испытывают симптомы тревожного расстройства каждый год, причем большинство из них развиваются до достижения 21 года. К сожалению, только около одной трети из этих людей получают лечение от своего расстройства.
Наша опытная команда неврологов из Memphis Neurology, расположенного в Джермантауне, Теннесси, и Саутхэвене, штат Миссисипи, понимает всю сложность тревожных расстройств.Мы стремимся помочь пациентам восстановить контроль над своей жизнью.
Что такое тревожные расстройства?
Термин «тревожное расстройство» относится к группе психических расстройств, которые все включают в себя какой-то крайний страх или беспокойство. Они часто проявляются как эмоциональными, так и физическими симптомами. Последнее может включать учащенное сердцебиение и поверхностное дыхание. Некоторые общие расстройства:
Генерализованное тревожное расстройство (ГТР)
GAD характеризуется постоянным и чрезмерным беспокойством.Пациенты могут предвидеть катастрофу и начать опасаться худшего во всем, от денег до здоровья, даже если нет явных причин для беспокойства. Расстройство развивается постепенно, с наибольшим риском в период между детством и средним возрастом.
Паническое расстройство и панические атаки
У людей, страдающих паническими расстройствами, возникают спонтанные приступы всепоглощающего страха. Затем они становятся более опасающимися повторного нападения, которое создает самоисполняющееся пророчество. Расстройство обычно начинается во взрослом возрасте, хотя и у детей случается.Около шести миллионов взрослых людей в Соединенных Штатах испытывают приступы паники, и это вдвое чаще встречается у женщин, чем у мужчин.
Специфические фобии
Люди, которые испытывают определенные фобии, испытывают сильный иррациональный страх перед определенными объектами, людьми или ситуациями. Они упорно трудятся, чтобы избегать людей и мест, которые причиняют им страдания. Они также могут осознавать, что страх не имеет никакого смысла. Но они чувствуют себя бессильными, чтобы остановить панику, и даже мысли о страхе вызывают у них крайнее беспокойство.
Большинство фобий возникает без предупреждения и может возникнуть в ситуациях, которые ранее не вызывали дискомфорта или беспокойства.
Ряд других тревожных расстройств включает социальное тревожное расстройство, обсессивно-компульсивное расстройство (ОКР) и посттравматическое стрессовое расстройство (ПТСР).
Как диагностируется тревожное расстройство?
Поскольку физические симптомы тревожных расстройств можно спутать с другими заболеваниями, ваш врач тщательно изучит историю болезни, проведет физическое обследование и назначит лабораторные анализы.
После исключения других состояний он воспользуется Диагностическим и статистическим руководством по психическим расстройствам (DSM), чтобы определить конкретное тревожное расстройство, вызывающее ваши симптомы, а также любые другие возможные расстройства.
Какие существуют методы лечения тревожных расстройств?
После вашего обследования ваш врач разработает план лечения в соответствии с вашими конкретными потребностями. Он может включать любое или все из следующего:
Психотерапия
Психотерапия, также известная как «разговорная терапия», должна быть адаптирована к конкретным тревогам пациента и должна быть эффективной.
Когнитивно-поведенческая терапия (КПТ)
КПТ помогает пациентам научиться думать, вести себя и реагировать на вызывающие тревогу объекты и ситуации новыми, полезными способами. КПТ также помогает в обучении и отработке социальных навыков, что чрезвычайно важно при социальном тревожном расстройстве.
Когнитивная терапия и экспозиционная терапия — это два метода КПТ, которые часто используются вместе или по отдельности. Когнитивная терапия учит пациента выявлять, бросать вызов, а затем нейтрализовать бесполезные или искаженные мысли, которые подпитывают его расстройство.
Экспозиционная терапия заставляет человека физически и эмоционально заниматься деятельностью, которую он избегает из-за расстройства. Противодействуя страху, человек может уменьшить свою власть над ним.
Лекарство
Лекарства не «излечивают» тревожные расстройства, но могут помочь уменьшить интенсивность симптомов. Некоторые обычно назначаемые лекарства — это успокаивающие препараты, такие как бензодиазепины; антидепрессанты, такие как СИОЗС и СИОЗСН; и бета-адреноблокаторы, сердечные препараты, используемые «не по назначению».«Лекарства в сочетании с КПТ могут оказаться особенно эффективными.
Мы, сотрудники Memphis Neurology, заботимся о вашем физическом и эмоциональном благополучии. Если вы страдаете тревожным расстройством, мы будем использовать все доступные методы, чтобы помочь вам преодолеть его и вернуть себе жизнь. Позвоните нам по телефону в любой из наших офисов или запишитесь на прием онлайн сегодня.
Паническое расстройство — обзор
Диагноз DSM-IV-TR
PD — это тревожное расстройство, характеризующееся частыми паническими атаками, которые являются непредвиденными и внезапными (American Psychiatric Association, 2000).Панические атаки определяются как период непреодолимого стресса и беспокойства, при котором четыре или более симптома (например, потливость, учащенное сердцебиение, страх смерти) быстро развиваются и достигают кульминации в течение 10 минут. В то время как панические атаки могут наблюдаться при различных расстройствах настроения и тревожных расстройствах (например, социальной фобии), при БП возникает стойкое беспокойство по поводу возможного возникновения приступов в будущем; опасения по поводу того, что будет в результате нападений; или изменение поведения в результате этих повторяющихся атак.
Представления о панических атаках при БП существенно различаются между собой и между людьми. Симптомы, связанные с паническими атаками, варьируются от одышки или чувства удушья, а также тошноты до метеоризма и проблем с пищеварением. БП не диагностируется, если панические атаки являются следствием общих заболеваний (например, гипертиреоза, парциальных сложных припадков) или веществ (например, кофеина, стимуляторов) (Simon and Fischmann, 2005). Тем не менее, БП связана с рядом сопутствующих сердечно-сосудистых, респираторных и отологических заболеваний и может усугубляться приемом психоактивных веществ (Simon and Fischmann, 2005).
PD часто ассоциируется с коморбидной психопатологией, такой как большая депрессия (Kessler et al., 1998), биполярное заболевание (Goodwin and Hoven, 2002), злоупотребление алкоголем (Zimmerman et al., 2003) и другие тревожные расстройства (Goisman et al., др., 1995). БП обычно предшествует началу коморбидной депрессии, а коморбидная паника-депрессия может быть связана с особенно высокой заболеваемостью. БП может привести к развитию агорафобии, которая характеризуется избеганием определенных мест или ситуаций, которые вызывали панические атаки в прошлом (American Psychiatric Association, 2000).
PD приводит к функциональным нарушениям и снижению качества жизни (Mendlowicz and Stein, 2000; Lochner et al., 2003). Кроме того, поскольку панические атаки могут имитировать ряд заболеваний, пациенты часто проходят ненужные медицинские приемы, процедуры и лабораторные анализы (Katon, 1984; Roy-Burne et al., 1999). Пациенты с БП часто пропускают работу из-за своего состояния или работают менее продуктивно, чем их коллеги (Roy-Burne et al., 2006). Таким образом, PD влечет за собой высокие личные, социальные и экономические издержки (Roy-Burne et al., 2006).
Национальное репрезентативное обследование коморбидности, репрезентативное на национальном уровне обследование распространенности психических расстройств в США, показало, что показатели распространенности БП в течение жизни и 12 месяцев составляют 4,7% и 2,7% соответственно (Kessler et al., 2005a, b ). Хотя показатели распространенности различаются в исследованиях с использованием разных методов и диагностических критериев (Weismann et al., 1997; Eaton et al., 1998; Kessler et al., 1998; Bromet et al., 2005; Goodwin et al., 2005; Kawakami). et al., 2005), эпидемиологические исследования согласованы в различных культурах и странах, демонстрируя, что женщин с БП преимущественно больше, чем мужчин, что болезнь возникает в позднем подростковом и раннем взрослом возрасте и что БП связана с серьезными заболеваниями. депрессия и агорафобия.
Некоторые исследователи предположили, что БП характеризуется различными подтипами, такими как преимущественно респираторный подтип (Wilhelm and Roth, 2001). Тем не менее, это непростая задача определить те параметры, которые оптимально различают подтипы (Goodwin et al., 2002), поскольку не всегда возможно различить предполагаемые подтипы (например, ночную и дневную БП) на основе клинических особенностей или лечения. исход (Craske et al., 2002).
Границы | Коморбидность мигрени и тревожности среди мигрени: систематический обзор
Введение
Мигрень и другие головные боли являются одними из самых распространенных заболеваний во всем мире (1).Мигрень — это изнуряющее заболевание головной боли, которое обычно диагностируется практикующими врачами на основании истории болезни и исключения других типов головной боли. Существует два основных типа мигрени; один с аурой, а другой без (2). Статистика США по распространенности мигрени показывает, что каждый седьмой американец ежегодно страдает мигренью или сильной головной болью (3). Результаты обзора, проведенного в Европе, показали, что распространенность мигрени составляет около 14,7% с почти вдвое большим количеством женщин (17.6%) как мужчин (8%) (4).
Мигрень — это многофакторное неврологическое заболевание, связанное с генетическими, гормональными, экологическими, диетическими и психологическими факторами (5). В большинстве случаев мигрень носит эпизодический характер (<15 дней с головной болью в месяц). Хроническая мигрень встречается реже, но имеет большое личное, семейное и социальное воздействие. Диагноз ставится при наличии не менее 15 дней с головной болью в месяц, включая 8 дней с мигренью в месяц в течение не менее 3 месяцев. Распространенность среди населения составляет 1,4–2,2% (6).Учитывая частоту очень болезненных головных болей, неудивительно, что хроническая мигрень часто связана с распространенными психическими расстройствами, такими как тревожные расстройства (7). Общее тревожное расстройство - это c , характеризующееся эмоционально неприятными и несоответствующими развитию состояниями несфокусированного беспокойства и беспокойства, обычно по поводу объективно не угрожающих ситуаций (8). Генерализованное тревожное расстройство связано с нарушением частоты сердечных сокращений, артериального давления, воспалением, мышечным напряжением (9), беспокойством, усталостью и проблемами с концентрацией внимания, соматическими жалобами и руминацией (10).
Связь мигрени и тревоги выяснена как в клинических, так и в местных условиях (11, 12). Например, люди с мигренью показали более высокую распространенность генерализованного тревожного расстройства даже после поправки на демографические переменные и болевые состояния, включая артрит и боль в спине (10, 12). Авторы также сообщили, что хронические состояния, такие как артрит и боль, также более распространены у мигрени, чем у тех, у кого мигрень нет (12).Авторы проанализировали вторичные данные, собранные в ходе опроса населения Канадского сообщества, и обнаружили, что люди с генерализованным тревожным расстройством страдают мигренью в 2,5 раза чаще, чем люди без мигрени (10). В другом исследовании, проведенном Antonaci et al., Авторы сообщили, что общая тревога и социальная фобия были типами тревоги, которые продемонстрировали самую сильную связь с мигренью среди молодых людей (11).
Начиная с раннего эпидемиологического исследования Бреслау, Дэвис (13), связь между мигренью у молодых людей и психическими расстройствами была признана двунаправленной с биполярным расстройством, паническим расстройством или генерализованным тревожным расстройством, а также злоупотреблением алкоголем и наркотиками в большинстве случаев. пациенты с мигренью (13–15).Точно так же в исследовании Swartz, Pratt (16) была обнаружена значительная связь между мигренью и депрессией, паникой и фобией и самоубийством, даже после поправки на возраст и пол (16). Позже Breslau et al. (14) продемонстрировали, что коморбидность мигрени и психических расстройств еще больше увеличивает вероятность инвалидности, сложной психиатрической и неврологической помощи (14) и значительно повышает риск суицида (13, 14). Действительно, недавний обзор связи мигрени и суицида выявил мигрень как фактор риска попытки самоубийства, даже после поправки на психические состояния (17).Такие результаты предполагают роль мигрени как фактора риска суицидальных попыток (18). В другом недавнем систематическом обзоре (19) также была подчеркнута двунаправленная связь между мигренью, большой депрессией и паническим расстройством.
Неврологическая патофизиология коморбидной мигрени и тревожных расстройств изучалась клинически, часто в сочетании с нарушениями равновесия (20, 21). Такие данные о нейрофизиологии мигрени пролили свет на ее связь с тревогой.Например, данные свидетельствуют о том, что измененные сигнальные механизмы ствола мозга играют жизненно важную роль в патофизиологии мигрени, особенно в отношении таких симптомов, как тошнота, головокружение и другие вегетативные симптомы (22). Эти симптомы также характерны для повышенной тревожности (23, 24). Роль тригеминоваскулярной активации подтверждается эффектом агонистов серотонина, таких как триптаны и антагонисты белка, связанного с геном кальцитонина, при лечении мигрени (25). CGRP как сильнодействующее сосудорасширяющее средство также участвует в передаче ноцицепции, которая неизбежно связана со стрессом и тревогой, вызванными частой мигренью (25).
Важно отметить, что острая тревога — это врожденная биологически адаптивная реакция на реальные потенциальные угрозы в окружающей среде. Острая тревога опосредуется осью гипоталамус-гипофиз-надпочечники (HPA) и медуллярно-симпатической осью (SMA), и вместе их взаимодействие влияет на поведение и когнитивные способности человека (26). Для сравнения, длительное беспокойство и чрезмерная активация оси HPA, как известно, являются дезадаптивными, что приводит к нарушению реакции на стресс (27, 28). Действительно, длительная тревожность была предложена в качестве причинного фактора, влияющего на роль невропатологических процессов и ведущего к повышенному риску других психических расстройств, а также к трансформации эпизодических мигреней в хронические события (29, 30).
В настоящее время тревожные расстройства являются одними из самых распространенных психических расстройств. Распространенность тревожных расстройств среди мигрени вдвое выше, чем у депрессии (31, 32). Общепризнано, что депрессия и тревога имеют частично совпадающие, но отличительные черты, которые могут иметь разные нейробиологические основы. Например, (33) влиятельная трехсторонняя модель тревожности и депрессии [разработанная (34)] предоставила чрезвычайно важный отчет о сходствах и различиях между тревогой и депрессией.С точки зрения сходства, тревога и депрессия тесно связаны с негативной аффективностью или переживанием дистресса и других негативных эмоциональных состояний. Кларк и Ватсон также выделили два других фактора: (1) положительная эмоциональность (включающая энергию и приятное взаимодействие; она ортогональна отрицательной эмоциональности; и (2) физиологическое гипервозбуждение. Депрессия (но не тревога) характеризуется относительным отсутствием положительного аффекта. (или проявление ангедонии.) Напротив, тревога (но не депрессия) характеризуется повышенным возбуждением.В отличие от исследований взаимосвязи между депрессией и мигренью, исследований коморбидности мигрени и тревожности доступно значительно меньше (6). Более того, было мало систематических обзоров или метаанализов, посвященных исключительно взаимосвязи мигрени и тревожности. Таким образом, этот обзор преследовал двоякую цель: (а) систематически оценить связь между тревогой и мигренью и (б) определить с помощью отношения шансов (OR) и относительного риска (RR), является ли сопутствующая мигрень тревожностью. выше у мигрени, чем у не мигрени.
Метод
Обзор проводился в соответствии с методологией Института Джоанны Бриггс для систематических обзоров этиологии и риска (35).
Критерии отбора
Критериями включения были исследования с (1) всеми типами количественных дизайнов исследований, (2) участниками в возрасте 16 лет и старше (3) четким диагнозом мигрени практикующим врачом или записанной историей болезни или диагнозом, основанным на ICHDS-II. / III классификации, (4) пациенты, у которых был хотя бы один эпизод мигрени в месяц или более тяжелые состояния согласно Weatherall (31), и (5) группа сравнения немигрениров.
Представляющими интерес исходами, которые рассматривались в данном обзоре, были любые меры тревожности с помощью клинически утвержденного инструмента, такого как тревожное расстройство Голдберга (GAD), оценка депрессии, тревожности и стресса (DASS-21), Шкала тревоги Голдберга (GAS), Шкала тревожности Гамильтона (HAS), самооценка тревожной симптоматики (RAS) и шкала депрессии тревожности (HADS). Исследования были исключены из обзора, если (1) они были написаны не на английском языке, (2) если они включали участников в возрасте до 16 лет или (3) если они не входили в группу сравнения, не страдающую мигренью.
Источники данных
В декабре 2019 года был проведен систематический поиск в электронной базе данных Medline, PsycINFO, EMBASE (Ovid), Science Direct (Elsevier), Cochrane и PubMed за все годы публикации до декабря 2019 года. Также были приведены справочные списки включенных исследований. рука обыскана. Были использованы следующие термины и ключевые слова MeSH: мигрень / или хроническая или напряженная, или трудноизлечимая / или головная боль, мигрень / или тип напряжения, головная боль / или расстройства головной боли и тревога / или тревога / или ГТР, или паника * / или невротик. / или нейротревожность / или паника / или тревожные расстройства / или панические расстройства / или невротические расстройства.
Выбор исследования
После поиска цитаты были введены в EndNote X9, а дубликаты были удалены. цитаты оценивались независимо двумя рецензентами (LK и HK). Полный текст найденных цитат был оценен двумя рецензентами (LK и HK). Два рецензента (LK и HK) независимо оценили исследования. Причины исключения полнотекстовых исследований были зафиксированы. Любые конфликты ссылок разрешались двумя рецензентами на основе консенсуса.
Оценка качества
Риск систематической ошибки в цитатах был оценен с помощью инструментов критической оценки Института Джоанны Бриггс (JBI) для исследований распространенности, перекрестных и когортных исследований, как показано в таблицах 2–4 (35, 36).Основные критерии оценки риска систематической ошибки включали соответствие дизайна исследования, адекватность размера выборки, методов и измерений, а также анализ данных.
Извлечение данных
Шаблон для извлечения данных был сформирован с использованием базы данных систематических обзоров и отчетов о реализации JBI. Каждый рецензент извлекал данные по половине включенных исследований, в то время как другой рецензент проверял извлеченные данные (LK и HK). Информация, извлеченная из каждого отдельного исследования, включала; характеристики исследования (страна, автор, дата исследования, условия исследования), характеристики участников (общее количество, диагноз), показатели результатов (тип используемого инструмента тревожности) и результаты (связь между мигренью и тревогой, значения r (p) или Отношение шансов (95% ДИ), если доступно).
Анализ данных
Анализ данных, включая отношение шансов (OR), отношение относительного риска (RR), был произведен с использованием Meta-Essential (37). Графики метаанализа не составлялись и не представлялись из-за большого уровня неоднородности исследований и недостаточного размера исследования. Мы также провели анализ чувствительности, выделив OR или RR по всем аналогичным типам исследований отдельно (исследования распространенности, когортные и кросс-секционные исследования). Согласно Кокрановскому руководству «анализ чувствительности — это повторение первичного анализа или метаанализа с заменой произвольных или неясных решений альтернативными решениями или диапазонами значений» (38).Для этого исследования, учитывая, что в обзоре использовались разные типы исследований, помимо расчета общего OR или RR для всех комбинированных исследований, был проведен отдельный расчет для каждого набора типов исследований (т. Е. Распространенности, когортных и перекрестных исследований. ), чтобы выяснить, есть ли различия в результатах из-за разных типов исследований.
Систематический обзор зарегистрирован в Просперо (# CRD42020153059).
Результаты
В результате первоначального поиска было найдено 2132 ссылки.После удаления дубликатов ( n = 72) было идентифицировано 2060 уникальных ссылок. После проверки цитирований ( n = 110) 30 исследований были определены как подходящие для полнотекстового обзора. Исследования были удалены, если они были написаны не на английском языке, участники исследования были моложе 16 лет, неправильный тип исследования и / или исследование не соответствовало критериям риска систематической ошибки. После полнотекстового обзора еще 22 исследования не соответствовали критериям отбора, то есть они не включали минимально необходимую информацию, такую как включение группы сравнения людей, не страдающих мигренью.В общей сложности восемь исследований соответствовали критериям включения в обзор, как показано на Рисунке 1.
Рисунок 1 . ПРИЗМА отбора для обучения.
Характеристики исследования
Исследования проводились в Канаде, Турции, Бразилии, США, Новой Зеландии, Корее, Китае и Европейском Союзе. Типы исследований были популяционными, когортными и перекрестными. Мигрень диагностировалась в большинстве исследований на основе классификации ICHDS-II / III. В исследованиях использовались различные проверенные инструменты в качестве меры скрининга тревожности, включая тревожное расстройство Голдберга (GAD), шкалу депрессии, тревожности и стресса DASS-21, шкалу тревоги Голдберга (GAS), шкалу тревоги Гамильтона (HAS / HAMA), и самооценка тревожной симптоматики (РАС).Во всех исследованиях результаты продемонстрировали сильную взаимосвязь с точки зрения отношения шансов (38) между тревожностью и мигренью по сравнению с людьми, не страдающими мигренью. Оба бразильских исследования (29, 39) показали исключительно высокие OR (OR = 13 и 25 по порядку), а в других шести исследованиях OR варьировались от 1,77 до 4,5 (40, 41).
Те же восемь исследований были включены в систематический обзор и охарактеризованы как первичной медико-санитарной помощью, так и амбулаторно-поликлиническими учреждениями, а также специализированными центрами. Среди участников были пациенты с мигренью, классифицированной ICHDS-II / III, по сравнению с теми, кто не страдает мигренью.Пожалуйста, смотрите Таблицу 1 с характеристиками исследования.
Таблица 1 . Характеристики включенных исследований — исследования распространенности, кросс-секционные и когортные исследования.
Восемь исследований не соответствовали минимальному количеству исследований, а также критериям гетерогенности, которые должны быть включены в метаанализ (52). Учитывая наличие большой разнородности комбинированных исследований ( p <0,05, I 2 > 0,75), для проведения метанализа требуется минимум 40 исследований (52).Поэтому для этого обзора представлены только средние OR и RR для подтипов исследования. На основании результатов, представленных в таблице 1, сообщается о среднем OR 2,33 (2,20–2,47) среди шести исследований. Для исследований распространенности (41, 44) OR составил 2,54 (95% ДИ 1,48–4,35). Среднее значение OR для поперечных исследований (39, 46) было выше и составило 8,14 (95% ДИ 0,99–66,83). Высокие OR и CI для этой группы исследований были связаны с включением двух бразильских исследований с очень высоким OR. Для двух когортных исследований средний RR составил 1.63 (1,37–1,93) сообщили. Все типы исследований показали значительную связь между мигренью и тревогой.
Риск систематической ошибки в индивидуальных исследованиях
Исследования распространенности
Всего было проведено три исследования распространенности, как показано в таблице 2 (41, 43, 44). Только одно исследование (43) соответствовало всем требованиям для качественного исследования. Два других исследования соответствовали критериям адекватной выборки, действующим методам определения состояния и анализу данных. Небольшой размер выборки был основным ограничением в одном исследовании (44).
Таблица 2 . Риск систематической ошибки в исследованиях распространенности.
Поперечные исследования
Как показано в Таблице 3, всего было проведено три поперечных исследования (29, 39, 45). Во всех трех исследованиях использовалась соответствующая выборка, а воздействие и исходы были надежно оценены с помощью подходящего статистического анализа. Ни в одном из исследований не были подробно описаны подходы к устранению мешающих факторов.
Таблица 3 . Риск систематической ошибки в поперечных исследованиях.
Когортные исследования
Было только два когортных исследования (40, 42), подходящих для включения в когортную группу риска систематической ошибки. В обоих исследованиях достоверно и надежно измерялось воздействие и результат. Соответствующая статистическая процедура была представлена в обоих исследованиях. Смешивающие факторы и стратегии их корректировки или контроля были неясны у Karakurum et al. (42) (Таблица 4).
Таблица 4 . Риск систематической ошибки в когортных исследованиях.
Обсуждение
Целью этого обзора было оценить связь между тревогой и мигренью, чтобы определить, есть ли (а) обычная сопутствующая патология между мигренью и тревогой и (б) частота тревожности среди мигрени выше, чем у людей, не страдающих мигренью. мигрени.
Результаты систематического обзора показали сильную и устойчивую положительную взаимосвязь между мигренью и тревогой. Анализ данных включенных исследований показал средний случайный эффект в среднем RR 1,63 (1,37–1,93) для двух когортных исследований и средний OR 2,33 (2,20–2,47) для исследований распространенности и перекрестных исследований коморбидности тревожности среди мигрени. по сравнению с людьми, не страдающими мигренью, или здоровыми участниками. Очевидно, что мигрень и тревога являются сопутствующими заболеваниями, и частота их возникновения почти в четыре раза выше, чем у людей, не страдающих мигренью.Наши результаты согласуются с предыдущими исследованиями (47–49).
Кроме того, (41) сообщили, что более трети их участников, у которых была диагностирована мигрень, сообщили о положительном сокращении приступов мигрени в результате приема фармакологического лечения их тревоги. Это предполагает совместную предрасположенность или некоторые связанные биологические причины как мигрени, так и тревоги (41). Эти результаты также согласуются с выводами нашего систематического обзора, демонстрирующего связь между тревогой и мигренью.
Текущий систематический обзор имеет важное значение для будущей клинической практики. Во-первых, результаты подчеркивают необходимость одновременной оценки мигрени как неврологических симптомов мигрени, так и психиатрических симптомов, связанных с потенциальной тревогой и депрессией. Во-вторых, чтобы лучше понять этиологию, в будущих исследованиях следует искать дополнительную информацию о явном появлении биологических симптомов, связывающих мигрень, с физиологическими показателями тревожности.В настоящее время имеется мало биологической информации о возникновении клинической тревоги в отношении начала мигренозных явлений или наоборот. Ожидается, что экспериментальные исследования хронологической ассоциации мигрени и тревоги приведут к клиническим испытаниям эффективности известных методов лечения как тяжести мигрени, так и изнурительной тревоги. Действительно, это увеличит вероятность более раннего выявления и разработки профилактических стратегий среди людей, страдающих мигренью.
Наконец, при обнаружении коморбидности у пациентов с мигренью следует рассмотреть варианты лечения, которые приведут к улучшению обоих состояний (50, 51). Более того, изучение сопутствующей мигрени с тревогой с неврологической точки зрения, вероятно, приведет к лучшему пониманию ранней этиологии и поможет в разработке более эффективных вариантов лечения. По признанию исследователей (51), сопутствующие симптомы, по-видимому, являются результатом сенсомоторной, интероцептивной и когнитивной адаптации.В результате коморбидность мигрени и тревоги может наблюдаться в контексте неврологических и психофармакологических условий (51). Необходимы дальнейшие исследования этих вариантов лечения. Высокая коморбидность мигрени и тревожности подчеркивает необходимость дополнительных исследований нейробиологических причин мигрени и способов более эффективного управления ее факторами риска. Кроме того, необходимо продолжить исследования сопутствующих психических заболеваний мигрени, чтобы установить, более ли распространена сопутствующая патология тревожности у мигрени с аурой.
Ограничения
Ограничением текущего систематического обзора является небольшое количество исследований, включенных в обзор и не отвечающих минимально необходимому количеству исследований для проведения комбинированного метанализа. Кроме того, характер наблюдательных исследований, включенных в этот систематический обзор, ограничивает возможность обобщения результатов. Наконец, разнообразие инструментов, используемых для измерения тревожности, внесло искажающий фактор в статистический анализ.
Заключение
В представленном систематическом обзоре были обнаружены два важных результата: (а) коморбидность мигрени и тревоги сильная и значимая и (б) коморбидность тревожности с мигренью значительно выше среди мигрени по сравнению сне мигрени. Это исследование также подчеркнуло необходимость одновременного скрининга или оценки пациентов с мигренью с помощью инструментов для беспокойства. Биологическая оценка тревожности мигрени в клинических условиях отсутствует.
Заявление о доступности данныхОригинальные материалы, представленные в исследовании, включены в статью / дополнительные материалы, дальнейшие запросы можно направлять соответствующим авторам.
Авторские взносы
TW, SC, LK и HK: существенный вклад в концепцию и дизайн.LK, DE и HK: сбор данных или анализ и интерпретация данных. LK, SC, TW, DE, HK и AE: написание статьи или ее критический пересмотр на предмет важного интеллектуального содержания. Все авторы согласовали окончательную версию статьи, внесли свой вклад в исследование и разработку статьи.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
1. Стовнер Л., Хаген К., Дженсен Р., Кацарава З., Липтон Р., Шер А. и др. Глобальное бремя головной боли: документация о распространенности головной боли и инвалидности во всем мире. Цефалгия. (2007) 27: 193–210. DOI: 10.1111 / j.1468-2982.2007.01288.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
2. Бакши Н., Росс Д., Кришнамурти Л. Наличие боли в течение трех или более дней в неделю связано с худшими результатами, о которых сообщают пациенты, у взрослых с серповидно-клеточной анемией. J Pain Res. (2018) 11: 313–8. DOI: 10.2147 / JPR.S150065
PubMed Аннотация | CrossRef Полный текст | Google Scholar
3. Берч Р.С., Лодер С., Лодер Э., Смитерман Т.А. Распространенность и бремя мигрени и сильной головной боли в Соединенных Штатах: обновленные статистические данные правительственных исследований по надзору за здоровьем. Головная боль. (2015) 55: 21–34. DOI: 10.1111 / руководитель.12482
PubMed Аннотация | CrossRef Полный текст | Google Scholar
5. Натоли Дж., Манак А., Дин Б., Батлер К., Тюркель С., Стовнер Л. и др.Глобальная распространенность хронической мигрени: систематический обзор. Цефалгия . (2009) 30: 599-609. DOI: 10.1111 / j.1468-2982.2009.01941.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
7. Кесслер Р.С., Берглунд П., Демлер О., Джин Р., Мерикангас К.Р., Уолтерс Э. Распределение распространенности dsm-iv расстройств в течение жизни и возраста начала в тиражировании национального обследования коморбидности. Arch Genl Psychiatry. (2005) 62: 593–602. DOI: 10.1001 / archpsyc.62.6,593
PubMed Аннотация | CrossRef Полный текст | Google Scholar
8. Bouras NHG. Психиатрические и поведенческие расстройства у лиц с умственными отклонениями и нарушениями развития . 2-е изд. Сент-Айвс: издательство Кембриджского университета (2007).
Google Scholar
9. Ассоциация AP. Диагностическое и статистическое руководство по психическим расстройствам . 5-е изд. Арлингтон, Вирджиния: American Psychiatric Publishing (2013).
Google Scholar
10.Фуллер-Томсон Э, Джаянтикумар Дж, Агбеяка С.К. Распутывание связи между мигренью, болью и тревогой: изучение мигрени и генерализованных тревожных расстройств в канадском популяционном исследовании. Головная боль. (2016) 57: 375–90. DOI: 10.1111 / head.13010
PubMed Аннотация | CrossRef Полный текст | Google Scholar
12. Маквильямс Л.А., Гудвин Р.Д., Кокс Б.Дж. Депрессия и тревога, связанные с тремя болевыми состояниями: результаты национальной репрезентативной выборки. Боль. (2004) 111: 77–83. DOI: 10.1016 / j.pain.2004.06.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
13. Бреслау Н., Дэвис Г.К., Андрески П. Мигрень, психические расстройства и попытки суицида: эпидемиологическое исследование молодых людей. Psychiatry Res. (1991) 37: 11–23. DOI: 10.1016 / 0165-1781 (91) -U
PubMed Аннотация | CrossRef Полный текст | Google Scholar
16. Шварц К.Л., Пратт Л.А., Армянский Гонконг, Ли Л.К., Итон, WW.Психические расстройства и частота мигренозных головных болей в выборке сообщества: результаты последующего эпидемиологического исследования в зоне охвата Балтимора. Arch Gen Psychiatry. (2000) 57: 945–50. DOI: 10.1001 / archpsyc.57.10.945
PubMed Аннотация | CrossRef Полный текст | Google Scholar
17. Карими Л., Хоппе Д., Бердик С., Буултьенс М., Виджератне Т., Крютер С.Г. Недавние доказательства связи между мигренью и суицидным поведением: систематический обзор. Front Neurol. (2020) 11: 490. DOI: 10.3389 / fneur.2020.00490
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Дреслер Т., Каратоццоло С., Гулдольф К., Хун Дж. И., Лойаконо С., Нииберг-Пикксёт Т. и др. Понимание природы сопутствующей психической патологии при мигрени: систематический обзор, посвященный взаимодействиям и последствиям лечения. J Головная боль . (2019) 20:51. DOI: 10.1186 / s10194-019-0988-x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
20.Лахманн С., Хеннингсен П., Брандт Т., Струпп М., Ян К., Дитрих М. и др. Коморбидность психиатрии и психосоциальные нарушения у пациентов с головокружением и головокружением. J Neurol Nurosurg Psychiatry. (2015) 86: 302–8. DOI: 10.1136 / jnnp-2014-307601
PubMed Аннотация | CrossRef Полный текст | Google Scholar
21. Брандт Т., Гриль Э, Струпп М., Хупперт Д. Восприимчивость к страху высоты при двусторонней вестибулопатии и других нарушениях головокружения и равновесия. Front Neurol. (2018) 9: 406. DOI: 10.3389 / fneur.2018.00406
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23. Альварес Г.А., Кинтана Д.С., Хики И.Б., Гуастелла А.Дж. Дисфункция вегетативной нервной системы при психических расстройствах и влияние психотропных препаратов: систематический обзор и метаанализ. J Psychiatry Neurosci. (2016) 41: 89–104. DOI: 10.1503 / JPN.140217
PubMed Аннотация | CrossRef Полный текст | Google Scholar
24.Bajkó Z, Szekeres C-C, Kovács KR, Csapó K, Molnár S, Soltész P, et al. Тревога, депрессия и дисфункция вегетативной нервной системы при гипертонии. J Neurol Sci. (2012) 317: 112–6. DOI: 10.1016 / j.jns.2012.02.014
PubMed Аннотация | CrossRef Полный текст | Google Scholar
25. Goadsby PJ, Hoskin KL. Ингибирование нейронов тройничного нерва внутривенным введением агониста серотониновых (5HT) 1B / D рецепторов золмитриптана (311C90): являются ли участки ствола мозга терапевтической мишенью при мигрени? Боль. (1996) 67: 355–9. DOI: 10.1016 / 0304-3959 (96) 03118-1
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26. Робинсон О.Дж., Витал К., Корнуэлл Б.Р., Грильон С. Влияние тревоги на познание: перспективы исследований угрозы шока у человека. Передний Человек Neurosci . (2013) 7: 203. DOI: 10.3389 / fnhum.2013.00203
PubMed Аннотация | CrossRef Полный текст | Google Scholar
27. Strickland M, Yacoubi-Loueslati B, Bouhaouala-Zahar B, Pender SL, Larbi A.Взаимосвязь между ионными каналами, функциями митохондрий и воспалением при старении человека. Front Physiol. (2019) 10: 158. DOI: 10.3389 / fphys.2019.00158
PubMed Аннотация | CrossRef Полный текст | Google Scholar
28. Герман Дж. П., МакКлвин Дж. М., Гхосал С., Копп Б., Вулсин А., Макинсон Р. и др. Регулирование гипоталамо-гипофизарно-адренокортикального стрессового ответа. Comprehensive Physiol. (2011) 6: 603–21. DOI: 10.1002 / cphy.c150015
PubMed Аннотация | CrossRef Полный текст | Google Scholar
29.Перес МФУ, Mercante JP, Tobo PR, Kamei H, Bigal ME. Симптомы тревоги и депрессии и мигрень: исследование подхода, основанного на симптомах. J Головная боль. (2017) 18:37. DOI: 10.1186 / s10194-017-0742-1
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31. Сон Ти Дж., Чо С. Дж., Ким В. Дж., Ян К. И., Юн С. Х., Чу К. и др. Беспокойство и депрессия при головной боли напряжения: популяционное исследование. PLoS ONE. (2016) 11: e0165316. DOI: 10.1371 / journal.pone.0165316
PubMed Аннотация | CrossRef Полный текст | Google Scholar
32. Фернандес-де-Лас-Пенас С., Амбите-Кесада С., Паласиос-Сена М., Гиллем-Месадо А., Герреро-Пераль А., Пареха Дж. А. и др. Катехол-О-метилтрансфераза (COMT) rs4680 Val158Met Полиморфизм связан с широко распространенной болевой чувствительностью к давлению и депрессией у женщин с хронической, но не эпизодической головной болью напряжения. Clin J Pain. (2019) 35: 345–52. DOI: 10.1097 / AJP.0000000000000684
CrossRef Полный текст | Google Scholar
33.Кларк Л.А., Уотсон Д. Трехсторонняя модель тревоги и депрессии: психометрические данные и таксономические последствия. J Abnormal Psychol. (1991) 100: 316–36. DOI: 10.1037 / 0021-843X.100.3.316
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. Уотсон Д., О’Хара М.В., Симмс Л.Дж., Котов Р., Хмелевски М., МакДейд-Монтес Е.А. и др. Разработка и проверка перечня симптомов депрессии и тревожности (IDAS). Психологическая оценка . (2007) 19: 253–68.DOI: 10.1037 / 1040-3590.19.3.253
CrossRef Полный текст | Google Scholar
35. Мула С., Манн З., Сирс К., Сфетку Р., Карри М., Лизи К. и др. Проведение систематических обзоров ассоциации (этиологии): подход института Джоанны Бриггс. Int J Evid Based Healthc. (2015) 13: 163–9. DOI: 10.1097 / XEB.0000000000000064
PubMed Аннотация | CrossRef Полный текст | Google Scholar
36. Манн З., Мула С., Лиси К., Риитано Д., Туфанару С. Методическое руководство для систематических обзоров наблюдательных эпидемиологических исследований, сообщающих о распространенности и совокупных данных о заболеваемости. Int J Evid Based Healthc. (2015) 13: 147–53. DOI: 10.1097 / XEB.0000000000000054
PubMed Аннотация | CrossRef Полный текст | Google Scholar
37. Суурмонд Р., ван Ри Х., Хак Т. Введение, сравнение и проверка мета-сущностей: бесплатный и простой инструмент для мета-анализа. Res Synthesis Methods. (2017) 8: 537–53. DOI: 10.1002 / jrsm.1260
PubMed Аннотация | CrossRef Полный текст | Google Scholar
38. Хиггинс JPT. г.S.e. Кокрановское руководство по систематическим обзорам вмешательств, версия 5.1.0 [обновлено в марте 2011 г.]. Кокрановское сотрудничество (2011)
Google Scholar
40. Орта ОР Гелай Б. Цю С. Стоунер Л. Уильямс, Массачусетс. Депрессия, тревога и стресс среди беременных мигрени в когорте тихоокеанского и северо-западного регионов. J Affect Disord. (2015) 172: 390–6. DOI: 10.1016 / j.jad.2014.10.032
PubMed Аннотация | CrossRef Полный текст | Google Scholar
41. Сенаратне Р., Ван Америнген М., Манчини К., Паттерсон Б., Беннетт М.Распространенность мигрени в выборке из клиники тревожных расстройств. CNS Neurosci Therapeutics. (2010) 16: 76–82. DOI: 10.1111 / j.1755-5949.2009.00103.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
42. Каракурум Б., Сойлу О., Каратас М., Гирей С., Тан М., Арлиер З. и др. Личность, депрессия и тревога как факторы риска хронической мигрени. Int J Neurosci. (2004) 114: 1391–9. DOI: 10.1080 / 002074504
002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
43.Lampl C, Thomas H, Tassorelli C, Katsarava Z, Lainez JM, Lanteri-Minet M, et al. Головная боль, депрессия и тревога: ассоциации в проекте Eurolight. J Головная боль. (2016) 17:59. DOI: 10.1186 / s10194-016-0649-2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
44. О Кей, Чо С.Дж., Чунг Ю.К., Ким Дж.М., Чу МК. Комбинация тревожности и депрессии связана с учащением головных болей у мигрени: популяционное исследование. BMC Neurol. (2014) 14: 238. DOI: 10.1186 / s12883-014-0238-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
45. Виктор Т.В., Ху Х, Кэмпбелл Дж., Уайт Р. Э., Буз, округ Колумбия, Липтон, РБ. Связь между мигренью, тревогой и депрессией. Цефалгия. (2010) 30: 567–75. DOI: 10.1111 / j.1468-2982.2009.01944.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
46. Lampl C, Thomas H, Stovner LJ, Tassorelli C, Katsarava Z, Lainez JM, et al.Интериктальное бремя, связанное с эпизодической головной болью: результаты проекта Eurolight. J Головная боль. (2016) 17: 9. DOI: 10.1186 / s10194-016-0599-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
47. Тан Х. Дж., Суганти С., Дхачаяни С., Ризал АММ, Раймонд Р.А. Сосуществование тревожных и депрессивных черт личности при мигрени. Singapore Med J. (2007) 48: 307–10.
PubMed Аннотация | Google Scholar
48.Сондерс Э.Ф.Х., Назир Р., Камали М., Райан К.А., Эванс С., Лангенекер С. и др. Гендерные различия, клинические корреляты и долгосрочный исход биполярного расстройства с коморбидной мигренью. J Clin Psychiatry. (2014) 75: 512–9. DOI: 10.4088 / JCP.13m08623
PubMed Аннотация | CrossRef Полный текст | Google Scholar
49. Lee ST, Park JH, Kim M. Эффективность агониста 5-HT1A, буспирона гидрохлорида, у мигрени с тревогой: рандомизированное, проспективное, параллельное групповое, двойное слепое, плацебо-контролируемое исследование. Головная боль. (2005) 45: 1004–11. DOI: 10.1111 / j.1526-4610.2005.05181.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
51. Балабан С.Д., Джейкоб Р.Г., Фурман Дж. М.. Неврологические основы коморбидности нарушений равновесия, тревожных расстройств и мигрени: нейротерапевтические последствия. Expert Rev Neurotherapeutics. (2011) 11: 379–94. DOI: 10.1586 / ern.11.19
PubMed Аннотация | CrossRef Полный текст | Google Scholar
52. Валентин Дж. С., Пиготт Т.Д., Ротштейн Х.Р.Сколько исследований вам нужно? Праймер по статистической мощности для метаанализа. J Educ Behav Stat. (2010) 35: 215–47. DOI: 10.3102 / 1076998609346961
CrossRef Полный текст | Google Scholar
Жесткий диагноз синдрома скованного человека
Тревожное расстройство — это широко используемый диагноз, который может скрывать основные состояния. Синдром скованного человека (СПС) — редкое нейроиммунологическое заболевание, характеризующееся прогрессирующей ригидностью и болезненными мышечными спазмами, поражающими осевую мускулатуру и мускулатуру нижних конечностей.Эти эпизоды могут быть вызваны внезапным движением, шумом или эмоциональным стрессом, что может проявляться как психическое заболевание. Мы сообщаем о случае 30-летней женщины, у которой наблюдались периодические панические атаки, при неоднократной госпитализации в связи с тревогой, ригидностью и трудностями при ходьбе. Предыдущая электроэнцефалограмма (ЭЭГ) и магнитно-резонансная томография (МРТ) головного и шейного отдела позвоночника без особенностей. Она эмпирически лечилась диазепамом и бета-блокаторами от SPS, что было подтверждено положительными антителами к декарбоксилазе глутаминовой кислоты (GAD).Симптомы пациента стали невосприимчивыми к бензодиазепинам, и ему потребовались стероиды с внутривенным иммуноглобулином (ВВИГ). Ее ригидность впоследствии отреагировала на плазмаферез. При SPS антитела в спинномозговой жидкости (CSF) чаще всего нацелены на антиген GAD на нейроны гамма-аминомасляной кислоты (GABA). Цель лечения — облегчить симптомы и улучшить качество жизни. Наш случай SPS был замаскирован как генерализованное тревожное расстройство в течение как минимум шести лет с момента появления симптомов. Критерии для обоих диагнозов могут совпадать, как это видно у этого пациента.
1. Введение
Тревожное расстройство — это широко используемый диагноз, который может маскировать основные состояния. Беспокойство в основном связано с редкими заболеваниями и часто встречается у пациентов определенного социально-экономического и культурного происхождения. Синдром скованного человека (SPS) — это редкое нейроиммунологическое заболевание, идентифицированное как аутоиммунный или паранеопластический синдром [1]. Он характеризуется прогрессирующей ригидностью и болезненными мышечными спазмами, поражающими осевую мускулатуру и мускулатуру нижних конечностей. Эти эпизоды могут быть вызваны внезапным движением, шумом или эмоциональным стрессом, что может проявляться как психическое заболевание.Другие кардинальные симптомы включают пароксизмальную вегетативную дисфункцию с сопутствующим потоотделением, тахикардией, расширением зрачков и гипертонией [1–3]. Здесь мы сообщаем о случае молодого пациента, у которого ранее было диагностировано тревожное расстройство, у которого спустя годы был выявлен SPS.
30-летняя женщина из Гаити, в анамнезе которой было тревожное расстройство и исходная тахикардия, с периодическими паническими атаками. Пациент сообщил о тревоге, сердцебиении, ригидности мышц и болезненных спазмах, которые начинались в тазу и распространялись на двусторонние нижние конечности.В течение двух лет у нее было несколько госпитализаций по поводу аналогичных эпизодов ригидности и затруднений при ходьбе, в результате чего был поставлен диагноз тревожности. Однако ее первые симптомы появились шесть лет назад. Перед госпитализацией она эмпирически лечилась диазепамом и бета-блокаторами от СФС, пока не проводились лабораторные анализы.
При осмотре жизненно важные показатели стабильны. Неврологический осмотр выявил дистонию и тремор, наиболее выраженные в двусторонних нижних конечностях. Отмечались спазмы во всех четырех конечностях, а также усиление глубоких сухожильных рефлексов: гиперрефлексия 3+ в двуглавой мышце, трицепсе, плечевой кости, надколеннике и ахилловом сухожилии.Сердечные и респираторные обследования без особенностей.
Во время предыдущих госпитализаций на ЭЭГ иктальной активности не обнаружено. МРТ головного и шейного отделов позвоночника без особенностей. Тесты, измеряющие креатининкиназу, альдолазу, токсикологию и функцию щитовидной железы, были в пределах нормы. Антитела к GAD у пациента были значительно повышены, показывая уровень выше 250 (нормальный: 0–5) единиц / мл.
Пациенту сначала вводили внутривенные стероиды и диазепам, затем вводили ВВИГ в течение 3 дней, и, наконец, состояние улучшилось после 5 циклов плазмафереза.Пациент был выписан через 6 недель после курса поддерживающей терапии баклофеном и диазепамом внутрь.
2. Обсуждение
Отличительной чертой нашего случая является проявление СПС, замаскированного как тревожное расстройство. Синдром скованного человека встречается редко, его частота составляет 1 на миллион. Он поражает женщин в 2–3 раза чаще, чем мужчин, со средним возрастом обращения 20–50 лет [1–3, 6]. Продолжительность от появления симптомов до постановки диагноза колеблется от 1 до 18 лет, в среднем 6 лет.2 года [9].
Диагностические критерии SPS приведены в таблице 1. Клинические проявления классифицированы как классические SPS или варианты SPS, такие как синдром жестких конечностей и прогрессирующий энцефаломиелит [2, 6, 9]. Ригидность и ригидность при классическом SPS могут быть вызваны минимальными физическими или эмоциональными стимулами, которые со временем вызывают повышенное беспокойство и тяжелую инвалидность [6].
| |||||||||||||||||||||
| (1) Таблица адаптирована из критериев DSM-V для генерализованного тревожного расстройства [5]. (2) Таблица адаптирована из критериев Далакаса для SPS [6]. Примечание . Текст, выделенный курсивом, представляет симптомы / признаки пациента, соответствующие критериям как для GAD, так и для SPS. | |||||||||||||||||||||
В SPS антитела в CSF обычно нацелены на антиген GAD на нейроны гамма-аминомасляной кислоты (GABA) [1]. Однако антитела против GAD присутствуют только у двух третей пациентов [6, 9]. ГАМК-нейроны подавляют спонтанные разряды от мотонейронов спинного мозга [1]. Следовательно, их отсутствие приводит к непрерывной активации мышечных двигательных единиц. Неясно, является ли болезненный процесс, лежащий в основе SPS, напрямую ответственным за тревожные расстройства или же тревожные расстройства развиваются как реакция на инвалидность, связанную с SPS.Недавнее нейропсихологическое когортное исследование 10 пациентов с СПС и симптомами тревоги показало, что тревога была реакцией на инвалидность. Низкий уровень ГАМК приводит к общей более высокой частоте возбуждения нервных клеток, что может проявляться либо в виде беспокойства, либо даже в виде судорожных расстройств. Это может снизить порог гиперактивности миндалины, центра страха и беспокойства мозга [10].
При анализе критерии обоих расстройств могут частично совпадать, как показано в Таблице 1. Текст, выделенный курсивом, конкретно показывает, какие состояния наш пациент встретил от обоих заболеваний.Она соответствовала всем критериям тревожного расстройства, за исключением пятого компонента: основного заболевания, которое изначально не было идентифицировано. В отношении СПС она соответствовала всем условиям, за исключением ЭМГ, которая не проводилась. Что касается демографии, она соответствует двум характеристикам обоих состояний: возрастная группа 20–50 лет и женский пол.
Целью лечения является улучшение качества жизни путем облегчения симптомов. Бензодиазепины считаются терапией первой линии при СФС [8, 10]. В качестве агониста диазепам используется благодаря своим миорелаксирующим и анксиолитическим свойствам.Баклофен используется перорально с диазепамом из-за его агонистической активности при спастичности [1, 6, 8]. В таблице 2 представлены другие варианты лечения.
| ||||||||||||||||||
| По данным Ariño et al.[8]. | ||||||||||||||||||
Этот случай дает представление о сходстве между SPS и тревогой, что может задержать диагностику и лечение для терапевта или общего невролога. Тревога и функциональные расстройства, проявляющиеся повторяющейся ригидностью мышц и / или эпизодическими вегетативными симптомами, напоминающими панические атаки, должны вызывать тревогу в отношении альтернативного неврологического заболевания. Расстройства пищевого поведения, истерический паралич, фобии, посттравматическое стрессовое расстройство и агорафобия были неправильно диагностированы, когда SPS был основным состоянием [11].Психогенное двигательное расстройство — важнейший дифференциальный диагноз СПС. Он характеризуется нормальным неврологическим обследованием (включая нормальный тест на моргание), отвлекаемостью и улучшением симптомов без значительных вмешательств [12].


 д.
д. д.
д.
 Например, более высокий уровень образования обеспечивает некоторую защиту от болезни Альцгеймера; Тревожное расстройство в анамнезе может быть фактором риска возникновения иктального страха.
Например, более высокий уровень образования обеспечивает некоторую защиту от болезни Альцгеймера; Тревожное расстройство в анамнезе может быть фактором риска возникновения иктального страха. Его креатинкиназа была повышена до 1350 Ед / л (нормальный диапазон 24–161 Ед / л). В конечном итоге в его мазке крови были обнаружены акантоциты.Группировка крови и генотипирование подтвердили диагноз синдрома Маклеода, подтипа нейроакантоцитоза. Его поведенческие расстройства прогрессировали, что в конечном итоге привело к принудительному заключению в соответствии с Законом о психическом здоровье.
Его креатинкиназа была повышена до 1350 Ед / л (нормальный диапазон 24–161 Ед / л). В конечном итоге в его мазке крови были обнаружены акантоциты.Группировка крови и генотипирование подтвердили диагноз синдрома Маклеода, подтипа нейроакантоцитоза. Его поведенческие расстройства прогрессировали, что в конечном итоге привело к принудительному заключению в соответствии с Законом о психическом здоровье.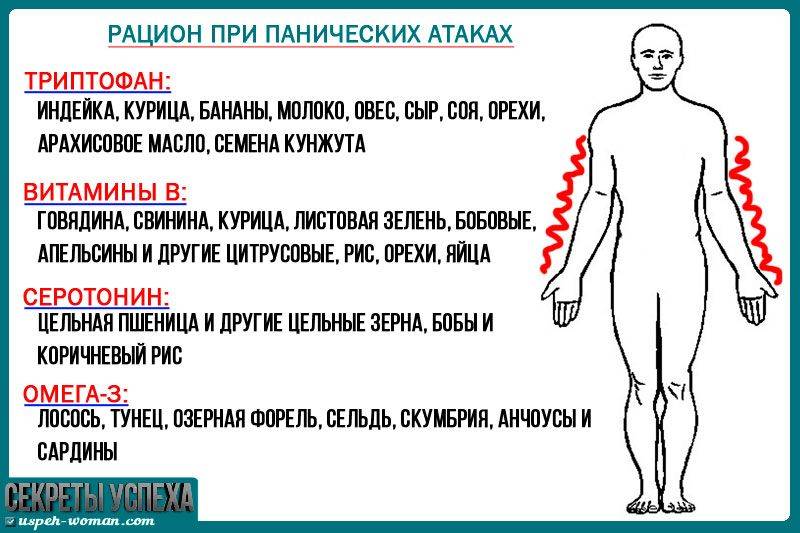 Менингиому удалили, и через несколько месяцев она вернулась к своему нормальному независимому существованию.
Менингиому удалили, и через несколько месяцев она вернулась к своему нормальному независимому существованию.