ПКБ № 5 — Реактивные состояния
Реактивные состояния — особая группа психических расстройств (психогении), которые развиваются в результате психической травмы и отражают содержание психотравмирующего события.
Это — попытка адаптации психики (в том числе — нормальной) к запредельным стрессам.
В ныне действующей Международной классификации болезней Десятого пересмотра нет отдельной рубрики, посвященной психогениям, они как бы разбросаны по разным блокам МКБ-10.
Распространенность реактивных психозов среди населения еще предстоит выяснить. Известно, что женщины болеют ими, примерно, в два раза чаще, чем мужчины. Реактивные депрессии составляют 40-50% всех реактивных психозов.
В нашей практике нередко встречаются диагнозы: «Депрессивный эпизод»; «Смешанное расстройство эмоций и поведения, обусловленное расстройством адаптации».
Пациенты с психогенным заболеванием, как правило, сосредоточены на внутреннем повторном переживании несчастья, недавно происшедшего с ними.
В ПКБ №5 ДЗ г. Москвы пациент в реактивном состоянии обычно находится до выхода из временного болезненного расстройства. Он направляется к нам, будучи под следствием по подозрению в правонарушении. За плечами у него — судебно-психиатрическая экспертиза, на которой вопрос об его вменяемости решить было невозможно именно в силу реактивного состояния, а оно, в свою очередь, является следствием стресса от судебно-следственной ситуации. Кроме того, нельзя забывать и о стрессе, который человек испытал во время общественно-опасного деяния (будь оно совершено им или кем-то другим).
Кроме того, нельзя забывать и о стрессе, который человек испытал во время общественно-опасного деяния (будь оно совершено им или кем-то другим).
Лечение почти во всех случаях включает антидепрессанты, при необходимости подключаются нейролептики. Таким больным может помочь психотерапия, но существуют значительные трудности ее реализации, ввиду установочного поведения.
Прогноз, как правило, благоприятный. В течение относительно небольшого срока (обычно — в течение нескольких месяцев) психогенное расстройство нивелируется, хотя этот процесс не всегда ровный. Приходится, скорее, говорить о волнообразном затухании с возвратами симптоматики.
Следует помнить, что реактивные состояния возникают не только на фоне здоровья, но и у пациентов, страдающих хроническими психическими заболеваниями. На клиническую картину при этом может оказывать влияние основной психопатологический процесс. Но во многих случаях психогения затушевывает характерные проявления шизофрении или другого долго-текущего душевного заболевания.
12 важных вопросов психиатру
Екатерина Кушнир
поговорила о душевном здоровье
Кирилл Сычев
психиатр
Поговорили с Кириллом Сычевым — практикующим психиатром и психотерапевтом.
Вы узнаете, как ставят диагнозы в психиатрии, можно ли лечить психические расстройства без лекарств и как понять, что пора менять психиатра.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Какие психические расстройства встречаются чаще всего?
На втором месте депрессивное расстройство. На третье место я бы поставил биполярное аффективное расстройство. Оно часто встречается, кроме того, сейчас переломный момент: очень многим людям, которые раньше наблюдались с диагнозом «шизофрения», его заменили на «биполярное аффективное расстройство».
Настоящая шизофрения встречается не так часто — меньше чем у 1% населения. При этом тяжелый психоз с галлюцинациями и бредовыми мыслями может быть не только при шизофрении, но и при биполярном расстройстве, иногда и при депрессии — практически при всех психических заболеваниях, кроме тревожных расстройств.
Шизофрения у взрослых: эпидемиология и патогенез — Uptodate
Прирост случаев конкретных психических болезней может быть связан с разными факторами. Иногда случается какой-то инфоповод — например, кто-то очень известный рассказывает про свое заболевание. На этом фоне может увеличиться количество людей, которые обращаются с подобными симптомами. Может создаться ложное ощущение, что этого заболевания стало больше.
Такие ситуации — это в любом случае хорошо. Лучше, если человек зря сходит к врачу и ему скажут, что все в порядке, чем будет годами бороться с симптомами самостоятельно, боясь обратиться к психиатру.
Каковы факторы риска психических расстройств, отчего они возникают?
Риск заболеть психическим расстройством повышают травмирующие ситуации. Например, самые тяжелые ситуации — это когда в детстве умирает кто-то из родителей либо происходит сексуальное или физическое насилие.
Факторы риска психических заболеваний — ВОЗPDF, 800 КБ
Также есть личностные характеристики, которые могут влиять на развитие психического заболевания. Например, когда человек склонен погружаться в грусть, воспринимает мир в черно-белом цвете, слишком серьезно относится к своим провалам и так далее.
Кроме того, существует наследственная предрасположенность. Насколько она сильная, зависит от конкретной болезни.
НОВЫЙ КУРС
Как сделать ремонт и не сойти с ума
Разбираемся, как начать и закончить ремонт без переплат: от проекта до приемки
Покажите!Растет ли риск заболеть психическим расстройством с возрастом?
Например, та же шизофрения в первую очередь — болезнь молодых, она не появляется впервые в пожилом возрасте.
Другое дело, что часто человек долгое время самостоятельно справляется с симптомами, а в пожилом возрасте психические расстройства могут протекать тяжелее. Например, человек с тревожным расстройством после 60 лет будет страдать от него сильнее — сил бороться с ним без помощи уже может не быть. Тогда он впервые окажется на приеме у психиатра в позднем возрасте, хотя, скорее всего, заболел раньше.
Еще бывает так: случился психоз, переждали, прошел, через несколько лет случился снова, но уже тяжелее — и вот к какому-то возрасту человек оказался в больнице. Может создаться впечатление, что он поздно заболел шизофренией, но на самом деле болел давно, просто никто не замечал, не хотел замечать или скрывали.
Когда нужно обратиться к психиатру?
Первое, от чего нужно отталкиваться, — сколько времени в день человек тратит на переживание симптомов расстройства. Например, если 30—40% времени человек находится в навязчивых тревожных мыслях либо ему все время грустно, это мешает ему жить — точно стоит сходить.
Например, если 30—40% времени человек находится в навязчивых тревожных мыслях либо ему все время грустно, это мешает ему жить — точно стоит сходить.
Второй вариант — когда состояние человека резко меняется. Например, обычно спокойный человек, домосед, вдруг проснулся с утра с приливом сил и желанием уехать в кругосветное путешествие. Или, наоборот, человек постоянно путешествовал, много общался, но вдруг стал все время проводить дома, резко потерял интерес к старым увлечениям.
И, естественно, если у человека появились суицидальные намерения или даже мысли в духе «лучше бы меня не было, хорошо бы мне умереть» — обязательно нужно обратиться.
Конечно, психиатрия сильно стигматизирована. Наверное, было бы лучше, если бы человек мог обратиться к психологу, а потом тот уже отправлял по необходимости к психиатру. Однако у нас большой разброс качества психологической помощи. То есть не всегда психолог достаточно компетентен, чтобы разобраться в ситуации и понять, что человеку нужна психиатрическая помощь.
Может ли психиатр неправильно поставить диагноз?
В психиатрии при постановке диагноза руководствуются критериями Международной классификации болезней. Диагнозы ставят на основании ретроспективного анализа анамнеза, то есть оценки врачом истории болезни по рассказу человека или его близких.
Нет неврологических тестов, как, например, в неврологии, обследований вроде МРТ и анализов, способных достоверно показать психические заболевания. Есть только опросники, которые повышают точность постановки диагноза, но не дают стопроцентной гарантии. Кроме того, все опросники разработаны под конкретные заболевания — врачу все равно сначала надо понять, что именно искать.
Самая большая сложность — отличить одно заболевание от другого, например, депрессивное расстройство от биполярного аффективного. Врачу важно разобраться в диагнозе: если это обычная классическая депрессия, нужно назначить антидепрессанты, а если биполярное расстройство, от них может стать хуже — начнется мания. Или другой пример — пограничное расстройство личности. Оно тоже похоже на биполярное аффективное расстройство, но его невозможно скорректировать лекарствами, нужна психотерапия.
Или другой пример — пограничное расстройство личности. Оно тоже похоже на биполярное аффективное расстройство, но его невозможно скорректировать лекарствами, нужна психотерапия.
Может ли психиатр поставить диагноз онлайн?
Если брать юридические аспекты, то онлайн-консультация не будет считаться полноценной медицинской консультацией. Это всего лишь мнение врача, а не прием с постановкой диагноза и выпиской рецептов.
Есть ли сейчас в психиатрии проблема гипо- или гипердиагностики психических расстройств?
В России есть гипердиагностика шизофрении — у нас всегда было намного больше случаев этого заболевания, чем в других странах. Есть интересное российское исследование, где изучали точность постановки диагноза на выборке пациентов. В итоге более чем в 35% случаев правильнее было поставить диагноз «биполярное аффективное расстройство», а не «шизофрения».
Типичные врачебные ошибки в дифференциальной диагностике эндогенных психозовPDF, 114 КБ
Справедливости ради, за рубежом тоже есть проблема гипердиагностики шизофрении: не все хотят разбираться, почему у человека возник психоз, написать «шизофрения» проще всего.
Еще существует тревожно-депрессивное расстройство — такой диагноз есть в Международной классификации болезней. Его ставят многие обычные врачи, которым надо установить предварительный диагноз, чтобы отправить человека к психиатру, потому что они не должны разбираться, какой вариант у него тревожного расстройства или есть ли депрессия.
В итоге тревожно-депрессивное расстройство стало одним из самых популярных тревожных расстройств. Однако на самом деле такое состояние встречается редко.
Можно ли лечить психические расстройства без лекарств?
Психические расстройства иногда можно лечить без медикаментов. Например, при большой части тревожных расстройств. Некоторые люди удивляются, когда я говорю, что фобия — психиатрическое расстройство, потому что в большинстве случаев она лечится только психотерапией.
Генерализованное тревожное расстройство у взрослых: ведение — Uptodate
Легкую степень депрессии также стоит лечить с помощью психотерапии. При средней степени лечение выбирают с учетом симптомов, в зависимости от суицидального риска и особенностей человека — хочет он заниматься психотерапией или нет. Если суицидальный риск низкий, можно попробовать только терапию. А вот тяжелая степень депрессии — показание к медикаментозному лечению.
При средней степени лечение выбирают с учетом симптомов, в зависимости от суицидального риска и особенностей человека — хочет он заниматься психотерапией или нет. Если суицидальный риск низкий, можно попробовать только терапию. А вот тяжелая степень депрессии — показание к медикаментозному лечению.
Униполярная большая депрессия у взрослых: выбор начального лечения — Uptodate
Биполярное аффективное расстройство и расстройства шизофренического спектра требуют медикаментозного лечения в 99% случаев. Расстройства личности — наоборот: здесь нужна психотерапия, а лекарства используют лишь иногда для снятия отдельных симптомов.
Что такое расстройства личности — Американская психиатрическая ассоциация
Если начать пить лекарства, их потом придется принимать всю жизнь?
Сколько придется принимать препараты, зависит от заболевания. Так, при депрессивном расстройстве в большинстве случаев достижима ремиссия, которая позволяет отказаться от лекарств с минимальным риском заболеть снова. Однако надо понимать, что препараты все равно придется принимать долго — от года.
Однако надо понимать, что препараты все равно придется принимать долго — от года.
Что такое депрессия — Американская ассоциация психиатрии
В случае тревожных расстройств о пожизненном приеме таблеток речь не идет — такие расстройства хорошо лечатся. В течение года можно пройти курс психотерапии или лечения медикаментами и почувствовать себя хорошо.
Тревожные расстройства — Национальный институт ментального здоровья
Биполярное аффективное расстройство — Клиника Майо
Психоз — Национальная служба здравоохранения Великобритании
При тяжелых расстройствах, которые проявляются с психозами, например шизофрении, часто нужен пожизненный прием лекарств. А при биполярном аффективном расстройстве все зависит от ситуации: препараты принимают длительно, в редких случаях их можно отменить.
Правда ли, что все психиатрические препараты вызывают зависимость и сильные побочные эффекты?
Многое зависит от конкретных препаратов, их нельзя объединять в одну группу.
Антидепрессанты — практически самые безопасные препараты, причем не только среди психиатрических, но и вообще среди всех лекарств. Их могут назначать пожизненно. Они не вызывают зависимости, а риск побочных эффектов невысок.
Антидепрессанты — Национальная служба здравоохранения Великобритании
Транквилизаторы — препараты, которые могут вызывать зависимость. Также они могут вызывать толерантность — это когда через какое-то время нужно больше лекарства, чтобы получить эффект. Их можно принимать только краткосрочными курсами, до четырех недель, после этого лучше отменить. Конечно же, они не работают как наркотики, но зависимость на физиологическом уровне и заметный синдром отмены от этих препаратов будут.
Нейролептики. Здесь есть препараты первого поколения — они вызывают много побочных эффектов, которые часто выглядят тяжело. Например, у человека нарушаются движения: он не может разомкнуть челюсть, чтобы поесть, дрожат руки или голова. Однако такие препараты лучше всего снимают психозы — если у человека острый психоз, именно их вводят в первую очередь.
Однако такие препараты лучше всего снимают психозы — если у человека острый психоз, именно их вводят в первую очередь.
Нейролептики — Drugs.com
Анксиолитики — Drugs.com
Также существуют нейролептики второго поколения, у них уже нет большого количества побочных эффектов. От них может быть сонливость, снижение либидо, ухудшение настроения, но если правильно подобрать дозу, этого можно избежать.
При длительном приеме такие препараты иногда вызывают увеличение веса и нарушение работы поджелудочной железы, но тут та же ситуация: если грамотно подобрать, то можно принимать пожизненно.
Нормотимики — препараты, которые используют для лечения биполярного аффективного расстройства. Они также не вызывают зависимости и предназначены для длительного приема.
Нормотимики могут быть токсичными, их не рекомендуют при беременности и кормлении грудью. Тут тоже многое зависит от грамотного подбора дозировки: можно избежать побочных эффектов и добиться того, чтобы человек легко переносил лечение.
Нельзя говорить, что какие-то препараты лучше или хуже, их все используют для лечения разных психических расстройств.
В каких случаях нужна госпитализация в психиатрический стационар?
Существует мнение, что во многих случаях обязательно нужно, чтобы человек лег в стационар, без этого он не выздоровеет. Но это миф.
Психические расстройства — Клиника Майо
Правильный психиатр просто так в стационар старается не отправлять. Есть данные, что при амбулаторном лечении пациенты начинают чувствовать себя лучше гораздо раньше. В стационаре качество жизни ухудшается, это сказывается на самочувствии.
В стационар нужно ложиться в таких случаях:
- если человек находится в очень тяжелом состоянии, не может за собой ухаживать;
- есть суицидальные риски или другая угроза жизни. Например, при анорексии, когда очень низкий вес, нарушена работа органов — человек просто умрет, если останется дома;
- человек угрожает безопасности окружающих.

Психическое здоровье — Национальный институт здравоохранения и совершенствования медицинской помощи ВеликобританииPDF, 1,06 МБ
Обычные психические расстройства, включая шизофрению вне психоза и биполярное аффективное расстройство, лучше лечить амбулаторно.
Как пациенту оценить компетентность психиатра, когда лучше обратиться к другому врачу?
На мой взгляд, есть три основополагающих момента, о которых стоит беспокоиться.
Врач не ставит точный диагноз. Психиатр должен поставить диагноз, а не говорить «у вас тревожность», или «у вас депрессия», или «у вас что-то еще». Нет таких диагнозов, как тревожность или депрессия, это состояния, которые могут быть при разных расстройствах. Такие термины можно употреблять в обычной беседе, чтобы упростить разговор, но так нельзя ставить диагноз.
Врач назначает странные лекарства. Конечно, пациент не всегда может оценить назначения адекватно, но если врач прописывает неработающие лекарства, например ноотропы, стоит задуматься.
Врач не отвечает на вопросы. Психиатр должен ответить на любые вопросы пациента. Хорошо, если он подробно и понятно все рассказывает. Плохо, если говорит: «Я врач, я знаю лучше». Первое, о чем должен беспокоиться хороший психиатр, — это понимает ли пациент, зачем ему нужны таблетки, будет ли он их принимать.
Во всех зарубежных учебниках подробно разбирают, как убедить пациентов правильно пить лекарства нужное время. Большая проблема психиатрии даже не в том, что мы не умеем лечить многие болезни, а в том, что пациенты самостоятельно отказываются от лечения, потому что не понимают, зачем оно и как работает.
Кроме того, на назначение лечения влияет множество личностных факторов. Например, нельзя назначить человеку лекарство за 6000 Р, когда у него зарплата 20 000 Р, ведь он не сможет его покупать.
Другой пример: если человек беспокоится о своем весе, то бросит пить таблетки, которые влияют на массу тела. Врачу обязательно нужно пообщаться с пациентом, чтобы понять, какие препараты подойдут, что может ему помешать лечиться.
Кроме этого, ни в коем случае не должно быть никакого осуждения со стороны врача и быстрых консультаций с постановкой диагноза за десять минут.
Запомнить
- Среди психических расстройств чаще всего встречаются тревожные расстройства и депрессия.
- Основные факторы риска психических расстройств — тяжелые травмирующие события в детстве, личностные особенности и наследственность.
- Большая часть психических расстройств впервые проявляются в молодом возрасте, если не говорить о деменции.
- К психиатру стоит обратиться, когда проявления расстройства мешают жить, состояние человека резко меняется или есть суицидальные мысли.
- Психиатр может оценить состояние человека онлайн, так как для этого важно подробно пообщаться с пациентом.
- В психиатрии есть проблема гипердиагностики шизофрении, причем не только в России. Многим врачам проще поставить такой диагноз, чем разбираться в причинах психоза.
- Тревожные расстройства, расстройства личности и депрессию часто можно лечить без лекарств, а вот биполярное аффективное расстройство и шизофрению обычно нет.

- Во многих случаях медикаменты можно отменить, при ряде психических расстройств можно достичь устойчивой ремиссии.
- Тяжесть побочных эффектов зависит от вида препарата, далеко не все психиатрические медикаменты плохо переносятся. Зависимость вызывают только транквилизаторы, поэтому их назначают короткими курсами.
- Госпитализация в психиатрический стационар нужна только в крайних случаях — если есть риск для жизни самого человека или окружающих его людей.
- Компетентный психиатр поставит точный диагноз, ответит на все вопросы и не будет назначать неработающие препараты.
|
N п/п |
Код по МКБ 10 <1> |
Нозологические единицы |
Особенности течения заболевания, требующие обучения на дому (форма, стадия, фаза, степень тяжести заболевания, течение заболевания, осложнения, терапия) |
|
|
Новообразования |
||
|
1. |
C00 — C97 |
Злокачественные новообразования |
В условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата; состояние после трансплантации |
|
|
Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм |
||
|
2. |
D60 — D61 |
Апластические анемии |
В условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата; состояние после трансплантации костного мозга |
|
3. |
D66 — D67 |
Нарушение свертываемости крови |
Тяжелой степени |
|
4. |
D69 |
Пурпура и другие геморрагические состояния |
Тяжелой степени и (или) в условиях длительного применения иммуносупресивной терапии (более 1 |
|
5. |
D89 |
Отдельные нарушения, вовлекающие иммунный механизм |
месяца) при наличии побочных действий и нежелательных реакций, связанных с применением лекарственного препарата |
|
|
Болезни эндокринной системы |
||
|
6. |
E10 |
Сахарный диабет I типа |
Тяжелой степени |
|
|
Психические расстройства и расстройства поведения |
||
|
7. |
F06.6 |
Органическое эмоционально лабильное (астеническое) расстройство |
Со стойкими значительными неконтролируемыми нарушениями поведения, но не представляющими опасность для себя и (или) окружающих, на фоне фармакорезистентности или длительного подбора терапии (более 1 месяца) |
|
8. |
F07 |
Расстройства личности и поведения вследствие болезни повреждения и дисфункции головного мозга |
|
|
9. |
F20 — F29 |
Шизофрения, шизотипические и бредовые расстройства |
|
|
10. |
F30 — F39 |
Расстройства настроения (аффективные расстройства) |
|
|
11. |
F70 — F79 |
Умственная отсталость |
|
|
12. |
F84 |
Общие расстройства психологического развития |
Тяжелой степени, со стойкими значительными неконтролируемыми нарушениями поведения, но не представляющими опасность для себя и (или) окружающих, на фоне фармакорезистентности или длительного подбора терапии (более 1 месяца) |
|
13. |
F90.1 |
Гиперкинетическое расстройство поведения |
|
|
14. |
F95.2 |
Комбинирование вокализмов и множественных моторных тиков (синдром де ла Туретта) |
|
|
15. |
F98.1 |
Энкопрез неорганической природы |
Тяжелой степени, исключается каломазание |
|
16. |
F98.8 |
Другие уточненные эмоциональные расстройства и расстройства поведения с началом, обычно приходящимся на детский возраст |
Тяжелой степени, со стойкими значительными неконтролируемыми нарушениями поведения, но не представляющими опасность для себя и (или) окружающих, на фоне фармакорезистентности или длительного подбора терапии (более 1 месяца) |
|
|
Болезни нервной системы |
||
|
17. |
G12 |
Спинальная мышечная атрофия и родственные синдромы |
Тяжелые двигательные нарушения, затрудняющие нахождение и (или) передвижение на инвалидной коляске |
|
18. |
G24.1 |
Идиопатическая семейная дистония |
Тяжелой степени, на фоне фармакорезистентности или подбора терапии (более 1 месяца) |
|
19. |
G24.2 |
Идиопатическая несемейная дистония |
|
|
20. |
G25.3 |
Миоклонус |
|
|
21. |
G25. |
Хорея, вызванная лекарственным средством |
|
|
22. |
G25.5 |
Другие виды хореи |
|
|
23. |
G25.8 |
Другие уточненные экстрапирамидные и двигательные нарушения |
|
|
24. |
G31.8 |
Другие уточненные дегенеративные болезни нервной системы |
В условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата; тяжелые двигательные нарушения, затрудняющие нахождение и/или передвижение на инвалидной коляске |
|
25. |
G35 — G37 |
Демиелинизирующие болезни центральной нервной системы |
|
|
26. |
G40 |
Эпилепсия |
Эпилепсия, сопровождающаяся частыми (более 4 раз в месяц) дневными генерализованными вторичногенерализованными и (или) приступами, в том числе с риском развития эпилептического статуса, на фоне фармакорезистентности или длительного подбора противосудорожной терапии (более 1 месяца) |
|
27. |
G43 |
Мигрень |
Тяжелая форма мигрени (долговременные приступы с выраженными сопутствующими проявлениями, перерывы между приступами — несколько дней) |
|
28. |
G71.0 |
Мышечная дистрофия |
Тяжелые двигательные нарушения, затрудняющие нахождение и (или) передвижение на инвалидной коляске |
|
29. |
G71.2 |
Врожденные миопатии |
|
|
30. |
G71.3 |
Митохондриальная миопатия, не классифицированная в других рубриках |
|
|
31. |
G71.8 |
Другие первичные поражения мышц |
|
|
32. |
G72.8 |
Другие уточненные миопатии |
|
|
33. |
G80 |
Детский церебральный паралич |
|
|
34. |
G82 |
Параплегия и тетраплегия |
|
|
|
Болезни глаза и его придаточного аппарата |
||
|
35. |
h26 |
Кератит |
Часто рецидивирующий, вялотекущий и (или) в условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата |
|
36. |
h30.1 |
Хронический иридоциклит |
|
|
37. |
h40 |
Хориоретинальное воспаление |
|
|
38. |
h56 |
Неврит зрительного нерва |
|
|
39. |
h43 |
Отслойка и разрывы сетчатки |
В течение 1 года после хирургического лечения |
|
40. |
h50.3 — h50.6 |
Глаукомы |
Терминальная стадия |
|
Q15.0 |
Врожденная глаукома |
||
|
Болезни системы кровообращения |
|||
|
41. |
I50 |
Сердечная недостаточность |
Стадии II, III |
|
|
Болезни органов дыхания |
||
|
42. |
J43 |
Эмфизема |
Тяжелой степени; состояние после трансплантации легкого |
|
43. |
J44 |
Другая хроническая обструктивная легочная болезнь |
|
|
44. |
J96.1 |
Хроническая респираторная недостаточность |
II, III степени тяжести |
|
|
Болезни органов пищеварения |
||
|
45. |
K50 — K52 |
Неинфекционный энтерит и колит |
Тяжелой степени с частым рецидивирующим течением |
|
46. |
K72.1 |
Хроническая печеночная недостаточность |
Тяжелой степени |
|
47. |
K74 |
Фиброз и цирроз печени |
Состояние после трансплантации печени |
|
|
Болезни кожи |
||
|
48. |
L10 — L14 |
Буллезные нарушения |
Тяжелой степени |
|
49. |
L20 — L30 |
Дерматит и экзема |
Тяжелой степени и (или) в условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата |
|
Болезни костно-мышечной системы и соединительной ткани |
|||
|
50. |
M05 — M14 |
Воспалительные полиартропатии |
Тяжелой степени и (или) в условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и нежелательных реакций, связанных с применением лекарственного препарата |
|
51. |
M24 |
Другие поражения суставов |
Состояния после хирургического лечения на суставах, требующие длительной (более 1 месяца) иммобилизации в гипсовой повязке таза и (или) нижних конечностей |
|
52. |
M30 — M36 |
Системные поражения соединительной ткани |
В условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и (или) нежелательных реакций, связанных с применением лекарственного препарата |
|
53. |
M91.1 |
Юношеский остеохондроз головки бедренной кости (Легга-Калве-Пертеса) |
После хирургического лечения и требующий иммобилизации в гипсовой повязке (более 1 месяца), затрудняющей нахождение и (или) передвижение на инвалидной коляске |
|
|
Болезни мочеполовой сферы |
||
|
54. |
N01 — N08 |
Гломерулярные болезни |
Тяжелой степени и (или) в условиях длительного применения иммуносупресивной терапии (более 1 месяца) при наличии побочных действий и нежелательных реакций, связанных с применением лекарственного препарата; состояние после трансплантации почки |
|
55. |
N10 — N16 |
Тубуло-интерстициальные болезни почек |
Тяжелой степени, осложненное течение; состояние после трансплантации почки |
|
56. |
N18 |
Хроническая почечная недостаточность |
Тяжелой степени |
|
|
Последствия травм |
||
|
57. |
T90 |
Последствия травм головы |
Осложненные наличием дефекта костей свода черепа, требующего хирургического лечения (пластика костей свода черепа), или осложненные носительством трахеостомической канюли |
|
58. |
T91 |
Последствия травм шеи и туловища |
Требующие длительной иммобилизации в гипсовой повязке (более 1 месяца), затрудняющей нахождение и (или) передвижение на инвалидной коляске |
|
59. |
T93 |
Последствия травм нижней конечности |
|
|
60. |
T94.0 |
Последствия травм, захватывающих несколько областей тела |
|
Исследование выявило нервные расстройства у трети переболевших COVID-19
https://ria.ru/20210407/koronavirus-1727119066.html
Исследование выявило нервные расстройства у трети переболевших COVID-19
Исследование выявило нервные расстройства у трети переболевших COVID-19 — РИА Новости, 07. 04.2021
04.2021
Исследование выявило нервные расстройства у трети переболевших COVID-19
Каждый третий переболевший коронавирусом страдает от нервного или психического расстройства спустя шесть месяцев после заражения, говорится в исследовании… РИА Новости, 07.04.2021
2021-04-07T04:15
2021-04-07T04:15
2021-04-07T11:58
распространение коронавируса
в мире
москва
коронавирус covid-19
коронавирус в россии
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/02/08/1596575640_0:0:3009:1694_1920x0_80_0_0_fd38bfefbde4facfe0cae5f6057edcd1.jpg
МОСКВА, 7 апр — РИА Новости. Каждый третий переболевший коронавирусом страдает от нервного или психического расстройства спустя шесть месяцев после заражения, говорится в исследовании британских и американских ученых, опубликованном в научном журнале Lancet Psychiatry.Ученые проводили исследование на 236 тысячах пациентах. Они проверяли наличие у переболевших COVID-19 последствий в виде 14 различных нервных или психических расстройств спустя шесть месяцев после того, как у человека впервые был диагностирован коронавирус.Исследование показало, что у людей, переболевших COVID-19, чаще возникали нарушения мозговой деятельности, чем у тех, кто переболел гриппом или иными респираторными заболеваниями.Наиболее распространенными были тревожное расстройство (у 17% переболевших) и аффективное расстройство (14%). Другие диагнозы фиксировались реже: ишемический инсульт — у двух процентов, расстройство, вызванное употреблением психоактивных веществ, — у 6,5 процента, бессонница — у пяти процентов, деменция — у 0,7 процента. Однако эти показатели были выше у тех, кто сложнее перенес COVID-19 и проходил лечение в реанимации. В целом для 13 процентов исследованных диагнозы, связанные с психическими или нервными расстройствами, ставились впервые.»Наши данные предоставляют важные доказательства, указывающие на масштаб и характер помощи, которая может потребоваться (пациентам.
Они проверяли наличие у переболевших COVID-19 последствий в виде 14 различных нервных или психических расстройств спустя шесть месяцев после того, как у человека впервые был диагностирован коронавирус.Исследование показало, что у людей, переболевших COVID-19, чаще возникали нарушения мозговой деятельности, чем у тех, кто переболел гриппом или иными респираторными заболеваниями.Наиболее распространенными были тревожное расстройство (у 17% переболевших) и аффективное расстройство (14%). Другие диагнозы фиксировались реже: ишемический инсульт — у двух процентов, расстройство, вызванное употреблением психоактивных веществ, — у 6,5 процента, бессонница — у пяти процентов, деменция — у 0,7 процента. Однако эти показатели были выше у тех, кто сложнее перенес COVID-19 и проходил лечение в реанимации. В целом для 13 процентов исследованных диагнозы, связанные с психическими или нервными расстройствами, ставились впервые.»Наши данные предоставляют важные доказательства, указывающие на масштаб и характер помощи, которая может потребоваться (пациентам. — Прим. ред.). Полученные данные также подчеркивают необходимость усиленного неврологического наблюдения за пациентами, которые были госпитализированы в реанимацию или имели энцефалопатию (невоспалительное заболевание головного мозга. — Прим. ред.) во время заболевания COVID-19″, — отмечается в исследовании.
— Прим. ред.). Полученные данные также подчеркивают необходимость усиленного неврологического наблюдения за пациентами, которые были госпитализированы в реанимацию или имели энцефалопатию (невоспалительное заболевание головного мозга. — Прим. ред.) во время заболевания COVID-19″, — отмечается в исследовании.
https://ria.ru/20210405/koronavirus-1604287446.html
москва
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21. img.ria.ru/images/07e5/02/08/1596575640_112:0:2843:2048_1920x0_80_0_0_5e2b3c1dc61906845ca27bc0926e3fd2.jpg
img.ria.ru/images/07e5/02/08/1596575640_112:0:2843:2048_1920x0_80_0_0_5e2b3c1dc61906845ca27bc0926e3fd2.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
в мире, москва, коронавирус covid-19, коронавирус в россии
МОСКВА, 7 апр — РИА Новости. Каждый третий переболевший коронавирусом страдает от нервного или психического расстройства спустя шесть месяцев после заражения, говорится в исследовании британских и американских ученых, опубликованном в научном журнале Lancet Psychiatry.Ученые проводили исследование на 236 тысячах пациентах. Они проверяли наличие у переболевших COVID-19 последствий в виде 14 различных нервных или психических расстройств спустя шесть месяцев после того, как у человека впервые был диагностирован коронавирус. 5 апреля, 14:13Распространение коронавирусаКардиолог рассказал о последствиях коронавируса
5 апреля, 14:13Распространение коронавирусаКардиолог рассказал о последствиях коронавирусаИсследование показало, что у людей, переболевших COVID-19, чаще возникали нарушения мозговой деятельности, чем у тех, кто переболел гриппом или иными респираторными заболеваниями.
«Среди 236 379 пациентов, у которых был диагностирован COVID-19, высчитанная распространенность диагнозов неврологических или психиатрических заболеваний в последующие шесть месяцев составила 33,62 процента», — говорится в публикации.
Наиболее распространенными были тревожное расстройство (у 17% переболевших) и аффективное расстройство (14%). Другие диагнозы фиксировались реже: ишемический инсульт — у двух процентов, расстройство, вызванное употреблением психоактивных веществ, — у 6,5 процента, бессонница — у пяти процентов, деменция — у 0,7 процента. Однако эти показатели были выше у тех, кто сложнее перенес COVID-19 и проходил лечение в реанимации. В целом для 13 процентов исследованных диагнозы, связанные с психическими или нервными расстройствами, ставились впервые.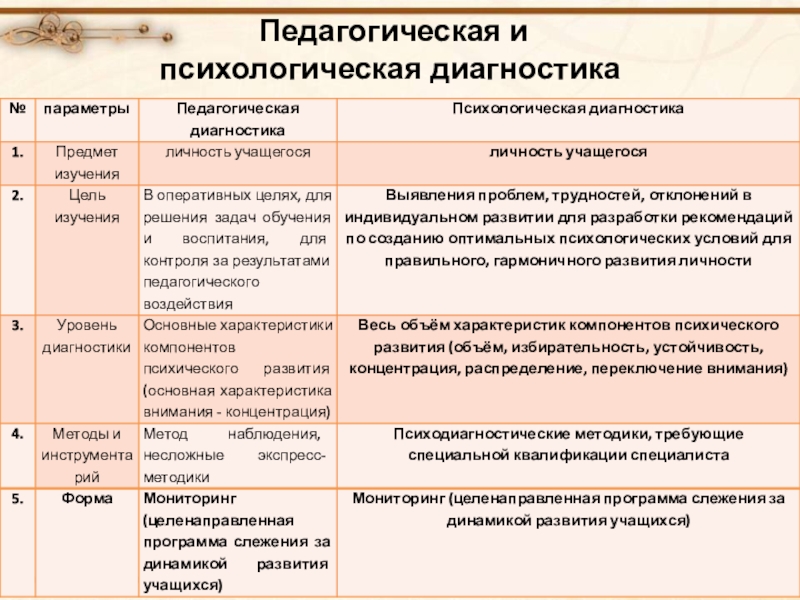
«Наши данные предоставляют важные доказательства, указывающие на масштаб и характер помощи, которая может потребоваться (пациентам. — Прим. ред.). Полученные данные также подчеркивают необходимость усиленного неврологического наблюдения за пациентами, которые были госпитализированы в реанимацию или имели энцефалопатию (невоспалительное заболевание головного мозга. — Прим. ред.) во время заболевания COVID-19», — отмечается в исследовании.
Наука: Наука и техника: Lenta.ru
Специалисты из Медицинской школы Стэнфордского университета провели первый анализ медицинских данных фигурантов дел о массовых убийствах в США и выяснили, что подавляющее большинство преступников имели психические расстройства, которые не лечились, сообщает Journal of Clinical Psychopharmacology.
Ученые выявили 115 человек, которые были идентифицированы как совершившие массовую стрельбу в США с 1982 по 2019 год. В подавляющем большинстве инцидентов преступник умер либо во время, либо вскоре после преступления. Поэтому из всей выборки остались 35 случаев, когда нападавший выжил и подвергся уголовному преследованию. По каждому из этих 35 случаев ученые опросили судебных психиатров и психологов, которые обследовали преступника после совершения преступления. Это позволило составить представление о психическом здоровье обвиняемого.
Поэтому из всей выборки остались 35 случаев, когда нападавший выжил и подвергся уголовному преследованию. По каждому из этих 35 случаев ученые опросили судебных психиатров и психологов, которые обследовали преступника после совершения преступления. Это позволило составить представление о психическом здоровье обвиняемого.
Материалы по теме
00:01 — 17 мая
00:01 — 17 мая
00:02 — 27 мая
По итогам изучения данных, 32 из 35 преступников имели признаки и симптомы заболевания головного мозга, которые соответствуют научным диагностическим критериям клинического психиатрического расстройства. У 18 стрелков была шизофрения, у 10 — другие диагнозы, включая биполярное расстройство, бредовое расстройство, расстройства личности и расстройства, вызванные злоупотреблением наркотиками. В трех случаях информации было недостаточно для постановки диагноза; в четырех случаях психиатрический диагноз не был установлен.
Из 28 выживших нападавших с психиатрическим диагнозом «ни один не получал медикаментозного или иного лечения до совершения преступления», пишут исследователи. Они также выяснили данные 20 стрелков, погибших на месте преступления. Оказалось, у восьми нападавших была шизофрения, у семи — другие диагнозы, у пяти диагнозы были неизвестны, и никто из них не получал лечения.
Они также выяснили данные 20 стрелков, погибших на месте преступления. Оказалось, у восьми нападавших была шизофрения, у семи — другие диагнозы, у пяти диагнозы были неизвестны, и никто из них не получал лечения.
«Психические расстройства, наблюдаемые у лиц, совершивших массовые расстрелы, являются серьезными заболеваниями мозга — они так же нуждаются в надлежащей диагностике и лечении, как и болезни сердца или любое другое заболевание. Нам необходимо уменьшить стигматизацию, связанную с этими заболеваниями, чтобы пациенты могли получать соответствующие и адекватные помощь и лекарства», — пояснила доктор Айра Д. Глик (Ira D. Glick), доктор медицинских наук из Медицинской школы Стэнфордского университета.
Ранее пользователь Reddit предложил специалистам в области психического здоровья перечислить ошибки родителей, которые могут навсегда погубить психику ребенка. Одной из самых частых стало нежелание родителей признавать свою неправоту в отношениях с детьми.
Истории без цензуры и запретов — в «Ленте дна» в Telegram
К какому врачу обращаться при психических расстройствах
Психиатры Москвы — последние отзывы
В целом мне понравился прием. Врач слегка жестковата, но в принципе все по делу. Единственно, мне не понравилось, что длится прием 30 минут, но я этого нигде не увидела в информации. Маргарита Ивановна достаточно формально общается. На приеме специалист меня выслушала, подтвердила диагноз, который мне до этого ставили. В общем направила на путь истинный, что надо лечиться, работать над проблемой. Я ей за это благодарна. По итогу мне не хватило времени приёма и понимания.
Врач слегка жестковата, но в принципе все по делу. Единственно, мне не понравилось, что длится прием 30 минут, но я этого нигде не увидела в информации. Маргарита Ивановна достаточно формально общается. На приеме специалист меня выслушала, подтвердила диагноз, который мне до этого ставили. В общем направила на путь истинный, что надо лечиться, работать над проблемой. Я ей за это благодарна. По итогу мне не хватило времени приёма и понимания.
Анастасия, 20 октября 2021
Прием прошёл хорошо, все мои ожидания оправдались. Доктор назначил лечение, дал рекомендации. Дмитрий Николаевич доброжелательный, компетентный. Я записана к нему на повторный приём.
Дмитрий Николаевич доброжелательный, компетентный. Я записана к нему на повторный приём.
Наталья, 15 октября 2021
Андрей Алексеевич достаточно компетентный доктор. Это был мой первичный приём. Врач провёл несколько тестов, собрал анамнез и построил диалог. По итогу консультации я получил для себя желаемый результат. Повторный сеанс не потребуется. Выбирал специалиста по отзывам.
Сергей, 15 октября 2021
Мы остались полностью довольны доктором и качеством приёма. Виталий Леонидович назначил необходимые обследования и как только мы всё пройдём, запишемся на повторную встречу. Должное внимание во время сеанса врач нам уделил, а всю информацию объяснял доступным языком. Выбирали специалиста по удобному времени для записи.
Виталий Леонидович назначил необходимые обследования и как только мы всё пройдём, запишемся на повторную встречу. Должное внимание во время сеанса врач нам уделил, а всю информацию объяснял доступным языком. Выбирали специалиста по удобному времени для записи.
Ольга, 07 октября 2021
Приём прошёл нормально. Доктор спрашивал правильные вопросы, прописал лекарства. Елена Владимировна сконцентрирована на проблеме пациента, внимательная, ответила на все вопросы.
Софья, 06 октября 2021
Очень доброжелательно прошел прием. Анна Савельева хороший, внимательный, я бы сказал отличный специалист. Помогла мне в решении моей проблемы. Она выяснила проблему, составила план лечения. Все понятно объясняет. Я более чем остался доволен приемом.
Анна Савельева хороший, внимательный, я бы сказал отличный специалист. Помогла мне в решении моей проблемы. Она выяснила проблему, составила план лечения. Все понятно объясняет. Я более чем остался доволен приемом.
Арсений, 08 сентября 2021
Качественный прием. Я получил все, что хотел и прохожу лечение. Профессиональный и понимающий доктор. Он сделал все, что я хотел. Все было четко. Я обращаюсь к данному специалитету не первый раз, потому что мне его порекомендовали и так как мне все понравилось.
Гагик, 21 июля 2021
Специалист со мной поговорил, нашел проблему и выписал лекарства. Я остался доволен! Приду к доктору на повторный прием. Леонид Юрьевич хороший, понимающий и отзывчивый врач. Мне понравилось его отношение к пациентам.
Я остался доволен! Приду к доктору на повторный прием. Леонид Юрьевич хороший, понимающий и отзывчивый врач. Мне понравилось его отношение к пациентам.
Семён, 14 июля 2021
Мне все понравилось. Хороший и профессиональный врач. Единственное не понравилось, что в клинике плохая звукоизоляция.
Иван, 29 июля 2018
Марина Аркадьевна прекрасный специалист. Внимательно выслушала, задала дополнительные вопросы, назначила лечение.
Очень довольна, буду обращаться повторно.
Внимательно выслушала, задала дополнительные вопросы, назначила лечение.
Очень довольна, буду обращаться повторно.
Аноним, 24 октября 2021
Показать 10 отзывов из 5219Not Found (#404)
Выбрана услуга:
Выбор услуги специлиста Нажмите для выбора услугиВыбрать дату и адрес
Назад
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Какие примеры психиатрических диагнозов?
Учащийся с психическим заболеванием может иметь один или несколько из следующих психиатрических диагнозов (Американская психиатрическая ассоциация, 1994).
Депрессия
Это расстройство настроения, которое может начаться в любом возрасте. Большая депрессия может характеризоваться подавленным настроением большую часть дня, отсутствием удовольствия от ранее доставленных занятий, мыслями о самоубийстве, бессонницей и постоянным чувством никчемности или вины.
Биполярное аффективное расстройство (БАД, ранее называвшееся маниакально-депрессивным расстройством)
BAD — это расстройство настроения с повторяющимися периодами мании и депрессии. В маниакальной фазе человек может испытывать завышенную самооценку, высокую работу и творческую продуктивность, а также снижение потребности во сне. В депрессивной фазе человек испытывает симптомы депрессии (см. Выше).
В маниакальной фазе человек может испытывать завышенную самооценку, высокую работу и творческую продуктивность, а также снижение потребности во сне. В депрессивной фазе человек испытывает симптомы депрессии (см. Выше).
Пограничное расстройство личности (БЛД)
ПРЛ — это расстройство личности, которое включает симптомы как расстройства настроения, так и расстройства мышления. Этот диагноз имеет как биологические, так и экологические детерминанты. Люди с диагнозом ПРЛ могли в детстве пережить жестокое обращение и семейную дисфункцию.Они могут испытывать колебания настроения, неуверенность и недоверие, искажение восприятия, диссоциацию, трудности в межличностных отношениях и ограниченные навыки преодоления трудностей.
Шизофрения
Шизофрения — это расстройство мышления, которое может вызывать у человека трудности с повседневной деятельностью и может включать бред, галлюцинации и паранойю. Шизофреники обычно демонстрируют конкретную обработку мыслей и ценят структуру и распорядок.
Тревожные расстройства
Это расстройства настроения, при которых человек реагирует на мысли, ситуации, окружающую среду и / или людей страхом и тревогой. Симптомы тревоги могут нарушить способность человека концентрироваться и сосредоточиваться на текущих задачах. Симптомы могут быть реакцией на реальные или воображаемые страхи. Специфические тревожные расстройства включают генерализованное тревожное расстройство, обсессивно-компульсивное расстройство, паническое расстройство, социальные и специфические фобии и посттравматическое стрессовое расстройство.
Психологические расстройства — симптомы, причины, лечение
Психологические расстройства, также называемые психическими расстройствами, представляют собой психические отклонения, которые приводят к устойчивым образцам поведения, которые могут серьезно повлиять на вашу повседневную деятельность и жизнь. Выявлено и классифицировано множество различных психологических расстройств, включая расстройства пищевого поведения, такие как нервная анорексия; расстройства настроения, такие как депрессия; расстройства личности, такие как антисоциальное расстройство личности; психотические расстройства, такие как шизофрения; сексуальные расстройства, такие как сексуальная дисфункция; и другие. У одного человека могут быть множественные психологические расстройства.
У одного человека могут быть множественные психологические расстройства.
Конкретные причины психических расстройств неизвестны, но способствующие факторы могут включать химический дисбаланс в головном мозге, детский опыт, наследственность, болезни, пренатальные воздействия и стресс. Некоторые расстройства, такие как пограничная личность и депрессия, чаще встречаются у женщин. Другие, такие как прерывистое взрывное расстройство и злоупотребление психоактивными веществами, чаще встречаются у мужчин. Другие расстройства, такие как биполярное расстройство и шизофрения, влияют на мужчин и женщин примерно в равных пропорциях.
Когда человек в течение длительного времени испытывает проблемы с настроением, когнитивными или поведенческими проблемами, психологическая оценка может быть полезной, а затем может быть поставлен диагноз психологического расстройства. Лечение часто включает психотерапию для работы над поведением, развитием навыков и мыслительным процессом. Человек может быть госпитализирован из-за сопутствующих заболеваний, серьезных осложнений, серьезных расстройств или злоупотребления психоактивными веществами. Лекарства могут быть весьма полезны при некоторых психических расстройствах.
Лекарства могут быть весьма полезны при некоторых психических расстройствах.
При правильном лечении люди с психологическими расстройствами часто поправляются; однако возможны рецидивы. При отсутствии лечения некоторые психологические проблемы могут привести к академическим, юридическим, социальным и трудовым проблемам. Другими потенциальными осложнениями являются отравление алкоголем, передозировка наркотиками, самоубийство и агрессивное поведение.
Психологические расстройства могут иметь серьезные, даже опасные для жизни, осложнения. Немедленно найти м медицинский уход (звоните 911) в случае неспособности удовлетворить свои основные потребности (еда, вода, кров) или угрожающего, иррационального или суицидального поведения.
Немедленно обратитесь за медицинской помощью , если вы считаете, что у вас может быть психологическое расстройство или вы лечитесь от него, но симптомы повторяются или сохраняются.
Психические расстройства и инвалидность по социальному обеспечению
«Синяя книга» используется Управлением социального обеспечения для установления руководящих принципов, по которым претендент может получить пособие по инвалидности по социальному обеспечению. Раздел 12 Синей книги посвящен психическим расстройствам и подробно описывает, какие типы психических расстройств могут иметь право на получение льгот и при каких обстоятельствах.В Голубую книгу включены девять категорий психических расстройств. К ним относятся:
Каждый тип расстройства оценивается по собственному набору критериев. Чтобы иметь право на получение пособий с этим условием, вы должны иметь возможность продемонстрировать, что вы соответствуете критериям или что сумма всех ваших состояний нетрудоспособности эквивалентна перечисленным критериям или иным образом полностью мешает вам заниматься какой-либо приносящей доход деятельностью.
Независимо от того, с каким типом психического расстройства вы имеете дело, вам необходимо иметь возможность доказать, что вы получаете лечение и соблюдаете его.Важно, чтобы вы продолжали проходить лечение, пока вы подаете заявление на получение пособия Social Security по инвалидности.
Аффективные расстройства
Конкретные требования для получения пособия по инвалидности зависят от типа аффективного расстройства, но в целом у вас должна быть медицинская документация, подтверждающая, что расстройство влияет на вашу способность функционировать, несмотря на прохождение лечения от расстройства. Вы должны либо показать, что вы:
- Проходили лечение в течение двух лет и не могут функционировать вне поддерживающей среды или
- Иметь медицинскую документацию, подтверждающую, что ваше состояние мешает вам разумно работать в любой рабочей среде.
Тревожные расстройства
Чтобы иметь право на пособие по социальному обеспечению по инвалидности с тревожным расстройством, медицинское свидетельство должно подтверждать, что у вас есть хотя бы одно из следующего:
- Устойчивое беспокойство с соответствующими симптомами (например, двигательное напряжение, тревожное ожидание и т. Д.)
- Постоянный иррациональный страх
- Повторяющиеся непредсказуемые панические атаки не реже одного раза в неделю
- Повторяющиеся компульсии и навязчивые идеи, ведущие к значительному стрессу
Кроме того, доказательства должны показать, что эти условия значительно влияют на вашу способность функционировать в нормальных рабочих и социальных условиях.
Аутизм и родственные расстройства
Чтобы претендовать на пособие по инвалидности с аутизмом или аналогичными распространенными нарушениями развития, вам необходимо показать, что данное состояние ограничивает способность общаться, заниматься деятельностью, не связанной с некоторыми интересами, и общаться в обществе. Кроме того, вы должны быть в состоянии показать, что эти ограничения значительно затрудняют вашу способность функционировать на работе и в социальных ситуациях.
Умственная отсталость
Вы (или лицо, которое вы представляете) имеете право на получение пособия по инвалидности на основании умственной отсталости, если у вас есть медицинская документация, подтверждающая любое из следующих условий:
- Зависимость от личных нужд, таких как купание, еда, одевание и пользование туалетом.
- IQ менее 60
- IQ менее 70 в сочетании с другими состояниями (психическими или физическими), которые ограничивают вашу способность функционировать в рабочей среде, социальных ситуациях или повседневной жизнедеятельности
Органические психические расстройства
Чтобы иметь право на получение пособия по инвалидности с органическими психическими расстройствами, медицинские свидетельства должны показывать, что ваше заболевание продолжалось в течение двух или более лет, несмотря на лечение, и что оно мешает вам выполнять даже базовые рабочие функции.По сути, вам нужно показать, что вы не можете функционировать вне очень благоприятной среды. В качестве альтернативы вы можете квалифицироваться, если у вас есть хотя бы одно условие из каждого столбца в таблице ниже:
| Дезориентация во времени и месте | Значительное ограничение повседневной жизнедеятельности |
| Нарушение памяти (кратковременное или долговременное) | Значительные ограничения в социальных ситуациях |
| Галлюцинации или бред | Проблемы с концентрацией внимания или сохранением темпа |
| Изменения личности | Длительные и повторяющиеся периоды декомпенсации |
| Расстройства настроения | Потеря 15 или более баллов IQ |
| Лабиринт эмоций |
Расстройства личности
Чтобы иметь право на получение пособия по социальному обеспечению с расстройством личности, вам нужны доказательства, подтверждающие, что из-за вашего состояния вы не можете адаптироваться к социальным или рабочим ситуациям и что это состояние вызывает долгосрочные проблемы.Расстройство должно вызывать хотя бы один из следующих симптомов:
- Аутичное мышление
- Изоляция
- Неуместная неприязнь
- Неуместная подозрительность
- Странные мысли, речь, поведение или модели восприятия
- Агрессивность
- Зависимость
- Пассивность
- Постоянные нарушения настроения
- Импульсивное, разрушительное поведение, особенно в отношениях
Психотические расстройства (включая паранойю и шизофрению)
Для того, чтобы иметь право на инвалидность с психотическими расстройствами, у вас должна быть медицинская документация, подтверждающая, что ваше состояние в течение двух или более лет серьезно ограничивает вашу способность функционировать на рабочем месте.Документация должна показывать, что любое изменение вашей рабочей ситуации приведет к еще большему количеству проблем или что вы неспособны жить вне благоприятной среды. В качестве альтернативы вы можете соответствовать требованиям, если у вас есть одно из следующих условий, и вы можете показать, что оно серьезно влияет на вашу способность функционировать на работе или в социальной среде:
- Галлюцинации
- Заблуждения
- Кататония
- Неорганизованное поведение
- Несогласованность
- Нелогичное мышление
- На речь значительно влияет тупой эффект, несоответствующий аффект или плоский аффект
- Изоляция и эмоциональная отстраненность
Соматоформные расстройства
Чтобы иметь право на инвалидность с соматоформным расстройством, вам необходима медицинская документация, показывающая, что к 30 годам у вас уже были необъяснимые физические симптомы, которые длятся в течение нескольких лет, и что эти симптомы требуют от вас существенных изменений в вашем образе жизни.Обычно вы имеете право на инвалидность, если симптомы включают потерю зрения, слуха, речи, потерю движения, потерю или усиление чувствительности или потерю возможности использовать одну или несколько конечностей.
Злоупотребление психоактивными веществами
Чтобы иметь право на инвалидность из-за злоупотребления психоактивными веществами, вам потребуются документально подтвержденные с медицинской точки зрения доказательства того, что из-за злоупотребления психоактивными веществами вы соответствуете требованиям для одного из других психических расстройств, неврологических расстройств (оцениваемых в Разделе 11 Синей книги) или расстройства пищеварения (Оцениваются в Разделе 5 Синей книги).
Другие состояния, подпадающие под оценку психических расстройств
Когда вам поставили диагноз психического заболевания
Автор: Канадская ассоциация психического здоровья, Британская Колумбия, отдел
Если вы плохо себя чувствуете, первым делом важно поговорить с врачом или другим медицинским работником. Вам может быть поставлен диагноз, который пытается описать вашу проблему со здоровьем и дает некоторые ответы. Но если у вас диагностировано психическое заболевание, у вас может появиться больше вопросов, чем ответов.Вы можете задаться вопросом, почему это случилось с вами и как диагноз повлияет на вашу жизнь. Получение диагноза может быть трудным опытом, но важно помнить, что вы не ваш диагноз — вы человек, который случайно столкнулся с психическим заболеванием.
Медицинская система может быть не единственным способом решения проблем психического здоровья. Необязательно придерживаться строго медицинской точки зрения — некоторые люди считают ее полезной, а другие нет. Но вам, вероятно, придется работать с людьми из медицинской системы, такими как врачи и специалисты в области психического здоровья, чтобы получить доступ к лечению и другим формам поддержки.
Верх
Почему я?
Когда вам ставят диагноз «проблема со здоровьем», в частности, длительная проблема со здоровьем, нормально чувствовать много разных вещей. Внезапные признаки психического заболевания могут очень пугать. Даже если вы в течение некоторого времени подозревали психическое заболевание, услышать диагноз от врача все равно может быть неприятно. То, как ваш лечащий врач исследовал вашу проблему и объяснил вам диагноз, также может иметь большое влияние на то, как вы к этому относитесь.Многие люди ощущают некоторую комбинацию:
Relief — У моей проблемы есть название, и теперь я знаю, почему я плохо себя чувствую.
Hope —Я могу найти действенное лечение. Теперь я могу понять, как с этим справиться.
Страх — Я боюсь того, что, по моему мнению, означает мой диагноз.
Shock / Denial — Этого не может быть. Не я.
Стыд —Это отражение того, кем я являюсь как личность.Я чувствую себя ущербным.
Путаница — Я не понимаю, что все это значит. Я не думаю, что мой диагноз соответствует тому, как я вижу проблему.
Гнев — Почему это случилось со мной?
Вина — Как это произошло? Это моя вина.
Горе — Моя жизнь никогда не будет прежней. Я чувствую, что потерял себя.
Потеря управления — Я чувствую себя бессильным.Я не знаю что делать. Не понимаю, как я когда-нибудь с этим справлюсь.
Быть диагностированным психическим заболеванием может быть очень сложно. У вас могут быть сложные мысли по поводу диагноза. Вдобавок ко всему, вы также можете иметь дело с тяжелыми чувствами, такими как чувство вины и самообвинения, которые сами по себе являются частью многих психических заболеваний. Вы также можете беспокоиться о том, как отреагируют другие.
Со временем вы станете экспертом в области собственного психического здоровья. Но на раннем этапе вся информация может сбивать с толку или даже противоречить друг другу.Все, что вам нужно знать, это то, что это нормально — чувствовать, что вы не уверены, как психическое заболевание соответствует вашей жизни, и что это нормально — потратить время на то, чтобы во всем разобраться. Самое главное, что вы не одиноки.
Это моя вина?
Легко задаться вопросом, не вызвал ли вы психическое заболевание самостоятельно. Близкие родственники тоже могут винить себя. Никто не застрахован от проблем с психическим здоровьем. Это не моральная слабость или недостаток вашего характера. Как и другие состояния здоровья, это очень редко связано с чем-то одним.
Почему на постановку диагноза ушло так много времени?
Диагностика психического заболевания может занять много времени. Возможно, вам потребовалось некоторое время, чтобы понять, что что-то не так, и обратиться за помощью. Затем ваш специалист по психическому здоровью должен тщательно искать подсказки, основанные на вашей информации. Они могут не поставить вам диагноз, пока не поймут, что вы чувствуете. Симптомы некоторых психических заболеваний обычно должны влиять на вас в течение определенного периода времени или следовать определенной схеме, что может увеличить время, необходимое для постановки диагноза.Вашему врачу также может потребоваться выяснить, не усугубляют ли ваши проблемы психического здоровья какие-либо другие проблемы с физическим здоровьем. Наконец, ваш психиатр рассмотрит, что происходит в вашей жизни, прежде чем поставить диагноз.
Почему у меня разные диагнозы?
Вам поставили диагноз более одного психического заболевания — люди часто болеют более чем одним психическим заболеванием одновременно. Например, депрессия может сочетаться с другими психическими заболеваниями.
Ваш диагноз меняется. Диагноз может измениться со временем или при появлении новой информации. Ваш психиатр может выявить симптомы, указывающие на другой диагноз. Вам может поставить диагноз кто-то с меньшим опытом распознавания вашей конкретной группы симптомов или кто-то, кто не тратил много времени на то, чтобы задавать вам вопросы. Кроме того, руководства, используемые для диагностики психических заболеваний, могут время от времени обновляться, поэтому критерии, используемые для постановки диагноза, могут меняться, а названия или группы психических заболеваний могут меняться.
Что делать, если я не согласен со своим диагнозом?
Некоторым людям кажется, что их диагноз не соответствует их видению проблемы. По мнению некоторых, диагноз может быть неточным. Но другие по-прежнему считают, что это не подходит, даже после того, как все потрудились, чтобы найти точный диагноз.
На ранних стадиях любого психического заболевания люди находят способ понять их симптомы. Возможно, на ранних стадиях вы думали, что просто устали больше, чем обычно.Люди вокруг вас могут укрепить это понимание. Если ваш диагноз изменится, вы можете почувствовать, что ваше первоначальное понимание имеет больше смысла. Выяснение того, как какой-либо диагноз соответствует вашей жизни, требует времени. При новом диагнозе вам, возможно, придется начинать тот же процесс заново. Такие чувства или предположения, как стыд или страх, также могут затруднить согласие с диагнозом.
Доступ к специализированным программам или услугам здравоохранения часто основан на диагнозе. Даже если вы не полностью согласны с этим или не понимаете решение прямо сейчас, диагноз может быть полезным способом попробовать различные методы лечения и обратиться к поставщикам медицинских услуг.
Верх
Что теперь?
Диагностика — это только отправная точка. Даже если вы подозреваете, что живете с психическим заболеванием в течение длительного времени, вам, вероятно, понадобится дополнительная информация, которая поможет вам на пути к выздоровлению. Эта информация поможет вам понять, что вам нужно делать, чтобы восстановить и сохранить хорошее самочувствие.
Информация о психических расстройствах
Возможно, вы уже знаете основы своего диагноза, например, как выглядят симптомы. Если вы не знаете основ, вам нужно задавать вопросы профессионалам и группам, которым вы доверяете.В какой-то момент вам нужно будет выйти за рамки основ, например:
Как это психическое заболевание может повлиять на вашу жизнь и что вы можете с этим сделать
Какие виды лечения и поддержки доступны
Чего следует ожидать от лечения и выздоровления
Как вы можете помочь улучшить свое восстановление
Вы можете узнать о психических заболеваниях у своего поставщика медицинских услуг, группы поддержки, общественных организаций или самостоятельно через книги или веб-сайты.Для получения дополнительной информации о поиске качественной информации по вопросам психического здоровья см. Информационный бюллетень «Оценка психического здоровья и информация об употреблении психоактивных веществ» на сайте www.heretohelp.bc.ca.
Рассказывать другим
После того, как вы получили свой диагноз, вы можете задаться вопросом, стоит ли вам рассказать об этом другим в ваших кругах, например членам вашей семьи, друзьям или коллегам. Раскрытие информации может иметь преимущества и риски в различных сферах вашей жизни. Например, сообщение на рабочем месте или в школе о том, что у вас есть инвалидность, может позволить вам внести изменения, которые помогут вам работать или учиться более эффективно, но это также может стать причиной стигмы и дискриминации.Дополнительную информацию о раскрытии инвалидности (включая психическое заболевание) на работе см. В разделе «Раскрытие вашей инвалидности: правовое руководство для людей с ограниченными возможностями в Британской Колумбии» от Disability Alliance BC по адресу disabilityalliancebc.org/disclosureguide/.
Размышляя о лечении, выздоровлении и не только
Может потребоваться время, чтобы подобрать для вас точную комбинацию лечения и поддержки, но вы можете ожидать, что почувствуете себя лучше.
Большинство людей говорят о выздоровлении с точки зрения управления симптомами, чтобы они могли жить хорошо, не позволяя вашей болезни помешать.Путь выздоровления у всех выглядит по-разному. Некоторые части могут занять много времени, в то время как другие пройдут быстро. Вы даже можете время от времени делать несколько шагов назад. Важно проявлять доброту к себе, работать над своим здоровьем так, чтобы это было разумно для вас, и искать дополнительной поддержки, когда она вам нужна.
Верх
Задание: Размышляя о своем диагнозе
Как описано в этом листе, вы можете испытать сильный шок и замешательство. Если вы не можете перестать думать о своем диагнозе, или если вы чувствуете себя хуже или напуганы, немного написания может помочь вам лучше понять ситуацию.
Запись своих мыслей, проблем, вопросов и целей может быть очень полезным инструментом, который поможет вам понять свой диагноз и понять, чем вы собираетесь заниматься дальше. Письменное решение также поможет вам описать, что вы переживаете, близким или специалистам в области здравоохранения. Кроме того, если вам необходимо получить доступ к различным службам и поддержке, различные специалисты могут начать спрашивать вас о вашем диагнозе, в том числе о том, кто поставил диагноз и когда он произошел. Записывание может помочь вам вспомнить, что вам сказали.Если вы добавите свои мысли и проблемы, написание может помочь вам увидеть собственный прогресс на пути к выздоровлению с течением времени.
Шаг 1
Прежде чем приступить к постановке диагноза, вы должны уметь выразить свой диагноз словами. Ответьте на следующие вопросы в своем дневнике:
Какой диагноз вам поставили?
Кто поставил вам диагноз?
Когда это вам подарили (дата)?
Кто-нибудь еще подтвердил этот диагноз? когда?
Какие исследования были проведены для постановки диагноза?
Проще говоря, что означает этот диагноз? Что это значит?
Какие вопросы вы задали после того, как вам поставили подтвержденный диагноз?
Если вы помните, какие ответы вы получили на свои вопросы?
Сколько вы уже знали о своей болезни? Маленький? Некоторые? Много?
Какое отношение и предположения вы имели до этого о людях с таким же диагнозом?
Насколько вы согласны с этим диагнозом? Полностью, неуверен, не принимаю?
Насколько это имеет смысл в том, что вы пережили?
Планируете ли вы поделиться своим диагнозом с близкими?
Если да, что вы скажете? кому? когда?
Во время стресса важно быть добрым к себе.Что вы делаете — или что собираетесь делать сейчас — для себя в результате этого диагноза?
Шаг 2
Теперь, когда вы определили диагноз, вы готовы подумать о том, как вы с ним справляетесь. Ответьте в своем дневнике на следующие вопросы:
Насколько хорошо я отвечаю на вопросы близких о моем состоянии?
Насколько хорошо я отношусь к профессионалам, оказывающим мне помощь?
Насколько комфортно мне было бы, если бы я обратился за помощью в психиатрическую организацию или группу поддержки?
Насколько я надеюсь на будущее? Насколько это реально?
Насколько сильно я чувствую поддержку со стороны своих близких в том, чтобы справиться с реальностью моего диагноза?
Какие трудности или препятствия я предвижу в получении наилучшего ухода за собой?
Шаг 3
После того, как вы оценили, как справляетесь со своим диагнозом, вы готовы разработать план действий для себя.Запишите этот план действий в свой дневник:
Мой план действий по лечению моего диагноза
У меня диагноз:
Моя следующая встреча с врачом:
Я получу ответы на следующие вопросы по диагностике:
Я постараюсь получить полную информацию о диагнозе и долгосрочных перспективах к (дата):
Я получу ответы на следующие вопросы о лечении:
Я буду выполнять следующие задачи, чтобы помочь себе:
Я свяжусь с (человеком, людьми, группами), чтобы получить поддержку, когда она мне понадобится:
Я буду следить за своим здоровьем, стараясь:
Я буду пересматривать эти цели каждый (период времени).Дата моего первого обзора будет (дата):
Если это упражнение не помогает
Если вам по-прежнему трудно справиться с диагнозом, неплохо было бы обратиться за помощью. Вы можете поговорить со специалистом в области психического здоровья, например с консультантом, группой поддержки для людей с депрессией, или с надежным другом или членом семьи.
Это упражнение для журнала было адаптировано с сайта Coping.org: Tools for Coping with Life Stressors, написанного психологом Джеймсом Дж.Мессина, доктор философии, и Констанс М. Мессина, доктор философии.
Верх
Куда мне идти дальше?
Если вам трудно справиться со своим диагнозом, возможно, вам стоит подумать о помощи извне. Вот несколько мест, где можно посмотреть:
Надежный друг или член семьи
Ваш семейный врач или практикующая медсестра
Организация по охране психического здоровья, такая как Канадская ассоциация психического здоровья
Группа онлайн-поддержки
Линия кризиса
Частный консультант, терапевт или психиатр
Ваша местная клиника или центр психического здоровья (вам может потребоваться направление от врача)
Ваш врач или психиатр может порекомендовать ресурсы в вашем районе.Помимо профессиональных ресурсов, вам может быть полезна непрофессиональная поддержка. Если вы чувствуете себя комфортно, рассказывая о своем диагнозе, члены семьи или друзья, которым вы доверяете, могут предложить помощь и поддержку. Вот еще несколько мест, куда можно обратиться за помощью:
BC Партнеры по психическому здоровью и информации об употреблении психоактивных веществ
Посетите сайт www.heretohelp.bc.ca для получения дополнительных информационных листов о психических заболеваниях и других темах психического здоровья, самопроверках и личных историях. Вы также можете найти информационные бюллетени о работе с вашим лечащим врачом и предотвращении рецидивов.В BC Partners входят следующие семь организаций по психическому здоровью и употреблению психоактивных веществ в Британской Колумбии. Они предлагают информацию, ресурсы и связь с общественными ресурсами по всей провинции.
Anxiety Canada: посетите сайт www.anxietycanada.com или позвоните по телефону 604-620-0744.
г. до н.э. Общество шизофрении: посетите www.bcss.org. Позвоните по телефону 1-888-888-0029 (бесплатно в Британской Колумбии) или 604-270-7841 (в Большом Ванкувере).
Отделение Британской Колумбии Канадской ассоциации психического здоровья: посетите веб-сайт www.cmha.bc.ca или позвоните по телефону 1-800-555-8222 (бесплатно в Британской Колумбии) или 604-688-3234 (в Большом Ванкувере).
Канадский институт исследований в области употребления психоактивных веществ: посетите www.cisur.ca. Для направления к специалистам по поддержке и обслуживанию наркозависимых обращайтесь в справочную службу по алкоголю и наркотикам по телефону 1-800-663-1441 (бесплатный звонок в Британской Колумбии) или 604-660-9382 (в Большом Ванкувере).
FamilySmart: посетите www.familysmart.ca. Звоните 1-855-887 8004 (бесплатно) или 604-878-3400 (в Большом Ванкувере).
«Наследие Джесси» по профилактике расстройств пищевого поведения, Программа семейных услуг Северного берега: посетите сайт jessieslegacy.com или позвоните по телефону 604-988-5281.
Ассоциация расстройств настроения Британской Колумбии, филиал Lookout Housing + Health Society: посетите сайт www.mdabc.net или позвоните по телефону 604-873-0103.
Группы поддержки
Группы поддержки — важный способ найти поддержку и информацию. Они могут помочь вам почувствовать себя менее одиноким и более связанным, даже если вы не рассказали многим другим о своем диагнозе.Вы можете найти группы поддержки в вашем районе через организации психического здоровья в вашем сообществе, подобные перечисленным выше. Вы также можете найти группы поддержки в Интернете. Для получения дополнительной информации о выборе подходящей группы поддержки см. Информационный бюллетень «Выбор группы поддержки, которая подходит именно вам» на сайте www.heretohelp.bc.ca.
Это первый модуль в серии из трех частей. Два других модуля — «Работа с врачом при психическом заболевании» и «Предотвращение рецидива психического заболевания».
Об авторе
Канадская ассоциация психического здоровья пропагандирует психическое здоровье всех и поддерживает жизнестойкость и выздоровление людей, страдающих психическими заболеваниями, посредством государственного просвещения, исследований на уровне сообществ, защиты интересов и прямых услуг.Посетите www.cmha.bc.ca.
© 2021 | Вернуться к началу | Больше информационных листов
Версия этого информационного бюллетеня в формате PDF будет доступна весной 2021 года. Если у вас возникнут вопросы, свяжитесь с нами.
Психиатрический диагноз «бессмысленный с научной точки зрения» — ScienceDaily
Новое исследование, опубликованное в журнале Psychiatry Research , пришло к выводу, что психиатрические диагнозы бесполезны с научной точки зрения как инструменты для выявления отдельных расстройств психического здоровья.
Исследование, проведенное учеными из Ливерпульского университета, включало подробный анализ пяти ключевых глав последнего издания широко используемого диагностического и статистического руководства (DSM), посвященных шизофрении, биполярному расстройству и депрессивным расстройствам. »,« тревожные расстройства »и« расстройства, связанные с травмами ».
Диагностические руководства, такие как DSM, были созданы для обеспечения общего диагностического языка для специалистов в области психического здоровья и попытки предоставить исчерпывающий список проблем психического здоровья, включая их симптомы.
Основные результаты исследования:
- Все психиатрические диагнозы используют разные правила принятия решений
- Симптомы между диагнозами сильно пересекаются
- Почти все диагнозы маскируют роль травмы и неблагоприятных событий
- Диагнозы мало говорят нам об отдельных пациентах и о том, какое лечение им необходимо.
Авторы приходят к выводу, что диагностическая маркировка представляет собой «неискреннюю категориальную систему».
Ведущий исследователь д-р Кейт Оллсопп из Ливерпульского университета сказала: «Хотя диагностические ярлыки создают иллюзию объяснения, они не имеют научного смысла и могут вызвать стигму и предубеждения. Я надеюсь, что эти результаты побудят специалистов в области психического здоровья думать не только о диагнозах, но и рассматривать другие диагнозы. объяснения психических расстройств, таких как травмы и другие неблагоприятные жизненные события ».
Профессор Питер Киндерман из Ливерпульского университета сказал: «Это исследование предоставляет еще больше доказательств того, что биомедицинский диагностический подход в психиатрии не соответствует цели.Диагностика, о которой часто и некритически сообщается как о «настоящих болезнях», на самом деле ставится на основе внутренне непоследовательных, запутанных и противоречивых моделей, основанных на в значительной степени произвольных критериях. Диагностическая система ошибочно предполагает, что все страдания являются результатом расстройства, и в значительной степени полагается на субъективные суждения о том, что является нормальным ».
Профессор Джон Рид из Университета Восточного Лондона сказал: «Возможно, нам пора перестать притворяться, будто медицинские ярлыки вносят что-либо в наше понимание сложных причин человеческих страданий или того, какая помощь нам нужна, когда мы в беде.«
История Источник:
Материалы предоставлены Ливерпульским университетом . Примечание. Содержимое можно редактировать по стилю и длине.
Гипердиагностика психических расстройств у детей и подростков (в развитых странах) | Детская и подростковая психиатрия и психическое здоровье
В течение последних 50 лет в исследованиях с использованием данных поставщиков медицинских услуг [1], национальных регистров медицинских услуг [2, 3] и специальные образовательные программы [4].Кроме того, исследования с использованием данных из национальных регистров рецептов на лекарства показали, что количество прописанных психоактивных препаратов увеличилось [5]. Что касается синдрома дефицита внимания / гиперактивности (СДВГ), то в некоторых исследованиях уровень использования психостимуляторов у детей и подростков превышает более ранние показатели распространенности СДВГ (8–10% учащихся 2–5 классов в двух городах получали лекарства от СДВГ) [ 6]. Исследования показывают, что детей, не отвечающих критериям СДВГ, лечат психостимуляторами [7].Эти результаты вызвали опасения относительно гипердиагностики СДВГ в повседневной практике, особенно в связи с тем, что недавнее исследование показало уровень распространенности до 20% [1], что слишком велико для определения расстройства как группы неподходящего возрасту поведения. Обзоры с использованием эпидемиологических данных, посвященных изучению временных тенденций распространенности психических расстройств у детей и подростков, дали неоднозначные результаты. В одном обзоре было обнаружено увеличение распространенности аутизма с течением времени [8], в то время как другие показали разные результаты в зависимости от исследуемого расстройства [9] или отсутствия увеличения распространенности вообще [10–12].Следует отметить, что два из этих обзоров [9, 12] не сообщают, как были установлены диагнозы, а другой обзор [10] включал исследования, в которых определялись случаи, основанные на оценках анкеты или «суждениях респондента». Поэтому, с одной стороны, мы не знаем, действительно ли сообщаемые временные тенденции распространенности психических расстройств среди населения в целом отражают только случаи, отвечающие диагностическим критериям психических расстройств. С другой стороны, мы знаем, что число детей и подростков, у которых диагностированы психические расстройства и проходят лечение от них, за последние десятилетия резко возросло.В то же время недостаточная диагностика и недостаточное лечение представляют собой серьезные проблемы. Отчет о состоянии здравоохранения в мире, опубликованный Всемирной организацией здравоохранения в 2001 г. [13], показал, что во многих странах отсутствуют достаточные ресурсы в области психического здоровья, а иногда и вовсе отсутствует политика в области психического здоровья. Хотя недостаточная диагностика представляет собой серьезную проблему, поскольку дети и подростки не получают необходимой им помощи, в этой статье основное внимание уделяется гипердиагностике психических расстройств.
Различные объяснения, а также их комбинации могут быть ответственны за это явление: (1) Рост осведомленности о психических расстройствах и сопутствующее снижение стигматизации могут привести к более широкому использованию медицинских услуг.Дети и подростки, которым раньше не ставили диагноз, сегодня могут получить правильный диагноз и лечение. (2) Улучшение диагностических процедур могло привести к более точному выявлению психических расстройств. (3) Изменения в диагностических критериях приводят к снижению пороговых значений для диагноза, что приводит к увеличению показателей распространенности после каждой опубликованной версии Диагностического и статистического руководства по психическим расстройствам (DSM) для СДВГ [14–16] и расстройств аутистического спектра (РАС). ) [8]. (4) Диагносты не могут строго придерживаться диагностических критериев.Вместо этого на их клиническое суждение влияют эвристика и предубеждения.
Исследование гипотезы гипердиагностики психических расстройств обнаруживает диагностическую дилемму, присущую только психическим расстройствам. В отличие от соматических расстройств, психические расстройства не могут быть обнаружены с помощью генетических, нейронных или физиологических коррелятов. Скорее, они состоят из поддерживаемого исследованиями консенсуса определенных экспертами кластеров чувств и поведения, описанных в диагностических руководствах, таких как DSM или Международная классификация болезней (ICD).Следовательно, исследование диагностической точности основано на исследовании надежности, поскольку психические расстройства не имеют внешних критериев для проверки достоверности.
Следовательно, трудно исследовать гипотезу гипердиагностики как объяснение увеличения показателей распространенности. Как указано выше, остается неясным, является ли данный диагноз «верным». Его можно обследовать только в том случае, если диагност строго придерживался диагностических критериев. Поэтому мы определяем гипердиагностику как постановку диагноза, хотя диагностические критерии не были соблюдены.Более того, ложных — положительных случая должны встречаться чаще, чем ложных — отрицательных случаев, когда диагноз не ставится, хотя диагностические критерии выполняются [17].
Исследования, касающиеся гипердиагностики или факторов, влияющих на диагноз у детей и подростков, немногочисленны, в то время как одни расстройства более изучены, чем другие. Гипердиагностика и чрезмерная медикаментозная терапия при СДВГ привлекают широкое внимание и широко исследуются; большинство исследований, найденных в нашем поиске литературы, касались СДВГ.Некоторые исследования также были сосредоточены на биполярном расстройстве (БР), РАС, психотических расстройствах, тревожных расстройствах, нарушениях обучения и психических расстройствах у детей и подростков в целом.
В данной статье мы обращаемся (1) к теме гипердиагностики путем проведения систематического поиска в литературе и представления доказательств за или против гипердиагностики и (2) резюмируем исследования, касающиеся факторов, которые могут вызывать неправильные диагнозы при психических расстройствах у детей и подростков.
Доказательства гипердиагностики психических расстройств у детей и подростков
В апреле 2014 года мы провели систематический поиск литературы с использованием Medline, PsychINFO, PubMed и Web of Science по следующим ключевым словам: ребенок, молодежь, подросток, психология, психиатрия. , гипердиагностика, ложноположительный, неверный диагноз.
Исследования соответствовали критериям включения, если они: (1) включали детей или подростков; (2) исследованные психические расстройства; (3) представил результаты рецензируемых исследований; (4) и исследовали диагностическую точность, например, путем переоценки диагнозов или диагностического согласия.
Тематические исследования, тезисы и диссертации, статьи, не опубликованные в рецензируемых журналах, и испытания, опубликованные на языках, отличных от английского или немецкого, а также статьи, проверяющие ложноположительные результаты в анкетах, используемых для целей скрининга, или исследования, касающиеся проверки анкет, были исключены .Использовалась многоступенчатая стратегия отбора (см. Рис. 1). Во-первых, были исключены повторяющиеся исследования. Затем заголовки и выдержки из всех исследований были проверены на предмет критериев включения и исключения. Когда мы сомневались, будет ли исследование соответствовать критериям включения, его включили в следующий этап.
Рис.1Блок-схема процедуры отбора исследований
Для второй части этой статьи из ранее исключенных статей были выбраны избранные исследования высокого качества или обзоры.Таким образом, в то время как первая часть представляет собой систематический обзор, вторая часть статьи представляет собой несистематический обзор.
Исследования, найденные при поиске в литературе, различались по своей способности подтверждать гипердиагностику. В таблице 1 приведены основные характеристики исследований и основные результаты в отношении гипердиагностики. Чтобы проверить гипотезу гипердиагностики, первая группа исследований (см. Таблицу 1) повторно оценила диагнозы либо путем оценки более раннего диагноза, либо путем отслеживания долгосрочной стабильности диагнозов, которые по определению являются глубокими и не должны резко меняться, как аутизм. .В этих исследованиях сравнивались диагнозы стационарных психиатрических пациентов [18–23], диагнозы, поставленные при поступлении в амбулаторные клиники [24, 25], или диагнозы, поставленные специалистами в области психического здоровья [26–31], с диагнозами, основанными, например, на строгом применении диагностических критериев. с помощью клинического (полу) структурированного интервью. Исследования, касающиеся психических расстройств в целом у детей и подростков [22, 24, 25, 28], обнаружили очень низкое совпадение индивидуальных диагнозов между диагнозами, поставленными клиницистом и диагнозами, полученными в ходе интервью, соответственно, для стационарных и последующих амбулаторных диагнозов [21] или между диагнозами до — постановка диагнозов и постановка диагнозов в специализированном лечебно-диагностическом центре для пациентов с пороками развития [30].В исследовании Jensen и Weisz [25] переоценка привела к большему количеству диагнозов, чем ранее ставили клиницисты. Похоже, это противоречит гипотезе гипердиагностики в повседневной клинической практике. В двух других исследованиях сообщалось о более высокой распространенности диагнозов расстройства настроения в стационарных диагнозах, хотя повторная оценка посредством клинического интервью [28], соответственно, последующие амбулаторные диагнозы [21] показали более высокую распространенность СДВГ и деструктивных поведенческих расстройств. Все другие исследования касались переоценки определенных расстройств, таких как СДВГ [26, 27], BD [18, 20], психотические расстройства [19, 23, 29] или агорафобия [32] у детей и подростков.В этих исследованиях значительное число детей и подростков потеряли диагнозы, поставленные ранее практикующими врачами, после повторной оценки. Wiggins et al. [31] проанализировали данные о стабильности диагнозов РАС. Они обнаружили, что только 4% перешли на диагноз, не связанный с РАС. Напротив, Woolfenden et al. [33] проанализировали 23 исследования, в которых изучалась стабильность диагнозов аутизма. В то время как 85–88% сохранили свой диагноз РАС, стабильность в отношении синдрома Аспергера или РАС (не указано иное) была значительно ниже, 14–61% сохранили свой диагноз неизменным при последующем наблюдении.
Таблица 1 Исследования по оценке гипердиагностикиНа первый взгляд, эти исследования подтверждают гипердиагностику, поскольку диагнозы были изменены после повторной оценки, что указывает на то, что диагнозы были поставлены, хотя критерии не были соблюдены. Однако остается неясным, было ли больше ложноположительных диагнозов, чем ложноотрицательных, поэтому нет четких доказательств гипердиагностики. Далее остается неясным, на каком этапе диагностического процесса произошли ошибки.Возможно, диагностам, ставящим первоначальный диагноз, не хватало важной информации. Точно так же диагносты могли иметь всю необходимую информацию, но делать ложные интерпретации. Однако, если сравнивать диагностические решения оценщиков, которым предоставляется вся необходимая информация для постановки диагноза, возможные ошибки могут быть прослежены до процесса принятия решения, и таким образом будет предоставлено явное доказательство гипердиагностики. Наш поиск литературы выявил только одно исследование, в котором использовался такой дизайн (см. Таблицу 1).
Bruchmüller et al. [34] разослали эпизоды с описанием ребенка, отвечающего или не отвечающего диагностическим критериям СДВГ, 473 детским и подростковым психотерапевтам и попросили их указать, какой диагноз они поставят. Всего было использовано восемь виньеток, различающихся диагностическим статусом и полом ребенка. Всего 16,7% психотерапевтов диагностировали СДВГ, хотя диагностические критерии не выполнялись. Только 7% не поставили диагноз, хотя описание случая соответствовало диагностическим критериям СДВГ.Следовательно, ложноположительных диагнозов было значительно больше, чем ложноотрицательных, что можно рассматривать как доказательство гипердиагностики СДВГ в этом исследовании.
Кроме того, СДВГ диагностировали в два раза чаще в версии случая для мальчиков, что отражает общий вывод исследований СДВГ, согласно которому СДВГ диагностируется у мужчин чаще, чем у женщин. Подобно результатам, касающимся временных тенденций распространенности психических расстройств, упомянутых выше, существует разница между клиническими данными, где соотношение мужчин и женщин составляет от 5: 1 до 9: 1, и эпидемиологическими данными с соотношением примерно 3: 1 [35] .Различия в выражении симптомов этого расстройства у мальчиков и девочек могут облегчить выявление мальчиков с СДВГ [35]. Bruchmüller et al. [34] далее предположили, что на диагностическое решение оценщиков влияет эвристика репрезентативности. То есть, поскольку СДВГ страдает больше мальчиков, чем девочек, мальчики с симптомами, подобными СДВГ, считаются более похожими на прототипы случаев СДВГ. Поэтому диагносты могут пренебречь базовой частотой СДВГ и правильным применением диагностических критериев в пользу так называемого практического правила.
Использование эвристики в диагностическом процессе является одним из возможных объяснений наблюдаемых различий между клиническими и эпидемиологическими данными по психическим расстройствам. Кроме того, эти исследования показывают, что диагносты склонны ошибаться в процессе принятия решений. В то время как поиск литературы выявил лишь несколько исследований, специально посвященных гипердиагностике, мы выявили ряд исследований, которые предполагают, что ошибочный диагноз действительно имеет место. Из-за соответствующего дизайна исследований эти исследования не могут помочь в решении вопроса о том, чаще ли ложноположительных диагнозов, чем ложноотрицательных, и, следовательно, не могут пролить свет на вопрос гипердиагностики.Однако, определяя факторы, влияющие на диагностический процесс, они могут указать, как достичь более надежной диагностики. Во второй части этой статьи мы резюмируем эту тему, ссылаясь на обзоры или избранные оригинальные исследования высокого качества.
Факторы, которые могут вызвать неправильный диагноз при психических расстройствах у детей и подростков
Факторы, влияющие на диагноз, можно отнести к двум этапам диагностического процесса. Во-первых, необходимо оценить информацию о поведении и чувствах пациента.В отличие от психических расстройств у взрослых, психические расстройства у детей устанавливаются с использованием мультиинформантного подхода. Таким образом, не только ребенка, но и родителей и других важных опекунов (например, учителей) просят описать поведение ребенка. Во-вторых, диагност должен решить, указывает ли собранная информация на диагноз. Процесс сбора информации подвержен ошибкам из-за факторов, касающихся информатора. На процесс принятия диагностического решения может влиять множество факторов, например, характеристики диагноста, диагностические критерии или рассматриваемая система здравоохранения.
Сбор информации
Влияние факторов на информанта
При оценке информации диагносты полагаются на описание симптомов соответствующим информатором. Как и диагносты, информаторы также склонны к эвристике, о чем свидетельствуют два исследования, в которых учителям предлагалось описать поведение детей. Учителя просматривали видеозаписи детей-актеров, проявляющих нормальное поведение, поведение, обычно наблюдаемое при СДВГ или оппозиционно-вызывающем расстройстве [36, 37].Учителя оценивали гиперактивность выше у детей-актеров, которые демонстрировали оппозиционное поведение, чем у тех, кто демонстрировал «нормальное» поведение. Независимые оценщики одинаково оценили гиперактивность двух видеокассет, указав на эффект ореола. Эффект ореола — это когнитивная ошибка, при которой факторы, которые кажутся важными для принятия решения, влияют на всю остальную информацию, принимаемую во внимание в процессе принятия решения. Кроме того, Джексон и Кинг [37] обнаружили, что рейтинги гиперактивности для актеров мужского пола, демонстрирующих оппозиционное поведение, были значительно выше, чем рейтинги для детей-актеров женского пола.Это демонстрирует тенденцию переоценивать мужское внешнее поведение, что было подтверждено Bruchmüller et al. [34].
Родители как информаторы также могут быть уязвимы для предубеждений и использования эвристики. Weckerly et al. [38] обнаружили, что лица, осуществляющие уход за детьми с более высоким уровнем образования, склонны одобрять больше симптомов невнимательности при СДВГ, в то время как одобрение симптомов гиперактивности не связано с образовательным уровнем информанта. Кроме того, в некоторых исследованиях было обнаружено, что материнская психопатология связана с более высокими оценками психопатологии матерями своих детей по сравнению с оценками учителей [39], оценками здоровых сверстников и самоотчетами 14-летнего ребенка [40]. ].
Кроме того, некоторые исследования показали, что дети и подростки с экстернализирующими расстройствами могут демонстрировать так называемую положительную иллюзорную предвзятость (PIB) [41]. То есть они оценивают себя как значительно более позитивные, чем их родители, учителя или другие оценщики. ПИБ ассоциирован с менее эффективным социальным поведением [41] и меньшей пользой от лечения [42]. Однако с другой стороны, участники с ПИБ сообщали о меньшем количестве депрессивных симптомов [42]. Тем не менее, предубеждения в самооценке в связи с другими психическими расстройствами и их последствиями для диагностики и лечения требуют дальнейшего изучения в исследованиях.
В заключение, использование эвристики и предубеждений в оценке поведения детей и подростков применимо не только к диагностам, но и к их информантам. Поскольку диагносты не могут полностью полагаться на суждения информаторов о поведении ребенка, очень важно принимать во внимание несколько источников информации, включая самоотчеты детей и подростков, поскольку даже расхождение между оценками может дать существенные подсказки для планирования лечения. Исследования показывают, что даже очень маленькие дети с экстернализированной психопатологией, которые раньше считались ненадежными информаторами [43], могут предоставить ценную информацию о своей симптоматике, если используется подход, соответствующий возрасту [44].
Влияние факторов, влияющих на характеристики ребенка или подростка
Дети и подростки могут проявлять симптомы психических расстройств не так, как взрослые. Например, согласно диагностическим критериям большого депрессивного расстройства DSM-5, у детей может быть не грустное, а раздражительное настроение [45]. Дети с депрессией могут сообщать о неспецифических соматических жалобах [46] или депрессия может приводить к проблемам с вниманием, что приводит к неправильной диагностике детей с депрессией как имеющих нарушения обучения [47].Точно так же подростки, злоупотребляющие психоактивными веществами, могут проявлять симптомы нарушения обучаемости [48].
Большое количество исследований СДВГ показывает, что у детей, рожденных незадолго до окончания детского сада или школы и, следовательно, молодых по сравнению со своими одноклассниками, на 30–60% больше шансов получить диагноз СДВГ [3, 49] и получают психостимуляторы в два раза чаще, чем дети, родившиеся всего на несколько дней позже, но после крайнего срока [3, 49, 50]. Элдер [49] обнаружил этот эффект в штатах США с разными датами отсечения, указывая на эффект относительного возраста, а не на эффект сезона рождения, предполагаемый более ранними исследованиями.В переводе на американское население это означает, что «примерно 1,1 миллиона детей получили неправильный диагноз [СДВГ] и более 800 000 получили стимулирующие препараты только из-за относительной [незрелости]» [51]. Эффект относительного возраста был обнаружен не только в США [49, 51], но также в Канаде [3], Швеции [52] и Исландии [50], и было показано, что он стабилен в течение 11-летнего периода [3]. ].
Goodman et al. [53] исследовали влияние относительного возраста на все психические расстройства на выборке из 10 438 детей в возрасте от 5 до 15 лет в Англии, Шотландии и Уэльсе.Они обнаружили увеличение риска психопатологии с уменьшением относительного возраста во всех трех странах. Это также указывает на эффект относительного возраста, а не на эффект сезона рождения, поскольку в трех странах разные даты отсечения.
Это открытие может частично объяснить гипердиагностику СДВГ и других расстройств; диагносты неверно интерпретируют нормальное с точки зрения развития поведение детей как симптомы психического расстройства, принимая во внимание просто числовой возраст детей, а не их возраст по сравнению с возрастом их сверстников.
Таким образом, жизненно важно, чтобы диагносты, оценивающие детей или подростков, были хорошо обучены развитию ребенка и выражению симптомов в различных возрастных группах.
Принятие решения
Влияние факторов, влияющих на диагноста
В качестве причины гипердиагностики, особенно в мужской версии случаев-виньеток, Bruchmüller et al. [34], предположим, что на клиническое суждение диагноста относительно СДВГ влияет эвристика. Вместо того, чтобы строго придерживаться диагностических критериев, диагносты могут основывать свои суждения на принципиальном сходстве [54] или оценивать критерии по-разному.Исследования нарушений обучаемости [55], мании [20, 56] и агорафобии [57] у детей и подростков также показали, что диагносты придают большее значение критериям, которые кажутся более преобладающими для определенного диагноза, или игнорируют критерии исключения, которые могут считаться незначительными. .
Помимо использования эвристики для определения соответствия критериям, диагносты также по-разному интерпретируют поведение как выполнение критериев. После рассмотрения примеров случаев СДВГ [58] или препубертатной мании [59] диагнозы исследователей и клиницистов в США и Великобритании различались в зависимости от их национальности, что указывает на репрезентативную эвристику из-за национальной диагностической практики.Кроме того, применение DSM или ICD, которые предназначены для безошибочной диагностики психических расстройств путем включения каждого расстройства в диагностические критерии, показало низкую надежность в международном контексте. Это указывает на то, что диагностические критерии не используются в достаточной степени, чтобы гарантировать безупречное распознавание расстройства.
Влияние факторов на диагностические критерии
Другой фактор, который, возможно, препятствует правильному диагнозу, — это совпадение симптомов двух психических расстройств.Три симптома совпадают между СДВГ и БР. Учитывая высокую коморбидность этих двух расстройств [60], явно возможен гипердиагностика из-за наложения симптомов.
Milberger et al. [61] переоценили случаи с диагнозом СДВГ и сопутствующим ББ путем вычитания общих симптомов. Кроме того, они скорректировали необходимые симптомы для диагноза, чтобы они соответствовали исходным критериям. Отказ от перекрывающихся симптомов привел к отклонению диагноза BD более чем в половине случаев в этой выборке.Диагноз СДВГ оставался даже после исключения перекрывающихся симптомов BD. Это указывает на гипердиагностику BD из-за общих симптомов с ADHD, поскольку диагноз ADHD не является критерием исключения для BD.
Что касается критериев исключения, диагностические критерии СДВГ также содержат риски, поскольку им не хватает критерия исключения из-за медицинских условий. Включение такого критерия было бы важным, поскольку исследования показывают, что медицинские условия, такие как апноэ во сне, могут приводить к симптомам, напоминающим СДВГ, но исчезнут, если заболевание будет разрешено [62].Эти исследования подчеркивают важность интерпретации симптомов в контексте других расстройств для правильной диагностики психических расстройств.
Изменения в диагностических системах DSM и ICD — еще один важный фактор, касающийся диагностических критериев, влияющих на диагностику. Например, в DSM-5 расстройство Аспергера было интегрировано в более широкую категорию расстройств социальной коммуникации, а порог возраста начала СДВГ был снижен. Такие изменения могут вызвать трудности в исследованиях, поскольку диагнозы теперь включают пациентов с возможно разными характеристиками или ранее подразделяющиеся на группы пациентов теперь находятся под одним и тем же диагнозом.Что еще более важно с точки зрения пациента, это может привести к проблемам с доступом к услугам и лечению [63].
Влияние факторов на системы здравоохранения
В литературе также высказывается предположение о преднамеренной гипердиагностике из-за ограничений политики здравоохранения.
Как и во многих системах здравоохранения, для получения доступа к лечению и возмещения затрат на него требуется диагноз, намеренно неправильное кодирование при диагностике психических расстройств действительно имеет место в службах охраны психического здоровья детей и подростков и может частично объяснять гипердиагностику, обнаруженную в исследованиях, повторно оценивающих ранее поставленные диагнозы.Клиницисты могут намереваться обеспечить помощь детям с неясными или пограничными симптомами или продолжить обследование, не отказывая в лечении, когда еще слишком рано ставить диагноз.
Поскольку диагноз необходим для утверждения и возмещения затрат на вмешательство и лечение, клиницисты в исследовании Йенсена и Вайса [25] значительно чаще ставили только один диагноз и значительно реже воздерживались от постановки диагноза своим стационарным пациентам по сравнению с результаты основаны на структурированном интервью.Более четкие доказательства были получены в двух исследованиях с использованием анкетных опросов педиатров и детских психиатров, изучающих частоту и возможные причины неправильного кодирования. В первом исследовании [64] 58% участников сообщили, что для того, чтобы предоставить своим пациентам образовательную поддержку, они поставили диагноз РАС, хотя они не были уверены, был ли этот диагноз подходящим. Только четыре участника сообщили об этом, хотя они точно знали, что у ребенка нет РАС.Во втором исследовании [65] 2/3 участников сообщили о преднамеренном неправильном кодировании из-за диагностической неопределенности, неадекватных диагностических критериев или экономических проблем.
После диагноза COVID-19 почти у 1 из 5 диагностировано психическое расстройство: Обновления по коронавирусу: NPR
Исследователи обнаружили, что у людей, выздоравливающих от COVID-19, больше шансов получить диагноз психического расстройства, такого как тревога, депрессия или бессонница, в течение трех месяцев после болезни от вируса. Башак Гурбуз Дерма / Getty Images скрыть подпись
переключить подпись Башак Гурбуз Дерма / Getty ImagesИсследователи обнаружили, что у людей, выздоравливающих от COVID-19, больше шансов получить диагноз психического расстройства, такого как тревога, депрессия или бессонница, в течение трех месяцев после болезни, вызванной вирусом.
Башак Гурбуз Дерма / Getty ImagesНовое исследование показало, что почти у каждого пятого человека с диагнозом COVID-19 в течение трех месяцев диагностируется психическое расстройство, такое как тревога, депрессия или бессонница.
Анализ был проведен исследователями Оксфордского университета с использованием электронных медицинских карт 69,8 миллиона пациентов в США, в том числе более 62 000 пациентов с диагнозом COVID-19.
По сравнению с пациентами, которые в этом году испытали некоторые другие проблемы со здоровьем, такие как грипп, камни в почках или большой перелом костей, у пациентов с диагнозом COVID-19 с большей вероятностью будет последующий психиатрический диагноз в течение следующих 14-90 дней.
«Частота любого психиатрического диагноза в течение 14–90 дней после постановки диагноза COVID-19 составляла 18,1%», — показало исследование, в том числе 5,8% — первый диагноз. Исследование было опубликовано в понедельник в журнале Lancet Psychiatry .
У людей, выздоравливающих от COVID-19, вероятность получить диагноз психического расстройства примерно в два раза выше, чем у людей, переболевших гриппом, говорит Пол Харрисон, профессор психиатрии в Оксфорде и один из авторов исследования.
«Это было всего за первые три месяца», — говорит он.«Мы, конечно, не знаем, при более длительных наблюдениях, будут ли эти риски увеличиваться — или, когда вы дойдете до трех месяцев, риски после того, как вы заразились COVID, действительно вернутся к исходным рискам. это все мы переживаем «.
Исследование показало, что взаимосвязь между психическим заболеванием и COVID-19 на самом деле двунаправленная: у людей с психиатрическим диагнозом примерно на 65% больше шансов получить диагноз COVID-19, чем у людей без него.
Непонятно, почему именно.В исследовании учитывались определенные факторы, включая факторы физического риска и тех, кто испытывал серьезные жилищные и экономические трудности, но риск сохранялся. Это согласуется с другим недавним крупным исследованием с использованием данных другой сети электронного здравоохранения США, которое обнаружило повышенный риск заражения COVID-19 и смертности у людей с психическими расстройствами.
Риск тревожных расстройств увеличивается после COVID-19
Но разве большинство из нас не испытывает сейчас некоторого уровня беспокойства, учитывая глобальную пандемию?
В исследовании говорится о чем-то более серьезном, — говорит Харрисон.«Чтобы поставить диагноз тревожного расстройства, при условии, что диагностические тесты были проведены правильно — это больше, чем просто тревога, которую мы все очень, очень разумно испытываем из-за обстоятельств, которые многие люди пережили за последние несколько месяцев».
Он также указывает на дизайн исследования, в котором сравниваются диагнозы психического здоровья у людей, выздоравливающих от COVID-19, и у людей, выздоравливающих после других медицинских событий в тот же период времени: «Все эти сравнения сделаны в период с января по август этого года. год, когда все жили с COVID, независимо от болезни, которая в первую очередь заставила их обратиться к врачу.»
Исследователи смогли несколько дифференцировать серьезность случаев COVID-19 — например, они обнаружили, что у кого-то, госпитализированного с COVID-19, был более высокий риск получения психиатрического диагноза, чем у тех, кто не нуждался в госпитализации. Но данные не предлагал достаточной детализации, чтобы сказать, имеет ли кто-то, кто находился в отделении интенсивной терапии по поводу COVID-19, больше шансов получить психиатрический диагноз, чем кто-то, кто находился в отделении интенсивной терапии по чему-то еще.
Исследователи также обнаружили повышенный риск деменции у выздоравливающих от COVID-19.Харрисон говорит, что пока не ясно, почему это так, но возможно, что у некоторых людей уже развивалась деменция, и это не распознавалось, пока пациенты не обратились к врачу по поводу своих симптомов COVID-19.
Лаури Паш — клинический психолог в Калифорнийском университете в Сан-Франциско, где она работает с пациентами в специальной реабилитационной клинике для тех, кто был госпитализирован из-за COVID-19.
«Мы видим много беспокойства, много страха, много печали, много чувства изоляции», — говорит она.
Она говорит, что некоторые пациенты после COVID-19 описывают проблемы со сном и тревожные сны: «Как при пробуждении и ощущении, что вы снова в больнице. Просыпаясь, вспоминая действительно сложные аспекты COVID, когда вы чувствовали, что не можете» не дышать. Вы чувствовали, что собираетесь умереть «.
Многие пациенты говорят, что во время болезни и выздоровления их мысли часто обращались к смерти. Они думают о потере членов семьи и борются с тем, что было отменено в их жизни.А некоторые «дальнобойщики» COVID-19 описывают стойкие затуманенные мысли и проблемы с памятью.
«Мы видим много благодарности»
Но, хотя у некоторых пациентов диагностируется тревожное расстройство в течение трех месяцев после заражения COVID-19, у подавляющего большинства это не так.
И Паш говорит, что некоторые пациенты описывают совершенно противоположный опыт.
«Мы видим много благодарности — это чувство, что друзья и семья были рядом с ними так, как они не ожидали, и чувство искренней благодарности за это.Ощущение, будто жизнь празднуется ».
Она говорит, что некоторые пациенты, у которых было действительно тяжелое пребывание в больнице, говорят такие вещи, как« Я чувствую, что у меня есть второй шанс в жизни »или« Я собираюсь стать лучше », теперь, когда они
Паш и ее коллеги из клиники называют это «посттравматическим ростом» — противоположностью посттравматического стресса.
Она предполагает, однако, что люди, госпитализированные по поводу болезни в более перегруженных больничных системах, могут иметь больше шансов заболеть. испытывать посттравматический стресс.
Исследователи из Оксфорда, UCSF и других организаций все еще собирают данные о психическом здоровье после COVID-19 в долгосрочной перспективе. Но Паш говорит, что она ожидает, что в большинстве случаев симптомы посттравматического стресса COVID-19 исчезнут.
«Я говорю пациентам, что это будет медленное и постепенное улучшение», — говорит она, отмечая, что более молодые пациенты часто наиболее остро переживают разочарование от длительного выздоровления.«Это очень неприятно, иметь состояние, которое так страшно, так много неизвестно, и я просто чувствую, что не вернусь к своему нормальному состоянию и задаюсь вопросом, это новый я?»
На что Паш и ее коллеги могут только сказать: мы должны подождать и посмотреть. «Мы этого не ожидаем. Но это очень пугающий опыт».
.







 4
4








